Expert médical de l'article
Nouvelles publications
Liquide dans la cavité péricardique: signification, normes acceptables
Dernière revue: 12.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
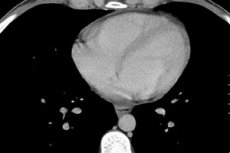
Le cœur est notre moteur vital, et son fonctionnement dépend de nombreux facteurs, notamment des processus biologiques internes. Parfois, la douleur et l'inconfort cardiaques sont causés par la présence de liquide dans le péricarde, qui entoure le cœur de toutes parts. Ce malaise peut également être causé par la compression du cœur par ce liquide ou par une inflammation localisée dans les tissus du myocarde ou du péricarde.
Épidémiologie
Selon les statistiques, environ 45 % des péricardites sont d'origine virale. Leur traitement repose en priorité sur le renforcement de l'immunité (vitamines, immunostimulants). Les bactéries, contre lesquelles des antibiotiques sont utilisés, ne provoquent des processus inflammatoires du péricarde que dans 15 % des cas. Les pathologies les plus rares sont les péricardites fongiques et parasitaires.
Causes liquide péricardique
Essayons de comprendre spécifiquement quelles conditions et pathologies peuvent provoquer une augmentation du volume de liquide dans le péricarde, qui est désormais considéré non pas comme un lubrifiant lors des frottements cardiaques, mais comme un facteur mettant la vie en danger.
La cause la plus fréquente d'accumulation de liquide non inflammatoire dans le péricarde est le syndrome œdémateux. Il ne s'agit pas d'une maladie, mais d'un symptôme pouvant accompagner les processus pathologiques et non pathologiques suivants:
- diverticulite congénitale du ventricule gauche du cœur,
- insuffisance cardiaque,
- pathologies du système excréteur, et en particulier des reins,
- un trouble dans lequel il existe une communication directe entre les deux couches du péricarde,
- états de carence tels que l'anémie,
- état d'épuisement du corps,
- tumeurs médiastinales, myxoedème,
- troubles métaboliques dans les tissus corporels,
- diverses pathologies inflammatoires,
- blessures accompagnées d'un gonflement des tissus,
- réactions allergiques.
Parfois, le développement d'un hydropéricarde peut être considéré comme une conséquence de la prise de vasodilatateurs ou une complication de la radiothérapie.
Facteurs de risque
La grossesse et la vieillesse peuvent être considérées comme des facteurs de risque de développement de pathologie.
Les causes les plus fréquentes de l'inflammation du péricarde ( péricardite ) sont la tuberculose et les lésions rhumatismales. Il s'agit d'une réaction allergique infectieuse, entraînant la formation d'un exsudat important.
Les facteurs de risque dans ce cas peuvent être considérés:
- maladies bactériennes, virales et fongiques: scarlatine, infections virales respiratoires aiguës, VIH, pneumonie, pleurésie, endocardite, candidose, etc.,
- la présence de parasites dans l'organisme ( infection échinococcique, toxoplasmose, etc.),
- pathologies allergiques, notamment les allergies alimentaires et médicamenteuses,
- maladies auto-immunes ( polyarthrite rhumatoïde, lupus érythémateux, sclérodermie systémique, dermatomyosite, etc.),
- processus auto-immuns ( rhumatisme articulaire aigu, etc.),
- insuffisance cardiaque chronique,
- maladies inflammatoires des membranes cardiaques ( myocardite, endocardite),
- toute lésion cardiaque (pénétrante et non pénétrante),
- cancer et radiothérapie,
- pathologies congénitales et acquises du développement péricardique (présence de kystes et de diverticules),
- troubles hémodynamiques, syndrome d'œdème,
- maladies du système endocrinien et troubles métaboliques ( obésité cardiaque, troubles du métabolisme du glucose et diabète sucré, hypothyroïdie ).
Comme nous l'avons déjà dit, du liquide dans le péricarde peut s'accumuler à la suite de blessures par arme blanche au cœur, mais la même situation peut également être observée après une intervention chirurgicale sur l'organe, à la suite d'une complication postopératoire (inflammation).
L' infarctus du myocarde est un traumatisme cardiaque particulier, qui peut également survenir avec des complications inflammatoires et provoquer une augmentation du niveau de liquide dans le péricarde. Il en va de même pour les modifications ischémiques (nécrotiques) du myocarde.
En y regardant de plus près, on constate de nombreuses coïncidences dans les causes de la péricardite et de l'hydropéricarde. En théorie, la seconde pathologie est une péricardite non infectieuse, car la congestion du péricarde provoque dans tous les cas des processus pathologiques de type inflammatoire.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Pathogénèse
On sait, grâce aux cours de biologie, que notre cœur naît dans une « chemise ». Cette « chemise » est appelée péricarde. Elle est constituée de tissus physiologiques denses et assure une fonction protectrice.
Le péricarde, également appelé sac péricardique, est l'endroit où le cœur se sent à l'aise et peut fonctionner sans interruption. Il est constitué de deux couches: viscérale (externe) et pariétale (interne), qui peuvent se déplacer l'une par rapport à l'autre.
Le cœur, organe musculaire mobile, est en mouvement constant (ses parois se contractent et pompent le sang comme une pompe). Dans ces conditions, en l'absence de péricarde, il pourrait se déplacer, ce qui entraînerait une occlusion des vaisseaux et une perturbation de la circulation sanguine.
De plus, le péricarde protège le cœur de la dilatation due à de fortes charges. On pense qu'il constitue également une barrière protectrice empêchant l'infection de pénétrer dans le tissu cardiaque lors d'une inflammation des organes internes.
Mais une fonction tout aussi importante du péricarde est d'empêcher les frottements du cœur, très mobile, contre les structures immobiles du thorax. Pour éviter tout frottement du cœur contre le péricarde et les organes voisins, une petite quantité de liquide circule entre ses couches.
Ainsi, il y a toujours du liquide dans le péricarde, mais sa quantité, selon diverses sources, ne devrait normalement pas dépasser 20 à 80 ml. Habituellement, ce chiffre est limité à 30 à 50 ml, et une augmentation du volume de l'épanchement péricardique à 60 à 80 ml est considérée comme pathologique. Cependant, si, avec une telle quantité de liquide libre de couleur légèrement jaunâtre, la personne se sent en bonne santé et ne présente aucun symptôme suspect, il n'y a aucune raison de s'inquiéter.
La situation est différente si le liquide péricardique s'accumule en quantités modérées ou importantes. Il peut atteindre 100 à 300 ml, voire 800 à 900 ml. Lorsque le niveau est très élevé et atteint 1 litre, on parle d'une affection potentiellement mortelle appelée tamponnade cardiaque (compression du cœur par l'accumulation de liquide dans le sac péricardique).
Mais d'où vient l'excès de liquide péricardique? Il est clair que cela est impossible en parfaite santé. Le liquide péricardique est constamment renouvelé, absorbé par les feuillets péricardiques, et sa quantité reste quasiment constante. Une augmentation de son volume n'est possible que dans deux cas:
- en cas de troubles métaboliques dans les tissus péricardiques, entraînant une diminution de l'absorption du transsudat,
- ajout d'exsudat inflammatoire au liquide non inflammatoire existant.
Dans le premier cas, il s'agit de maladies associées à des troubles hémodynamiques, au développement d'un syndrome œdémateux ou hémorragique, ou à des processus tumoraux, entraînant l'accumulation dans la cavité péricardique d'un liquide transparent contenant des traces de cellules épithéliales, de protéines et de particules sanguines. Cet état pathologique est généralement appelé hydropéricarde.
L'apparition d'un exsudat inflammatoire est le plus souvent associée à la pénétration d'une infection dans le péricarde par le sang et la lymphe, s'il existait déjà un foyer d'inflammation purulente dans l'organisme. Dans ce cas, on parle d'une pathologie infectieuse et inflammatoire appelée « péricardite », qui se présente sous plusieurs formes.
Mais l'inflammation du péricarde peut également être non infectieuse. On l'observe dans les processus tumoraux avec métastases cardiaques, lorsque le processus se propage à partir des tissus voisins (par exemple, en cas de myocardite), lors de troubles métaboliques des tissus péricardiques et lors de traumatismes péricardiques (coup au cœur, blessure, coup de couteau).
Symptômes liquide péricardique
Le tableau clinique de la péricardite, caractérisée par une accumulation excessive de liquide dans le péricarde, peut varier selon la cause et la quantité de transsudat/exsudat. La péricardite en elle-même n'est pas une maladie. Elle constitue une complication de pathologies ou de lésions déjà présentes dans l'organisme; il n'est donc pas nécessaire de parler de symptômes spécifiques.
Très souvent, le patient ne soupçonne même pas l'accumulation de liquide dans son péricarde, c'est-à-dire qu'il ignore la cause de la détérioration de son état de santé, soupçonnant des pathologies cardiovasculaires, des rhumes, des maladies respiratoires et des maladies rénales. C'est face à ces problèmes qu'il consulte un thérapeute, mais les études diagnostiques montrent que les symptômes apparus sont déjà des manifestations tardives de la maladie, c'est-à-dire ses complications.
Alors, quelles plaintes un patient présentant un volume de liquide péricardique accru pourrait-il apporter au médecin?
- essoufflement au repos et à l'effort,
- une gêne derrière le sternum, qui est particulièrement ressentie lorsqu'une personne se penche en avant,
- douleur dans la région du cœur d'intensité variable, associée à une pression sur l'organe, la douleur peut irradier vers le dos, l'épaule, le cou, le bras gauche,
- oppression thoracique, sensation d'écrasement,
- difficulté à respirer, crises d'étouffement, sensation de manque d'air,
- syndrome d'œdème, particulièrement visible sur le visage et les membres supérieurs et inférieurs,
- diminution de la pression systolique et augmentation de la pression veineuse, gonflement des veines du cou,
- symptômes de tachycardie, d'arythmie,
- une toux aboyante non productive qui n'apporte aucun soulagement,
- voix rauque,
- transpiration accrue, en particulier dans le contexte de la tuberculose,
- hypertrophie du foie et douleur dans l'hypochondre droit,
- problèmes de passage des aliments dans l'œsophage en raison de la compression par le péricarde élargi,
- hoquet fréquent dû à la compression du nerf phrénique,
- peau bleu pâle due à des troubles circulatoires (la compression du cœur par l'épanchement péricardique et l'exsudat entraîne une perturbation de sa fonction contractile),
- perte d'appétit et perte de poids associée.
Il est clair que les patients peuvent se plaindre d'une détérioration de leur état général, d'une faiblesse, de maux de tête et de douleurs musculaires, mais seuls certains patients présentent ces symptômes. Cependant, la fièvre, causée par une augmentation de la température corporelle due à l'inflammation, est présente dans la plupart des cas de consultation médicale en raison d'une gêne liée à l'accumulation de liquide dans le péricarde, notamment en cas de lésions infectieuses. Ces symptômes peuvent être considérés comme les premiers signes non spécifiques d'une inflammation, qui provoque ensuite un débordement du péricarde.
Mais l’essoufflement, les douleurs cardiaques, les fluctuations du pouls et de la pression artérielle peuvent indiquer directement que le liquide dans le péricarde interfère avec le travail du cœur.
Il est important de comprendre que la péricardite peut être non seulement infectieuse ou non infectieuse, aiguë ou chronique, mais qu'elle présente plusieurs variétés qui diffèrent par leur évolution et la quantité de liquide dans le péricarde.
Dans la forme aiguë, une péricardite sèche (également appelée fibrineuse) et exsudative peut survenir. Dans le premier cas, la fibrine de la membrane séreuse du cœur exsude dans la cavité péricardique, ce qui est dû à son débordement sanguin. Dans ce cas, seules des traces de liquide sont retrouvées dans le péricarde. Dans la péricardite exsudative, le liquide libre est présent en grande quantité dans le péricarde.
L'épanchement péricardique peut être constitué d'un exsudat semi-liquide dans les processus inflammatoires et les troubles hémodynamiques, d'un liquide sanglant (péricarde hémorragique) en cas de plaies, de tuberculose ou d'anévrisme rompu, et d'un liquide mélangé à du pus en cas de lésions infectieuses.
La péricardite exsudative peut être persistante et devenir chronique après 6 mois. Une petite quantité de liquide dans le péricarde (80 à 150 ml) peut ne pas provoquer de symptômes prononcés, et le patient peut penser qu'il est déjà guéri. Cependant, avec le temps, le processus inflammatoire peut s'intensifier sous l'influence de divers facteurs, et l'augmentation du niveau de liquide dans le péricarde peut provoquer des symptômes désagréables, également totalement dangereux.
Si une quantité importante de liquide s'est accumulée dans le péricarde, comprimant fortement le cœur et perturbant son fonctionnement, on parle de tamponnade cardiaque. Dans ce cas, les cavités cardiaques ne se relâchent pas suffisamment et ne peuvent plus pomper le volume sanguin requis. Tout cela entraîne l'apparition des symptômes d'insuffisance cardiaque aiguë:
- faiblesse sévère, chute de la tension artérielle (collapsus, perte de connaissance ),
- hyperhidrose (sécrétion intensive de sueurs froides),
- forte pression et lourdeur dans la poitrine,
- pouls rapide,
- essoufflement sévère,
- pression veineuse élevée, se manifestant par une dilatation de la veine jugulaire,
- excitation mentale et physique excessive,
- la respiration est rapide mais superficielle, incapacité à prendre une respiration profonde,
- l'émergence de l'anxiété, de la peur de mourir.
Après avoir écouté le patient avec un stéthoscope, le médecin note des bruits cardiaques faibles et étouffés, l'apparition de craquements et de souffles dans le cœur (observés dans une certaine position du corps du patient), ce qui est typique de la péricardite, survenant avec ou sans tamponnade cardiaque.
Liquide péricardique chez les enfants
Aussi étrange que cela puisse paraître, un excès de liquide péricardique peut apparaître même chez l'enfant à naître. Une légère accumulation d'épanchement péricardique, manifestation d'une réaction hyperkinétique du système cardiovasculaire, peut indiquer le développement d'une anémie légère à modérée. En cas d'anémie sévère, la quantité de transsudat peut dépasser significativement les valeurs normales, ce qui constitue un symptôme menaçant la vie de l'enfant.
Cependant, du liquide peut également se former dans le péricarde du fœtus suite à des troubles du développement des tissus du ventricule gauche. Dans ce cas, dans la partie supérieure du cœur, du côté du ventricule gauche, on observe une saillie des parois, un diverticule, qui perturbe l'écoulement de l'épanchement péricardique (hydropéricarde). Le transsudat s'accumule entre les couches péricardiques et peut, à terme, entraîner le développement d'une tamponnade cardiaque.
Des pathologies dans le développement du cœur fœtal et l'apparition d'une grande quantité de liquide autour de celui-ci peuvent être détectées lors d'un examen échographique de la femme enceinte.
La péricardite chez l'enfant peut être diagnostiquée dès la petite enfance. Le plus souvent, la maladie survient dans le contexte d'infections virales antérieures, de rhumatismes et de maladies diffuses (communes) du tissu conjonctif. Cependant, des formes non spécifiques de péricardite causées par une infection fongique, une intoxication due à une maladie rénale, une carence en vitamines, un traitement hormonal, etc. sont également possibles. Chez les nourrissons, la pathologie se développe souvent dans le contexte d'une infection bactérienne (staphylocoques, streptocoques, méningocoques, pneumocoques et autres agents pathogènes).
Il est très difficile de reconnaître la maladie chez les nourrissons, surtout s'il s'agit de la forme sèche de péricardite. La péricardite aiguë débute toujours par une augmentation de la température corporelle, qui n'est pas un symptôme spécifique, une accélération du rythme cardiaque et des douleurs, reconnaissables à des épisodes fréquents d'anxiété et de pleurs chez le bébé.
Les enfants plus âgés présentant une petite quantité de liquide dans le péricarde se plaignent de douleurs thoraciques du côté gauche, qui s'intensifient lorsque l'enfant tente de prendre une grande inspiration. La douleur peut s'intensifier lors des changements de position, par exemple en se penchant. Souvent, la douleur irradie vers l'épaule gauche, ce qui peut donner lieu à des plaintes similaires.
La péricardite exsudative (effusive) est considérée comme particulièrement dangereuse. La quantité de liquide dans le péricarde augmente rapidement et peut atteindre des niveaux critiques avec le développement d'une tamponnade cardiaque. Chez le nourrisson, les symptômes de la pathologie peuvent être les suivants:
- augmentation de la pression intracrânienne,
- remplissage important des veines de la main, du coude et du cou, qui deviennent clairement visibles et palpables, ce qui est exclu à un âge précoce,
- l'apparition de vomissements,
- faiblesse des muscles de l'arrière de la tête,
- fontanelle bombée.
Ces symptômes ne peuvent pas être qualifiés de spécifiques, mais ils sont importants pour reconnaître un problème de santé chez un enfant qui n’est pas encore capable de parler d’autres symptômes de la maladie.
Chez l'enfant plus âgé, la phase aiguë de la péricardite exsudative s'accompagne d'un essoufflement, de douleurs sourdes au niveau du cœur et d'une détérioration de l'état général. Lors des crises douloureuses, l'enfant tente de s'asseoir et de se pencher, la tête penchée vers la poitrine.
Les symptômes suivants peuvent apparaître: toux aboyante, enrouement, chute de tension artérielle, nausées accompagnées de vomissements, hoquet, douleurs abdominales. L'apparition d'un pouls paradoxal avec diminution du remplissage veineux à l'entrée est caractéristique.
En cas de tamponnade cardiaque, l'essoufflement s'accentue, une sensation de manque d'air et de peur apparaît, la peau de l'enfant devient très pâle et des sueurs froides apparaissent. Parallèlement, on observe une augmentation de l'excitabilité psychomotrice. Si des mesures urgentes ne sont pas prises, l'enfant peut décéder d'une insuffisance cardiaque aiguë.
La péricardite exsudative chronique, quelle que soit l'étiologie, se caractérise chez l'enfant par une détérioration de l'état général et une faiblesse constante. L'enfant se fatigue rapidement, présente un essoufflement et une gêne thoracique, notamment lors des mouvements, de l'exercice ou de la pratique d'un sport.
Complications et conséquences
La congestion du sac péricardique et les processus inflammatoires qui s'y produisent, accompagnés d'une augmentation du volume de liquide dans le péricarde, ne peuvent pas passer sans laisser de trace, n'apparaissant que dans la détérioration de l'état général du patient, l'apparition d'essoufflement et de douleur derrière le sternum.
Premièrement, en augmentant de volume, le liquide exerce une pression croissante sur le cœur, ce qui entrave son fonctionnement. Le cœur étant l'organe responsable de l'apport sanguin à l'ensemble du corps, ses dysfonctionnements sont source de troubles circulatoires. Le sang, quant à lui, est considéré comme la principale source de nutrition des cellules et leur fournit également de l'oxygène. La circulation sanguine est perturbée, et divers organes humains commencent à souffrir de la faim, ce qui perturbe leur fonctionnement, entraînant l'apparition d'autres symptômes, tels que des manifestations d'intoxication, réduisant considérablement la qualité de vie.
Deuxièmement, l'accumulation d'exsudat inflammatoire favorise le développement d'un processus cicatriciel-adhésif. Dans ce cas, ce n'est pas tant le péricarde lui-même qui est affecté par la prolifération de tissu fibreux et le compactage de ses feuillets par l'accumulation de calcium, mais le cœur, incapable d'assurer un remplissage sanguin suffisant des cavités pendant la diastole. Il en résulte une congestion veineuse, entraînant un risque accru de formation de thrombus.
Le processus inflammatoire peut également se propager au myocarde, provoquant des modifications dégénératives. Cette pathologie est appelée myopéricardite. La propagation du processus adhésif peut entraîner la fusion du cœur avec les organes voisins, notamment les tissus de l'œsophage, des poumons, du thorax et de la colonne vertébrale.
La stagnation du liquide dans le péricarde, en particulier avec une grande quantité de sang, peut entraîner une intoxication du corps avec ses produits de décomposition, à la suite de quoi divers organes souffrent à nouveau, et tout d'abord les organes excréteurs (reins).
Mais l'état le plus dangereux dans l'exsudation et l'hydropéricardite avec une augmentation rapide du volume de liquide dans le péricarde est l'état de tamponnade cardiaque, qui, en l'absence de traitement efficace urgent, conduit au décès du patient.
Diagnostics liquide péricardique
Le liquide péricardique n'est pas considéré comme pathologique si sa quantité ne dépasse pas les normes généralement admises. Cependant, dès que le volume de l'épanchement devient si important qu'il commence à provoquer des symptômes d'insuffisance cardiaque et d'autres organes voisins, il est urgent de le traiter.
Les symptômes de la péricardite pouvant ressembler à ceux de diverses maladies, les patients consultent un médecin généraliste qui, après un examen physique, une anamnèse et une écoute attentive, oriente le patient vers un cardiologue. Les symptômes évoqués par les patients ne révèlent pas grand-chose sur la véritable cause de la maladie, mais peuvent orienter le médecin vers la bonne solution, car la plupart d'entre eux indiquent néanmoins des problèmes cardiaques.
Tapoter et écouter le cœur permettra de confirmer l'hypothèse. Le tapotement montrera une augmentation des bords du cœur, tandis que l'écoute révélera un rythme cardiaque faible et étouffé, signe d'une limitation du mouvement des structures cardiaques due à sa compression.
Des analyses de sang et d'urine en laboratoire permettront d'évaluer la nature des problèmes de santé existants, de déterminer la cause et le type de péricardite, et d'évaluer l'intensité de l'inflammation. À cette fin, les examens suivants sont prescrits: analyses sanguines cliniques et immunologiques, biochimie sanguine, analyse d'urine générale.
Cependant, ni l'examen physique avec écoute, ni les analyses de laboratoire ne permettent d'établir un diagnostic précis, car ils ne permettent pas d'évaluer la présence de liquide dans le péricarde et son volume, ni de déterminer précisément ce qui est associé à la perturbation cardiaque. Ce problème est résolu par le diagnostic instrumental, dont de nombreuses méthodes permettent d'évaluer la situation dans les moindres détails.
La principale méthode permettant de déterminer non seulement la présence de liquide dans le péricarde, mais aussi son niveau, est l'échocardiogramme (EchoCG). Un tel examen permet d'identifier même une quantité minime de transsudat (à partir de 15 ml), de mettre en évidence des modifications de l'activité motrice des structures cardiaques, un épaississement des couches du péricarde, des adhérences dans la région cardiaque et sa fusion avec d'autres organes.
Détermination de la quantité de liquide dans le péricarde par échocardiographie
Normalement, les feuillets péricardiques ne se touchent pas. Leur divergence ne doit pas dépasser 5 mm. Si l'échocardiographie révèle une divergence allant jusqu'à 10 mm, on parle de péricardite au stade initial; entre 10 et 20 mm, on parle de péricardite modérée; au-delà de 20 mm, on parle de péricardite sévère.
Lors de la détermination des caractéristiques quantitatives du liquide péricardique, un volume insignifiant est considéré comme inférieur à 100 ml, un volume inférieur à un demi-litre est considéré comme modéré et un volume supérieur à 0,5 l est considéré comme important. En cas d'accumulation importante d'exsudat, une ponction péricardique est obligatoire, réalisée sous contrôle échocardiographique. Une partie du liquide pompé est soumise à un examen microbiologique et cytologique, qui permet de déterminer sa nature (le transsudat a une densité plus faible et une teneur en protéines insignifiante), la présence d'un agent infectieux, de pus, de sang et de cellules malignes.
Si du liquide péricardique est détecté chez le fœtus, une ponction est réalisée sans attendre la naissance de l'enfant. Cette intervention complexe doit être réalisée sous contrôle échographique strict, car le risque de blessure pour la mère ou l'enfant à naître est élevé. Cependant, il arrive que le liquide péricardique disparaisse spontanément et qu'une ponction ne soit pas nécessaire.
Un électrocardiogramme (ECG) peut également fournir des informations sur la pathologie, car la péricardite exsudative et chronique réduit l'activité électrique du myocarde. La phonocardiographie peut fournir des informations sur les bruits cardiaques non liés à son fonctionnement, ainsi que sur les oscillations à haute fréquence indiquant une accumulation de liquide dans le péricarde.
Une péricardite exsudative et un hydropéricarde avec un volume liquidien supérieur à 250 ml sont détectés sur la radiographie par une augmentation de la taille et une modification de la silhouette du cœur, ainsi qu'une définition floue de son ombre. Des modifications du péricarde peuvent être observées à l'échographie, à la tomodensitométrie ou à l'imagerie par résonance magnétique (IRM) du thorax.
Diagnostic différentiel
Le liquide péricardique n'étant pas un accident et étant associé à certaines pathologies, un rôle important est accordé au diagnostic différentiel, qui permet d'identifier la cause d'un épanchement péricardique intense. Les symptômes d' une péricardite aiguë peuvent ressembler à ceux d'un infarctus aigu du myocarde ou d'une myocardite aiguë. Il est essentiel de différencier ces pathologies afin que le traitement prescrit en fonction du diagnostic soit efficace.
 [ 39 ]
[ 39 ]
Traitement liquide péricardique
Comme nous le savons déjà, le péricarde contient toujours du liquide, et une légère augmentation de son niveau est peu susceptible d'affecter la santé du patient. Le médecin peut découvrir de tels changements par hasard, après quoi il souhaitera observer le patient pendant un certain temps. Si la quantité de liquide augmente, mais reste insignifiante, il est nécessaire d'en rechercher la cause. Le traitement visera principalement à inactiver le facteur à l'origine de l'hydratation pathologique.
Le lieu de prise en charge dépend de la gravité de la pathologie. Il est recommandé de traiter la péricardite aiguë en milieu hospitalier afin d'éviter une tamponnade cardiaque. Les formes légères de la pathologie, avec une quantité modérée de transsudats ou d'exsudats, sont traitées en ambulatoire.
La péricardite étant un processus inflammatoire, pour réduire la sécrétion d'exsudat, il est nécessaire de stopper l'inflammation. Dans la plupart des cas, cela peut se faire à l'aide d'anti-inflammatoires non hormonaux (AINS). Parmi eux, le plus populaire est l'ibuprofène, qui soulage la fièvre et l'inflammation, a un effet positif sur la circulation sanguine et est bien toléré par la plupart des patients.
Si l'accumulation de liquide dans le péricarde est due à une ischémie cardiaque, un traitement par diclofénac, aspirine et autres médicaments à base d'acide acétylsalicylique, qui réduisent la viscosité sanguine, sera plus efficace. L'indométacine est également acceptable, mais ce médicament peut entraîner divers effets secondaires et complications; il ne doit donc être utilisé que dans les cas extrêmes.
Si la prise d'AINS ne donne pas le résultat souhaité ou est impossible pour une raison quelconque, un traitement anti-inflammatoire est effectué à l'aide de médicaments stéroïdes (le plus souvent de la prednisolone).
La péricardite, avec l'augmentation du liquide, s'accompagne d'un syndrome douloureux, soulagé par des analgésiques conventionnels (Analgin, Tempalgin, Ketanov, etc.). Pour lutter contre le syndrome œdémateux, des diurétiques sont utilisés (le plus souvent du furosémide). Afin de maintenir l'équilibre vitamino-minéral, les diurétiques sont complétés par des préparations potassiques (par exemple, Asparkam) et des vitamines.
Outre la résolution du problème d'inflammation et de liquide péricardique, la maladie sous-jacente est traitée. En cas d'infection, une antibiothérapie systémique est obligatoire. Des antibiotiques de la famille des pénicillines et des céphalosporines sont prescrits; en cas d'infection purulente sévère, la préférence est donnée aux fluoroquinolones. En raison de la résistance de nombreuses souches d'agents pathogènes aux antibiotiques conventionnels, de nouveaux types d'antimicrobiens sont de plus en plus utilisés en thérapie, auxquels la plupart des bactéries sont sensibles (l'un de ces médicaments est la vancomycine).
Idéalement, après une ponction péricardique, un test de liquide doit être effectué pour déterminer le type d’agent pathogène et sa résistance aux antibiotiques prescrits.
Si une péricardite exsudative se développe dans un contexte de tuberculose, des médicaments antituberculeux spécifiques sont prescrits. En cas de processus tumoraux, les cytostatiques seront efficaces. Dans tous les cas, les antihistaminiques contribueront à réduire l'œdème et l'inflammation, car même la réaction de l'organisme à un facteur infectieux est considérée comme allergique.
En cas de péricardite aiguë, un repos strict au lit et une alimentation légère sont indiqués. En cas d'évolution chronique, une limitation de l'activité physique et un régime alimentaire sont prescrits lors des exacerbations.
En cas de généralisation du processus inflammatoire, une hémodialyse est indiquée. En cas de volume important de liquide dans le péricarde, une ponction (paracentèse) est réalisée, seule méthode d'évacuation sûre et non chirurgicale de l'excès de liquide. La ponction peut être prescrite en cas de tamponnade cardiaque, de péricardite purulente, ainsi que si un traitement conservateur de 2 à 3 semaines n'a pas permis de réduire le liquide entre les feuillets péricardiques. Si du pus est détecté dans l'exsudat, un drainage de la cavité péricardique avec administration d'antibiotiques est réalisé.
Dans certains cas, la ponction doit être pratiquée plusieurs fois. Si l'inflammation ne peut être stoppée et que le liquide péricardique continue de s'accumuler malgré plusieurs ponctions, un traitement chirurgical est prescrit: une péricardectomie.
La physiothérapie en cas de péricardite avec épanchement n'est pas recommandée, car elle ne peut qu'aggraver la situation. Pendant la rééducation, des exercices thérapeutiques et des massages thérapeutiques sont possibles.
Pendant toute la durée du traitement de la forme aiguë de la pathologie, le patient doit être sous surveillance médicale. Sa pression artérielle et veineuse est régulièrement mesurée, et son pouls est surveillé. En cas d'évolution chronique, il est recommandé au patient de posséder son propre appareil de mesure de la pression artérielle et du pouls, ce qui lui permettra de surveiller son état de manière autonome.
Médicaments contre la péricardite
Le traitement de l'hydropéricarde, lorsque du liquide non inflammatoire s'accumule dans le péricarde, ne nécessite généralement pas de traitement particulier. Il suffit d'éliminer les facteurs déclenchants pour que la quantité de liquide revienne à la normale. Parfois, la maladie disparaît spontanément sans traitement. Dans d'autres cas, des décongestionnants (spironolactone, furosémide, etc.) peuvent être efficaces.
Furosémide
Diurétique à action rapide, souvent prescrit pour le syndrome œdémateux associé aux pathologies cardiovasculaires. Il n'exerce aucune pression sur les reins, ce qui permet son utilisation même en cas d'insuffisance rénale. Outre son effet diurétique, il favorise la dilatation des vaisseaux sanguins périphériques, ce qui permet non seulement de soulager l'œdème, mais aussi de réduire l'hypertension artérielle.
Le médicament peut être prescrit sous forme de comprimés (40 mg le matin ou tous les deux jours) ou d'injections. La dose quotidienne maximale autorisée est de 320 mg. Dans ce cas, il est préférable de prendre le médicament deux fois par jour, à 6 heures d'intervalle.
La solution de furosémide peut être injectée par voie intramusculaire ou intraveineuse (en perfusion lente). Cette pratique est utilisée en cas d'œdème sévère et de risque de tamponnade cardiaque. Dès que l'œdème diminue, le médicament est administré par voie orale. Actuellement, le médicament est administré une fois tous les 2 à 3 jours. La posologie quotidienne du médicament injectable peut varier de 20 à 120 mg. La fréquence d'administration est de 1 à 2 fois par jour.
La thérapie par injection avec le médicament est effectuée pendant 10 jours maximum, après quoi le patient reçoit des comprimés jusqu'à ce que l'état se stabilise.
Bien que la grossesse soit considérée comme un facteur de risque de développement d'une hydropéricardite, les médecins déconseillent l'utilisation de ce médicament pendant la première moitié de la grossesse. En effet, les diurétiques favorisent l'élimination du potassium, du sodium, du chlore et d'autres électrolytes essentiels à l'organisme, ce qui peut nuire au développement du fœtus, dont la formation des principaux systèmes se produit précisément pendant cette période.
Il est également interdit d'utiliser le médicament en cas de carence en potassium dans l'organisme (hypokaliémie), de coma hépatique, de stade critique d'insuffisance rénale, d'obstruction des voies urinaires (sténose, lithiase urinaire, etc.).
La prise de ce médicament peut provoquer les symptômes désagréables suivants: nausées, diarrhée, chute de tension artérielle, perte auditive temporaire, inflammation du tissu conjonctif des reins. La perte de liquide peut entraîner soif, vertiges, faiblesse musculaire et dépression.
L'effet diurétique peut s'accompagner des changements suivants dans l'organisme: une diminution du taux de potassium, une augmentation de la teneur en urée dans le sang (hyperuricémie), une augmentation du taux de glucose dans le sang (hyperglycémie), etc.
S'il s'agit d'un processus inflammatoire dans le péricarde, à la suite duquel une grande quantité d'exsudat s'accumule entre les couches du sac amniotique, le traitement décongestionnant et antihistaminique est complété par un traitement anti-inflammatoire (prise d'AINS ou de corticostéroïdes).
Ibuprofène
Un anti-inflammatoire non stéroïdien et antirhumatismal qui aide à réduire la fièvre (baisse de la température), à réduire l'enflure et l'inflammation, et à soulager les douleurs légères à modérées. Parfois, ces effets suffisent à traiter la péricardite non infectieuse.
Le médicament est disponible sous forme de comprimés enrobés et de gélules destinés à une administration orale. Il doit être pris après les repas afin de réduire l'effet irritant des AINS sur la muqueuse gastrique.
L'ibuprofène est prescrit à raison de 1 à 3 comprimés par prise. La fréquence de prise est déterminée par le médecin et est généralement de 3 à 5 fois par jour. Pour les enfants de moins de 12 ans, la dose est calculée à 20 mg par kilogramme de poids corporel. La dose est divisée en 3 ou 4 prises égales au cours de la journée.
La dose quotidienne maximale du médicament pour les adultes est de 8 comprimés de 300 mg, pour les enfants de plus de 12 ans – 3 comprimés.
Les contre-indications à l'utilisation du médicament sont: hypersensibilité individuelle au médicament ou à ses composants, stade aigu de lésions ulcéreuses du tractus gastro-intestinal, maladies du nerf optique et certaines déficiences visuelles, asthme à l'aspirine, cirrhose du foie. Le médicament n'est pas prescrit en cas d'insuffisance cardiaque sévère, d'hypertension artérielle persistante, d'hémophilie, de troubles de la coagulation sanguine, de leucopénie, de diathèse hémorragique, de déficience auditive, de troubles vestibulaires, etc.
Les enfants peuvent prendre les comprimés dès l'âge de 6 ans et les femmes enceintes jusqu'au troisième trimestre de la grossesse. La possibilité d'utiliser le médicament pendant l'allaitement doit être discutée avec le médecin.
La prudence est de mise en cas de taux élevés de bilirubine, d’insuffisance hépatique et rénale, de maladies sanguines d’origine inconnue et de pathologies inflammatoires du système digestif.
Le médicament est bien toléré par la plupart des patients. Les effets secondaires sont rares. Ils se manifestent généralement par des nausées, des vomissements, des brûlures d'estomac, une gêne épigastrique, des symptômes dyspeptiques, des maux de tête et des vertiges. De rares réactions allergiques ont également été signalées, notamment en cas d'intolérance aux AINS et à l'acide acétylsalicylique.
Beaucoup moins fréquemment (dans des cas isolés), on observe une diminution de l'audition, l'apparition d'acouphènes, un gonflement, une augmentation de la pression artérielle (généralement chez les patients souffrant d'hypertension artérielle), des troubles du sommeil, une hyperhidrose, un gonflement, etc.
Parmi les corticostéroïdes, la prednisolone est le plus souvent utilisée dans le traitement de la péricardite.
Prednisolone
Médicament hormonal anti-inflammatoire aux effets antihistaminiques, antitoxiques et immunosuppresseurs simultanés, contribuant à une réduction rapide de l'intensité des symptômes inflammatoires et de la douleur. Il favorise l'augmentation de la glycémie et de la production d'insuline, et stimule la conversion du glucose en énergie.
Le médicament contre diverses maladies provoquant la formation d'une grande quantité de liquide dans le péricarde peut être prescrit pour une administration orale, ainsi que pour une injection (injections intramusculaires, intraveineuses, intra-articulaires).
La posologie efficace du médicament est déterminée par le médecin en fonction de la gravité de la pathologie. La posologie quotidienne ne dépasse généralement pas 60 mg pour les adultes, 50 mg pour les enfants de plus de 12 ans et 25 mg pour les nourrissons. En cas d'urgence grave, ces doses peuvent être légèrement supérieures; le médicament est administré par voie intraveineuse lente ou par perfusion (plus rarement par voie intramusculaire).
Habituellement, 30 à 60 mg de prednisolone sont administrés à la fois. Si nécessaire, l'intervention est répétée après une demi-heure. La dose pour l'administration intra-articulaire dépend de la taille de l'articulation.
Ce médicament est destiné au traitement des patients de plus de 6 ans. Il n'est pas prescrit en cas d'hypersensibilité, de maladies infectieuses et parasitaires, notamment la tuberculose active et l'infection par le VIH, de certaines maladies gastro-intestinales, d'hypertension artérielle, d'insuffisance cardiaque congestive décompensée ou de diabète sucré, de troubles de la production d'hormones thyroïdiennes et de maladie d'Itsenko-Cushing. L'administration de ce médicament est dangereuse en cas de pathologies hépatiques et rénales graves, d'ostéoporose, de maladies du système musculaire avec diminution du tonus musculaire, de troubles mentaux actifs, d'obésité, de poliomyélite, d'épilepsie et de pathologies dégénératives de la vision (cataracte, glaucome).
Le médicament n'est pas utilisé pendant la période post-vaccinale. Un traitement par prednisolone est autorisé deux semaines après la vaccination. Si le vaccin est nécessaire ultérieurement, il ne peut être administré que huit semaines après la fin du traitement par corticoïdes.
Un infarctus du myocarde récent constitue également une contre-indication au médicament.
Quant aux effets secondaires, ils surviennent principalement lors d'un traitement prolongé. Cependant, les médecins s'efforcent généralement de raccourcir le traitement autant que possible jusqu'à l'apparition de complications.
En effet, la prednisolone peut éliminer le calcium des os et empêcher son absorption, ce qui peut entraîner le développement de l'ostéoporose. Chez l'enfant, cela peut se manifester par un retard de croissance et une fragilité osseuse. Une utilisation prolongée peut également entraîner une faiblesse musculaire, divers troubles cardiovasculaires, une augmentation de la pression intraoculaire, des lésions du nerf optique, une insuffisance corticosurrénalienne et des convulsions. Ce stéroïde stimule la production d'acide chlorhydrique, ce qui peut augmenter l'acidité gastrique et entraîner l'apparition d'inflammations et d'ulcères sur la muqueuse.
Lorsqu'elle est administrée par voie parentérale, la solution de prednisolone ne doit jamais être mélangée dans la même seringue avec d'autres médicaments.
Si la péricardite est de nature infectieuse, ou plus précisément, si elle est causée par une infection bactérienne, des antibiotiques efficaces sont prescrits.
Vancomycine
Les glycopeptides sont l'un des médicaments innovants d'une nouvelle famille d'antibiotiques. Leur particularité réside dans l'absence de résistance chez la grande majorité des bactéries à Gram positif, ce qui permet de les utiliser en cas de résistance de l'agent pathogène aux pénicillines et aux céphalosporines, habituellement prescrites pour la péricardite bactérienne.
La vancomycine sous forme de lyophilisat, dilué ensuite à la concentration requise avec une solution saline ou une solution de glucose à 5 %, est principalement administrée par perfusion. Une administration lente sur une heure est recommandée. La concentration de la solution est généralement calculée à 5 mg par millilitre, mais comme il est recommandé de limiter l'apport de liquide dans l'organisme en cas d'œdème et d'exsudat important dans le péricarde, la concentration de la solution peut être doublée. Dans ce cas, le débit d'administration du médicament reste constant (10 mg par minute).
Le médicament, selon la dose (0,5 ou 1 g), est administré toutes les 6 ou 12 heures. La dose quotidienne ne doit pas dépasser 2 g.
Pour les enfants de moins d'une semaine, le médicament peut être administré à une dose initiale de 15 mg par kilogramme de poids corporel, puis la dose est réduite à 10 mg par kg et administrée toutes les 12 heures. Pour les enfants de moins d'un mois, la dose n'est pas modifiée, mais l'intervalle entre les administrations est réduit à 8 heures.
Chez les enfants plus âgés, le médicament est administré toutes les 6 heures à la dose de 10 mg par kg. La concentration maximale de la solution est de 5 mg/ml.
La vancomycine n'est pas destinée à une administration orale. Elle n'est pas libérée sous cette forme en raison d'une mauvaise absorption dans le tractus gastro-intestinal. Cependant, si nécessaire, le médicament est administré par voie orale, en diluant le lyophilisat du flacon avec 30 grammes d'eau.
Sous cette forme, le médicament est pris 3 à 4 fois par jour. La dose quotidienne ne doit pas dépasser 2 grammes. Une dose unique pour les enfants est calculée à 40 mg par kilogramme de poids corporel. La durée du traitement, pour les enfants et les adultes, ne dépasse pas 10 jours, mais ne doit pas être inférieure à une semaine.
Ce médicament présente très peu de contre-indications. Il n'est pas prescrit en cas d'hypersensibilité individuelle à l'antibiotique ni au cours du premier trimestre de la grossesse. À partir du 4e mois de grossesse, le médicament est prescrit selon des indications strictes. L'allaitement doit être interrompu pendant le traitement par vancomycine.
Lorsque le médicament est administré lentement pendant une heure, les effets secondaires ne se développent généralement pas. Une administration rapide peut entraîner des complications graves: insuffisance cardiaque, réactions anaphylactiques, collapsus. On observe parfois des réactions gastro-intestinales, des acouphènes, une perte auditive temporaire ou irréversible, des évanouissements, des paresthésies, des modifications de la composition sanguine, des spasmes musculaires, des frissons, etc. L’apparition de symptômes indésirables est associée à un traitement prolongé ou à l’administration de fortes doses du médicament.
Le choix des médicaments contre l'accumulation de liquide dans le péricarde relève entièrement de la compétence du médecin et dépend de la cause et de la nature de la pathologie à l'origine d'un tel trouble, de la gravité de la maladie et des pathologies concomitantes.
Remèdes populaires
Il faut dire que le choix de recettes populaires efficaces contre la péricardite est limité. Il est prouvé depuis longtemps qu'il est impossible de guérir les pathologies cardiaques uniquement avec des plantes et des sorts, surtout en cas de maladie infectieuse. Cependant, les remèdes populaires peuvent aider à soulager les œdèmes et les inflammations.
La recette la plus populaire contre la péricardite est l'infusion de jeunes aiguilles de pin, reconnue pour ses effets sédatifs et antimicrobiens. Cette recette soulage efficacement l'inflammation du péricarde et réduit ainsi le volume de liquide qu'il contient. C'est un excellent remède pour le traitement de l'inflammation d'origine virale. Son utilisation est également autorisée pour la péricardite exsudative bactérienne, mais uniquement en complément d'un traitement antibiotique.
Pour l'infusion, prenez 5 cuillères à soupe d'aiguilles de conifères écrasées, versez ½ litre d'eau bouillante dessus et laissez mijoter à feu doux pendant 10 minutes. Retirez du feu et laissez reposer dans un endroit chaud pendant 8 heures. Après avoir filtré le « médicament », prenez-en 100 g après les repas, 4 fois par jour. Cela donne à l'organisme la force de combattre seul la maladie.
Vous pouvez essayer de préparer une teinture de noix. Versez 15 noix concassées dans une bouteille (0,5 l) de vodka et laissez infuser pendant deux semaines. Prenez la teinture finie à raison d'une cuillère à dessert (1,5 cuillère à café) après le petit-déjeuner et le dîner. Diluer la teinture dans un verre d'eau avant utilisation.
Les infusions à base de plantes aux effets diurétiques, sédatifs, anti-inflammatoires et fortifiants sont efficaces pour soulager les symptômes de la maladie. Par exemple, une infusion de fleurs de tilleul, d'aubépine et de calendula, de graines d'aneth et de paille d'avoine. Versez un verre d'eau bouillante sur une cuillère à café d'infusion et laissez reposer dans un endroit chaud pendant 3 heures. Buvez le médicament fini au cours de la journée, en le divisant en 4 prises. Prenez l'infusion une demi-heure avant les repas.
Ou une autre collection, comprenant des fleurs d'aubépine et de camomille, ainsi que de l'agripaume et de l'immortelle. Prenez 1,5 cuillère à soupe de la collection, versez 1,5 tasse d'eau bouillante dessus et laissez reposer dans un endroit chaud pendant 7 à 8 heures. Prenez un demi-verre d'infusion filtrée trois fois par jour, une heure après les repas.
Le traitement à base de plantes pour des pathologies aussi dangereuses et graves que l'inflammation du péricarde ou des membranes cardiaques ne peut être considéré comme la méthode de traitement principale, surtout au stade aigu de la maladie. Il est recommandé d'utiliser des recettes de médecine traditionnelle lorsque les principaux symptômes ont quelque peu diminué. Elles contribuent également à prévenir les maladies cardiaques et à renforcer le système immunitaire.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homéopathie
Il semblerait que si le traitement traditionnel de la péricardite, dont le symptôme caractéristique est la présence de liquide péricardique en quantité supérieure ou égale à 100 ml, n'est pas si efficace, l'homéopathie pourrait-elle changer la situation, car ses préparations contiennent uniquement des ingrédients naturels, qui ne sont pas considérés comme des médicaments puissants? Cependant, certains homéopathes affirment que la péricardite peut être guérie par des remèdes homéopathiques. Certes, un tel traitement sera long et coûteux, car l'ordonnance comprendra simultanément plusieurs médicaments homéopathiques peu coûteux.
Au début de la maladie, en cas d'augmentation de la température corporelle et de fièvre, l'Aconit est prescrit. Il est indiqué en cas de douleur qui s'intensifie à l'inspiration et au mouvement, empêchant le patient de se reposer la nuit. Une toux sèche peut également être présente. Souvent, l'utilisation d'Aconit seul soulage les symptômes de la péricardite, mais il arrive que le traitement doive être poursuivi.
Bryonia est prescrit lorsque la péricardite sèche devient exsudative. Il est indiqué en cas de soif intense, de douleurs cardiaques intenses, de toux paroxystique aboyante et d'incapacité à respirer profondément.
Kali carbonicum est prescrit lorsque l'Aconit et la Bryonia sont inefficaces ou lorsque la consultation d'un médecin est retardée, lorsque le patient est pris de douleurs cardiaques, que la peur de la mort apparaît, que le pouls devient faible et irrégulier et qu'une distension abdominale est constatée.
Si le liquide dans le péricarde s'accumule lentement, la préférence est donnée au médicament Apis, qui est efficace contre les douleurs cardiaques aiguës qui deviennent plus fortes avec la chaleur, les mictions rares et le manque de soif.
Lorsqu'une certaine quantité d'exsudat s'accumule dans la cavité péricardique, dont le volume n'a pas diminué depuis plusieurs jours, mais qu'il n'y a pratiquement ni douleur ni fièvre, le médicament Cantharis est indiqué. Comme pour le médicament précédent, il se caractérise par une miction peu abondante.
Cantharis ne doit pas être pris en cas de douleurs cardiaques sévères ou de tachycardie.
Si le traitement n'a pas donné les résultats escomptés et que la maladie continue de progresser, des médicaments plus puissants sont prescrits: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Ces médicaments aident à purifier l'organisme des toxines, à mobiliser ses forces internes, à réduire les effets des prédispositions héréditaires et à prévenir les rechutes.
Pour le traitement de la péricardite chronique, un médecin homéopathe peut suggérer des médicaments tels que Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Un plan de traitement indiquant les médicaments efficaces et leurs dosages est élaboré par un médecin homéopathe individuellement, en fonction des symptômes de la maladie et des caractéristiques constitutionnelles du patient.
La prévention
La prévention de la péricardite consiste à prévenir les pathologies pouvant être compliquées par l'accumulation d'exsudats ou de liquide non inflammatoire dans le péricarde. Cela implique principalement le renforcement du système immunitaire, un traitement rapide et complet des pathologies virales, bactériennes, fongiques et parasitaires, un mode de vie sain et actif favorisant la normalisation du métabolisme des tissus, et une alimentation équilibrée.
La formation de liquide dans le péricarde peut avoir de nombreuses causes. Certaines peuvent être évitées, d'autres échappent à notre contrôle. Quoi qu'il en soit, les mesures préventives décrites ci-dessus contribueront à préserver la santé à long terme. Si le développement d'une péricardite n'a pu être évité (par exemple, en cas de pathologie traumatique ou de complications postopératoires), le traitement de la maladie, grâce à une forte immunité, sera plus rapide et plus facile, et le risque de rechute sera extrêmement faible.
Prévoir
En ce qui concerne l'hydropéricarde, le pronostic est généralement favorable. Il conduit très rarement à une tamponnade cardiaque, sauf dans les cas avancés, si le liquide péricardique s'est accumulé en quantité critique.
Comme pour les autres types de péricardite, tout dépend de la cause de la pathologie et de la rapidité du traitement. La probabilité d'une issue fatale est élevée uniquement en cas de tamponnade cardiaque. Cependant, en l'absence de traitement approprié, la péricardite exsudative aiguë risque de se transformer en une forme chronique ou constrictive, caractérisée par une altération de la mobilité des structures cardiaques.
Si l’inflammation se propage du péricarde au myocarde, il existe un risque élevé de développer une fibrillation auriculaire et une tachycardie.

