Expert médical de l'article
Nouvelles publications
Hystéroscopie pour les polypes utérins
Last reviewed: 06.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Les examens endoscopiques connaissent un succès croissant ces derniers temps. Ce n'est pas surprenant, car ils présentent un avantage considérable par rapport aux autres méthodes de diagnostic. Un endoscope inséré dans la cavité des organes permet d'évaluer leur état grâce à une image tridimensionnelle sur l'écran, d'identifier diverses tumeurs et, si nécessaire, de les retirer immédiatement pendant le diagnostic. Le diagnostic endoscopique est utilisé pour examiner les organes ORL, le tractus gastro-intestinal et les organes génitaux internes. En gynécologie, l'hystéroscopie des polypes utérins s'est généralisée. Elle permet de détecter une telle tumeur chez la femme et de la retirer avec succès, ou du moins de prélever du matériel pour un examen histologique afin d'exclure ou de confirmer un processus malin.
Étiologie et tableau clinique de la polypose utérine
Les polypes, où qu'ils se forment, sont des formations pathologiques issues des propres tissus de l'organisme. Dans l'utérus, le matériau de ces néoplasmes est constitué de cellules en division active de la muqueuse et de la musculature utérines. Normalement, la croissance et la reproduction des cellules utérines sont sous le contrôle des systèmes endocrinien et immunitaire. Par conséquent, un dysfonctionnement des glandes responsables de l'équilibre hormonal, ainsi qu'une diminution de l'immunité, peuvent être considérés comme des facteurs de risque d'apparition de modifications pathologiques des cellules de la muqueuse utérine.
À vrai dire, les scientifiques ne peuvent identifier les causes exactes de la formation de polypes utérins. Outre un déséquilibre hormonal et une immunité affaiblie, ils soupçonnent des processus inflammatoires gynécologiques et des lésions mécaniques, généralement associées à des violences sexuelles ou à l'utilisation de moyens de plaisir, d'être impliqués dans l'apparition de formations bénignes. Cependant, des ruptures tissulaires lors d'un accouchement, ainsi que les conséquences d'une intervention chirurgicale, par exemple lors d'avortements ou de curetages diagnostiques, ne peuvent être exclues.
L'utérus est appelé ainsi car il est l'organe principal du système reproducteur féminin, où la vie se développe en neuf mois. Cet organe en forme de poire, situé entre la vessie et le gros intestin, présente une structure complexe. Il est divisé en un corps avec un fond à l'endroit où se fixent les trompes de Fallope, un col de l'utérus et un isthme (une section d'un centimètre de long entre le corps de l'utérus et son col). À l'intérieur du col de l'utérus se trouve un canal cervical étroit (2 à 3 mm seulement), recouvert de tissu glandulaire, qui débouche dans la cavité vaginale.
Les parois de l'utérus sont composées de trois couches. La couche externe, ou périmètre, qui protège l'utérus de l'extérieur, est constituée de tissu conjonctif et n'est pas visible à l'hystéroscope. Sa rupture est associée à une perforation d'organe. La couche interne de la paroi utérine (myomètre) est constituée de tissu musculaire élastique, également constitué de trois couches: superficielle, vasculaire et interne.
Enfin, la couche interne de la paroi utérine est l'endomètre. Il s'agit d'une muqueuse bicouche, dont la couche basale (adjacente au myomètre) reste inchangée, tandis que la couche glandulaire fonctionnelle se renouvelle constamment. Ce renouvellement entraîne une modification de l'épaisseur de l'endomètre selon la phase du cycle menstruel. Avant les règles, les muqueuses se prolifération progressive, puis se détachent et apparaissent sous forme de saignements menstruels. On observe ensuite un processus de régénération de la couche interne de l'endomètre.
Tous ces processus physiologiques se produisent mois après mois dans le corps féminin. Mais il arrive que, dans une zone de l'endomètre utérin, dans le canal cervical ou à sa sortie, la croissance cellulaire s'affaiblisse et que des excroissances inhabituelles de forme ronde ou ovale (parfois avec de petites bosses) se forment, reliées à la muqueuse par une tige.
Les polypes sont généralement retrouvés dans un seul spécimen. Leur taille peut varier, ce qui détermine la gravité des symptômes pathologiques. Les petits polypes à l'intérieur de l'utérus sont le plus souvent découverts par hasard lors d'une échographie, car ils ne se manifestent pas.
Des formations plus importantes ou plus petites (on parle alors de polypose) dans le corps de l'utérus ne peuvent qu'affecter la contractilité de l'organe et les processus internes. Elles interfèrent avec le renouvellement naturel de l'endomètre et peuvent provoquer des symptômes désagréables et dangereux, tels que:
- saignements utérins en dehors des règles,
- l'apparition de pertes sanglantes, brunâtres ou roses non associées aux menstruations,
- saignements menstruels accrus et douloureux,
- douleur « sans cause » dans la région lombaire,
- une sensation désagréable de tiraillement et une douleur dans le bas-ventre,
- inconfort et douleur pendant les rapports sexuels.
Selon les tissus qui composent le corps du polype, les néoplasmes sont classés en: glandulaires, glandulo-fibreux et fibreux. Ces néoplasmes sont considérés comme inoffensifs en termes de dégénérescence, mais peuvent entraîner de nombreux symptômes désagréables, pouvant aller jusqu'à des difficultés à concevoir un enfant. Ces polypes ont généralement une teinte claire (presque blanche, beige, rose clair), qui se détache sur le mucus rose vif. Leur taille, selon les tissus qui les composent, varie de 1,5 à 6 cm. Ils peuvent être situés sur un pédoncule ou avoir une base d'un diamètre inférieur à celui du corps de l'excroissance.
Les plus dangereux sont les polypes adénomateux. Bien que petits (jusqu'à 1,5 cm), ils sont néanmoins associés à un état précancéreux en raison du risque élevé de malignité des cellules de croissance et de leur pénétration importante dans les couches profondes des tissus. Il s'agit de néoplasmes à la surface irrégulière et à la teinte grisâtre.
L'hystéroscopie est une méthode permettant simultanément de confirmer la présence d'un polype utérin et de l'enlever. De plus, le polype lui-même (ou plusieurs néoplasmes) peut être localisé aussi bien dans la cavité utérine que dans le canal cervical.
Un tiers des femmes diagnostiquées avec des polypes du col de l'utérus en présentent également sur l'endomètre. Malgré leur petite taille (jusqu'à 1 cm), les polypes cervicaux entraînent des complications plus graves, telles que l'infertilité et des grossesses difficiles. Par conséquent, le traitement des polypes utérins, qui consiste à retirer les néoplasmes par diverses méthodes, dont l'hystéroscopie, est particulièrement important pour les femmes qui rêvent d'avoir un enfant. Il est essentiel que les polypes soient retirés avant la grossesse. Après la conception, ces opérations ne sont plus pratiquées.
Indications pour la procédure
L'hystéroscopie utérine est un examen diagnostique prescrit par un gynécologue en cas de suspicion de certaines pathologies féminines, par exemple la formation d'un polype. Bien que non considéré comme une tumeur maligne, ce polype peut considérablement dégrader la qualité de vie de la patiente. De plus, certaines de ces tumeurs sont sujettes à la malignité, ce qui peut entraîner le développement d'un cancer de l'utérus.
Si une polypose utérine est suspectée, l'hystéroscopie est réalisée à la fois comme procédure diagnostique et thérapeutique, permettant l'élimination la plus sûre et la plus efficace des excroissances tissulaires pathologiques dans l'organe.
Cependant, l'hystéroscopie peut être prescrite non seulement pour les polypes utérins, mais aussi comme examen diagnostique de contrôle après des interventions chirurgicales gynécologiques (curetage diagnostique, interventions sur l'utérus et les ovaires, etc.).
Quant au curetage diagnostique, autrefois très populaire, mais de moins en moins pratiqué en raison du manque de contrôle visuel de l'intervention et du grand nombre de complications possibles, l'hystéroscopie permet d'identifier et de corriger ses défauts. Idéalement, le curetage endométrial devrait être réalisé sous contrôle endoscopique (dans notre cas, un hystéroscope).
Le diagnostic hytéroscopique est souvent prescrit pour surveiller l'efficacité de l'hormonothérapie, ainsi que pour identifier les causes pathologiques de l'infertilité (sténose ou blocage des trompes de Fallope, anomalies du développement de l'utérus et des ovaires, etc.).
En tant que procédure thérapeutique et diagnostique, l'hystéroscopie de l'utérus peut être prescrite dans les cas suivants:
- si des saignements surviennent entre les règles ou pendant la ménopause, ou s'il y a des irrégularités du cycle menstruel
- s'il existe une suspicion de divers défauts dans le développement et la structure de l'organe,
- en cas d' interruption prématurée et spontanée de grossesse,
- dans une situation où diverses complications surviennent après l'accouchement,
- si les symptômes indiquent la présence de substances étrangères dans l'utérus; les corps étrangers peuvent inclure:
- dispositifs contraceptifs intra-utérins qui ont tendance à adhérer aux tissus utérins ou à provoquer une perforation des parois,
- petits fragments de tissu osseux qui peuvent endommager l'intégrité des parois utérines,
- fragments du placenta et de l'ovule fécondé restant après un accouchement ou un avortement,
- ligatures ayant un effet irritant sur l'endomètre.
- s'il existe des raisons de suspecter une atteinte à l'intégrité des parois utérines ( perforation ou ponction),
L'hystéroscopie utérine est une procédure diagnostique très utile en cas de suspicion de lésions des différentes couches internes de la paroi de l'organe (couches musculaire et muqueuse). Il s'agit de processus inflammatoires, de lésions mécaniques ou de prolifération pathologique des tissus internes de l'utérus (dysplasie).
En y regardant de plus près, on constate que les polypes de la muqueuse utérine sont une variante de la dysplasie, car ils se forment à partir des propres tissus de l'organisme. Essayons de clarifier la situation: ce que sont les polypes, leurs types, leurs dangers et les symptômes pouvant amener le médecin à suspecter une polypose utérine.
Préparation
Étant donné que l'hystéroscopie d'un polype utérin implique non seulement des manipulations diagnostiques mais également thérapeutiques, qui sont équivalentes à une intervention chirurgicale, un tel traitement ne peut être effectué sans préparation particulière, en particulier lorsqu'il implique l'utilisation d'une anesthésie.
La patiente doit d'abord être examinée par un gynécologue, qui établira un diagnostic préliminaire. L'examen sur un fauteuil équipé de miroirs ne permet pas d'obtenir une image complète de l'état du canal cervical et de l'utérus. Dans un premier temps, le médecin se base sur les changements observés lors d'un examen gynécologique régulier sur fauteuil, sur les données anamnestiques et sur les éventuelles plaintes de la patiente.
Si le médecin suspecte la présence de polypes dans l'utérus et propose à la patiente une hystéroscopie, qui se termine généralement par une intervention chirurgicale, il doit informer la patiente de toutes les subtilités de cette intervention: le déroulement de l'hystéroscopie, la préparation à l'intervention, les méthodes d'anesthésie disponibles, les résultats attendus et les risques potentiels. Si la patiente consent aux manipulations avec un hystéroscope, un examen complet lui sera prescrit.
De nombreux tests préalables à l'hystéroscopie de l'utérus visant à confirmer et à retirer un polype (ou des polypes) comprennent:
- collecte de matériel et un test sanguin général, qui aideront à clarifier s'il existe un processus inflammatoire aigu dans le corps, le plus souvent associé à l'activation d'un facteur infectieux,
- effectuer un test de coagulation sanguine ( coagulogramme ),
- biochimie sanguine (analyse détaillée),
- un test de glycémie pour écarter les formes sévères de diabète, dans lesquelles les plaies cicatrisent très mal, y compris celles postopératoires,
- collecte de matériel et réalisation d'une analyse générale d'urine, indiquant l'état du système génito-urinaire.
Tous ces examens sont nécessaires pour prévenir diverses complications pendant et après l'intervention, mais ils ne fournissent pas suffisamment d'informations pour confirmer le diagnostic. Des études instrumentales permettent de clarifier le diagnostic:
- Échographie de la cavité abdominale et des organes pelviens,
- échographie transvaginale, qui est similaire à un examen endoscopique, mais sans chirurgie ultérieure (elle permet non seulement de détecter les polypes, d'évaluer leur taille et leur structure, mais également d'identifier une éventuelle grossesse à ses débuts, car la chirurgie dans ce cas devient impossible).
En principe, une échographie permet d'obtenir une image claire des polypes utérins. Cependant, la simple détection d'un polype ne suffit pas. Les médicaments ne permettent pas de résoudre le problème. L'hormonothérapie, prescrite dans les cas graves de polypose, est considérée comme une méthode auxiliaire. La principale méthode reste l'ablation des polypes par toutes les méthodes possibles (hystéroscopie, curetage chirurgical, ablation au laser, cryodestruction, exposition au courant électrique ou aux ondes radio).
Cependant, l'hystéroscopie présente également certaines contre-indications qui nécessitent un examen plus approfondi de la patiente. Par conséquent, un examen complémentaire est réalisé sur une chaise gynécologique. Le médecin palpe la région abdominale de l'extérieur et de l'intérieur par le vagin, ce qui permet d'identifier les anomalies pour lesquelles l'opération est contre-indiquée. Lors des manipulations sur la chaise, le gynécologue prélève des frottis vaginaux, car les interventions intracavitaires ne sont pas pratiquées en cas d'infection bactérienne ou fongique de la lésion.
L'état des poumons et du système respiratoire peut être évalué par une radiographie pulmonaire, et d'éventuelles pathologies cardiaques peuvent être décelées par un électrocardiogramme (ECG). Ces informations sont particulièrement importantes pour une anesthésie efficace et sûre.
Certaines procédures diagnostiques nécessitent une préparation supplémentaire. Ainsi, pour que les frottis de microflore donnent des résultats probants, les médecins déconseillent les douches vaginales, l'utilisation de pilules vaginales, y compris les contraceptifs, et les rapports sexuels pendant la semaine précédant l'analyse. Il est nécessaire d'informer le médecin de toute prise de médicaments, ainsi que de toute intolérance aux différents types d'anesthésiques.
Déterminer la date de l'opération est également très important. L'endomètre utérin est en constante évolution. Il est recommandé d'enlever les polypes les jours où l'épaisseur de la muqueuse utérine est minimale et où les néoplasmes sont clairement visibles, tant sur le corps que dans la région des jambes. Les interventions chirurgicales ne sont généralement pas pratiquées pendant les règles, mais l'épaisseur minimale de l'endomètre est observée pendant 3 à 5 jours après la fin des jours critiques. C'est à ces dates qu'il est recommandé de réaliser une hystéroscopie. Dans les cas extrêmes, il sera nécessaire de l'effectuer dans les 10 premiers jours de la phase initiale du cycle menstruel.
La préparation à l'examen la veille de l'intervention implique de s'abstenir de manger pendant 6 à 8 heures. Il en va de même pour la consommation d'eau et d'autres liquides. De plus, il est nécessaire de vider sa vessie immédiatement avant l'hystéroscopie.
Technique ablation d'un polype utérin
L'hystéroscopie peut être réalisée à des fins diagnostiques et thérapeutiques. Lorsque des polypes utérins ont été détectés par d'autres types d'examens, le diagnostic par hystéroscope n'est plus déterminant; il permet simplement de déterminer plus précisément la taille et la localisation des néoplasmes afin de mettre au point les stratégies les plus efficaces pour leur ablation.
L'hystéroscopie d'un polype utérin, comme procédure thérapeutique, intervient généralement immédiatement après l'évaluation diagnostique de l'état tissulaire. Il s'agit d'une intervention chirurgicale sur l'utérus qui, dans la plupart des cas, ne nécessite pas l'ablation de l'organe reproducteur lui-même. Une telle intervention est nécessaire si des néoplasmes adénomateux sont détectés dans l'utérus et que l'examen histologique (biopsie) confirme la dégénérescence des cellules polypiques en cellules malignes. Dans ce cas, l'ablation de l'utérus vise à prévenir la propagation des métastases tumorales dans l'organisme.
Les procédures diagnostiques et thérapeutiques sont réalisées à l'aide d'un hystéroscope, une sonde munie d'une caméra et de robinets, à travers lesquels un produit est introduit et retiré dans la cavité, contribuant à l'élargir et à lisser ses bords. Ce produit peut être liquide ou gazeux.
Les hystéroscopes existent en différentes tailles. L'instrument chirurgical est plus grand que l'instrument diagnostique et est également équipé d'un canal par lequel les instruments supplémentaires éventuellement nécessaires au traitement (cathéters, ciseaux, conducteurs laser, électrode en boucle, curette, etc.) sont acheminés vers le site chirurgical. À l'extrémité de la sonde, outre une microcaméra qui affiche l'image sur l'écran de l'ordinateur, se trouve une source lumineuse.
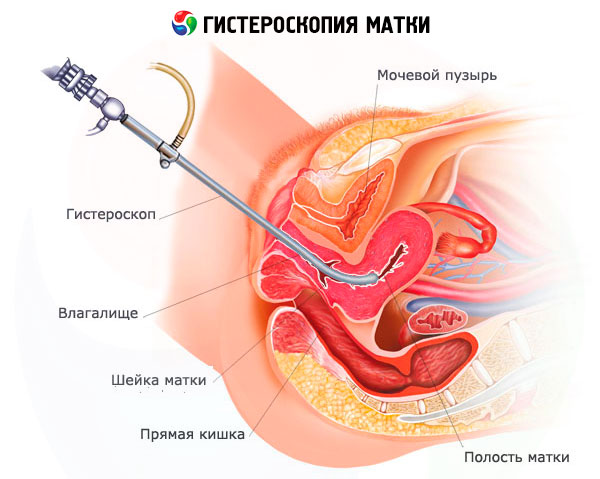
L'hystéroscopie des polypes endométriaux et cervicaux est réalisée au bloc opératoire d'un hôpital gynécologique, dans des salles spécialement équipées de centres périnatals et de cliniques gynécologiques, et plus rarement en ambulatoire (hystéroscopie en cabinet). L'ablation d'un polype peut être qualifiée d'intervention simple s'il s'agit de petits polypes. Les petits polypes isolés peuvent être retirés en ambulatoire.
L'ablation des grosses tumeurs est une intervention complexe qui nécessite non seulement un équipement spécifique, mais aussi une expérience et des connaissances considérables du chirurgien. Dans les cas graves, l'ablation hystéroscopique des polypes utérins est réalisée après un traitement hormonal.
Quelle que soit l'opération visant à retirer les polypes de l'utérus, elle est réalisée sous anesthésie générale ou régionale. L'anesthésie pour l'hystéroscopie utérine et l'ablation des polypes est choisie individuellement, en tenant compte des caractéristiques physiques de la patiente et de la complexité de l'intervention.
L'anesthésie locale, réalisée par injection intrautérine de lidocaïne ou d'autres anesthésiques, est principalement indiquée lors d'examens diagnostiques. L'anesthésie de l'entrée de l'utérus est également pratiquée en cas de petits polypes isolés ou d'impossibilité d'anesthésie générale.
Cependant, dans la grande majorité des cas, l'anesthésie générale est privilégiée. Dans ce cas, les anesthésiques sont administrés par voie intraveineuse ou au moyen d'un masque laryngé (anesthésie par inhalation). L'anesthésie par inhalation est considérée comme une méthode plus sûre, car elle entraîne moins d'effets secondaires tels que vertiges, nausées et myalgies. De plus, l'état général du patient après une telle anesthésie est meilleur qu'après une perfusion intraveineuse d'anesthésiques.
Une méthode d'anesthésie plus moderne est l'anesthésie régionale. L'anesthésique est injecté dans la colonne vertébrale, au plus près de la moelle épinière. Le patient perd ainsi temporairement la sensibilité de la partie inférieure du corps, tout en restant pleinement conscient.
Cette méthode élimine complètement l'apparition de symptômes désagréables caractéristiques de l'anesthésie générale, mais elle est plus difficile à réaliser et nécessite également du temps supplémentaire et du professionnalisme de la part de l'anesthésiste.
Le recours à l'anesthésie générale et régionale nécessite la présence d'un anesthésiste auprès du patient, et pas seulement pendant l'intervention. Dans les 24 heures suivant l'intervention, le médecin spécialiste doit surveiller l'état du patient et ne quitter son poste que si les signes vitaux sont satisfaisants.
La deuxième étape après l'anesthésie peut être considérée comme une intervention visant à élargir la cavité utérine. Tout d'abord, à l'aide d'un instrument spécial, le diamètre du canal cervical est augmenté afin que le tube de l'hystéroscope puisse être inséré librement dans la cavité utérine. Ensuite, à l'aide d'un robinet, la cavité est remplie de gaz ou de liquide.
Le gaz de remplissage est généralement du dioxyde de carbone, injecté dans la cavité utérine à l'aide d'un dispositif spécial appelé hystéroflateur. Dans ce cas, il est nécessaire de contrôler le débit et la pression du gaz dans l'utérus, car des débits élevés peuvent provoquer un dysfonctionnement cardiaque, une rupture des vaisseaux pulmonaires et une infiltration d'air dans le sang, pouvant même entraîner le décès.
Le liquide de remplissage peut contenir du dextrane (rarement utilisé en raison du risque accru d'anaphylaxie et du coût élevé du produit), de l'eau distillée, des solutions de chlorure de sodium, de glucose, de glycine et de solution de Ringer. Dans ce cas, le volume et la pression du liquide fourni doivent être surveillés pendant l'opération.
L'un des inconvénients de l'hystéroscopie liquide est la forte sollicitation des vaisseaux. De plus, elle présente un risque de complications infectieuses. Cependant, dans la plupart des cas, les liquides sont choisis pour remplir la cavité utérine lors des interventions chirurgicales, tandis que le diagnostic peut également être réalisé au dioxyde de carbone.
Il est important de comprendre que le liquide dans la cavité utérine n'est pas stagnant. Il lave l'organe et doit s'écouler librement. Autrement dit, l'entrée et la sortie du liquide doivent être constantes. Pour ce faire, un dilatateur de Hegar est utilisé, ce qui augmente l'espace libre du canal cervical (ce qui est également très pratique pour l'ablation de gros polypes par un espace étroit à l'intérieur du canal cervical). Lors de l'hystéroscopie gazeuse, le gaz est drainé à l'aide d'un robinet spécial, puis la cavité utérine est lavée avec une solution antiseptique.
Le dispositif est inséré lentement et très soigneusement dans l'utérus. Le médecin examine d'abord la cavité de l'organe et la muqueuse du canal cervical, notant l'emplacement des polypes, leur taille et leur structure. Si les polypes doivent être retirés ultérieurement, le médecin prélève simplement le matériel pour biopsie à l'aide d'instruments complémentaires contrôlés par un hystéroscope. En cas d'intervention programmée et lorsqu'il est possible d'exciser les excroissances pathologiques immédiatement après le diagnostic, le polype retiré sert de matériel pour l'examen histologique.
L'ablation d'un polype lors d'une hystéroscopie utérine peut être réalisée de différentes manières. L'ablation mécanique des néoplasmes implique l'utilisation d'instruments chirurgicaux (pinces et ciseaux), introduits sur le site opératoire à l'aide d'un hystéroscope.
L'hystéroscopie des polypes cervicaux est facilitée par la petite taille de ces néoplasmes et leur localisation sur une tige fine. Leur ablation peut être réalisée même sous anesthésie locale. En général, l'excroissance est d'abord tournée plusieurs fois par rapport à la tige (dévissée), puis elle tombe et est extraite à l'aide d'instruments hystéroscopes. L'endroit où le polype s'attache à la muqueuse est ensuite gratté à l'aide d'une anse spéciale (curette).
Si un équipement spécial est disponible, l'excision de la tige du polype et le nettoyage de son emplacement peuvent être effectués à l'aide d'un courant électrique ou d'un laser.
L'ablation des polypes endométriaux de l'utérus en cas de petites tumeurs situées sur une tige fine peut être réalisée selon les mêmes méthodes que pour les polypes du canal cervical. S'il s'agit de grosses tumeurs, après les avoir dévissées, la tige est excisée à l'aide d'un résectoscope ou de ciseaux en plastique (polypectomie).
Si les polypes ont une forme irrégulière (par exemple, s'ils sont dépourvus de pédoncule, comme les polypes pariétaux) ou si leur localisation à l'embouchure des trompes de Fallope complique la méthode chirurgicale habituelle par dévissage de l'excroissance, l'excision de ces excroissances peut être réalisée immédiatement au résectoscope. Cependant, si cela est possible, il est préférable de recourir à des méthodes plus sûres comme l'électrochirurgie ou l'ablation au laser de la tumeur, suivie d'une cautérisation du site du polype, ce qui est possible dans les deux cas.
En électrochirurgie, la cautérisation des tissus au site d'ablation du polype est appelée électrocoagulation. Le laser excise simultanément les tissus et obture les vaisseaux, ce qui prévient les saignements.
En général, l'ablation des polypes utérins à l'aide d'un hystéroscope est rapide. Un polype cervical est généralement retiré en 15 à 20 minutes maximum. Dans les cas plus graves, il faut compter un peu plus d'une demi-heure.
Hystéroscopie répétée
L'hystéroscopie répétée de l'utérus est une intervention courante après l'ablation de polypes localisés dans l'endomètre. Elle est réalisée pour surveiller les résultats du traitement. Cependant, dans certains cas, une hystéroscopie répétée est prescrite quelque temps après l'ablation mécanique des polypes, car ces néoplasmes sont sujets aux récidives.
Bien que la récidive de polypes au même endroit ou à proximité ne soit pas considérée comme une complication très fréquente (selon diverses sources, elle concernerait de 3 à 10 % des cas d'ablation de polypes utérins), ce fait ne peut être ignoré. Le plus souvent, en cas de polypes récurrents, on a recours à l'ablation au laser, car elle donne des résultats plus durables grâce à sa capacité à pénétrer les couches profondes des tissus. Cependant, le processus de formation des polypes ne s'arrête pas dans tous les cas. Les rechutes peuvent ne pas être isolées, ce qui indique déjà de graves problèmes corporels nécessitant un traitement spécifique, par exemple une hormonothérapie.
Dans ce cas, un traitement hormonal est d'abord réalisé, suivi d'une hystéroscopie du polype utérin suivie d'une cautérisation du tissu endométrial. L'hormonothérapie est parfois remplacée par un curetage diagnostique, moins compliqué que l'hormonothérapie. En effet, la muqueuse utérine se caractérise par une régénération tissulaire rapide, contrairement à l'organisme après exposition aux hormones.
Contre-indications à la procédure
Comme toute intervention chirurgicale, l'ablation des polypes utérins n'est pas prescrite à toutes les patientes. Certaines contre-indications peuvent être considérées comme absolues, nécessitant alors la recherche d'autres méthodes de traitement. D'autres restrictions peuvent être surmontées par un traitement efficace de la pathologie identifiée ou par un délai d'attente suffisant.
Les contre-indications absolues à l'hystéroscopie des polypes utérins comprennent:
- Modifications pathologiques de l'endomètre de l'utérus qui ne se prêtent pas au traitement (présence de tissu cicatriciel grossier et inélastique dû à des lésions tissulaires lors de l'accouchement ou à une sténose cervicale, lorsque l'accès à l'organe et la possibilité de son expansion sont limités).
- Pathologies graves de divers organes et systèmes en phase de décompensation (hypertension artérielle compliquée, glycémie excessivement élevée, conduisant à un diabète sucré sévère, etc.).
- Pathologies oncologiques de l'utérus. Si une malignité des cellules d'un polype situé dans le col de l'utérus est détectée, son ablation par hystéroscopie présente un risque certain, car avec l'écoulement du liquide, les cellules malignes peuvent se propager non seulement à tout l'organe, mais aussi au-delà, par exemple dans la cavité abdominale.
- Trouble de la coagulation sanguine associé à un risque élevé de saignement et à une perte de sang importante lors d’interventions chirurgicales.
Les contre-indications relatives comprennent:
- Grossesse. Toute manipulation du col de l'utérus entraîne une augmentation de sa tonicité et un risque d'accouchement prématuré et de fausse couche, sans parler de l'introduction dans la cavité utérine, où l'enfant grandit et se développe. La possibilité d'ablation des polypes utérins à l'aide d'un hystéroscope après l'accouchement est évoquée.
- Menstruations. Bien que l'épaisseur de l'endomètre soit faible pendant les règles, ce qui facilite la détection et l'ablation des polypes, la visualisation de l'intervention est limitée. C'est pourquoi elle est prescrite lorsque le flux menstruel devient faible, voire inexistant (du 5e au 10e jour du cycle menstruel).
- Saignements utérins causés par une hyperplasie tissulaire ou toute autre pathologie. Là encore, la raison est la visibilité limitée des manipulations effectuées et l'impossibilité d'évaluer qualitativement le résultat de l'opération. Dans ce cas, une hystéroscopie des polypes est réalisée après l'arrêt du saignement. De plus, il peut être nécessaire de laver l'utérus avec des solutions stériles afin que les caillots sanguins ne faussent pas la réalité des événements.
- Pathologies inflammatoires des organes gynécologiques au stade aigu. Le plus souvent, ces pathologies sont associées à une altération de la microflore vaginale (dysbiose) et à l'activation d'une infection bactérienne, virale ou fongique. Il est clair qu'une intervention chirurgicale contribuera à compliquer la situation et à la propagation de la microflore pathogène dans tout l'organisme (généralisation du processus). Un traitement efficace de la pathologie est d'abord mis en place, et ce n'est qu'une fois l'infection vaincue que l'on peut envisager une intervention chirurgicale.
- Infections systémiques, notamment infections virales respiratoires aiguës, grippe, amygdalite et autres maladies respiratoires infectieuses et inflammatoires. Rien à signaler. Une intervention n'est possible qu'après un traitement efficace de la maladie sous-jacente.
- Récidives de diverses pathologies organiques et systémiques (exacerbation d'un ulcère gastroduodénal, gastrite, asthme bronchique, etc.) dues à une charge importante sur l'organisme. L'opération peut être réalisée dès l'obtention d'une rémission stable.
L'ablation chirurgicale des polypes utérins n'est pas pratiquée chez les patientes dont l'état est grave en raison de pathologies somatiques. L'état de la patiente doit d'abord être stabilisé, puis une éventuelle intervention chirurgicale peut être envisagée.
Conséquences après la procédure
Les conséquences de toute opération sont directement liées au professionnalisme du personnel médical impliqué. Par exemple, un anesthésiste doit non seulement garantir la sécurité de l'administration de l'anesthésie et l'efficacité des médicaments, mais aussi calculer correctement la dose de médicaments, ce qui permettra d'éviter de nombreuses complications pendant et après l'opération.
La précision du chirurgien permettra de prévenir le développement d'une inflammation après une lésion accidentelle de la muqueuse utérine saine ou une perforation de l'organe. La préparation et la désinfection des instruments doivent être effectuées par du personnel médical junior. L'application de mesures antimicrobiennes par le chirurgien et ses assistants permettra d'éviter l'infection des plaies après l'ablation des polypes, ce qui ralentit considérablement le processus de guérison et de restauration de l'endomètre.
Les seules conséquences de l'hystéroscopie des polypes utérins qui ne peuvent être exclues sont une légère gêne et une légère douleur dans le bas-ventre pendant plusieurs jours après l'opération. Après tout, il y a eu une intervention sur l'organe et des lésions tissulaires; ces symptômes n'ont donc rien de surprenant ni de dangereux. Si une femme souffre de douleurs importantes, elle peut être soulagée par des suppositoires rectaux à effet analgésique, mais cela n'est généralement pas nécessaire.
Des pertes vaginales peu abondantes ou des écoulements sanguinolents au niveau des organes génitaux après une hystéroscopie d'un polype utérin sont également considérés comme normaux. Ce symptôme peut être observé pendant 2 à 3 semaines après l'intervention. Cependant, si les pertes augmentent et s'accompagnent de douleurs notables, il est conseillé de consulter un médecin.
Un autre symptôme suspect indiquant d'éventuelles complications est une augmentation de la température corporelle. En cas de polypose utérine postopératoire, on observe généralement un processus inflammatoire de l'endomètre, non lié à une microflore pathogène. La température corporelle peut augmenter légèrement, mais revient à la normale en 2 à 3 jours. Une forte augmentation de la température corporelle ou une température subfébrile qui dure 5 jours ou plus indique déjà que le processus inflammatoire a persisté et est très probablement associé à une infection.
Dans ce cas, les médecins prescrivent des médicaments antibactériens (injections ou comprimés). Des anti-intoxications et un traitement hormonal peuvent également être prescrits. L'hystéroscopie associée à un curetage de la cavité utérine est souvent pratiquée.
 [ 10 ]
[ 10 ]
Complications après la procédure
Malgré les progrès de l'hystéroscopie pour les polypes utérins, l'opération ne se déroule pas toujours sans complications. De nombreux facteurs influencent le résultat de l'opération et sa sécurité. Des complications peuvent donc survenir non seulement en postopératoire (par exemple, sous forme d'inflammation), mais aussi lors des manipulations médicales.
L'ablation hystéroscopique des polypes du col de l'utérus et de son corps est réalisée dans la grande majorité des cas sous anesthésie générale ou locale. Quel que soit le type d'anesthésie, il existe toujours un risque de réactions allergiques, y compris graves (œdème de Quincke, réactions anaphylactiques). Pour éviter de telles complications, des tests de tolérance à l'anesthésie doivent être effectués avant l'intervention. L'anesthésiste doit vérifier la présence de pathologies respiratoires et cardiovasculaires afin de calculer correctement la dose et le temps d'action des médicaments.
L'exérèse des polypes étant réalisée à l'aide de liquides pour dilater l'utérus, il est essentiel de contrôler leur volume et leur pression afin d'éviter des complications telles que l'hypertension artérielle, l'œdème pulmonaire et les réactions anaphylactiques. Chez les patients diabétiques, l'utilisation de solutions glucosées est déconseillée.
D'autres désagréments peuvent survenir pendant l'opération. Par exemple, une perforation de la paroi utérine due à une négligence du chirurgien ou à une faiblesse de la membrane elle-même. Outre l'utérus, d'autres organes voisins peuvent également être endommagés. Des saignements utérins pendant l'intervention peuvent également résulter d'une perforation de la paroi utérine et de lésions des vaisseaux du myomètre.
Parlons maintenant des problèmes qui peuvent survenir quelques minutes, jours ou semaines après l'opération. Il s'agit tout d'abord d'une inflammation de l'endomètre ( endométrite ), causée par un facteur infectieux, nécessitant une antibiothérapie.
Deuxièmement, les saignements, qui peuvent apparaître après l'opération. Face à ce symptôme, des agents hémostatiques sont prescrits et les causes du saignement sont identifiées lors de la même hystéroscopie. Dans certains cas, le saignement est léger, mais s'accompagne d' une sténose cervicale, rendant difficile l'évacuation du sang, et la stagnation à l'intérieur de l'organe est source de processus inflammatoires. La prise régulière d'antispasmodiques aidera à détendre légèrement les muscles du col de l'utérus.
Troisièmement, en cas de polypose utérine et de polypes de grande taille, on observe de graves lésions de l'endomètre, qui peut s'enflammer même en l'absence d'infection. L'inflammation est susceptible de provoquer le développement d'adhérences dans l'organe. Chez les femmes ménopausées, cette complication n'entraînera qu'une légère gêne (l'estomac peut tirer légèrement), mais chez les patientes en âge de procréer, elle peut entraîner une infertilité.
L'ablation d'un polype contenant des cellules malignes non détectées lors de l'examen histologique est également dangereuse. Une ablation incomplète d'un polype risque de propager le processus malin plus profondément ou aux tissus voisins.
Et, bien sûr, quelle que soit la méthode d'élimination des polypes, il existe toujours un risque de récidive, ce qui ne signifie pas pour autant qu'il faille abandonner la lutte contre la maladie. Il faut toujours garder à l'esprit le risque de dégénérescence des cellules polypiques.
 [ 11 ]
[ 11 ]
Soins après la procédure
Selon la méthode d'intervention chirurgicale sur l'utérus, la gravité de la pathologie et le type d'intervention (urgente ou programmée), la période postopératoire après l'ablation d'un polype par hystéroscopie utérine se déroulera différemment. Si l'opération a été planifiée à l'avance, c'est-à-dire que tous les examens nécessaires ont été réalisés, et qu'aucune complication n'est survenue, la patiente pourra quitter la clinique le lendemain ou après la fin de l'anesthésie. Cependant, cela ne signifie pas qu'elle pourra reprendre une vie normale, car le non-respect de certaines exigences peut entraîner diverses complications.
Alors, quelles recommandations pouvez-vous entendre après une hystéroscopie d’un polype utérin:
- Si le médecin le juge nécessaire, il peut prescrire un traitement anti-inflammatoire et antibactérien, qui ne doit être refusé en aucun cas.
- Un traitement hormonal peut également être prescrit en cas de lésions étendues ou d'adhérences. Ce traitement permettra à la muqueuse utérine de se rétablir plus rapidement, sans complications liées au processus d'adhérence ni récidives de polypose.
- Un traitement hormonal peut également être prescrit en cas de déséquilibre hormonal, responsable du polype. Le traitement peut inclure à la fois des hormones régulières et des contraceptifs hormonaux. Vous devrez les prendre malgré le risque de prise de poids.
- Si l'opération a été réalisée sans examen préalable complet de la patiente et sans prélèvement histologique, le polype retiré servira de biopsie. Les résultats de la biopsie seront disponibles sous quelques jours. Il est impératif de les conserver pour une utilisation ultérieure. Si l'analyse confirme un cancer de l'utérus, une nouvelle intervention sera programmée en urgence, visant à l'ablation de l'utérus.
- Concernant l'activité sexuelle, il est conseillé de la limiter pendant un certain temps. La durée d'abstinence (une semaine ou un mois) sera déterminée par votre médecin. Cependant, n'oubliez pas qu'une activité sexuelle active prématurée peut entraîner diverses complications, notamment des saignements et des infections.
- Pendant 2 à 3 semaines, le médecin vous conseillera de vous abstenir de procédures chaudes (solarium, bain, sauna, bains de pieds chauds) afin d'éviter de provoquer des saignements.
- Quant aux douches vaginales, elles sont inutiles dans ce cas, voire dangereuses. Premièrement, l'utérus est capable de se nettoyer tout seul. Deuxièmement, une douche vaginale intempestive ne fait que contribuer à éliminer la microflore bénéfique du vagin et à affaiblir l'immunité locale. Troisièmement, le manque de stérilité des dispositifs et ustensiles utilisés peut entraîner une infection externe. Le médecin lui-même déterminera quand ce traitement et cette mesure préventive seront nécessaires.
- Vous ne devez pas non plus utiliser de comprimés vaginaux, de suppositoires ni de tampons hygiéniques pendant au moins deux semaines avant un nouvel examen hystéroscopique. En fonction des résultats de la biopsie et de l'évaluation de l'état de l'endomètre, le médecin pourra lever certaines restrictions ou prescrire des interventions complémentaires.
Quant aux règles, elles devraient apparaître aux mêmes dates qu'avant l'opération. Cependant, dans certains cas, un léger décalage du cycle menstruel (les règles ont commencé plus tôt ou plus tard que prévu, mais pas plus d'une semaine), ce qui n'est pas considéré comme une pathologie. Des pertes anormalement abondantes, ainsi qu'une augmentation de la durée des règles pendant la période de convalescence, peuvent également être considérées comme normales. Plus tard, tout ira mieux sans intervention extérieure.
Si les règles abondantes ressemblent à des saignements, il est préférable de consulter rapidement un médecin, car il est très difficile de distinguer seul la norme de la pathologie.
La question qui intéresse maintenant de nombreuses jeunes femmes est la suivante: quand une grossesse peut-elle survenir après une hystéroscopie de l'utérus? Soyons honnêtes, chaque situation est individuelle. Il est clair que le premier mois, lorsque les rapports sexuels sont limités, une grossesse est exclue. Mais les mois suivants, une telle issue n'est pas exclue, car l'hystéroscopie du polype utérin n'affecte en rien la capacité de concevoir. De plus, de nombreuses femmes ont pu tomber enceintes au cours des six premiers mois, et tout cela grâce à l'hystéroscopie.
Il y a cependant une nuance: une grossesse précoce peut se terminer très mal, car la muqueuse utérine a besoin de temps pour se rétablir complètement, soit au moins trois mois.
Comment prévenir une grossesse non désirée? Grâce à une contraception hormonale, prescrite par le médecin traitant pendant 3 ou 4 mois. Il n'y a aucune raison d'avoir peur, car l'arrêt de ces médicaments ne fait qu'augmenter les chances de concevoir un enfant grâce à l'effet rebond. Ainsi, se débarrasser des polypes et augmenter les chances de grossesse grâce à l'hormonothérapie devient une réelle opportunité pour une femme de devenir mère dans un avenir proche, un rêve dont elle ne pouvait que rêver avant l'opération.
 [ 12 ]
[ 12 ]
Retour sur la procédure
Malgré les complications et les risques potentiels, la plupart des avis sur l'hystéroscopie pour polypes utérins sont positifs. Certaines femmes ont indiqué qu'après avoir lu des avis négatifs sur l'opération, elles avaient plus peur qu'elles n'auraient dû. Dans la grande majorité des cas, l'opération a été un succès, indolore et sans conséquences dangereuses.
Au départ, beaucoup étaient effrayés par la nécessité d'une anesthésie générale. Non pas l'anesthésie elle-même et le risque associé de réactions allergiques et de surdosage, mais le processus de convalescence, accompagné de vertiges, de nausées, de vomissements, de maux de tête et de douleurs musculaires, notamment dans le bas du dos. En réalité, l'opération n'a pas duré longtemps, si bien que presque personne n'a eu de complications liées à l'anesthésie, sauf les patients particulièrement sensibles.
Même celles qui ont subi une ablation de polypes sous anesthésie locale ne se sont plaintes ni de douleur ni d'inconfort pendant l'opération. Les symptômes postopératoires, tels que des pertes génitales peu abondantes, de légères douleurs et une gêne dans le bas-ventre, ainsi qu'une brève augmentation de la température, n'ont guère incommodé les patientes et sont restés sans conséquences.
L'examen hystéroscopique de contrôle a révélé peu de complications. Les récidives de polypes, selon les analyses, peuvent être considérées comme des complications isolées, non liées à l'intervention elle-même. Après tout, un traitement ultérieur par hormones et médicaments renforçant l'immunité générale et locale a permis de stabiliser l'état et les polypes ne sont plus réapparus après l'ablation.
De nombreuses femmes sont simplement heureuses de pouvoir devenir mères. Dans la plupart des cas, la grossesse a été diagnostiquée après 5 mois ou plus. Mais certaines ont eu la chance d'obtenir un test de grossesse positif encore plus tôt (après 3 à 4 mois, dès que l'endomètre s'est complètement rétabli).
Mais avant l'opération, de nombreuses femmes n'espéraient même pas un tel miracle, se considérant incapables de procréer. Le fait que l'opération ait été simple, sans complications et relativement peu coûteuse ne fait qu'accroître la joie de celles qui parlent encore à leur ventre et de celles qui ont déjà vu leur héritier de leurs propres yeux et ont pu l'allaiter.
Il est clair qu'aucune intervention, et encore moins une intervention chirurgicale complète, ne peut se passer d'avis négatifs. Cependant, ces avis témoignent davantage non pas de la faible efficacité du traitement, mais du manque de professionnalisme et de négligence de certains médecins et anesthésistes travaillant dans certaines cliniques. C'est à eux que les femmes associent les complications survenant pendant ou après l'intervention. Personne ne mentionne le non-respect des exigences en matière de soins postopératoires, mais cela pourrait également avoir affecté l'issue du traitement.
L'hystéroscopie d'un polype utérin est une intervention combinant deux types de manipulations: diagnostique et thérapeutique, ce qui est très pratique pour les interventions urgentes. Si le protocole d'examen et la technique opératoire sont respectés, l'ablation des polypes est considérée comme relativement sûre et peu inconfortable, d'autant plus que l'intervention sur les organes n'est pas réalisée à l'aveugle. Le médecin peut contrôler les mouvements des instruments et les situations pouvant survenir pendant l'intervention, ce qui exclut pratiquement toute ablation de polypes de mauvaise qualité, surtout en cas d'utilisation d'un laser. Nous pouvons affirmer avec certitude que cette méthode a de belles perspectives d'avenir, même si l'ablation des polypes par cette technique est déjà devenue une procédure médicale courante.

