Expert médical de l'article
Nouvelles publications
Utérus
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
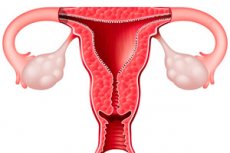
L'utérus (du grec metra) est un organe musculaire creux et impair dans lequel se développe l'embryon et porte le fœtus. Il est situé au milieu de la cavité pelvienne, derrière la vessie et devant le rectum. Il est en forme de poire, aplati antéropostérieurement. Il est composé d'un fundus, d'un corps et d'un col.
Le fond de l'utérus (fundus uteri) est la partie supérieure convexe de l'utérus, dépassant de la ligne d'entrée des trompes de Fallope. En dessous se trouve le corps de l'utérus (corpus uteri), formant la partie médiane (large) de l'utérus. En dessous, le corps conique de l'utérus se transforme en une partie arrondie: le col de l'utérus (cervix uteri). L'endroit où le corps de l'utérus se transforme en col de l'utérus est rétréci et est appelé isthme utérin (isthmus uteri). La partie inférieure du col de l'utérus fait saillie dans la cavité vaginale, d'où son nom de partie vaginale (portio vaginalis [cervicis]), et la partie supérieure du col, située au-dessus du vagin, est appelée partie supravaginale du col de l'utérus (portio supravaginal [cervicis]). Au niveau du vagin, l'orifice de l'utérus (ostium uteri), ou orifice cervical, est visible. Cet orifice part du vagin et rejoint le canal cervical, puis sa cavité. Chez les femmes n'ayant pas accouché, l'orifice utérin est rond ou ovale, tandis que chez les femmes ayant accouché, il a la forme d'une fente transversale. L'orifice utérin est limité par la lèvre antérieure (labium anterius) et la lèvre postérieure (labium posterius). La lèvre postérieure est plus fine.
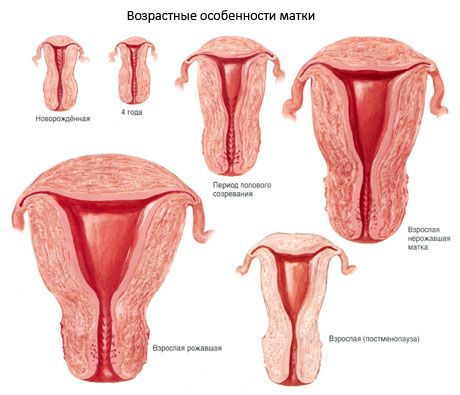
L'utérus possède une face antérieure et une face postérieure. La face antérieure, tournée vers la vessie, est appelée surface vésicale (faciès vesicalis), et la face postérieure, tournée vers le rectum, est appelée surface rectale (faciès rectalis). Ces faces sont séparées par les bords droit et gauche de l'utérus (margo uteri dexster et margo uteri sinister). La taille et le poids de l'utérus varient d'une personne à l'autre. Chez une femme adulte, la longueur moyenne de l'utérus est de 7 à 8 cm, sa largeur de 4 cm et son épaisseur de 2 à 3 cm. Chez les nullipares, le poids de l'utérus varie de 40 à 50 g, et chez les femmes multipares, il atteint 80 à 90 g.
Structure de l'utérus
La paroi de l'utérus se distingue par son épaisseur considérable et délimite la cavité utérine étroite (cavitas uteri), qui présente une forme triangulaire en coupe frontale. La base de ce triangle est orientée vers le fond de l'utérus et son sommet est dirigé vers le bas, en direction du col de l'utérus, où sa cavité se prolonge dans le canal cervical (canalis cervicis uteri). Ce dernier s'ouvre dans la cavité vaginale par l'orifice utérin. Les angles supérieurs de la cavité utérine se rétrécissent en formant des dépressions en entonnoir dans lesquelles débouchent les orifices des trompes.
La paroi de l'utérus est composée de trois couches. La couche superficielle est la membrane séreuse (tunique séreuse), également appelée périmètre. Il s'agit d'une couche de péritoine recouvrant l'utérus d'avant en arrière. La base sous-séreuse (telle sous-séreuse), sous forme de tissu conjonctif fibreux lâche, est présente uniquement dans la région du col de l'utérus et sur les côtés, là où le péritoine recouvrant l'utérus rejoint les ligaments larges de l'utérus.
Le tissu conjonctif des parois de l'utérus, contenant les vaisseaux sanguins, est appelé tissu para-utérin (paramètre). La couche intermédiaire de la paroi utérine est la tunique musculaire (myomètre), la plus épaisse. Le myomètre est constitué de faisceaux de tissu musculaire lisse entrelacés de manière complexe, ainsi que d'un petit nombre de faisceaux de tissu conjonctif contenant des fibres élastiques. Selon la direction prédominante des faisceaux musculaires dans le myomètre, on distingue trois couches: oblique-longitudinale interne, circulaire moyenne (circulaire) et oblique-longitudinale externe. La couche la plus dense est la couche circulaire moyenne, qui contient un grand nombre de vaisseaux sanguins, lymphatiques et surtout de grosses veines, ce qui lui confère le nom de couche vasculaire; la couche circulaire est plus développée au niveau du col de l'utérus. La sous-muqueuse des parois utérines est absente.
La muqueuse (tunique muqueuse), ou endomètre, forme la couche interne de la paroi utérine. Son épaisseur atteint 3 mm. La surface de la muqueuse utérine est lisse. Seul le canal cervical présente un pli longitudinal et des plis palmés plus petits (plicae palmatae) qui s'étendent de part et d'autre de celui-ci à angle aigu. Ces plis sont situés sur les parois antérieure et postérieure du canal cervical. Se touchant, les plis palmés empêchent le contenu vaginal de pénétrer dans la cavité utérine. La muqueuse est tapissée d'un épithélium cylindrique monocouche (prismatique). Elle contient des glandes utérines tubulaires simples (glandulae utennae).
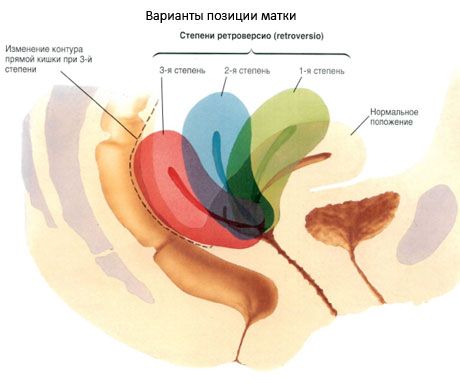
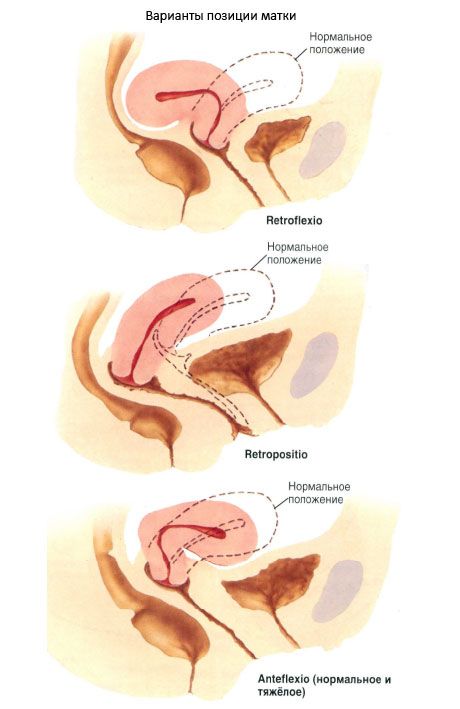
L'utérus est un organe très mobile. Selon l'état des organes adjacents, il peut occuper différentes positions. Normalement, son axe longitudinal est orienté selon l'axe pelvien. Lorsque la vessie est vide, le fond de l'utérus est dirigé vers l'avant: l'utérus est incliné vers l'avant (anteversio uteri). Lorsqu'il est incliné vers l'avant, le corps de l'utérus forme un angle avec le col de l'utérus ouvert vers l'avant: la courbure antérieure de l'utérus (anteflexio uteri). Lorsque la vessie est pleine, le fond de l'utérus recule et l'utérus se redresse légèrement. L'utérus est légèrement incliné vers la droite (le plus souvent) ou vers la gauche (lateropositio literi). Dans de rares cas, l'utérus est incliné vers l'arrière (retroversio uteri) ou courbé vers l'arrière (retroflexio uteri).
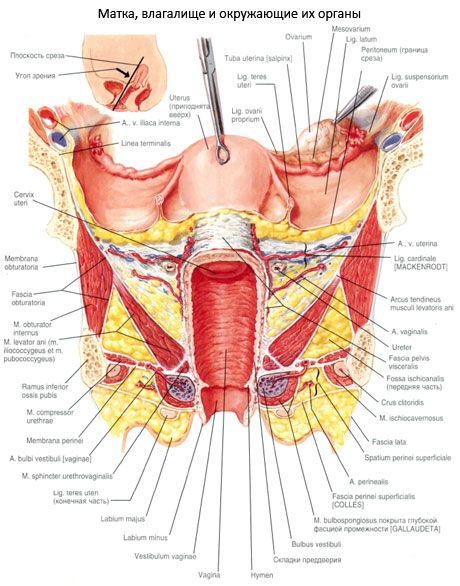
Relation de l'utérus au péritoine
La majeure partie de la surface de l'utérus est recouverte par le péritoine (à l'exception de la partie vaginale du col de l'utérus). Depuis le fundus de l'utérus, le péritoine continue sur la surface vésicale (antérieure) et atteint le col de l'utérus, puis passe dans la vessie. Cette poche profonde, qui n'atteint pas la partie antérieure du dôme vaginal et est formée par le péritoine, qui recouvre également la face postérieure de la vessie, est appelée poche vésico-utérine (excavatio vesicouterina). Le péritoine recouvrant la face rectale (postérieure) de l'utérus atteint la paroi postérieure du vagin, d'où il remonte vers le haut pour atteindre la paroi antérieure du rectum. En passant de l'utérus au rectum, le péritoine forme la poche recto-utérine (excavatio rectouterina), appelée cul-de-sac de Douglas. À droite et à gauche, cette poche est limitée par les replis recto-utérins du péritoine, qui s'étendent du col de l'utérus au rectum. La poche recto-utérine descend (fait saillie) dans la cavité pelvienne plus profondément que la poche vésico-utérine. Elle atteint la partie postérieure du dôme vaginal. À la base des replis recto-utérins du péritoine se trouve le muscle recto-utérin (m. rectouterinus), doté de faisceaux de fibres fibreuses. Ce muscle naît à la face postérieure du col de l'utérus sous forme de faisceaux plats, traverse l'épaisseur des replis péritonéaux, contourne le rectum latéralement et s'attache au périoste du sacrum.
Ligaments de l'utérus
Aux abords de l'utérus, les feuillets péritonéaux recouvrant ses surfaces vésicale et rectale se rejoignent pour former les ligaments larges droit et gauche. Le ligament large de l'utérus (lig. latum uteri) est constitué de deux feuillets du péritoine: antérieur et postérieur. De par sa structure et sa fonction, il constitue le mésentère de l'utérus (mésomètre). Les ligaments larges droit et gauche de l'utérus sont dirigés vers les parois latérales du petit bassin, où ils passent dans le feuillet pariétal du péritoine. Sur le bord supérieur libre du ligament large de l'utérus, entre ses feuillets, se trouve la trompe de Fallope. La partie du ligament large adjacente à la trompe de Fallope est appelée mésosalpinx. Entre les feuillets du mésentère se trouvent les appendices ovariens. Légèrement en dessous de l'insertion du ligament ovarien sur l'utérus, le ligament rond de l'utérus (lig.teres uteri) naît de la face antérolatérale de l'utérus. Ce ligament est un cordon fibreux dense et arrondi, de 3 à 5 mm d'épaisseur, contenant des faisceaux musculaires. Le ligament rond de l'utérus est situé entre les feuillets du ligament large de l'utérus, dirigé vers le bas et l'avant jusqu'à l'ouverture profonde du canal inguinal, le traverse et s'intègre au tissu pubien sous forme de faisceaux fibreux distincts. L'ovaire est rattaché au feuillet postérieur du ligament large de l'utérus par son bord mésentérique. La partie du ligament large de l'utérus adjacente à l'ovaire est appelée mésovarium. À la base des ligaments larges de l'utérus, entre le col de l'utérus et les parois pelviennes, se trouvent des faisceaux de fibres fibreuses et de cellules musculaires lisses qui forment les ligaments cardinaux (ligg. cardinalia). Par leurs bords inférieurs, ces ligaments sont reliés au fascia du diaphragme urogénital et empêchent le déplacement latéral de l'utérus.
Vaisseaux et nerfs de l'utérus
L'irrigation sanguine de l'utérus est assurée par les aa. et w. uterinae et ovaricae. Chaque a. uterinae naît généralement de la branche antérieure de l'artère iliaque interne, le plus souvent en même temps que l'artère ombilicale. L'artère utérine débute généralement sur le bord latéral du bassin, à 14-16 cm sous la ligne innominée. Elle est ensuite dirigée médialement et en avant, sous le péritoine, au-dessus du muscle fascia qui soulève l'anus, jusqu'à la base du ligament large de l'utérus, d'où partent généralement des rameaux vésicaux qui mènent à la vessie. Ces rameaux participent à l'irrigation sanguine non seulement des parties correspondantes de la paroi vésicale, mais aussi de la zone du pli vésico-utérin. L'artère utérine traverse ensuite l'uretère, situé au-dessus de celui-ci et lui donne une petite branche, puis se rapproche de la paroi latérale de l'utérus, le plus souvent au niveau de l'isthme. Ici, l'artère utérine donne une ou plusieurs artères vaginales (a. vaginalis). En remontant la paroi latérale de l'utérus jusqu'à son angle, l'artère utérine donne sur toute sa longueur de 2 à 14 branches vers les parois antérieure et postérieure de l'utérus. À l'origine du ligament propre de l'ovaire, l'artère utérine donne parfois une grosse branche vers le fundus de l'utérus (d'où part souvent la branche tubaire) et se ramifie vers le ligament utérin rond. L'artère utérine change ensuite de direction, passant de verticale à horizontale, pour atteindre le hile de l'ovaire, où elle se divise en branches ovariennes qui s'anastomosent avec l'artère ovarienne.
Les veines de l'utérus ont des parois fines et forment le plexus veineux utérin, situé principalement au niveau des parois latérales du col de l'utérus et du tissu para-utérin. Il s'anastomose largement avec les veines du vagin, des organes génitaux externes, des plexus veineux vésicaux et rectaux, et du plexus pampiniforme de l'ovaire. Le plexus veineux utérin collecte le sang provenant principalement de l'utérus, du vagin, des trompes de Fallope et du ligament large de l'utérus. Par les veines du ligament rond, le plexus veineux utérin communique avec les veines de la paroi abdominale antérieure. Le sang s'écoule de l'utérus par la veine utérine vers la veine iliaque interne. Les veines utérines, dans leurs parties inférieures, sont le plus souvent constituées de deux troncs. Il est important de noter que des deux veines utérines, l'une (la plus petite) est généralement située en avant de l'uretère, l'autre en arrière. Le sang de la partie inférieure et supérieure de l'utérus s'écoule, en outre, par les veines des ligaments ronds et larges de l'utérus dans le plexus pampiniforme de l'ovaire et plus loin - par v. ovarica dans la veine cave inférieure (à droite) et rénale (à gauche); de la partie inférieure du corps de l'utérus et de la partie supérieure du col de l'utérus, le sang s'écoule directement dans v. iliaca interna; de la partie inférieure du col de l'utérus et du vagin - dans le système v. iliaca interna par la veine cave interne.
L'utérus est innervé par les plexus hypogastriques inférieurs (sympathiques) et par les nerfs viscéraux pelviens (parasympathiques).
Le système lymphatique de l'utérus est classiquement divisé en intra-organique et extra-organique, le premier se transformant progressivement en second.
Les vaisseaux lymphatiques du premier groupe, qui drainent la lymphe provenant environ des deux tiers supérieurs du vagin et du tiers inférieur de l'utérus (principalement du col de l'utérus), sont situés à la base du ligament large de l'utérus et se déversent dans les ganglions lymphatiques iliaques internes, iliaques externes et communs, sacrés lombaires et anorectaux.
Les vaisseaux lymphatiques du deuxième groupe (supérieur) drainent la lymphe du corps de l'utérus, des ovaires et des trompes de Fallope; ils proviennent principalement des grands sinus lymphatiques sous-séreux et passent principalement dans la partie supérieure du ligament large de l'utérus, se dirigeant vers les ganglions lymphatiques lombaires et sacrés, et en partie (principalement du fundus utérin) le long du ligament rond de l'utérus jusqu'aux ganglions lymphatiques inguinaux. Les ganglions lymphatiques régionaux de l'utérus sont situés dans différentes parties de la cavité pelvienne et de la cavité abdominale: des artères iliaques (commune, externe, interne) et de leurs branches jusqu'au point de départ de l'artère mésentérique de l'aorte.
Anatomie radiographique de l'utérus
Pour l'examen radiographique de l'utérus, un produit de contraste est introduit dans sa cavité (métrosalpingographie). Sur la radiographie, l'ombre de la cavité utérine a la forme d'un triangle aux côtés légèrement concaves. La base du triangle est orientée vers le haut et le sommet vers le bas. Les angles supérieurs de la cavité utérine correspondent à l'ouverture des trompes de Fallope, l'angle inférieur à l'ouverture interne du canal cervical. La cavité utérine contient de 4 à 6 ml de produit de contraste.

