Expert médical de l'article
Nouvelles publications
Endométrite
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
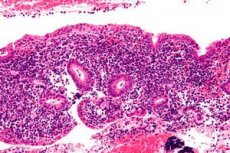
L'endométrite est une inflammation infectieuse de l'endomètre qui, en l'absence de diagnostic et de traitement adéquats, peut entraîner de graves complications à long terme chez la femme. Le diagnostic de l'endométrite peut être difficile et est souvent sous-diagnostiqué en raison de la diversité des manifestations cliniques potentielles. Le traitement nécessite un diagnostic précis et rapide de la maladie, des antibiotiques appropriés et une coordination entre spécialistes multidisciplinaires. [ 1 ]
L'endométrite est une inflammation localisée dans l'endomètre, la paroi interne de l'utérus, le plus souvent d'origine infectieuse. [ 2 ] Une infection qui se propage aux trompes de Fallope, aux ovaires ou au péritoine pelvien est appelée maladie inflammatoire pelvienne (MIP). [ 3 ] L'endométrite est traditionnellement divisée en deux types: aiguë et chronique. L'endométrite du post-partum est un sous-type d'endométrite aiguë associée à la grossesse. [ 4 ], [ 5 ]
Épidémiologie
Endométrite aiguë
L'incidence de l'endométrite aiguë à elle seule est un défi car elle survient souvent dans le cadre d'une MIP, dont l'incidence est d'environ 8 % aux États-Unis (É.-U.) et de 32 % dans les pays en développement.[ 6 ] Les cas de MIP aux États-Unis sont souvent associés à des infections à Chlamydia trachomatis et à Neisseria gonorrhoeae, représentant 50 % de ces cas.[ 7 ]
Endométrite chronique
Compte tenu de la présentation généralement bénigne de l'endométrite chronique, sa prévalence réelle est difficile à estimer. Certaines études ont montré que chez les personnes présentant des fausses couches à répétition, l'incidence avoisine les 30 %. Cependant, l'incidence varie, même au sein d'une même étude, selon la phase menstruelle à laquelle la biopsie endométriale a été réalisée. [ 8 ], [ 9 ]
Endométrite post-partum
L'endométrite post-partum est la principale cause de fièvre puerpérale pendant la grossesse.[ 10 ] Son incidence varie de 1 % à 3 % chez les patientes sans facteurs de risque après un accouchement vaginal spontané normal, augmentant à environ 5 % à 6 % en présence de facteurs de risque. [La césarienne est un facteur de risque significatif, associé à un risque 5 à 20 fois plus élevé d'endométrite post-partum par rapport à un accouchement vaginal spontané. Si la césarienne survient après une rupture de la membrane amniotique, le risque est encore plus élevé.[ 11 ],[ 12 ] Une prophylaxie antibiotique appropriée peut réduire le risque d'endométrite post-partum, jusqu'à 20 % des patientes développant la maladie sans prophylaxie antibiotique.[ 13 ] En l'absence de traitement, l'endométrite post-partum peut avoir un taux de mortalité allant jusqu'à 17 %.[ 14 ]
Causes endométrite
L'endométrite résulte principalement de la remontée de micro-organismes provenant des voies génitales inférieures (col de l'utérus et dôme vaginal) vers la cavité endométriale. Les agents pathogènes les plus fréquemment responsables de l'infection de l'endomètre varient selon le type d'endométrite et sont parfois difficiles à identifier.
Endométrite aiguë
Dans l'endométrite aiguë, plus de 85 % des étiologies infectieuses sont dues à des infections sexuellement transmissibles (IST). Contrairement à l'endométrite chronique et post-partum, dont la causalité est associée à de multiples micro-organismes, l'étiologie microbienne principale de l'endométrite aiguë est Chlamydia trachomatis, suivie de Neisseria gonorrhoeae et des bactéries associées à la vaginose bactérienne.[ 15 ]
Les facteurs de risque d'endométrite aiguë comprennent un âge inférieur à 25 ans, des antécédents d'IST, des comportements sexuels à risque (p. ex., partenaires multiples) et des interventions gynécologiques comme la pose de dispositifs intra-utérins ou la biopsie de l'endomètre. Ces facteurs contribuent à une susceptibilité accrue à cette affection chez certaines personnes.[ 16 ]
Endométrite chronique
L'étiologie de l'endométrite chronique est souvent inconnue. Certaines études ont montré une possible inflammation endométriale associée à des étiologies non infectieuses (par exemple, dispositifs intra-utérins, polypes endométriaux, léiomyomes sous-muqueux). Cependant, lorsque l'agent causal est identifié, il s'agit souvent d'une infection polymicrobienne composée d'organismes fréquemment présents dans le dôme vaginal. De plus, la tuberculose génitale peut entraîner une endométrite granulomateuse chronique, plus fréquente dans les pays en développement.[5] Contrairement à l'endométrite aiguë, Chlamydia trachomatis et Neisseria gonorrhoeae ne sont pas les causes les plus fréquentes.[5] Les principaux agents étiologiques identifiés sont:
- Streptocoques
- Enterococcus fecalis
- E. coli
- Pneumonie à Klebsiella
- Staphylocoques
- Mycoplasme
- Ureaplasma
- Gardnerella vaginalis
- Pseudomonas aeruginosa
- Saccharomyces cerevisiae et espèces de Candida [ 17 ]
L'endométrite chronique est associée à plusieurs facteurs de risque, notamment l'utilisation de dispositifs intra-utérins, des antécédents de grossesses multiples, des avortements antérieurs et des saignements utérins anormaux. Ces facteurs sont importants à prendre en compte pour comprendre les causes potentielles et les facteurs contribuant à l'endométrite chronique.
Endométrite post-partum
Pendant la grossesse, le sac amniotique protège la cavité utérine des infections, et l'endométrite est rare. À mesure que le col de l'utérus se dilate et que les membranes se rompent, le risque de colonisation de la cavité utérine par des micro-organismes provenant du dôme vaginal augmente. Ce risque est encore accru par l'utilisation d'instruments et l'introduction de corps étrangers dans la cavité utérine. Les bactéries sont également plus susceptibles de coloniser les tissus utérins dévitalisés ou autrement endommagés. [ 18 ] Comme les infections intra-amniotiques, l'infection endométriale post-partum est polymicrobienne, impliquant des bactéries aérobies et anaérobies, notamment:
- Cocci à Gram positif: treptocoques des groupes A et B, staphylocoques, entérocoques.
- Bacilles à Gram négatif: Escherichia coli, Klebsiella pneumoniae, Proteus.
- Microorganismes anaérobies: Bacteroides, Peptostreptococcus, Peptococcus, Prevotella et Clostridium.
- Autres: Mycoplasma, Neisseria gonorrhoeae [ 19 ],
Chlamydia trachomatis est une cause rare d'endométrite post-partum, bien qu'elle soit souvent associée à une apparition tardive de la maladie.[ 20 ] Bien que rares, les infections graves à Streptococcus pyogenes, Staphylococcus aureus, Clostridium sordellii ou Clostridium perfringens sont associées à une morbidité et une mortalité accrues.[ 21 ]
L'endométrite du post-partum est associée à de multiples facteurs de risque, notamment la césarienne, l'infection intra-amniotique intrapartum (appelée chorioamnionite), la rupture prolongée des membranes ou un travail prolongé, la présence de corps étrangers dans l'utérus (p. ex., examens cervicaux multiples et dispositifs invasifs de surveillance fœtale), l'extraction manuelle du placenta, l'accouchement vaginal opératoire et certains facteurs maternels tels que l'infection par le VIH, le diabète sucré et l'obésité. La reconnaissance de ces facteurs de risque est essentielle à l'identification et au traitement de l'endométrite du post-partum, car ils peuvent contribuer au développement de cette affection et orienter les mesures préventives et les stratégies thérapeutiques.[ 22 ]
Pathogénèse
L'endométrite aiguë résulte d'une infection ascendante du col de l'utérus et de la voûte vaginale, le plus souvent causée par Chlamydia trachomatis. Les infections endocervicales perturbent la fonction barrière du canal endocervical, permettant ainsi la remontée de l'infection.
En revanche, l'endométrite chronique se caractérise par une infection de l'endomètre par des micro-organismes qui ne sont pas nécessairement associés à une colonisation concomitante du col de l'utérus ou du vagin. L'infection microbienne entraîne une réponse immunitaire et une inflammation chronique avec d'importants infiltrats de plasmocytes stromaux endométriaux et le développement de micropolypes.[ 23 ] On observe également une augmentation de l'interleukine-1b et du facteur de nécrose tumorale alpha, ce qui augmente la synthèse d'œstrogènes dans les cellules glandulaires endométriales. Cette augmentation de la synthèse d'œstrogènes peut être associée à des micropolypes, fréquemment observés à l'examen hystéroscopique chez les patientes diagnostiquées avec une endométrite chronique.
Dans l'endométrite post-partum, la rupture des membranes permet à la flore bactérienne du col de l'utérus et du vagin de pénétrer dans la muqueuse endométriale.[4] Ces bactéries sont plus susceptibles de coloniser les tissus utérins dévitalisés, saignants ou autrement endommagés (comme lors d'une césarienne). Ces bactéries peuvent également envahir le myomètre, provoquant inflammation et infection.
Symptômes endométrite
Le diagnostic clinique de l'endométrite aiguë et post-partum repose sur les symptômes caractéristiques et les résultats de l'examen clinique. L'endométrite chronique est souvent asymptomatique et nécessite généralement une confirmation histologique. Les antécédents cliniques et les symptômes peuvent se chevaucher selon le type d'endométrite et les diagnostics différentiels. Cependant, certaines caractéristiques cliniques sont plus associées à un type d'endométrite qu'à d'autres. Par conséquent, une anamnèse complète est essentielle pour établir un diagnostic précis. Les cliniciens qui prennent l'anamnèse doivent également s'efforcer d'identifier les facteurs de risque courants de salpingite pelvienne (p. ex., partenaires sexuels multiples, antécédents d'IST) et les éléments de preuve d'un diagnostic différentiel basé sur une anamnèse obstétricale et sexuelle complète.
Endométrite aiguë
Français Les symptômes caractéristiques de l'endométrite aiguë comprennent l'apparition soudaine de douleurs pelviennes, la dyspareunie et des pertes vaginales, qui surviennent le plus souvent chez les personnes sexuellement actives, bien que les patientes puissent également être asymptomatiques. Selon la gravité de la maladie, des symptômes systémiques tels que fièvre et malaise peuvent également être présents, bien qu'ils soient souvent absents dans les cas plus légers. Les symptômes supplémentaires comprennent des saignements utérins anormaux (p. ex., saignements post-coïtaux, intermenstruels ou menstruels abondants), une dyspareunie et une dysurie.[ 24 ] Des symptômes secondaires à une périhépatite (p. ex., syndrome de Fitz-Hugh-Curtis), un abcès tubo-ovarien ou une salpingite peuvent survenir chez les patientes atteintes de MIP, notamment des douleurs du quadrant supérieur droit et des douleurs abdominales basses.
Endométrite chronique
Les patientes atteintes d'endométrite chronique présentent souvent des antécédents de fausses couches à répétition, d'échecs d'implantation répétés et d'infertilité. L'endométrite chronique est souvent asymptomatique. Lorsque des symptômes sont présents, ils sont généralement non spécifiques, les plaintes les plus fréquentes étant des saignements utérins anormaux, une gêne pelvienne et des leucorrhées.
Endométrite post-partum
La principale caractéristique clinique de l'endométrite du post-partum est la fièvre consécutive à un accouchement récent ou à une fausse couche. L'apparition précoce de la maladie survient dans les 48 heures suivant l'accouchement, et l'apparition tardive jusqu'à 6 semaines après l'accouchement. Les symptômes qui étayent le diagnostic comprennent une sensibilité utérine, d'importantes douleurs abdominales basses, des lochies purulentes malodorantes et une subinvolution utérine.[22] Des symptômes généralisés tels que malaise, maux de tête et frissons peuvent également être présents.
Complications et conséquences
L'endométrite aiguë, surtout associée à une salpingite pelvienne, peut entraîner une infertilité, des douleurs pelviennes chroniques et une grossesse extra-utérine. De plus, une infection ascendante peut évoluer vers un abcès tubo-ovarien.[ 25 ] Les complications de l'endométrite chronique comprennent des problèmes de fertilité (p. ex., fausses couches à répétition et échecs d'implantation à répétition) et des saignements utérins anormaux. Environ 1 à 4 % des patientes atteintes d'endométrite post-partum peuvent présenter des complications telles qu'une septicémie, des abcès, des hématomes, une thrombophlébite pelvienne septique et une fasciite nécrosante. Une intervention chirurgicale peut être nécessaire si l'infection a entraîné une accumulation de liquide.
Diagnostics endométrite
Les études 1, 2, 3, 5 sont réalisées sur tous les patients, 4, 6 - si cela est techniquement possible et s'il y a un doute sur le diagnostic.
- Thermométrie. Dans les formes légères, la température corporelle atteint 38–38,5 °C; dans les formes sévères, elle dépasse 39 °C.
- Analyse sanguine clinique. Dans la forme légère, le nombre de leucocytes est de 9 à 12 × 10 9 /l, un léger déplacement des neutrophiles vers la gauche est observé dans la numération leucocytaire; la VS est de 30 à 55 mm/h. Dans la forme sévère, le nombre de leucocytes atteint 10 à 30 × 10 9 /l, un déplacement des neutrophiles vers la gauche et une granularité toxique des leucocytes sont détectés; la VS est de 55 à 65 mm/h.
- Échographie utérine. Elle est réalisée chez toutes les femmes en travail après un accouchement spontané ou une césarienne, entre le 3e et le 5e jour. Le volume et la taille antéropostérieure de l'utérus sont augmentés. Une couche fibrineuse dense sur les parois utérines, ainsi que la présence de gaz dans la cavité utérine et au niveau des ligatures, sont également détectées.
- Hystéroscopie. Il existe trois variantes d'endométrite selon le degré d'intoxication de l'organisme et les manifestations locales:
- endométrite (revêtement blanchâtre sur les parois de l'utérus dû à une inflammation fibrineuse);
- endométrite avec nécrose du tissu décidual (les structures endométriales sont noires, filandreuses, légèrement saillantes au-dessus de la paroi utérine);
- endométrite avec rétention de tissu placentaire, plus fréquente après l'accouchement (une structure grumeleuse avec une teinte bleuâtre se dessine nettement et se détache sur le fond des parois de l'utérus).
Un certain nombre de patients sont diagnostiqués avec un défaut tissulaire sous la forme d'une niche ou d'un passage - un signe de divergence partielle des sutures sur l'utérus.
- Examen bactériologique de l'aspirat de la cavité utérine avec détermination de la sensibilité aux antibiotiques. Les anaérobies non sporulés (82,7 %) et leurs associations avec des micro-organismes aérobies prédominent. La flore anaérobie est très sensible au métronidazole, à la clindamycine et à la lincomycine, tandis que la flore aérobie est sensible à l'ampicilline, à la carbénicilline, à la gentamicine et aux céphalosporines.
- Détermination de l'équilibre acido-basique des lochies. L'endométrite se caractérise par un pH < 7,0, une pCO2 > 50 mm Hg et une pO2 < 30 mm Hg. Les modifications de ces paramètres précèdent les manifestations cliniques de la maladie.
Dépistage
Afin d’identifier les femmes en travail présentant une subinvolution de l’utérus, qui risquent de développer une endométrite post-partum, une échographie est réalisée le 3e au 5e jour après l’accouchement.
Qu'est-ce qu'il faut examiner?
Comment examiner?
Diagnostic différentiel
En plus de l'endométrite aiguë, le diagnostic différentiel de la douleur pelvienne comprend la grossesse extra-utérine, le kyste ovarien hémorragique ou rompu, la torsion ovarienne, l'endométriose, l'abcès tubo-ovarien, la cystite aiguë, les calculs rénaux et les causes gastro-intestinales (par exemple, l'appendicite, la diverticulite, le syndrome du côlon irritable).
Les symptômes courants de l'endométrite chronique sont souvent des saignements utérins anormaux (SUA) ou des problèmes de fertilité. Le diagnostic différentiel des saignements irréguliers est large. L'American College of Obstetricians and Gynecologists (ACOG) recommande de classer les saignements utérins anormaux selon le système PALM-COEIN, acronyme désignant les polypes, l'adénomyose, les léiomyomes, les tumeurs malignes, la coagulopathie, les troubles ovulatoires, les causes endométriales (par exemple, endométrite aiguë ou chronique), les causes iatrogènes (par exemple, anticoagulants, contraceptifs hormonaux) et les causes non encore classées.[ 26 ] L'infertilité présente également un large éventail de critères différentiels, incluant les facteurs utérins, tubaires, les troubles ovulatoires ou hormonaux, les anomalies chromosomiques et les facteurs masculins.[ 27 ]
Chez les patients atteints de fièvre puerpérale, le diagnostic différentiel comprend une infection du site chirurgical, une infection urinaire, une pyélonéphrite, une mammite, une pneumonie, une septicémie, une péritonite et une thrombophlébite pelvienne septique.
Qui contacter?
Traitement endométrite
L’objectif du traitement de l’endométrite est d’éliminer l’agent pathogène, de soulager les symptômes de la maladie, de normaliser les paramètres de laboratoire et les troubles fonctionnels et de prévenir les complications de la maladie.
Endométrite aiguë
Le CDC recommande plusieurs régimes antibiotiques différents.[ 28 ],[ 29 ] Les régimes oraux suivants sont recommandés pour les cas légers à modérés qui peuvent être traités en ambulatoire.
- Option 1:
- Ceftriaxone 500 mg par voie intramusculaire une fois.
- + doxycycline 100 mg par voie orale deux fois par jour pendant 14 jours.
- + métronidazole 500 mg par voie orale deux fois par jour pendant 14 jours
- Option 2:
- Céfoxitine 2 g par voie intramusculaire une fois avec probénécide 1 g par voie orale une fois
- + doxycycline 100 mg par voie orale deux fois par jour pendant 14 jours.
- + métronidazole 500 mg par voie orale deux fois par jour pendant 14 jours
- Option 3:
- Autres céphalosporines parentérales de troisième génération (par exemple, céftizoxime ou céfotaxime)
- + doxycycline 100 mg par voie orale deux fois par jour pendant 14 jours.
- + métronidazole 500 mg par voie orale deux fois par jour pendant 14 jours
- Les schémas thérapeutiques alternatifs pour les patients souffrant d’une allergie sévère aux céphalosporines comprennent:
- Lévofloxacine 500 mg par voie orale une fois par jour ou moxifloxacine 400 mg par voie orale une fois par jour (préféré pour les infections à M. genitalium) pendant 14 jours
- + métronidazole 500 mg toutes les 8 heures pendant 14 jours
- Azithromycine 500 mg IV une fois par jour pendant 1 à 2 doses, puis 250 mg par voie orale par jour + métronidazole 500 mg par voie orale deux fois par jour pendant 12 à 14 jours [28]
Les indications d'hospitalisation sont:
- Abcès tuboovarien
- Échec du traitement ambulatoire ou incapacité à adhérer ou à tolérer le traitement ambulatoire
- Maladie grave, nausées, vomissements ou température buccale > 101 °F (38,5 °C)
- La nécessité d’une intervention chirurgicale (par exemple, une appendicite) ne peut être exclue .
Des antibiotiques parentéraux sont administrés aux patients hospitalisés jusqu'à ce qu'ils présentent des signes d'amélioration clinique (par exemple, diminution de la fièvre et de la sensibilité abdominale), généralement pendant 24 à 48 heures, après quoi ils peuvent passer à un traitement par voie orale. Les schémas parentéraux recommandés comprennent:
- Céfoxitine 2 g IV toutes les 6 heures ou céfotétan 2 g IV toutes les 12 heures.
- + Doxycycline 100 mg par voie orale ou intraveineuse toutes les 12 heures
Schémas parentéraux alternatifs:
- Ampicilline-sulbactam 3 g IV toutes les 6 heures + doxycycline 100 mg par voie orale ou IV toutes les 12 heures
- Clindamycine 900 mg IV toutes les 8 heures + gentamicine IV ou IM 3-5 mg/kg toutes les 24 heures
Endométrite chronique
L'endométrite chronique est généralement traitée par doxycycline 100 mg par voie orale deux fois par jour pendant 14 jours. En cas d'échec du traitement par doxycycline, on peut administrer 500 mg de métronidazole par voie orale tous les jours pendant 14 jours, plus 400 mg de ciprofloxacine par voie orale tous les jours pendant 14 jours.
En cas d'endométrite granulomateuse chronique, un traitement antituberculeux est recommandé, comprenant:
- Isoniazide 300 mg par jour
- + rifampicine 450–600 mg par jour
- + éthambutol de 800 à 1200 mg par jour
- + pyrazinamide 1200-1500 mg par jour
Endométrite post-partum
La plupart des patientes doivent recevoir des antibiotiques par voie intraveineuse, y compris celles présentant une maladie modérée à sévère, une suspicion de sepsis ou une endométrite post-césarienne. Une revue Cochrane des schémas antibiotiques pour l'endométrite post-partum a identifié le schéma suivant, associant clindamycine et gentamicine, comme le plus efficace:
- Gentamicine 5 mg/kg IV toutes les 24 heures (préféré) ou 1,5 mg/kg IV toutes les 8 heures ou + clindamycine 900 mg IV toutes les 8 heures
- Si le streptocoque du groupe B est positif ou si les signes et symptômes ne s'améliorent pas dans les 48 heures, ajoutez l'un des éléments suivants:
- Ampicilline 2 g par voie intraveineuse toutes les 6 heures ou
- Dose de charge de 2 g d'ampicilline par voie intraveineuse, puis 1 g toutes les 4 à 8 heures.
- Ampicilline-sulbactam 3 g par voie intraveineuse toutes les 6 heures
Pour les patients dont l'état ne s'améliore pas dans les 72 heures, les cliniciens doivent élargir le diagnostic différentiel à d'autres infections telles que la pneumonie, la pyélonéphrite et la thrombophlébite septique pelvienne. L'antibiothérapie intraveineuse doit être poursuivie jusqu'à ce que la patiente reste apyrétique pendant au moins 24 heures, ainsi qu'un soulagement de la douleur et la résolution de la leucocytose. Il n'existe aucune preuve substantielle que la poursuite des antibiotiques oraux après une amélioration clinique améliore significativement les résultats centrés sur la patiente. [ 30 ] Un traitement antibiotique oral peut être soigneusement envisagé chez les patientes présentant des symptômes légers détectés après la sortie de l'hôpital (par exemple, endométrite post-partum tardive).
Prévoir
Sans traitement, le taux de mortalité de l'endométrite du post-partum est d'environ 17 %. Cependant, dans les pays développés, le pronostic est généralement excellent avec un traitement approprié. L'endométrite aiguë elle-même a un excellent pronostic; cependant, elle s'accompagne souvent d'une salpingite, ce qui augmente significativement le risque d'infertilité tubaire. Des données probantes suggèrent que la fertilité peut s'améliorer significativement après le traitement de l'endométrite chronique. Par exemple, dans une étude portant sur des cycles de transfert d'embryons frais au troisième jour, les taux de naissances vivantes étaient significativement plus élevés chez les patientes traitées que chez les patientes non traitées, d'environ 60 % à 65 % contre 6 % à 15 %, respectivement. Une autre étude a révélé que chez les patientes présentant des fausses couches à répétition et une endométrite chronique, le taux de naissances vivantes est passé de 7 % avant traitement à 56 % après traitement.[ 31 ]

