Expert médical de l'article
Nouvelles publications
Maladie de Crohn
Last reviewed: 12.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
La maladie de Crohn est une maladie inflammatoire transmurale chronique du tube digestif qui touche généralement l'iléon distal et le côlon, mais peut se développer à n'importe quel niveau du tube digestif. Les symptômes comprennent diarrhée et douleurs abdominales. Des abcès, des fistules internes et externes et une occlusion intestinale peuvent se développer.
Maladie de Crohn - pathologie intestinale
Comme cette maladie peut être localisée n'importe où dans le tractus gastro-intestinal, une classification spécifique permet de différencier les formes de la maladie. Ainsi, dans l'iléocolite, l'iléon et le côlon sont principalement touchés. Dans la forme gastroduodénale, l'estomac et le duodénum sont touchés. Dans l'iléite, l'iléon est touché. Dans la jéjuno-iléite, l'intestin grêle et l'iléon sont endommagés. Dans la maladie de Crohn du côlon, les autres parties du tractus gastro-intestinal ne sont pas touchées.
Des symptômes extra-intestinaux, notamment arthritiques, peuvent survenir. Le diagnostic de la maladie de Crohn repose sur une coloscopie et un contraste baryté. Le traitement comprend le 5-ASA, les glucocorticoïdes, les immunomodulateurs, les anticytokines, les antibiotiques et souvent la chirurgie.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Code CIM-10
La CIM définit la maladie de Crohn comme une inflammation du tractus gastro-intestinal d'origine inconnue, caractérisée par des lésions de segments individuels, une évolution récurrente et l'apparition de formations ulcéreuses, pouvant parfois s'accompagner de complications. La maladie peut affecter l'intestin grêle et le côlon ensemble ou séparément. L'incidence de la maladie est d'environ vingt-cinq cas pour cent mille personnes. Dans ce cas, une forme mixte est la plus fréquente, lorsque le côlon et l'intestin grêle sont touchés. Les facteurs de risque de développement de la maladie incluent une prédisposition génétique et des pathologies intestinales chroniques. L'examen macroscopique permet de distinguer les ulcères et les tumeurs granulomateuses, tandis que l'examen microscopique révèle un œdème dans la zone lésée et une hyperplasie des lymphofollicules de la membrane sous-muqueuse. Stades d'évolution de la maladie:
- Stade aigu. Caractérisé par une diarrhée aiguë, un épuisement et des douleurs abdominales droites.
- Stade subaigu. Caractérisé par une augmentation du nombre de lésions ulcéreuses, l'apparition de granulomes et le développement d'une sténose intestinale. Le syndrome douloureux est de type crampes.
- Stade chronique. Caractérisé par une évolution ultérieure de la maladie et l'apparition de complications.
Causes de la maladie de Crohn
Les causes de la maladie de Crohn ne sont pas encore totalement comprises. Certains suggèrent que cette maladie pourrait être héréditaire et pourrait également être déclenchée par des pathologies infectieuses et des facteurs immunologiques.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Comment se développe la maladie de Crohn?
La maladie de Crohn débute par une inflammation des cryptes et la formation d'abcès, qui évoluent vers de petits ulcères aphtoïdes focaux. Ces lésions muqueuses peuvent évoluer vers des ulcères longitudinaux et transversaux profonds, précédés d'un œdème muqueux, formant des lésions intestinales caractéristiques en forme de « pavés ».
La propagation de l'inflammation transmurale entraîne un lymphœdème et un épaississement de la paroi intestinale et du mésentère. Le tissu adipeux mésentérique s'étend généralement à la surface séreuse de l'intestin. Les ganglions lymphatiques mésentériques augmentent souvent de volume. Une inflammation étendue peut entraîner une hypertrophie de la couche musculaire, une fibrose et la formation d'une sténose, pouvant entraîner une occlusion intestinale. La formation d'abcès et de fistules avec les structures adjacentes, notamment d'autres anses intestinales, la vessie ou le psoas, est caractéristique; elles peuvent même s'ouvrir sur les parois abdominales antérieures ou latérales. Quelle que soit l'activité intra-abdominale du processus, des fistules et des abcès périanaux surviennent dans 1/4 à 1/3 des cas; ces complications sont souvent les plus défavorables.
Les granulomes non caséeux peuvent se développer dans les ganglions lymphatiques, le péritoine, le foie et affecter toutes les couches de la paroi intestinale. Le signe pathognomonique est la détection de granulomes, mais la maladie de Crohn, chez 50 % des patients, n'est pas caractérisée par la présence de granulomes. Leur présence n'est probablement pas liée à l'évolution clinique.
Le segment intestinal affecté est clairement délimité de l'intestin normal (la « zone silencieuse »), d'où le nom d'entérite régionale. La maladie de Crohn n'affecte que l'iléon dans environ 35 % des cas (iléite); dans 45 % des cas, l'iléon et le côlon sont touchés (iléocolite), avec une atteinte prédominante du flanc droit du côlon; dans environ 20 % des cas, seul le côlon est touché (colite granulomateuse) et, dans la plupart des cas, contrairement à la rectocolite hémorragique (RCH), le rectum n'est pas toujours atteint. Parfois, l'intestin grêle entier est atteint (jéjuno-iléite). Très rarement, l'estomac, le duodénum ou l'œsophage sont touchés. En l'absence d'intervention chirurgicale, la maladie ne se propage généralement pas aux zones de l'intestin grêle qui n'étaient pas atteintes lors du diagnostic initial.
Le risque de cancer est accru dans les zones affectées de l'intestin grêle. Les patients présentant une atteinte colique présentent un risque à long terme de développer un cancer colorectal, similaire à la rectocolite hémorragique, selon l'étendue et la durée de la maladie.
Symptômes de la maladie de Crohn
La maladie de Crohn se caractérise par les symptômes initiaux suivants: diarrhée chronique accompagnée de douleurs abdominales, fièvre, anorexie et perte de poids. L’abdomen est sensible et peut être douloureux à la palpation, avec une masse ou une sensibilité. Les saignements rectaux importants sont rares, sauf en cas de lésions coliques isolées, qui peuvent également survenir en cas de rectocolite hémorragique. Certains patients développent un abdomen aigu, simulant une appendicite aiguë ou une occlusion intestinale. Environ un tiers des patients présentent des lésions périanales (en particulier des fissures), qui constituent parfois les principales manifestations, voire la cause des plaintes. Chez l’enfant, les manifestations extra-intestinales prédominent souvent sur les symptômes gastro-intestinaux; l’arthrite, la fièvre d’étiologie inconnue, l’anémie ou un retard de croissance peuvent être les principales manifestations, et les douleurs abdominales ou la diarrhée peuvent être absentes.
En cas de récidive de la maladie de Crohn, ses symptômes évoluent. La douleur est le symptôme principal et survient lors d'une rechute normale. Les patients présentant une exacerbation sévère ou une formation d'abcès ressentent une sensibilité à la palpation, une tension protectrice, des symptômes péritonéaux et des signes d'intoxication générale. Les zones de sténose intestinale peuvent provoquer une occlusion intestinale accompagnée de douleurs coliques caractéristiques, de ballonnements, de constipation et de vomissements. Les adhérences post-chirurgicales peuvent également provoquer une occlusion intestinale, qui débute de manière aiguë, sans fièvre, douleur ni malaise caractéristiques d'une occlusion lors d'une exacerbation. La formation d'une fistule vésico-intestinale peut provoquer la présence de bulles d'air dans les urines (pneumourie). Une perforation libre de la cavité abdominale est rare.
La maladie de Crohn chronique provoque divers symptômes systémiques, notamment de la fièvre, une perte de poids, un amaigrissement et des manifestations extra-intestinales.
La maladie de Crohn se divise en trois formes principales selon la classification de Vienne: (1) principalement inflammatoire, qui, après plusieurs années de progression, devient généralement (2) sténotique ou obstructive, ou (3) principalement pénétrante ou fistuleuse. Ces différentes formes cliniques déterminent différentes approches thérapeutiques. Certaines études génétiques suggèrent une base moléculaire à cette classification.
Maladie de Crohn et grossesse
La maladie de Crohn et la grossesse sont perçues différemment par les spécialistes. Certains affirment que la maladie de Crohn n'a pas d'impact significatif sur le déroulement de la grossesse, l'accouchement et le fœtus, sauf en cas d'exacerbation de la maladie pendant cette période. Cependant, la plupart des spécialistes estiment que la grossesse peut avoir un impact négatif sur le développement de la maladie, car l'utérus dilaté exerce une pression sur les intestins et le taux de cortisol endogène augmente, puis chute rapidement après l'accouchement. Le pronostic de la maladie dépend également du fait que la grossesse se soit déroulée en rémission ou en exacerbation. Si la maladie est simple, cela n'affecte généralement pas le déroulement de la grossesse. Dans les cas graves, la maladie de Crohn peut entraîner un risque de fausse couche et peut également menacer la vie du fœtus pendant l'accouchement. Les complications à l'accouchement surviennent le plus souvent si la maladie est apparue ou s'est aggravée pendant la grossesse. Une exacerbation de la maladie pendant la grossesse est difficile à détecter, car le tableau clinique ne change pratiquement pas. En cas d'occlusion intestinale, de sténose intestinale et de fistule, le déroulement de la grossesse est impacté négativement, même en période de rémission. En cas d'affaiblissement persistant des symptômes, une grossesse est autorisée en cas de maladie de Crohn, tandis qu'une aggravation de celle-ci constitue une contre-indication à la conception.
Où est-ce que ça fait mal?
Maladie de Crohn et rectocolite hémorragique
On pense que la maladie de Crohn et la rectocolite hémorragique sont liées à une prédisposition héréditaire, ainsi qu'à l'impact d'agents infectieux sur le tractus gastro-intestinal. La principale différence entre ces maladies réside dans le fait que, dans la rectocolite hémorragique, seul le côlon est généralement vulnérable, tandis que dans la maladie de Crohn, plusieurs parties du tractus gastro-intestinal sont touchées. La lésion de la rectocolite hémorragique est généralement concentrée dans un segment du côlon. Dans la maladie de Crohn, la lésion peut couvrir plusieurs zones du tractus intestinal. Les symptômes de la maladie de Crohn et de la rectocolite hémorragique sont très similaires, et il n'est pas toujours possible de les distinguer précisément. Une biopsie est généralement prescrite pour différencier ces deux maladies. Les signes courants de ces pathologies sont la diarrhée et la fièvre, des douleurs abdominales, une perte totale ou partielle d'appétit, une perte de poids et une faiblesse générale. Des nausées, des vomissements et des douleurs articulaires peuvent également être présents. Il est à noter que des symptômes similaires peuvent également être observés dans d'autres pathologies du tractus gastro-intestinal; un diagnostic qualifié est donc essentiel pour établir un diagnostic correct.
Pourquoi la maladie de Crohn est-elle dangereuse?
Afin de ne pas retarder le traitement et de demander rapidement l’aide d’un spécialiste, le patient doit savoir pourquoi la maladie de Crohn est dangereuse:
- À mesure que la maladie progresse, le nombre de segments intestinaux touchés augmente.
- Récidive de la maladie suite à une intervention chirurgicale (lésion de l'intestin proximal).
- Formation de fistules dans le rectum et d’autres parties du tube digestif.
- Développement de pathologies extra-intestinales (érythème, pyodermite, épisclérite, uvéite, spondylarthrite ankylosante).
- Obstruction intestinale.
- Risque de développer un adénocarcinome.
- Perforation du côlon, développement d'hémorragies intestinales.
- Dilatation du côlon.
- Absorption insuffisante des nutriments dans l'intestin grêle.
Diagnostic de la maladie de Crohn
La maladie de Crohn doit être suspectée chez les patients présentant des symptômes d'inflammation ou d'obstruction, chez les patients sans symptômes gastro-intestinaux évidents mais présentant des abcès périanaux, et chez ceux présentant une arthrite inexpliquée, un érythème noueux, de la fièvre, une anémie ou (chez l'enfant) un retard de croissance. Des antécédents familiaux renforcent également la suspicion de maladie de Crohn. Des symptômes et signes similaires de la maladie de Crohn (p. ex., douleurs abdominales, diarrhée) peuvent résulter d'autres affections gastro-intestinales. La maladie de Crohn se distingue de la rectocolite hémorragique; le diagnostic peut être difficile dans les 20 % de cas où la maladie de Crohn est limitée au côlon. Cependant, le traitement de ces maladies étant similaire, cette distinction n'est importante que pour envisager une indication chirurgicale ou un traitement empirique.
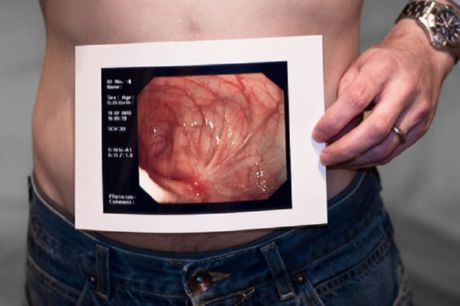
Les patients présentant des symptômes d'abdomen aigu (nouveaux ou récurrents) nécessitent une radiographie abdominale de face et de profil, ainsi qu'un scanner abdominal. Ces examens permettent d'identifier une obstruction ou d'autres causes possibles d'abdomen aigu (par exemple, une appendicite). L'échographie permet de mieux évaluer la pathologie gynécologique chez les femmes souffrant de douleurs abdominales basses et pelviennes.
Si les manifestations initiales de la maladie ne sont pas aiguës, un examen du tube digestif supérieur et de l'intestin grêle avec radiographie ciblée de l'iléon terminal est préférable à la TDM. Les examens digestifs sont diagnostiques s'ils montrent un rétrécissement marqué (produisant un « signe de la cordelette ») ou une séparation des anses intestinales. En cas de doute, l'entéroclyme ou l'entéroscopie par capsule peuvent révéler des ulcères aphteux et linéaires superficiels. Un lavement baryté peut être utilisé si les symptômes coliques prédominent (par exemple, diarrhée), lesquels peuvent montrer un reflux baryté dans l'iléon terminal avec insuffisance valvulaire, nodularité, rigidité, épaississement de la paroi et rétrécissement luminal. Des résultats radiographiques similaires sont observés dans le cancer du cæcum, le carcinoïde iléal, le lymphosarcome, la vascularite systémique, l'entérite radique, la tuberculose iléo-cæcale et le granulome amibien.
Dans les cas atypiques (par exemple, diarrhée prédominante avec douleur minimale), le diagnostic de maladie de Crohn est similaire à celui d'une rectocolite hémorragique suspectée, par coloscopie (comprenant une biopsie, des études de la flore intestinale pathogène et, si possible, une imagerie de l'iléon terminal). L'endoscopie digestive haute peut révéler une atteinte gastrique et duodénale, même en l'absence de symptômes digestifs hauts.
Des examens de laboratoire doivent être réalisés pour diagnostiquer une anémie, une hypoalbuminémie et des anomalies électrolytiques. Des tests de la fonction hépatique doivent être effectués; des taux élevés de phosphatase alcaline et de γ-glutamyl transpeptidase suggèrent une possible cholangite sclérosante primitive. Une leucocytose ou une élévation des réactifs de phase aiguë (p. ex., VS, CRP) ne sont pas spécifiques, mais une surveillance périodique peut être réalisée pour surveiller l'activité de la maladie.
Des anticorps anti-cytoplasme des polynucléaires neutrophiles périnucléaires sont présents chez 60 à 70 % des patients atteints de rectocolite hémorragique et seulement 5 à 20 % des patients atteints de la maladie de Crohn. La maladie de Crohn est caractérisée par la présence d'anticorps anti-Saccharomyces cerevisiae. Cependant, ces tests ne permettent pas de différencier efficacement les deux maladies. Ils présentent un certain intérêt en cas de « colite indéterminée » et ne sont pas recommandés pour le diagnostic de routine.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ]
Algorithme de diagnostic de la maladie de Crohn
La maladie de Crohn est diagnostiquée par radiographie et endoscopie, qui permettent d'évaluer l'état du tube digestif. L'analyse des selles permet de détecter la présence de leucocytes. La présence de leucocytes dans les selles indique un processus inflammatoire des parois intestinales. Si la maladie provoque des selles molles, elles sont examinées à la recherche d'agents infectieux, d'œufs d'helminthes et de clostridies. Pour le diagnostic de la maladie de Crohn, l'irrigoscopie est utilisée: une radiographie du côlon avec introduction d'un produit de contraste (une solution aqueuse de sulfate de baryum avec tanin). Deux à trois jours avant l'examen, il est recommandé au patient de suivre un régime alimentaire spécifique et, la veille, de prendre de l'huile de ricin par voie orale (environ trente grammes). Le soir, un lavement est administré et aucun repas n'est pris jusqu'à la fin de l'examen. Une radiographie du canal baryté est réalisée afin d'évaluer la capacité d'évacuation du côlon et son interaction avec les autres organes. L'entérographie par intubation permet d'examiner l'intestin grêle en y introduisant du baryum à l'aide d'une sonde nasogastrique. Après la radiographie, une scintigraphie peut être réalisée pour différencier les processus inflammatoires des processus non inflammatoires. Cette méthode permet d'examiner l'activité du tractus gastro-intestinal et repose sur l'ingestion d'aliments marqués par un isotope radioactif, dont le transit intestinal est surveillé à l'aide d'un équipement spécifique. Dans le cadre d'un diagnostic complet, des analyses de sang et de selles, ainsi qu'un immunogramme, sont également réalisés.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Tests pour la maladie de Crohn
Les analyses sanguines pour la maladie de Crohn révèlent une augmentation de la vitesse de sédimentation érythrocytaire, un déséquilibre hydrosodésique, un faible taux de protéines plasmatiques et une carence en acide folique, en vitamines B12 et D. L'examen coproscopique révèle des taux élevés d'acides gras et de sels, la présence d'une grande quantité d'amidon non digéré dans les selles et des taux élevés d'azote dans les selles. La fibrogastroscopie révèle les zones affectées du tube digestif supérieur. La rectosigmoïdoscopie révèle des modifications pathologiques du rectum. L'endoscopie, au stade initial de la maladie, révèle des lésions érosives aphteuses et la présence de mucus contenant du pus sur les parois intestinales.
Radiographie
Lors du diagnostic de la maladie de Crohn, les radiographies sont très importantes, car elles permettent de localiser précisément le processus inflammatoire. Elles sont particulièrement importantes pour l'examen de l'intestin grêle, car c'est le seul moyen de l'examiner. Avant de commencer l'examen, le patient prend un liquide contenant du baryum par voie orale, qui peut également être administré par voie rectale (lavement baryté). Sur la radiographie, le liquide est reconnaissable à sa couleur blanche, ce qui permet de visualiser les ulcères, les sténoses intestinales, etc. Si cet examen est inefficace, d'autres types de radiographies sont prescrits en complément.
Coloscopie
La coloscopie est essentielle au diagnostic de la maladie de Crohn. Elle permet d'obtenir une image complète de l'état du côlon. Elle permet d'identifier la présence d'ulcères, d'inflammations et de saignements. Le sondage du côlon permet de l'examiner dans son intégralité, du cæcum au rectum. L'intervention est généralement réalisée sans anesthésie préalable. Une anesthésie locale est pratiquée en cas de douleur intense localisée à l'anus, ainsi qu'en cas de troubles sévères du fonctionnement de l'intestin grêle, notamment la formation d'adhérences dans la cavité abdominale. L'intervention est réalisée en position allongée avec introduction d'un dispositif spécial (coloscope) par l'anus jusqu'au rectum. Deux jours avant la coloscopie, un régime alimentaire pauvre en résidus est proposé au patient. La veille et le jour de l'intervention, le régime doit être exclusivement composé de liquides (bouillons, tisanes). Il est également recommandé de prendre de l'huile de ricin la veille de l'examen. Deux cuillères à soupe d'huile sont dissoutes dans environ un demi-verre de kéfir et prises par voie orale, ce qui contribue à nettoyer complètement le côlon. Le matin, avant l'intervention, un ou deux lavements supplémentaires sont effectués, jusqu'à ce que les intestins soient complètement nettoyés et que l'eau en soit libérée.
Qu'est-ce qu'il faut examiner?
Quels tests sont nécessaires?
Qui contacter?
Comment traiter la maladie de Crohn?
Il n'existe actuellement aucune réponse claire au traitement de la maladie de Crohn, ses causes n'ayant pas été précisément établies. Par conséquent, le principal traitement de cette pathologie vise à réduire l'inflammation, à stabiliser l'état du patient et à prévenir les complications. La prise en charge est assurée par un gastro-entérologue et un proctologue. En cas de menace vitale immédiate, une intervention chirurgicale est prescrite, par exemple en cas d'abcès ou lorsque les traitements conservateurs sont inefficaces. Le traitement conservateur de la maladie de Crohn repose principalement sur la prescription d'un régime alimentaire, comme le tableau n° 4B. Ce régime permet de réduire l'irritation du tractus gastro-intestinal et les processus de fermentation, ainsi que de diminuer les sécrétions gastriques et biliaires. Diverses variantes de régime alimentaire visent à atténuer la douleur et à améliorer le fonctionnement du système digestif. Le traitement médicamenteux vise à soulager l'inflammation et les symptômes de la maladie, en renforçant les défenses immunitaires. La sulfasalazine se prend quatre fois par jour avant les repas, à raison d'un à deux grammes en phase aiguë de la maladie. Pendant la période de soulagement, la posologie est progressivement réduite à cinq cents milligrammes. La mésalazine est administrée par voie orale à raison de 400 à 800 mg trois fois par jour pendant deux à trois mois. Pendant le traitement, une utilisation à court terme de corticoïdes, d'immunosuppresseurs et d'agents immunosuppresseurs bloquant les cytokines responsables des formations érosives et ulcéreuses sur les parois intestinales est également possible. Le métronidazole et la ciprofloxacine sont utilisés comme traitement antibactérien contre l'apparition de formations purulentes. Selon les symptômes de la maladie, des médicaments antidiarrhéiques ou anti-constipants, ainsi que des anesthésiques et des hémostatiques, et des complexes vitaminiques et minéraux peuvent être prescrits.
Traitement symptomatique
Les crampes et la diarrhée peuvent être soulagées par 2 à 4 mg de lopéramide par voie orale jusqu'à 4 fois par jour (de préférence avant les repas). Ce traitement symptomatique est sûr, sauf en cas de colite aiguë sévère, qui peut évoluer vers un mégacôlon toxique, comme dans la rectocolite hémorragique. Les muciloïdes hydrophiles (par exemple, la méthylcellulose ou les préparations à base de psyllium) peuvent parfois contribuer à prévenir l'irritation rectale et anale en augmentant la consistance des selles. Les aliments durs doivent être évités en cas de sténose ou d'inflammation colique active.
Traitement des cas bénins
Cette catégorie comprend les patients externes candidats à un traitement oral et ne présentant aucun signe de toxicité, de sensibilité, de masse abdominale ou d'obstruction. L'acide 5-aminosalicylique (5-ASA, mésalamine) est couramment utilisé en première intention, bien que son efficacité dans les maladies de l'intestin grêle soit limitée. Pentasa est la formulation la plus efficace pour les maladies iléales proximales; l'Asacol est efficace dans les maladies iléales distales; toutes les formulations sont à peu près équivalentes dans la colite, bien qu'aucun des agents les plus récents ne rivalise avec la sulfasalazine en termes d'efficacité dose-dépendante.
Certains cliniciens considèrent les antibiotiques comme le traitement de première intention; ils peuvent être utilisés chez les patients en échec de traitement par 5-ASA pendant 4 semaines; leur utilisation est strictement empirique. Le traitement par l'un de ces médicaments peut être poursuivi pendant 8 à 16 semaines.
Même si le traitement est efficace, les patients atteints de la maladie de Crohn nécessitent un traitement d’entretien.
Traitement des cas graves
Chez les patients sans abcès mais présentant des douleurs persistantes, une sensibilité à la palpation, de la fièvre et des vomissements, ou en cas d'inefficacité du traitement dans les cas légers, les glucocorticoïdes sont indiqués, par voie orale ou parentérale, selon la gravité de la maladie et la fréquence des vomissements. La prednisolone orale agit plus rapidement et plus efficacement que le budésonide oral, mais ce dernier présente un peu moins d'effets indésirables. Chez les patients chez qui les glucocorticoïdes sont inefficaces ou dont la dose ne peut être réduite, l'azathioprine, la 6-mercaptopurine ou éventuellement le méthotrexate doivent être prescrits. L'infliximab est considéré par certains auteurs comme un médicament de deuxième intention après les glucocorticoïdes, mais son utilisation est contre-indiquée en cas d'infection active.
L'obstruction due à des adhérences est initialement traitée par aspiration nasogastrique, perfusion intraveineuse et parfois nutrition parentérale. La maladie de Crohn non compliquée à l'origine de l'obstruction régresse en quelques jours; une absence de résolution rapide indique une complication ou une autre étiologie de l'obstruction et nécessite une intervention chirurgicale immédiate.
Évolution fulminante de la maladie ou formation d'abcès
Les patients présentant des signes d'intoxication, une forte fièvre, des vomissements persistants, des symptômes péritonéaux, des douleurs et une masse palpable dans la cavité abdominale doivent être hospitalisés et traités par perfusion intraveineuse et antibiotique. Les abcès doivent être drainés par ponction percutanée ou par chirurgie. Les glucocorticoïdes intraveineux ne doivent être administrés que si l'infection a été exclue ou supprimée. Si les glucocorticoïdes sont inefficaces dans les 5 à 7 jours, un traitement chirurgical est indiqué.
Fistules
Les fistules sont principalement traitées par métronidazole et ciprofloxacine. En cas d'échec du traitement dans les 3 à 4 semaines, des immunomodulateurs (immunosuppresseurs, par exemple, azathioprine, 6-mercaptopurine) doivent être administrés aux patients, avec ou sans infliximab, pour une réponse plus rapide. La ciclosporine est une alternative, mais les fistules récidivent souvent après traitement. Les fistules périanales sévères et réfractaires au traitement peuvent être une indication pour une colostomie temporaire, mais elles récidivent presque toujours après le rétablissement du transit intestinal; par conséquent, la déconnexion intestinale doit être envisagée comme un complément à la chirurgie radicale plutôt que comme un traitement principal.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Soins de soutien
Les patients en rémission sous 5-ASA nécessitent un traitement d'entretien par ce médicament. Les patients nécessitant un traitement aigu par glucocorticoïdes ou infliximab nécessitent généralement un traitement d'entretien par azathioprine, 6-mercaptopurine ou méthotrexate. Les glucocorticoïdes ne sont ni sûrs ni efficaces en traitement d'entretien à long terme. Chez les patients ayant répondu à l'infliximab en phase aiguë, mais en échec au traitement d'entretien par antimétabolite, des doses répétées d'infliximab de 5 à 10 mg/kg à 8 semaines d'intervalle peuvent être administrées pendant les périodes de rémission. La surveillance pendant la rémission repose uniquement sur les symptômes et les analyses sanguines et ne nécessite pas d'examen radiographique ou coloscopique (autre que la surveillance annuelle de la dysplasie) après 7 ans de maladie.
Traitement par méthodes chirurgicales
Même si environ 70 % des patients nécessitent un traitement chirurgical, celui-ci est toujours pratiqué avec prudence. Les indications chirurgicales chez les patients atteints de la maladie de Crohn incluent l'occlusion intestinale récidivante. La résection de l'intestin atteint peut entraîner une résolution des symptômes, mais ne guérit pas la maladie, car la maladie de Crohn est susceptible de récidiver même après résection de tout l'intestin apparemment atteint. Les taux de récidive, déterminés par examen endoscopique de la zone anastomotique, sont supérieurs à 70 % à 1 an et à 85 % à 3 ans; des symptômes cliniques apparaissent chez environ 25 à 30 % des patients à 3 ans et chez 40 à 50 % à 5 ans. En fin de compte, une nouvelle intervention chirurgicale est nécessaire dans près de 50 % des cas. Cependant, le taux de récidive est réduit par une prophylaxie postopératoire précoce par 6-mercaptopurine, métronidazole ou éventuellement 5-ASA. Si l'intervention chirurgicale est réalisée comme indiqué, presque tous les patients rapportent une amélioration de leur qualité de vie.
Nutrition pour la maladie de Crohn
Une alimentation adaptée est essentielle pour la maladie de Crohn. Il est recommandé d'éviter les produits laitiers et céréaliers, la caféine, le sucre et les boissons alcoolisées. L'apport quotidien en eau doit être d'environ un litre et demi. Le régime n° 4 et ses différentes variantes sont prescrits comme régime thérapeutique pour la maladie de Crohn. En phase aiguë de la maladie, le régime n° 4 est prescrit: il faut manger cinq à six fois par jour, puis passer au régime n° 4b. Pour rétablir la fonction intestinale, vous pouvez prendre de la glutamine avant le coucher (5 à 10 grammes de cette substance à diluer dans un verre d'eau). La nutrition parentérale est recommandée en cas d'épuisement sévère et de diarrhée persistante. Voici un exemple de menu pour le régime n° 4:
- Biscottes de blé.
- Bouillons faibles en gras.
- Soupe de riz ou d'orge perlé avec de l'eau.
- Bouillie filtrée cuite sans utiliser de lait.
- Escalopes de bœuf à la vapeur.
- Poisson maigre bouilli.
- Kissel.
- Thé fort.
- Kéfir.
- Myrtilles ou cerises.
- Décoction de rose musquée.
Le tableau diététique n° 4b comprend les soupes allégées (à l'exception des soupes aux produits laitiers et aux légumineuses), les biscuits secs, le pain complet, le bœuf, le veau, le poulet vapeur, le poisson bouilli allégé, le fromage blanc frais, le kéfir, les œufs durs, la purée de porridge, les pommes de terre vapeur et les carottes. Le menu approximatif pour ce tableau est le suivant:
- Premier petit déjeuner: omelette vapeur, semoule, thé
- Deuxième petit-déjeuner: pommes au four
- Déjeuner: bouillon de viande faible en gras, carottes bouillies, gelée
- Collation de l'après-midi: infusion d'églantier
- Dîner: poisson bouilli faible en gras et purée de pommes de terre, thé ou gelée
Plus d'informations sur le traitement
Pronostic de la maladie de Crohn
La maladie de Crohn est rarement guérie et se caractérise par des poussées et des rémissions intermittentes. Certains patients présentent une évolution sévère avec des douleurs fréquentes et invalidantes. Cependant, avec un traitement conservateur adapté et, si nécessaire, une intervention chirurgicale, la plupart des patients obtiennent de bons résultats et une bonne adaptation. La mortalité liée à la maladie est très faible. Le cancer gastro-intestinal, notamment le cancer du côlon et de l'intestin grêle, est la principale cause de décès lié à la maladie.

