Expert médical de l'article
Nouvelles publications
Thoracocentesis
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
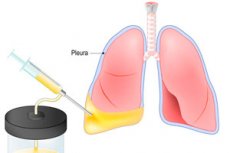
La pénétration ou l'accumulation de liquide dans la cavité pleurale peut entraîner des problèmes respiratoires graves, voire mortels. La thoracocentèse, ou pleurocentèse, permet d'éliminer ce danger. Cette intervention consiste en une ponction de la paroi thoracique suivie d'une nouvelle élimination du liquide. La thoracocentèse peut avoir une portée thérapeutique et diagnostique, par exemple pour prélever du liquide à des fins de recherche ou pour l'administration de solutions médicamenteuses. L'accumulation de liquide dans la cavité pleurale est associée à une mauvaise santé et à des difficultés respiratoires, même au calme. Après la thoracocentèse et l'élimination du liquide, la respiration s'améliore et le fonctionnement des systèmes respiratoire et cardiovasculaire est rétabli. [ 1 ], [ 2 ]
Indications pour la procédure
Quand une thoracentèse est-elle nécessaire?
La cavité pleurale est un espace du thorax délimité par la plèvre. La plèvre est la membrane séreuse lisse des poumons, composée de deux feuillets: le feuillet pariétal protège le thorax et le feuillet viscéral jouxte les poumons. Normalement, un faible volume de liquide séreux est présent dans la cavité pleurale, agissant comme lubrifiant pour réduire les frottements lors de la respiration. En cas de maladie, une quantité accrue de liquide peut s'accumuler entre les feuillets pleuraux, ce qu'on appelle un épanchement pleural. Cependant, le liquide peut également avoir d'autres origines, telles que:
- Le transsudat est une humidité œdémateuse qui s'infiltre dans la plèvre en raison d'une augmentation de la pression artérielle et d'une diminution de la pression plasmatique osmotique. Un tel épanchement est caractéristique d' une insuffisance cardiaque ou d'une cirrhose.
- L'exsudat est une substance inflammatoire qui pénètre dans la plèvre en raison de la perméabilité accrue des parois vasculaires. Parallèlement, des cellules sanguines, des protéines et d'autres substances s'échappent du plasma. L'épanchement exsudatif est un signe typique de processus oncologiques, d'inflammation pulmonaire et de lésions virales.
Si le volume de l'épanchement pleural est faible et qu'il n'y a pas d'irritation des feuillets pleuraux, la personne ne ressent généralement pas de symptômes suspects. Un tel problème est détecté par hasard lors de mesures diagnostiques pour d'autres affections corporelles ou lors d'un examen préventif.
Si le volume de l'épanchement est suffisamment important, le patient présente des difficultés respiratoires, une sensation d'inconfort et de pression dans la poitrine, des douleurs lors de l'inhalation, de la toux, une faiblesse générale, de la fatigue.
Grâce à la thoracocentèse, le liquide est retiré, l'état de la personne s'améliore, il est possible d'effectuer un diagnostic en laboratoire de l'épanchement et de découvrir les causes de la violation.
Les principales indications de la thoracocentèse:
- Maladies pulmonaires accompagnées d’un écoulement de sang ou de lymphe dans l’espace pleural;
- Pleurésies exsudatives;
- Air pénétrant dans l'espace pleural ( pneumothorax );
- Empyème pleural (accumulation de pus dans l'espace pleural).
La thoracentèse pour pneumothorax est indiquée chez les patients de moins de 50 ans présentant un premier épisode spontané avec un volume de 15 à 30 %, sans détresse respiratoire significative. Un drainage est réalisé si la thoracentèse est inefficace, ainsi qu'en cas de pneumothorax important ou secondaire, chez les patients présentant une insuffisance respiratoire et chez les patients âgés (plus de 50 ans).
La thoracocentèse dans l'hydrothorax n'est prescrite que pour les volumes massifs d'épanchement: les petits hydrothorax ne nécessitent pas de traitement particulier, car la résorption du liquide se produit de manière indépendante, à condition d'un traitement compétent de la pathologie sous-jacente.
La pleurodèse peut être utilisée en complément de la thoracentèse, c'est-à-dire l'injection d'agents sclérosants dans l'espace pleural qui adhèrent aux deux feuillets pleuraux.
La thoracocentèse en cas d'hémothorax est indiquée en cas de saignement intrapleural prolongé, de lésion d'organes vitaux, ainsi que lorsque la coagulation sanguine empêche l'expansion pulmonaire. En cas de lésion de gros vaisseaux ou d'organes thoraciques, une thoracotomie d'urgence avec ligature vasculaire, suture de l'organe endommagé et élimination du sang accumulé est indiquée. En cas d'hémothorax coagulé, une vidéothoracoscopie ou une thoracotomie ouverte est réalisée pour éliminer les caillots sanguins et assainir la cavité pleurale. Si l'hémothorax devient suppuratif, le traitement est le même que pour une pleurésie purulente.
Préparation
Avant la thoracentèse, le patient doit subir un examen médical, comprenant une radiographie pulmonaire, une échographie et un scanner. Des examens de laboratoire, notamment une étude de la coagulation sanguine, sont obligatoires. Si l'état du patient est instable et présente un risque élevé de décompensation, des examens complémentaires, par exemple une électrocardiographie, peuvent être nécessaires pour déterminer le degré de saturation sanguine.
Le médecin traitant consulte préalablement le patient, lui explique les points importants de l'intervention et lui expose les risques et effets secondaires possibles. Le patient doit signer son consentement à la thoracentèse (s'il n'est pas en mesure de le faire, le document est signé par ses proches). Si le patient a pris des anticoagulants ou présente une tendance aux réactions allergiques, il est important d'en informer le médecin.
Immédiatement avant la manipulation de la thoracocentèse, un examen supplémentaire du patient est effectué, le pouls et la pression artérielle sont mesurés.
Ensemble d'instruments pour thoracocentèse
La thoracocentèse nécessite cet ensemble d'instruments et de fournitures:
- Kit pour anesthésie locale étape par étape (une paire de seringues stériles de 10 ml de capacité, des aiguilles stériles pour injection sous-cutanée et intramusculaire, un plateau stérile et du matériel de pansement, une solution antiseptique et anesthésique, de la colle médicale et du plâtre, plusieurs gants stériles, des masques, des médicaments antichocs);
- Une aiguille Dufault stérile ou une aiguille de ponction mesurant 70 à 100 mm avec une coupe oblique nette et une dimension diamétrale interne de 1,8 mm;
- Tube prolongateur stérile de 20 cm ou plus (Reson ou chlorure de polyvinyle) avec adaptateurs standards;
- Un clip de tube conçu pour empêcher l’air de pénétrer dans l’espace pleural;
- Ciseaux et pinces stériles;
- Un support avec des tubes stériles bouchés pour y placer le liquide prélevé lors de la thoracentèse de la cavité pleurale pour un examen bactériologique plus approfondi.
Technique ng thoracentesis
Il est optimal d’effectuer une thoracentèse sous guidage échographique pour déterminer le point optimal d’insertion de l’aiguille.
Avant l'intervention, le médecin détermine le niveau d'épanchement (de préférence par échographie), qui est marqué sur la peau à l'aide de repères appropriés. Le site de ponction est ensuite déterminé:
- Afin d'éliminer le liquide - entre les côtes VII et VIII, en adhérant à la ligne conditionnelle du bord scapulaire à l'aisselle;
- Pour éliminer l'air - dans la région sous-costale II sous la clavicule.
La zone de thoracocentèse proposée est traitée avec un antiseptique et anesthésiée couche par couche. La ponction elle-même est réalisée à l'aide d'une aiguille, remplacée par une aiguille de ponction après avoir pénétré dans l'espace pleural. Grâce à elle, le spécialiste libère l'air ou l'épanchement, puis traite la zone de ponction avec un antiseptique afin de prévenir le développement de complications infectieuses.
La thoracocentèse diagnostique implique une évaluation visuelle du biomatériau extrait, suivie d'une consultation en laboratoire. Il est important de clarifier les paramètres physico-chimiques, microbiologiques et cytologiques du contenu pleural, ce qui permettra d'éclaircir les causes de la pathologie.
La thoracocentèse thérapeutique consiste à traiter la cavité pleurale avec des solutions antiseptiques afin de prévenir le développement d'une infection purulente. L'utilisation simultanée de solutions antibiotiques, de substances enzymatiques, d'hormones et de médicaments anticancéreux est possible.
La thoracocentèse de la cavité pleurale peut être réalisée en hospitalisation ou en ambulatoire. Pendant l'intervention, le patient est assis, le dos droit et légèrement penché en avant. Il est également possible de réaliser des manipulations en décubitus dorsal, notamment si le patient est relié à un appareil de ventilation artificielle. Dans ce cas, le patient est installé au bord de la table, le bras du côté de la thoracocentèse est placé derrière la tête et une serviette est placée sous l'épaule opposée.
L'intervention est réalisée sous anesthésie locale par paliers (couche par couche): l'anesthésique (solution anesthésiante) est infiltré dans la peau, puis dans le tissu sous-cutané, le périoste costal, les muscles intercostaux et la plèvre pariétale. Dans certains cas, une légère sédation peut être nécessaire, associée à l'administration de médicaments, pour aider le patient à rester calme et détendu pendant et après l'intervention.
La thoracocentèse et la ponction pleurale sont des interventions mini-invasives, à visée diagnostique et thérapeutique, réalisées en routine ou en urgence. Le biomatériau obtenu lors de l'intervention est étiqueté et envoyé en laboratoire pour analyse. Si l'épanchement est faible et qu'il contient du sang, il est transporté avec un anticoagulant afin d'éviter la coagulation.
Des tests de laboratoire sont effectués sur les indicateurs suivants:
- Niveau de pH;
- coloration de Gram;
- Nombre et différenciation cellulaires;
- Glucose, protéines, acide lactique déshydrogénase;
- Cytologie;
- Créatinine, amylase (en cas de suspicion de perforation œsophagienne ou d’inflammation pancréatique);
- Indice de triglycérides.
Le liquide transsudatif est généralement clair, tandis que le liquide exsudatif est trouble, jaunâtre-brunâtre et parfois sanglant.
Si le pH est inférieur à 7,2, il s’agit d’une indication pour réaliser un drainage après une thoracentèse.
La cytologie est nécessaire pour identifier les structures tumorales dans l'espace pleural. Grâce à l'analyse immunocytochimique, il est possible d'en déterminer les caractéristiques et de prescrire le traitement le plus adapté.
L'ensemencement de la microflore est important pour le diagnostic de l'infection microbienne.
Contre-indications à la procédure
Il n'existe aucune contre-indication absolue à la thoracentèse. Les contre-indications relatives sont les suivantes:
- Manque d’informations claires sur la zone de localisation du fluide;
- Troubles de la coagulation sanguine, traitement par anticoagulants;
- Déformations, modifications anatomiques du thorax;
- Quantité extrêmement faible de liquide (dans ce cas, la thoracentèse thérapeutique est inappropriée et la thoracentèse diagnostique est problématique);
- Pathologies infectieuses dermatologiques, zona au niveau de la ponction;
- États décompensés, pathologies pulmonaires sévères;
- Crises de toux sévères et incontrôlables;
- Instabilité mentale empêchant la réalisation adéquate de la procédure;
- Ventilation artificielle à pression positive (risque accru de complications).
Chaque cas de contre-indication est évalué individuellement, en tenant compte de l’urgence de la thoracentèse.
Complications après la procédure
Les conséquences de la thoracocentèse, telles que la toux et les douleurs thoraciques, sont considérées comme normales et disparaissent après quelques jours. Si le problème persiste ou s'aggrave, il est nécessaire de consulter un médecin. Une consultation avec un spécialiste sera également nécessaire en cas de dyspnée ou de douleurs thoraciques intenses après la thoracocentèse. Dans certains cas, des anti-inflammatoires seront nécessaires.
Afin d'éviter des conséquences défavorables après une thoracentèse, une radiographie est parfois réalisée. Elle est nécessaire pour exclure un pneumothorax, déterminer le volume de liquide résiduel et l'état du tissu pulmonaire. La radiographie est particulièrement recommandée dans les cas suivants:
- Le patient est sous respirateur artificiel;
- L'aiguille a été insérée deux fois ou plus;
- L'air a été retiré de l'espace pleural pendant la thoracentèse;
- Après la thoracentèse, des signes de pneumothorax ont été observés.
Il faut également comprendre que l'élimination mécanique de l'épanchement pleural lors d'une thoracentèse n'a aucun effet sur la cause de son accumulation. À l'inverse, dans le cancer du sein ou de l'ovaire, le cancer du poumon à petites cellules et le lymphome, la chimiothérapie systémique contribue dans près de la moitié des cas à la normalisation de l'écoulement pleural.
Les risques de complications pendant et après une thoracentèse dépendent de nombreux facteurs, en premier lieu des qualifications et des connaissances du médecin. Si le spécialiste est prudent et possède une expérience suffisante dans la réalisation de telles manipulations, le risque de complications est minimisé. Néanmoins, il est impossible d'exclure totalement une telle possibilité.
Les complications consécutives à une thoracentèse peuvent être graves ou bénignes. Les complications graves les plus fréquentes sont:
- Pneumothorax - accumulation d'air dans l'espace pleural avec collapsus pulmonaire ultérieur (observé dans 11 % de toutes les complications);
- Hémothorax - accumulation de sang dans l'espace pleural (moins de 1 % des cas);
- Lésion de la rate ou du foie (moins de 1 % des cas);
- Processus purulents pleuraux, empyème;
- Métastase (dans les tumeurs malignes).
Complications non menaçantes de la thoracentèse:
- Douleur thoracique (plus de 20 % des cas);
- Incapacité à aspirer l’épanchement pleural (dans 13 % des cas);
- Toux (plus de 10 % des cas);
- Hémorragies sous-cutanées (dans 2% des cas);
- Accumulation de liquide sous-cutané - sérome (moins de 1 %);
- Évanouissement dû au stress dû à des arythmies et à une baisse de la pression artérielle.
Afin de minimiser les risques de complications après une thoracentèse, il est recommandé de confier l'intervention à des spécialistes qualifiés et expérimentés dans ce type de manipulations. Une approche professionnelle, la précision, l'attention et la responsabilité envers chaque patient peuvent minimiser les risques de problèmes.
Soins après la procédure
Immédiatement après la thoracentèse, la période de rééducation commence. Afin de faciliter et de soulager le patient, et de réduire le risque de complications, il est important de connaître les particularités de la phase de récupération. De plus, il est nécessaire de suivre certaines recommandations:
- Il est conseillé de rester à l'hôpital pendant plusieurs heures après la thoracocentèse. Il est conseillé de s'allonger et de se reposer. Il est nécessaire de surveiller les signes vitaux tels que la tension artérielle, la fréquence cardiaque et la saturation en oxygène du sang pendant 3 à 4 heures.
- Si une toux apparaît, mais qu'elle ne dure pas longtemps et disparaît d'elle-même, ne vous inquiétez pas. Si la toux s'aggrave, si vous ressentez un essoufflement ou des douleurs thoraciques, consultez un médecin au plus vite.
- Des analgésiques et des anti-inflammatoires non stéroïdiens peuvent être utilisés pour réduire la douleur post-intervention.
- Un hématome peut apparaître au niveau de la zone de ponction. Il ne nécessite généralement aucun traitement spécifique et disparaît spontanément en quelques jours.
- Il est important de limiter l’activité physique, de ne pas courir ni sauter et de ne pas soulever d’objets lourds.
- Il est conseillé de revoir le régime alimentaire et le régime alimentaire.
- La plaie après une thoracocentèse doit être traitée deux fois par jour, éviter tout contact avec l'eau.
- Il n'est pas recommandé de visiter les piscines, les plages, les saunas, les bains.
Si les recommandations ci-dessus sont suivies, le développement de complications peut être évité.
La thoracocentèse est l'une des principales interventions pratiquées par les médecins de soins intensifs, le personnel des services de réanimation et des urgences. La manipulation présente bien plus d'avantages que de risques potentiels. Les complications sont extrêmement rares.

