Expert médical de l'article
Nouvelles publications
Talamak na endometritis
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
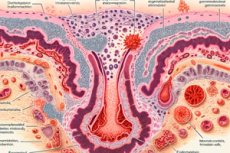
L’inflammation prolongée de la muqueuse interne de l’utérus, l’endomètre, est définie comme une endométrite chronique.
Épidémiologie
Dans l'inflammation cervicale avancée (cervicite), l'endométrite chronique est détectée par biopsie endométriale chez près de 40 % des femmes; une endométrite concomitante peut survenir dans 70 à 90 % des cas signalés d'inflammation des trompes de Fallope.
Selon les statistiques cliniques, l'endométrite chronique survient chez 3 à 10 % des femmes qui subissent une biopsie de l'endomètre pour des saignements utérins anormaux; les patientes atteintes d'infections gonococciques ou à chlamydia présentent une endométrite chronique dans 27 à 35 % des cas. Des études ont montré que la prévalence de l'endométrite chronique est d'environ 10 à 11 % sur la base de biopsies de patientes ayant subi une hystérectomie en raison d'une maladie gynécologique bénigne. [ 1 ], [ 2 ]
La prévalence de l'inflammation chronique de l'endomètre chez les femmes infertiles est estimée à 45 %; chez les femmes ayant des avortements spontanés habituels, à 60 %; chez les femmes ayant subi des avortements répétés, à 68 %; et chez les femmes ayant des échecs récurrents de FIV ( fécondation in vitro ), à 42 %. [ 3 ], [ 4 ]
Après une césarienne, par rapport à un accouchement par voie basse, cette maladie survient 15 fois plus souvent.
Causes ng talamak na endometritis
Les principales causes de la plupart des maladies inflammatoires de l'utérus, y comprisl'endométrite aiguë ou chronique, sont les infections. Dans l'endométrite chronique, les lésions infectieuses de la muqueuse utérine peuvent être causées par les streptocoques des groupes A et B, les bactéries du genre Staphylococcus; Escherichia coli, Chlamydia trachomatis, Neisseria gonorrhoeae, Mycobacterium tuberculosis, Mycoplasma genitalium et Ureaplasma urealyticum; les infections protozoaires: les protozoaires flagellés Trichomonas vaginalis (trichomonas), les parasites intracellulaires Toxoplasma gondii (toxoplasme) et le virus de l'herpès simplex.
Les gynécologues attribuent les maladies inflammatoires pelviennes chez les femmes à une infection ascendante du tractus génital féminin causée par la propagation de bactéries - contamination vaginale et endocervicale dans les MST (maladies sexuellement transmissibles), vaginose bactérienne ou colpite, et par le canal endocervical (le canal cervical) lorsqu'il devient enflammé, de sorte que l'endométrite chronique et la cervicite ( inflammation cervicale ) sont étiologiquement liées. [ 5 ], [ 6 ], [ 7 ]
De même, l'inflammation des annexes utérines (salpingo-ovarite) ou l'annexite chronique et l'endométrite sont liées. Dans de nombreux cas, il n'existe pas d'agent pathogène isolé et l'infection est considérée comme polymicrobienne.
De plus, une endométrite obstétricale ou post-partum (endométrite chronique après l'accouchement) peut survenir en cas de travail prolongé ou après une césarienne. Une endométrite chronique après hystéroscopie (diagnostique ou opératoire) peut également survenir comme complication infectieuse.
Facteurs de risque
L'endométrite chronique peut être associée à un certain nombre de facteurs déclenchants, notamment des infections persistantes (en particulier des MST), des pulvérisations fréquentes, la présence d'un DIU, des avortements répétés et des rapports sexuels pendant les règles.
Pathogénèse
L'endomètre sain, qui subit des changements constants durant la phase reproductive active de la vie féminine, contient un certain nombre de cellules immunocompétentes, notamment des macrophages, des cellules tueuses (cellules NK ou lymphocytes granulaires), des sous-populations de lymphocytes B et de lymphocytes T (cellules T auxiliaires). Au cours du cycle, lorsque la couche endométriale fonctionnelle se décolle pendant les règles, la composition et la densité de ces cellules de défense endométriales changent périodiquement. [ 8 ]
Dans la forme chronique de l'endométrite, la pathogénèse s'explique par une réponse inflammatoire chronique à la colonisation bactérienne de la muqueuse utérine interne et à la rupture de son intégrité - avec sécrétion de cytokines pro-inflammatoires (y compris les interleukines IL-6 et IL-1β); expression de cytokines chimiotactiques et de molécules d'adhésion extracellulaires; activation des macrophages et afflux de neutrophiles (leucocytes polynucléaires qui peuvent pénétrer directement les tissus pour détruire les bactéries envahissantes); et sécrétion accrue d'immunoglobulines (anticorps). [ 9 ], [ 10 ]
L'endométrite chronique associée aux maladies infectieuses et inflammatoires pelviennes est considérée comme une endométrite plasmocytaire avec accumulation de plasmocytes lymphocytaires, des plasmocytes qui jouent un rôle important dans la réponse immunitaire adaptative, car ils sont capables de sécréter des immunoglobulines, dans l'endomètre affecté.
Symptômes ng talamak na endometritis
Bien que l’endométrite chronique puisse provoquer des saignements utérins anormaux et des saignements intermenstruels, dans près d’un tiers des cas, les patientes ne présentent aucun symptôme. [ 11 ]
Les premiers signes indirects d’endométrite chronique peuvent également être absents ou se manifester par une gêne générale au niveau du bassin et une détérioration du bien-être, sur lesquelles les patientes ne se concentrent pas.
Cette maladie peut provoquer des ballonnements abdominaux, une dyspareunie (sensations douloureuses lors des rapports sexuels).
En cas d'endométrite chronique, écoulement sous forme de leucorrhées (blancs) et, dans les cas graves, d'écoulement vaginal purulent. Douleurs tiraillantes ou douloureuses dans le bas-ventre ou le bassin.
En cas d'exacerbation de l'endométrite chronique, la symptomatologie devient plus prononcée: il peut y avoir une augmentation de la température sous forme de fièvre, une augmentation de la douleur et des écoulements (qui peuvent être séreux-purulents).
L'intensité du processus inflammatoire peut varier et ses degrés (déterminés par un diagnostic endoscopique ou par un examen histologique d'un échantillon de tissu lésé) sont décrits comme suit:
- Endométrite chronique inactive;
- Endométrite chronique minimale;
- Endométrite chronique de faible activité, endométrite lente ou chronique faible;
- Endométrite chronique modérément active;
- Endométrite chronique active ou endométrite chronique sévère.
Endométrite chronique et grossesse
Selon les experts, porter un enfant atteint d'endométrite chronique est problématique, car cette maladie entraîne une grossesse non désirée. Cela est dû à la diminution de la capacité du système immunitaire maternel à accepter le zygote et l'embryon. En effet, l'inflammation chronique de l'endomètre, au niveau de son épithélium muqueux, perturbe l'équilibre des cellules NK (cellules tueuses naturelles): la diminution des lymphocytes CD56, producteurs de cytokines immunorégulatrices, s'accompagne d'une augmentation des lymphocytes CD16 cytotoxiques. Un autre facteur est la modification morphologique de l'endomètre, qui perturbe les mécanismes d'introduction de l'ovule fécondé.
La grossesse après une endométrite chronique - c'est-à-dire après son traitement efficace - est possible, et si la fonction reproductive normale de l'endomètre est restaurée au cours du processus de préparation prégravidaire de la femme, elle conduit à l'accouchement.
À propos, l'endométrite chronique doit être traitée avant la FIV: une maladie inflammatoire de l'utérus non traitée réduit les chances de succès de cette procédure et peut également entraîner des infections intra-utérines du fœtus et un travail prématuré. [ 12 ]
Formes
Bien qu’il n’existe pas de classification unique de cette maladie inflammatoire de l’utérus, les gynécologues distinguent plusieurs types d’inflammation chronique de l’endomètre.
Selon le degré d'implication de la muqueuse interne de l'utérus dans le processus inflammatoire, on distingue l'endométrite chronique focale (limitée ou localisée) et l'endométrite diffuse généralisée ou chronique.
Lorsque l'agent causal provoque une inflammation mineure et que la plupart des patients ne présentent pas de symptômes significatifs ou présentent des manifestations cliniques non spécifiques, on parle d'endométrite chronique non spécifique.
L'endométrite proliférative chronique se caractérise par une division accrue des plasmocytes et une augmentation de leur nombre. Cependant, en raison du processus inflammatoire, l'endomètre prolifératif est endommagé. On parle d'endomètre prolifératif lorsque la muqueuse interne saine de l'utérus, à un certain moment du cycle menstruel, se prépare à la fixation d'un ovule fécondé. Dans l'endométrite, la fonction proliférative de l'endomètre est altérée, ce qui entraîne des saignements et perturbe les conditions propices à la grossesse.
L'endométrite hyperplasique chronique s'accompagne d' une hyperplasie de l'endomètre, sous forme de polypose, et d'une hypertrophie (prolifération de l'épithélium muqueux de la muqueuse utérine). L'inflammation chronique de l'endomètre causée par Mycobacterium tuberculosis est appelée endométrite granulomateuse chronique.
Étant donné que la cause de l'endométrite chronique reste inconnue dans près de 15 % des cas, on reconnaît également une endométrite auto-immune chronique, qui pourrait résulter de la transformation d'une inflammation chronique en maladie auto-immune. Une version de cette transformation repose sur le fait que les réactions inflammatoires médiées par les lymphocytes T jouent un rôle important dans le développement des maladies auto-immunes via les réactions des lymphocytes T auxiliaires (Th) du système immunitaire adaptatif, notamment les lymphocytes Th1, Th2 et Th17.
Complications et conséquences
L'endométrite chronique et l'infertilité constituent un problème grave: l'inflammation entraîne non seulement des modifications de la structure de l'endomètre, mais également son dysfonctionnement endocrinien, ce qui affecte négativement l'implantation de l'embryon et peut être la cause d'infertilité ou de non-grossesse habituelle. [ 13 ]
Parmi les complications de l'inflammation chronique de l'endomètre, on note également: des troubles circulatoires dans les vaisseaux utérins et le bassin vasculaire pelvien, des troubles menstruels, des douleurs pelviennes chroniques, une inflammation des ovaires et des trompes de Fallope, le développement d'une fibrose muqueuse et la formation de synéchies intra-utérines (adhérences).
Dans les cas graves, péritonite pelvienne (infection généralisée des organes pelviens), formation d'abcès utérin ou pelvien, septicémie.
Diagnostics ng talamak na endometritis
Les examens de laboratoire pour le diagnostic de l'inflammation chronique de l'endomètre comprennent des analyses sanguines (globules blancs, protéine C-réactive, anticorps), une analyse bactériologique du frottis vaginal et un examen microscopique des pertes vaginales. Cependant, la détection des agents pathogènes ascendants est considérée comme problématique en raison de la masse importante de micro-organismes vaginaux.
Le diagnostic standard est la biopsie endométriale: l'histologie de l'échantillon de biopsie détermine l'épaisseur de la muqueuse utérine interne à une certaine phase du cycle ovarien-menstruel et révèle des signes indirects de son inflammation sous la forme de la présence d'au moins un plasmocyte (lymphocyte B leucocytaire différencié) et de plus de cinq neutrophiles dans le champ de vision de l'épithélium superficiel de l'endomètre. [ 14 ]
Le diagnostic immunohistochimique de l'endométrite chronique est également réalisé. En médecine de la reproduction, il s'agit d'un examen IHC pour l'endométrite chronique. Cette méthode permet de détecter des marqueurs immunohistochimiques spécifiques de l'endométrite chronique: la présence de plasmocytes CD 138 et de cellules tueuses naturelles (cellules NK CD 56) dans la muqueuse utérine. [ 15 ], [ 16 ]
Un diagnostic instrumental est nécessaire. Le diagnostic d'endométrite chronique est difficile à l'échographie pelvienne et utérine, ainsi qu'à l'échographie transvaginale, bien que les experts notent des signes échographiques d'endométrite chronique tels que: des taches endométriales hyperéchogènes, une diminution de l'épaisseur de l'épithélium muqueux superficiel ou un épaississement de l'endomètre asynchrone avec la phase du cycle menstruel, un syndrome d'Asherman (synéchies intra-utérines, adhérences), la présence d'exsudats et d'accumulation de sang dans la cavité utérine.
Français Dans la phase proliférative du cycle menstruel, l'hystéroscopie diagnostique, qui permet de détecter les signes morphologiques de l'endométrite chronique: modifications œdémateuses superficielles de l'endomètre; hyperémie focale; renflements muqueux vascularisés, uniques ou diffus, recouverts d'endomètre (appelés micropolypes) - avec accumulation de cellules inflammatoires (lymphocytes, plasmocytes, éosinophiles); densité stromale accrue avec cellules fusiformes et infiltration inflammatoire par les plasmocytes. [ 17 ], [ 18 ] Même comparée au diagnostic histologique de l'endométrite chronique, l'hystéroscopie liquide a montré une précision diagnostique très élevée (93,4 %). [ 19 ], [ 20 ]
Le diagnostic différentiel distingue:
- Hyperplasie endométriale et endométrite chronique;
- Polype endométrial et endométrite chronique;
- Adénomyose utérine et endométrite chronique;
- Endométrite chronique et endométriose (maladie endométrioïde).
L'endométrite doit également être différenciée de la myométrite et de l'endomyométrite (propagation de l'inflammation à la couche musculaire de la paroi utérine); l'endoparamétrite - inflammation infectieuse impliquant les tissus utérins environnants; la polypose hyperplasique précancéreuse de l'utérus. [ 21 ]
Qui contacter?
Traitement ng talamak na endometritis
Les antibiotiques pour l’endométrite chronique sont les principaux médicaments pour traiter les lésions infectieuses de la muqueuse utérine. [ 22 ]
Le schéma thérapeutique ou protocole de traitement de l’endométrite chronique comprend une utilisation à assez long terme de différents types de médicaments antibactériens à des dosages appropriés.
Traitement de première intention: prise d'un antibiotique du groupe des tétracyclines (doxycycline - 0,1 g deux fois par jour pendant deux semaines). [ 23 ]
Dans le traitement de deuxième intention, dont le cours dure 14 jours, on associe un antibiotique du groupe des fluoroquinolones Ofloxacine (deux fois par jour pour 0,4 g) et un antibiotique nitroimidazole Métronidazole (par voie orale pour 0,5 g deux fois par jour).
Si ces médicaments ne donnent pas le résultat escompté, sur la base d'un examen bactériologique d'un échantillon de tissu endométrial avec un antibiogramme relatif sont utilisés:
- Dans la détection des bactéries à Gram négatif - antibiotique fluoroquinolone Ciprofloxacine ( C-flox ) 0,5 g deux fois par jour pendant 10 jours; antibiotiques céphalosporines ceftriaxone (céfotaxime, céfaxone, céruroxime) 0,25 g par voie intramusculaire une fois + doxycycline (0,1 g deux fois par jour pendant 14 jours);
- Pour les bactéries Gram-positives - Amoxiclav (pendant 8 jours, 1 g deux fois par jour);
- Pour les mycoplasmes et les uréaplasmes - un antibiotique du groupe des macrolides Josamycine ou Vilprafen (deux fois par jour, 1 g pendant 12 jours).
Un bon effet est donné par les instillations intra-utérines dans l'endométrite chronique - introduction de la solution de ciprofloxacine dans la cavité utérine (à une concentration de 200 mg/100 ml tous les 3 jours, 10 procédures) ou de la solution de chlorophylline.
En cas d'endométrite granulomateuse chronique, un traitement antituberculeux est réalisé: Isoniazide + Rifampicine + Ethambutol + Pyrazinamide.
En cas d'adhérences utérines, il est recommandé d'utiliser des suppositoires vaginaux longidase.
De plus, une thérapie enzymatique systémique avec Vobenzyme ou Flogenzyme peut être réalisée; des agents immunomodulateurs tels que l'Inflamafertin ou le Pyrogenal peuvent également être prescrits.
La progestérone synthétique, c'est-à-dire un moyen de traitement hormonal substitutif - le médicament Duphaston dans l'endométrite chronique ne peut être utilisé qu'en cas d'hyperplasie de l'endomètre.
En période de rémission, la physiothérapie de l'endométrite chronique peut être utilisée: UHF, électrophorèse, thérapie diadynamique et magnétothérapie, qui améliorent l'hémodynamique vasculaire du bassin pelvien et peuvent réduire l'inflammation. Une cavitation utérine en cas d'endométrite chronique peut être réalisée: exposition à des ultrasons basse fréquence en association avec des solutions médicamenteuses.
Le traitement chirurgical comprend le curetage (grattage) de la cavité utérine et l’ablation des synéchies intra-utérines.
La prévention
Pour prévenir les lésions infectieuses de la muqueuse utérine, il faut se protéger des MST en utilisant des contraceptifs barrières; traiter le plus tôt possible les infections sexuellement transmissibles, ainsi que les maladies des organes de l'appareil reproducteur féminin.
Prévoir
Dans la plupart des cas (60 à 99 %), l'endométrite chronique est guérie par antibiotiques, mais si l'inflammation endométriale se prolonge, la possibilité d'une malignité ne peut être exclue. La césarienne multiplie par 25 la mortalité liée à l'endométrite. [ 24 ]

