Expert médical de l'article
Nouvelles publications
Péricardite exsudative
Dernière revue: 12.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
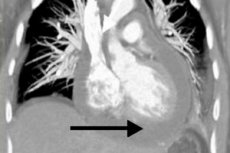
Parmi les nombreuses complications possibles des pathologies cardiovasculaires, la péricardite occupe une place particulière. Il s'agit de maladies qui ne s'accompagnent pas toujours de symptômes cliniques prononcés, mais qui représentent souvent une menace pour la santé et la vie du patient. L'une de ces variantes pathologiques dangereuses est la péricardite exsudative, caractérisée par une accumulation excessive de liquide dans l'espace entre les couches de la membrane cardiaque externe enflammée. Chez une personne en bonne santé, ce volume est inférieur à 25 ml, et en cas de péricardite, il est multiplié par dix, voire plus. Le remplissage rapide de l'espace entraîne une compression de la couche musculaire, une affection potentiellement mortelle qui nécessite des soins médicaux d'urgence. Une accumulation lente de liquide entraîne une stagnation et une insuffisance circulatoire accrue. [ 1 ]
Épidémiologie
Chez la plupart des patients, la péricardite exsudative devient une complication ou l’un des signes d’un autre trouble cardiovasculaire ou viscéral; ce n’est que dans de rares cas qu’elle devient une maladie indépendante.
Quelle que soit son origine, la péricardite exsudative fait partie des affections dangereuses (souvent mortelles). Selon les statistiques anatomopathologiques, la maladie (présente ou présente au moment du décès) est détectée dans environ 5 % des cas. Cependant, la fréquence des diagnostics à vie est nettement plus faible, ce qui s'explique principalement par certaines difficultés diagnostiques.
Les patients hommes et femmes souffrent d’épanchement péricardique à des taux à peu près égaux.
L'épanchement péricardique peut survenir à tout âge et dans toutes les populations. Son étiologie prédominante dépend de caractéristiques démographiques telles que l'âge, la géographie et les comorbidités. Les données sur la prévalence et l'incidence des épanchements péricardiques sont rares. La péricardite virale responsable d'un épanchement est la cause la plus fréquente dans les pays développés. Dans les régions en développement, l'épanchement péricardique dû à Mycobacterium tuberculosis est assez fréquent. Les étiologies bactériennes et parasitaires sont moins fréquentes. Parmi les épanchements péricardiques non inflammatoires, plusieurs tumeurs malignes peuvent être à l'origine d'un épanchement péricardique. Chez les patients présentant un épanchement péricardique, les tumeurs malignes représentent 12 à 23 % des cas de péricardite. Chez les patients infectés par le VIH, un épanchement péricardique a été signalé chez 5 à 43 % des patients, selon les critères d'inclusion, dont 13 % présentaient un épanchement modéré à sévère. Selon une étude menée chez des patients pédiatriques, les principales causes de péricardite étaient la chirurgie cardiaque (54 %), la néoplasie (13 %), la péricardite rénale (13 %), la péricardite idiopathique ou virale (5 %) et la péricardite rhumatologique (5 %). et l'épanchement péricardique chez les enfants.[ 2 ], [ 3 ], [ 4 ]
Causes péricardite exsudative
La péricardite exsudative est plus souvent une conséquence qu'une cause primaire: la maladie se développe en réponse à une polysérosite existante ou à une autre pathologie accompagnée de lésions du péricarde.
Selon le facteur étiologique, on distingue la péricardite exsudative infectieuse (spécifique et non spécifique), la péricardite non infectieuse (immunogène, mécanique, intoxication) et la péricardite idiopathique (de cause inconnue). [ 5 ]
La forme non spécifique de la péricardite infectieuse est le plus souvent provoquée par:
- cocci (streptocoque ou staphylocoque, pneumocoque);
- infection virale (virus de la grippe, entérovirus).
- Une forme spécifique de péricardite peut être provoquée par l'agent pathogène de telles maladies:
- tuberculose, brucellose;
- fièvre typhoïde, tularémie;
- infections fongiques, helminthiases, rickettsioses.
La péricardite exsudative d'origine tuberculeuse se développe lorsque des mycobactéries pénètrent dans le péricarde avec le flux lymphatique provenant des ganglions du médiastin, de la trachée et des bronches. La forme purulente de la maladie peut survenir suite à une complication d'interventions chirurgicales coronaires, ainsi qu'en cas de lésions infectieuses et inflammatoires de l'endocarde, de traitement immunosuppresseur et d'ouverture spontanée d'un abcès pulmonaire. [ 6 ]
La péricardite exsudative non infectieuse est souvent idiopathique, ce qui signifie que la cause de son apparition ne peut être déterminée. Si la cause est déterminée, il s'agit le plus souvent:
- sur les lésions malignes du péricarde (en particulier, sur le mésothéliome);
- sur les invasions et les métastases dans le carcinome du poumon, le cancer du sein, le lymphome ou la leucémie;
- sur les pathologies du tissu conjonctif (rhumatismes, lupus érythémateux disséminé, etc.);
- à propos des réactions allergiques (maladie sérique);
- à propos de l’urémie accompagnant l’insuffisance rénale chronique;
- à propos des dommages causés par les radiations aux organes médiastinaux;
- sur le stade précoce de l’infarctus du myocarde;
- à propos de la diminution de la fonction thyroïdienne;
- à propos des troubles du métabolisme du cholestérol. [ 7 ]
Facteurs de risque
Un faible volume d'épanchement est toujours présent dans l'espace péricardique. Il est nécessaire pour assurer le glissement lors des contractions cardiaques. Une augmentation de ce volume résulte de la réaction inflammatoire et de l'augmentation de la perméabilité vasculaire. À mesure que la pathologie évolue, les couches séreuses sont incapables d'absorber l'excès d'épanchement, qui pénètre à un rythme accéléré, ce qui entraîne une augmentation rapide de son niveau. [ 8 ]
La péricardite exsudative est principalement de nature secondaire, car elle constitue une complication d’autres maladies et états pathologiques:
- maladies infectieuses graves;
- maladies auto-immunes;
- processus allergiques;
- blessures traumatiques (traumatismes contondants, plaies pénétrantes);
- effets des radiations;
- maladies du sang;
- processus tumoraux;
- infarctus du myocarde;
- troubles métaboliques;
- opérations cardiologiques;
- fonction rénale insuffisante.
Pathogénèse
En cas de péricardite exsudative, l'altération de l'apport sanguin au péricarde peut se manifester à des degrés variables, selon la quantité de liquide accumulé, sa vitesse et la qualité de l'adaptation à la charge du feuillet péricardique externe. Si le liquide pénètre progressivement, le feuillet a le temps de s'adapter et de s'étirer: la pression intracardiaque ne change que peu et la circulation intracardiaque est compensée pendant une longue période. Les patients atteints de péricardite exsudative peuvent accumuler différentes quantités d'exsudat, de 400 à 500 ml à 1,5 à 2 litres. Plus le volume de ce liquide est important, plus les organes et les terminaisons nerveuses proches du cœur sont comprimés. [ 9 ]
Si l'exsudat s'accumule en grands volumes sur une courte période de temps, le péricarde n'a pas le temps de s'adapter, la pression dans l'espace péricardique augmente considérablement et une complication se développe: la tamponnade cardiaque. [ 10 ]
Dans la péricardite exsudative, le liquide peut ensuite se réorganiser et être remplacé par des granulations. Ces processus entraînent un épaississement péricardique: l'espace péricardique est soit préservé, soit oblitéré. [ 11 ]
Symptômes péricardite exsudative
Le premier et principal symptôme de la péricardite exsudative est une douleur thoracique, qui s'intensifie lors de l'inspiration profonde. La douleur se manifeste brutalement, brutalement, parfois comme une crise cardiaque. La souffrance du patient est quelque peu soulagée en position assise.
Caractéristiques de la douleur dans la péricardite exsudative:
- commence brusquement, dure longtemps (parfois ne disparaît pas en quelques jours);
- situé derrière le sternum ou légèrement à gauche;
- irradie vers le bras gauche, la clavicule, l’épaule, la région du cou et la moitié gauche de la mâchoire inférieure;
- ne disparaît pas après la prise de nitroglycérine;
- augmente avec l’inhalation, la toux ou la déglutition;
- s'aggrave en position horizontale, surtout lorsque l'on essaie de s'allonger sur le dos;
- diminue en position assise et penchée en avant.
La fièvre est moins fréquente.
Il est important de comprendre que la péricardite exsudative survient souvent en même temps que d'autres pathologies cardiaques, notamment un infarctus du myocarde. Par conséquent, le tableau clinique peut s'élargir avec la présence d'une autre maladie ou d'une affection aiguë, ce qui complique considérablement le diagnostic.
Premiers signes
À mesure que l'exsudat s'accumule dans le péricarde, des signes de compression du myocarde et des voies respiratoires sont observés. Les symptômes les plus courants sont:
- douleur thoracique;
- hoquet persistant;
- un sentiment inexpliqué de malaise;
- toux persistante;
- voix rauque;
- sensation de manque d'air;
- difficulté à respirer en position allongée;
- dépression périodique de la conscience.
La douleur thoracique ressemble parfois à une angine de poitrine, à une crise cardiaque ou à une pneumonie:
- augmente avec l’activité physique, l’inhalation, la déglutition;
- disparaît lorsque l'on se penche en avant en position assise;
- commence brusquement et dure longtemps;
- peut avoir une intensité différente;
- peut irradier vers le membre supérieur gauche, l'épaule et la région du cou.
Position du patient atteint de péricardite exsudative
Un patient atteint de péricardite exsudative s'assoit généralement légèrement en avant: cette position soulage la douleur. D'autres signes externes attirent également l'attention:
- la peau est pâle, les doigts sont bleutés;
- la poitrine gonfle, les veines du cou gonflent (elles ne s'affaissent pas lors de l'inspiration);
- le rythme cardiaque est fréquent, irrégulier, le rythme cardiaque n’est pas détectable ou faible;
- les bruits cardiaques sont affaiblis à l'auscultation;
- l'ascite augmente, le foie est agrandi.
Formes
Aujourd'hui, la classification suivante de la péricardite est généralement acceptée:
- Selon les caractéristiques étiologiques:
- péricardite bactérienne;
- péricardite infectieuse et parasitaire;
- péricardite non spécifiée.
- Selon les caractéristiques pathogéniques et morphologiques:
- adhésif chronique;
- constrictif chronique;
- péricardite non inflammatoire ( hydropéricarde, chylopéricarde);
- hémopéricarde.
- De par la nature du flux:
- péricardite exsudative aiguë;
- péricardite exsudative chronique.
La péricardite aiguë dure moins de six semaines et la péricardite chronique plus de six semaines. La forme aiguë se développe dans le contexte d'un processus infectieux ou devient une complication d'une septicémie, d'une tuberculose, d'un rhumatisme, etc. La réaction inflammatoire touche les feuillets péricardiques externes et internes. Les stades initiaux de la pathologie se déroulent le plus souvent sans phénomènes exsudatifs, comme dans la péricardite sèche, mais une péricardite exsudative se développe plus tard.
Si la forme aiguë n'est pas traitée à temps, elle devient chronique, dans laquelle les feuillets péricardiques s'épaississent et se collent entre eux: un processus exsudatif-adhésif se forme.
La péricardite exsudative-adhésive est également appelée « adhésive ». Cette classification est considérée comme conditionnelle. Ce nom fait référence à une évolution de la péricardite, caractérisée par des phénomènes résiduels sous forme d'adhésion entre les feuillets péricardiques ou entre le péricarde et les organes adjacents. Parfois, des cristaux de calcium s'accumulent dans le péricarde durci, ce qui entraîne une calcification.
Complications et conséquences
L'épanchement péricardique peut être représenté par du transsudat (hydropéricardite), de l'exsudat, du liquide purulent (pyopéricardite) et du sang (hémopéricardite). Une quantité importante d'exsudat est caractéristique des processus tumoraux, de la tuberculose, des formes urémiques ou cholestéroliques de péricardite, des helminthiases et du myxœdème. Un épanchement progressivement croissant ne se manifeste généralement pas par des symptômes, mais une accumulation rapide d'exsudat peut entraîner une tamponnade cardiaque.
La tamponnade cardiaque est une étape de décompensation de la compression cardiaque, caractérisée par une accumulation de liquide dans l'espace péricardique et une augmentation de la pression. La tamponnade chirurgicale s'accompagne d'une augmentation rapide de la pression, qui, en cas de réaction inflammatoire, se produit sur plusieurs jours, voire plusieurs semaines.
La compression locale peut provoquer une dyspnée, des difficultés à avaler, un enrouement, un hoquet ou des nausées. Les bruits cardiaques sont « distants ». Lorsque la base des poumons est comprimée, on observe une matité sous l'omoplate gauche. Avec l'apparition de la tamponnade, une gêne intrathoracique, une dyspnée, une tachypnée d'effort avec transition vers l'orthopnée apparaissent, une toux apparaît et le patient peut perdre connaissance périodiquement.
À son tour, la tamponnade cardiaque peut être compliquée par une insuffisance rénale, un « choc » hépatique, une ischémie mésentérique et une pléthore d’organes abdominaux.
En cas de difficultés diagnostiques, une péricardiocentèse, une péricardioscopie, une biopsie épicardique et péricardique sont réalisées (PCR, immunochimie et immunohistochimie sont utilisées).
Diagnostics péricardite exsudative
La péricardite exsudative est diagnostiquée sur la base des informations obtenues lors de l'examen physique, des analyses de laboratoire et des diagnostics instrumentaux.
L'examen médical comprend l'écoute du cœur au stéthoscope. En cas de péricardite exsudative, on observera une protrusion de la face antérieure du thorax et un léger œdème péricardique, une faiblesse ou une perte de l'influx apical, une extension des limites de la matité cardiaque relative et absolue, et une matité du son de percussion. L'apparition de la complication – tamponnade cardiaque – est indiquée par une augmentation de la pression veineuse centrale, une diminution de la pression artérielle, une accélération du rythme cardiaque avec troubles transitoires du rythme cardiaque et un pouls paradoxal. [ 12 ]
Les analyses sont réalisées dans l'aspect diagnostic général:
- bilan sanguin général (leucocytose possible, augmentation de la VS, signes de péricardite secondaire);
- analyse générale des urines (signes de syndrome néphrotique, insuffisance rénale).
Diagnostic supplémentaire:
- électrolytes sanguins;
- protéines totales et fractions;
- urée sanguine;
- taux de créatinine et taux de filtration glomérulaire;
- AST, ALT, bilirubine (totale, directe);
- spectre lipidique;
- coagulogramme;
- immunogramme;
- marqueurs tumoraux;
- PCR pour la tuberculose dans le sang;
- anticorps antinucléaires;
- facteur rhumatoïde;
- hormones thyroïdiennes;
- test de procalcitonine.
Le diagnostic instrumental comprend les procédures suivantes:
- radiographie thoracique;
- échocardiographie, électrocardiographie;
- ponction péricardique
Une radiographie est prescrite en cas de suspicion de péricardite afin d'évaluer le niveau d'exsudat dans l'espace péricardique. L'ombre cardiaque peut paraître élargie en cas de présence importante de liquide dans la cavité. En cas d'épanchement relativement faible, la radiographie peut ne pas indiquer de pathologie. En général, les signes radiographiques de péricardite exsudative comprennent une ombre élargie et un lissage du contour du cœur, une pulsation faible et une modification de la forme de l'organe (en triangle, en cas d'épanchement chronique prolongé). Pour plus de précision, une tomodensitométrie multispirale peut être prescrite, qui confirme généralement la présence de liquide pathologique et l'épaississement des couches péricardiques. [ 13 ]
La péricardite exsudative à l'ECG se manifeste par une diminution de l'amplitude de toutes les dents. Une échographie cardiaque complémentaire (échocardiographie) permet de déterminer la limitation de la mobilité cardiaque par le liquide. [ 14 ], [ 15 ]
Une ponction péricardique et un examen plus approfondi de la nature de l'exsudat sont nécessaires pour clarifier la cause du trouble. Le liquide prélevé est soumis à des analyses cliniques, bactériologiques et cytologiques, ainsi qu'à la recherche de cellules AHAT et LE. [ 16 ]
Diagnostic différentiel
L'évolution de la péricardite exsudative doit être distinguée d'une complication grave de cette maladie: la tamponnade cardiaque.
Tableau clinique de tamponnade |
Modifications de la pression artérielle, augmentation du rythme cardiaque, pouls paradoxal, essoufflement sur fond de poumons clairs. |
Mécanismes de provocation |
Médicaments (anticoagulants, thrombolytiques), chirurgie cardiaque, cathétérisme, lésions thoraciques fermées, processus tumoraux, pathologies du tissu conjonctif, septicémie ou insuffisance rénale. |
Électrocardiogramme |
Modifications ST-T normales ou non spécifiques, bradycardie, dissociation électromécanique, alternance électrique. |
Radiographie thoracique |
Agrandissement de l'ombre cardiaque sur fond de champs pulmonaires clairs. |
Échocardiogramme |
Collapsus diastolique de la paroi antérieure du ventricule droit, collapsus auriculaire droit ou gauche, rigidité accrue de la paroi ventriculaire gauche en diastole, veine cave inférieure dilatée, cœur « flottant ». |
Dopplerographie |
Diminution du débit sanguin veineux systolique et diastolique lors de l'inhalation, augmentation du débit sanguin inverse lors de la contraction auriculaire. |
Doppler couleur (mode M) |
Des fluctuations respiratoires marquées du flux sanguin sont observées dans la valve mitrale/tricuspide. |
Cathétérisme cardiaque |
Le diagnostic est confirmé et les troubles hémodynamiques sont évalués. |
Ventriculographie |
Collapsus auriculaire et petites chambres hyperactives des ventricules. |
Angiographie coronaire |
Compression des artères coronaires en diastole |
Tomodensitométrie |
La graisse sous-épicardique des deux ventricules n'est pas visualisée, indiquant une configuration tubulaire des oreillettes déplacées antérieurement. |
La myocardite et l'épanchement péricardique s'accompagnent souvent d'une dysfonction générale ou locale du muscle cardiaque. Les signes biologiques de ce phénomène comprennent une augmentation des taux de troponines cardiaques I et T, de la fraction MB des CPK, du taux de myoglobine et du facteur de nécrose tumorale dans le sang. L'électrocardiogramme montre une élévation concordante du segment ST.
Qui contacter?
Traitement péricardite exsudative
Les tactiques de traitement de la péricardite exsudative dépendent des causes et de l’évolution clinique de la maladie.
Parmi les anti-inflammatoires non stéroïdiens, l'ibuprofène est privilégié, associé à des effets secondaires relativement rares, à un effet positif sur la circulation coronaire et à une large possibilité de modification posologique. On prescrit généralement au patient 300 à 800 mg de ce médicament toutes les 7 heures, pendant une longue période (jusqu'à disparition de l'exsudat péricardique). [ 17 ]
Tous les patients se voient prescrire des inhibiteurs de la pompe à protons pour protéger le tube digestif.
Les corticostéroïdes sont prescrits lorsque cela est indiqué:
- pathologies du tissu conjonctif;
- péricardite autoréactive;
- péricardite urémique.
L'administration intrapéricardique de corticostéroïdes est efficace et permet de prévenir l'apparition d'effets secondaires liés à leur utilisation systémique. Dans le cadre d'une réduction progressive de la dose de prednisolone, l'ibuprofène est prescrit en amont.
En cas de tamponnade cardiaque, un traitement chirurgical sous forme de péricardiocentèse est indiqué.
Médicaments essentiels pour la maladie exsudative péricardique
Anti-inflammatoires non stéroïdiens (ibuprofène 200-400 mg, diclofénac 25-50 mg, etc.) |
Jusqu'à 3 fois par jour comme traitement anti-inflammatoire pathogénique. Effets secondaires: troubles gastro-intestinaux. |
Agents glucocorticoïdes systémiques (Prednisolone 5 mg, Prednisolone 25 mg/ml, etc.) |
En dosages individuels, comme traitement anti-inflammatoire pathogénique des pathologies systémiques. |
Agents glucocorticoïdes pour administration intrapéricardique (Triamcinolone 1 ml/0,01 g, 1 ml/0,04 g, etc.) |
Selon protocole individuel. |
Inhibiteurs de la pompe à protons (oméprazole 20 mg, pantoprazole 20 mg) |
Une fois par jour pour protéger le tube digestif. |
Acide acétylsalicylique 75 mg, 100 mg. |
Une fois par jour si la péricardite exsudative est associée à un infarctus. |
Azathioprine 0,05 g |
1 à 2,5 mg/kg par jour en 1 à 2 prises, si les anti-inflammatoires non stéroïdiens et les corticoïdes sont inefficaces. |
Cyclophosphamide 50 mg, 100 mg |
Par voie orale 1 à 5 mg/kg par jour, par voie intraveineuse 10 à 15 mg/kg si les anti-inflammatoires non stéroïdiens et les corticostéroïdes sont inefficaces. |
Aminoglycosides (Tobramycine 1 ml 4%) |
Pour la péricardite exsudative bactérienne, 1 à 2 fois par jour jusqu'à l'apparition des signes cliniques d'éradication (1 à 3 semaines). |
Médicaments antiarythmiques (Amiodarone 150 mg en ampoules, 200 mg en comprimés; Vérapamil 5 mg en ampoules, 40-80 mg en comprimés) |
1 à 2 fois par jour pour éliminer et prévenir les arythmies. |
Médicaments inotropes (Dobutamine 20 ml 250 mg) |
Avec une forte baisse de la pression artérielle et une image périphérique de collapsus. Effets secondaires: étourdissements, maux de tête. |
Traitement de physiothérapie
Le massage est recommandé en cas de péricardite exsudative chronique, en période de rémission. Massez le dos, les membres inférieurs (en commençant par les parties proximales), le thorax et l'abdomen. Les techniques utilisées sont les effleurages, les frictions, le pétrissage et les secousses musculaires, à l'exclusion des coups et des compressions. La durée d'une séance de massage est d'environ 15 minutes. Le traitement comprend 10 à 15 séances. Une oxygénothérapie est pratiquée après le massage.
En cas de troubles du rythme cardiaque, des exercices de rééducation physique, la marche, le ski et la natation sont recommandés. Les séances de kinésithérapie sont accompagnées de musique. Avant de vous coucher, massez la zone du cou, le dos et les membres inférieurs. Des bains de conifères et d'oxygène, l'électrophorèse, l'électrosommeil et une diététique avec supplémentation en vitamines sont recommandés.
À la fin du traitement, un soin spa avec baignade, promenades le long du rivage et cocktails d'oxygène sont recommandés.
Traitement à base de plantes
Les remèdes populaires sont efficaces dans le traitement de la péricardite exsudative. Des recettes maison et abordables contribueront à renforcer le cœur, à améliorer la circulation sanguine et à restaurer le bien-être et la fonction cardiaque.
- Infusion de rhizomes d'aunée et d'avoine. Prenez 100 g de grains d'avoine, rincez-les avec la cosse, versez 500 ml d'eau potable, portez à ébullition, puis retirez du feu. Versez 100 g de rhizomes d'aunée broyés, portez à nouveau à ébullition, retirez du feu, couvrez et laissez infuser 2 heures. Filtrez ensuite, puis ajoutez 2 cuillères à café de miel. Prenez selon le schéma: buvez 100 ml du remède trois fois par jour, une demi-heure avant les repas, pendant deux semaines.
- Bouillon de haricots. Broyer les gousses de haricots (2 cuillères à soupe), verser 1 litre d'eau, porter à ébullition et laisser bouillir 5 minutes. Ajouter 1 cuillère à soupe d'aubépine, d'agripaume, de menthe et de muguet, et laisser bouillir 3 minutes supplémentaires. Couvrir, laisser reposer 4 heures, puis filtrer. Conserver au réfrigérateur. Prendre 4 cuillères à soupe trois fois par jour, une demi-heure avant les repas.
- Décoction d'aubépine. Prenez 500 g de baies d'aubépine, versez 1 litre d'eau, portez à ébullition et laissez bouillir 15 minutes, filtrez et laissez refroidir. Ajoutez 20 g de miel et remuez. Prenez 2 cuillères à soupe de ce remède avant les repas, chaque jour, pendant un mois.
- Infusion de viorne. Prendre 500 g de baies (séchées, fraîches ou congelées), verser 1 litre d'eau bouillante et laisser infuser 1,5 heure. Boire 200 ml deux fois par jour, avec du miel. La cure dure 1 mois, puis peut être répétée après 2 mois.
- Décoction de chardon. Prendre 1 cuillère à soupe de matière première médicinale, verser 250 ml d'eau, faire bouillir 15 minutes. Laisser refroidir, filtrer, prendre 100 ml 4 fois par jour, jusqu'à ce que l'état s'améliore.
Traitement chirurgical
Les indications absolues de la péricardiocentèse dans la péricardite exsudative sont:
- tamponnade cardiaque;
- grande quantité d'exsudat dans l'espace péricardique;
- suspicion de péricardite purulente ou tuberculeuse, épanchement péricardique néoplasique.
La dissection aortique est considérée comme une contre-indication à l'intervention. Les contre-indications relatives peuvent inclure une coagulopathie non corrigée, un traitement anticoagulant et une thrombopénie.
La péricardiocentèse sous contrôle fluoroscopique et monitorage ECG est réalisée par accès sous l'appendice xiphoïde. Une longue aiguille munie d'un stylet est avancée vers l'épaule gauche, en maintenant un angle de 30° par rapport à la surface cutanée, ce qui évite d'endommager les artères cardiaque, péricardique et thoracique interne. Des tentatives régulières d'aspiration de l'exsudat sont effectuées.
Une fois le cathéter correctement installé, l'exsudat est retiré par portions, ne dépassant pas 1 000 ml à la fois, afin d'éviter une dilatation aiguë du ventricule droit et le développement d'un syndrome de décompression brutale. Poursuivre le drainage jusqu'à ce que le volume de l'épanchement diminue à moins de 25 ml par jour (toutes les 5 heures). [ 18 ]
Tous les patients sont surveillés afin de détecter précocement une décompensation, qui peut survenir après un drainage péricardique. Le traitement vise principalement à éliminer la cause de l'épanchement péricardique, plutôt que l'épanchement lui-même.
Complications possibles de la péricardiocentèse:
- perforation du myocarde;
- hémothorax, pneumothorax;
- embolie gazeuse;
- arythmie (souvent bradycardie vasovagale);
- infection;
- lésions des organes abdominaux et du péritoine.
La seule méthode radicale de traitement de la constriction chronique dans la péricardite exsudative est la chirurgie de péricardiectomie. [ 19 ]
La prévention
Une fois que le patient s'est remis d'une péricardite exsudative, les règles préventives suivantes sont établies:
- Utilisation à long terme d'anti-inflammatoires non stéroïdiens avec arrêt après élimination de l'exsudat péricardique.
- Utilisation opportune de corticostéroïdes à des dosages sélectionnés individuellement.
- Arrêtez progressivement les corticostéroïdes (sur au moins trois mois) et passez aux anti-inflammatoires non stéroïdiens.
- Prévention des troubles gastro-intestinaux associés à l'utilisation à long terme d'anti-inflammatoires non stéroïdiens et de corticostéroïdes.
- Péricardiocentèse opportune en cas de signes de tamponnade cardiaque.
- Péricardectomie opportune dans la péricardite constrictive symptomatique.
- Assurer le traitement de la maladie sous-jacente (processus tumoraux, tuberculose, maladies systémiques, etc.).
- Une fois le traitement de la péricardite exsudative aiguë terminé, le patient est surveillé pendant 12 mois afin de détecter rapidement toute exacerbation ou complication. Des analyses de sang, des électrocardiogrammes et des échocardiogrammes sont réalisés tous les trois mois.
En général, le diagnostic rapide des maladies cardiaques et le traitement d’autres processus pathologiques pouvant se propager à la région cardiaque contribuent à une réduction significative du risque de développer une péricardite exsudative.
Les principales mesures préventives sont les suivantes:
- éradication des mauvaises habitudes;
- une bonne nutrition;
- normalisation des régimes de travail et de repos;
- mode de vie actif;
- éviter le stress et l’hypothermie;
- traitement rapide de toutes les pathologies du corps;
- durcissement, renforcement du système immunitaire;
- des visites régulières chez le médecin, y compris pour des examens préventifs.
Prévoir
La principale complication de la péricardite exsudative aiguë est la tamponnade cardiaque. Chez un patient sur trois, le processus inflammatoire se propage au muscle cardiaque, entraînant l'apparition d'une fibrillation auriculaire paroxystique ou d'une tachycardie supraventriculaire. La péricardite exsudative évolue souvent vers une forme chronique ou constrictive.
Un traitement approprié et rapide, en l'absence de complications, garantit une guérison en environ trois mois. Le patient retrouve progressivement son rythme de vie normal. Une rééducation plus longue est envisagée en cas de récidive, avec accumulation périodique et répétée d'exsudats. [ 20 ]
La convalescence postopératoire est généralement plus longue: le patient est hospitalisé une semaine, puis renvoyé à son domicile, avec une surveillance cardiaque plus poussée. La fonction cardiaque est complètement rétablie après environ six mois. [ 21 ]
Avec le développement de la tamponnade cardiaque, le risque de décès du patient augmente considérablement. En général, le pronostic dépend de la cause de la pathologie et de la rapidité du diagnostic et du traitement. [ 22 ]
La péricardite exsudative, non compliquée de tamponnade cardiaque, a un pronostic relativement favorable. Un traitement complet ou une intervention chirurgicale peuvent restaurer la fonction cardiaque, et le patient sera considéré comme pratiquement rétabli. L'espérance de vie peut être réduite en raison de la formation de nombreuses adhérences, même après la chirurgie.

