Expert médical de l'article
Nouvelles publications
HPV 68 - papillomavirus humain génital
Dernière revue: 06.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
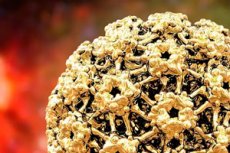
Parmi les souches de papillomavirus humain (HPV) à ADN génomique actuellement connues, le genre alphapapillomavirus est le plus étudié. Ce genre comprend des virus à haut risque oncogène. Certains experts incluent le HPV 68 parmi eux, bien qu'ils le considèrent comme un type rare.
Structure HPV de type 68
La structure du VPH 68 est pratiquement identique à celle des autres papillomavirus. Le VPH de type 68 forme une capside icosaédrique (enveloppe protéique) de 50 nm de diamètre. Cette capside est constituée de 72 pentamères de la protéine structurale L1, reliés entre eux par des ponts disulfures. Cette liaison induit des modifications conformationnelles de la capside virale, ce qui assure la fixation initiale du virion à la cellule hôte et facilite l'infection. [ 1 ]
L'ADN circulaire double brin du HPV 68 possède une région qui code les protéines précoces E1-E7 et une région L qui code les protéines structurelles tardives de l'enveloppe virale (L1 et L2).
Le cycle de vie du virus comprend plusieurs étapes. Au stade initial, le virus doit se fixer à la cellule et pénétrer sa membrane par endocytose. Ensuite, l'ADN viral est libéré dans le noyau de la cellule hôte et s'intègre à son génome. Ensuite, le virion est assemblé dans le noyau de la cellule affectée, l'ADN génomique étant encapsulé par la protéine L2.
Le rôle principal dans la réplication du génome viral est joué par les protéines virales E6 et E7, considérées comme oncogènes. Elles utilisent non seulement le mécanisme de réplication de l'ADN cellulaire pour introduire leur propre ADN dans les cellules, mais neutralisent également la protéine cellulaire p53, un suppresseur de tumeur. De plus, la protéine E7, en interagissant avec la protéine transmembranaire TMEM173, qui induit la production d'interféron de type I, supprime l'immunité innée. [ 2 ]
De cette façon, le VPH se protège des mécanismes de défense de l'hôte aux niveaux extracellulaire et intracellulaire. Grâce à une forte activité du système immunitaire, le virus peut se protéger des conditions défavorables, restant à l'état latent.
À lire aussi – Papillomavirus humain: structure, cycle de vie, mode de transmission, prévention
Sur la question de l'oncogénicité du VPH de type 68
De nombreux types de papillomavirus humains du genre Alphapapillomavirus présentent un risque élevé de cancer. Leur nombre varie de 13 à 19, et seuls 11 d'entre eux ont démontré une oncogénicité. Il s'agit des HPV 16, 18, 31, 33, 35, 45, 39, 51, 52, 56 et 58.
Ils infectent principalement les muqueuses de la région anogénitale, de la cavité buccale et de l'oropharynx. Les plus courants sont les HPV 16, 18, 45, 31, 33, 35, 52 et 58.
Le degré de cancérogénicité de ces types varie. Il est très élevé pour le VPH 16 et légèrement inférieur pour le VPH 18, qui est responsable d'environ 72 % des cas de cancer associés à une infection papillomateuse.
Près de 18 % des cas de cancer du col de l'utérus impliquent des virus des groupes A9 (HPV 31, 33, 35, 52, 58) et A7 (HPV 45 et 59). La part des HPV 68, HPV 66, HPV 26, HPV 53, HPV 70, HPV 73 et HPV 82, en tant que facteurs étiologiques de l'oncogenèse et des infections à HPV uniques dans le cancer invasif du col de l'utérus, représente ensemble 0,9 à 1,7 %. Selon certaines études, dans 55,3 % des cas, des génotypes de virus des groupes A7 ou A9 sont détectés comme co-infections.
En l’absence de données cliniques et épidémiologiques suffisantes pour prouver l’oncogénicité du VPH 68, le Centre international de recherche sur le cancer (CIRC) de l’OMS classe actuellement ce type de papillomavirus comme probablement cancérigène.
Selon les dernières données de l’Institut national du cancer des États-Unis (NCI), le VPH est la principale cause d’environ 5 % de tous les cas de cancer dans le monde.
Symptômes
La néoplasie cervicale est considérée comme le résultat d'une infection persistante par le papillomavirus humain. Cependant, le VPH 68 lui-même est moins susceptible que d'autres d'être impliqué dans les tumeurs malignes du col de l'utérus.
Les experts estiment que le VPH 68 chez les femmes peut provoquer une dysplasie cervicale, qui s'accompagne de symptômes tels qu'une gêne, ainsi que des démangeaisons, des brûlures ou des douleurs dans la région génitale et sus-pubienne; des pertes vaginales inhabituelles.
En savoir plus dans les publications:
Les problèmes liés au virus du papillome humain concernent également les hommes, car le principal mode de transmission du virus est sexuel. Chez l'homme, le VPH de type 68 peut provoquer le développement de cancers du pénis, de cancers anaux, de tumeurs de l'oropharynx et du larynx.
Quels symptômes peuvent survenir, détaillés dans les publications:
Diagnostics
Comment diagnostiquer le virus du papillome humain, en détail dans les articles:
- Infection à papillomavirus: détection du papillomavirus humain
- Tests de dépistage du papillomavirus humain
- Diagnostic de la dysplasie cervicale
Quant à la méthode de détermination quantitative du VPH total à haut risque, la PCR en temps réel (test Hybrid Capture II) est utilisée. Cette analyse facilite le diagnostic des infections sexuellement transmissibles par le VPH et permet une détection moléculaire de haute qualité de 13 types différents de VPH à haut risque (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68) sans distinction du type de virus (génotypage). Par conséquent, il n'existe pas de norme pour le VPH de type 68, et le résultat du test établit la charge virale, c'est-à-dire le nombre de copies d'ADN génomique (Lg) par équivalent cellulaire (log10 copies virales / 1 ng d'ADN cellulaire). Si l'indicateur lors du décodage de l'analyse ne dépasse pas 3 Lg, la concentration de VPH est considérée comme cliniquement non significative. [ 3 ]
Nous ne disposons pas encore d'un kit PCR HPV HCR génotypique-titrant (R-V67-F-CE) permettant la détection, la différenciation et la quantification de 14 types de HPV (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 et 68). Chaque type de HPV est enregistré séparément, ce qui permet de différencier le génotype du virus et d'en déterminer la quantité. [ 4 ]
Traitement
Les méthodes de traitement sont également présentées dans la publication - Infection par le papillomavirus
Prévention HPV de type 68
Pour prévenir l’infection par le virus du papillome humain, les médecins recommandent:
- relations sexuelles ordonnées et rapports sexuels protégés;
- les femmes doivent subir des examens préventifs par un gynécologue, les hommes doivent consulter un médecin s'ils ressentent des symptômes alarmants dans la région anogénitale;
- renforcer le système immunitaire.

