Expert médical de l'article
Nouvelles publications
Dysplasie cervicale
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
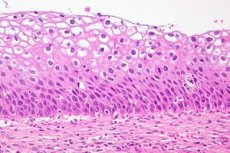
La dysplasie cervicale est une modification marquée du nombre et de la structure morphologique des cellules de certaines zones de la muqueuse du col de l'utérus. Cette affection de l'épithélium est considérée comme dangereuse en raison du risque élevé de développer un processus oncologique, mais avec un diagnostic et un traitement précoces, la pathologie est réversible. Le cancer du col de l'utérus se classe au troisième rang des maladies les plus fréquentes chez les femmes. Selon les statistiques de l'OMS, la dysplasie cervicale, pathologie précancéreuse, est diagnostiquée chaque année chez plus de 40 millions de femmes. Dans la pratique gynécologique moderne, le diagnostic de dysplasie cervicale est remplacé par la définition de néoplasie intraépithéliale cervicale (CIN).
 [ 1 ]
[ 1 ]
Causes dysplasie cervicale
Selon les dernières données de l'OMS, 90 % des dysplasies cervicales sont associées à une infection virale. Le plus souvent, il s'agit du VPH (virus du papillome humain), dont l'ADN est détecté dans presque toutes les études, quelle que soit la gravité de la dysplasie cervicale. Cependant, d'un point de vue étiologique, la CIN peut également être provoquée par d'autres facteurs, notamment les maladies, affections et circonstances suivantes:
- Virus du papillome humain (VPH)
- HSV-2 (HSV2) - virus de l'herpès simplex de type 2
- Cytomégalovirus (CMV) - cytomégalovirus
- Gardinella, une infection bactérienne anaérobie (Gardnerella vaginalis)
- Candidose vaginale (Candida spp)
- Infection urogénitale - mycoplasmose (Mycoplasma hominis)
- Chlamydia (Chlamydia trachomatis)
- Utilisation à long terme de contraceptifs hormonaux
- Relations sexuelles promiscuitées, choix indiscriminé des partenaires sexuels
- Début de l'activité sexuelle avant d'avoir atteint la maturité sexuelle adéquate (12-14 ans)
- Histoire de l'oncofacteur génétique
- Immunodéficience, y compris le VIH
- Chimiothérapie
- Pathologies alimentaires associées à la malnutrition, à la carence en microéléments et en vitamines essentielles
- Naissances fréquentes ou, au contraire, avortements
- Habitudes malsaines - tabagisme, dépendance à l'alcool
- Mode de vie antisocial, niveau d'hygiène de base insuffisant
Il convient de noter que la dysplasie cervicale est le plus souvent associée aux IST (infections sexuellement transmissibles), la principale étant le papillomavirus humain (VPH). Il s'agit de la cause la plus fréquente de maladies précancéreuses chez la femme; il convient donc de l'examiner plus en détail.
Le VPH est divisé en catégories suivantes selon le degré de risque de développer un cancer:
- Condylomes pointus, verrues, nature non oncogène
- Faible risque oncogène (espèces oncogènes de sérotype 14)
- Risque élevé de développer un cancer
Le danger de ces facteurs étiologiques réside dans la progression asymptomatique de la maladie. Il est quasiment impossible de détecter le début d'une pathologie sans examens gynécologiques réguliers. Plus de dix ans peuvent s'écouler entre le début de l'infection et le stade oncologique avéré. L'infection menace de nombreuses femmes, mais celles qui sont à risque sont les plus exposées. Il s'agit des femmes ayant une vie sexuelle libre et n'utilisant pas de contraception lors de changements de partenaires sexuels. De plus, les femmes négligeant tout processus inflammatoire de la sphère génito-urinaire risquent d'être infectées par le VPH. Un faible pourcentage d'infections survient en cas de traumatisme cervical lors d'une interruption de grossesse.
Le gynécologue américain Polikar a avancé une version intéressante des causes contribuant au développement de la dysplasie cervicale. La « théorie des mauvaises herbes » explique ainsi la CIN:
- La couverture épithéliale du col de l'utérus est une sorte de sol
- Les virus et les bactéries peuvent pénétrer dans le « sol », provoquant des modifications dans les cellules des tissus
- Pour que les « graines » commencent à pousser et à provoquer une pathologie, elles ont besoin de certaines conditions
- Les conditions de croissance pathologique des « graines » sont la chaleur, l’environnement humide, la saleté, la lumière
- Les facteurs suivants jouent un rôle dans les conditions de développement de la croissance pathologique:
- immunodéficience
- carence en vitamines et en micronutriments
- non-respect des règles d'hygiène
- mauvaises habitudes
- facteur génétique
L'hypothèse du médecin de l'Université de Californie n'est pas encore rejetée, mais elle n'est pas encore acceptée comme un axiome. Cependant, les observations cliniques indiquent une certaine fiabilité de la « théorie de la mauvaise herbe ». Les femmes chez qui une dysplasie cervicale a été diagnostiquée ont été traitées dans le cabinet du médecin. Chez 45 % d'entre elles, après l'arrêt du tabac, une alimentation riche en vitamines et l'administration d'immunomodulateurs, les résultats des tests PAP et des grattages histologiques se sont améliorés. 25 % des patientes étaient complètement guéries du VPH après un an.
Pathogénèse
La dysplasie cervicale est pathogéniquement le plus souvent associée à une infection par le papillomavirus humain (HPV). Dans la pratique des gynécologues oncologues, il est courant d'envisager deux types d'infection virale:
- Premier stade: l'ADN du papillomavirus est déjà présent dans la cellule, mais ne pénètre pas dans son chromosome (état épisomal). Ce type d'infection est considéré comme réversible et facilement curable.
- La deuxième étape, lorsque l'ADN du papillomavirus est déjà présent dans le génome cellulaire, peut être considérée comme la première étape vers la transformation pathologique des cellules. Parallèlement, la production d'un œstrogène spécifique (16α-ONE1), au développement agressif et cancérigène, est induite. Ces conditions sont idéales pour la formation d'un processus tumoral.
En général, la pathogénèse de la dysplasie cervicale est associée à une transformation de la structure cellulaire du tissu. Le tissu épithélial du col de l'utérus présente certaines propriétés:
- Structure (4 couches)
- Normes de taille des noyaux cellulaires
- Mode de contact cellulaire
De plus, le tissu épithélial peut avoir des structures différentes selon sa localisation. L'endocol, situé à l'intérieur de l'utérus, est un tissu glandulaire (épithélium cylindrique à une seule rangée). La couche externe de l'épithélium (vaginal) est un épithélium plan à plusieurs couches (SPE). Les couches de l'épithélium multicouche sont divisées en plusieurs types:
- Initiale, germinale (cellules basales peu différenciées)
- La couche capable de se diviser et de se multiplier activement est la couche parabasale.
- Couche intermédiaire épineuse de cellules différenciées au cytoplasme clairement exprimé. Il s'agit de la couche protectrice de l'épithélium.
- La couche superficielle qui peut se décoller est sujette à la kératinisation.
Sur le plan pathogénique, la dysplasie cervicale est le plus souvent associée à une perturbation de la structure des couches basale et parabasale (hyperplasie). Ces modifications affectent les processus suivants:
- La division des noyaux, leurs tailles et leurs contours sont perturbés
- Les cellules sont peu différenciées.
- La stratification normale de l'épithélium est perturbée
La pathologie peut se développer au fil des années jusqu’à ce que l’intégrité de la membrane basale soit compromise, ce qui conduit à son tour au cancer du col de l’utérus (forme invasive).
Actuellement, grâce à des programmes de dépistage réguliers (examens gynécologiques), la plupart des femmes ont la possibilité d'arrêter le développement de cellules atypiques à un stade précoce. La dysplasie cervicale légère et modérée est traitée avec succès et ne met pas le pronostic vital en jeu. La dysplasie sévère est le plus souvent associée au refus des patientes à risque de se conformer aux règles d'examen préventif et de traitement adéquat.
Symptômes dysplasie cervicale
Les symptômes de la CIN se caractérisent par leur discrétion. La dysplasie cervicale est dangereuse car elle survient sans manifestations cliniques évidentes. Il est quasiment impossible d'identifier le tableau clinique à temps sans examen, surtout aux premiers stades de la maladie. La pathologie se développe de manière totalement asymptomatique chez 10 à 15 % des femmes; les autres patientes peuvent stopper le processus grâce à des examens réguliers chez leur gynécologue.
Il convient de noter que la CIN survient rarement comme une maladie indépendante; elle est généralement accompagnée d’infections bactériennes et virales:
- VPH
- colite
- Chlamydia
- Infection herpétique
- Cervicite
- Leucoplasie
- annexite
- Candidose
Les symptômes de la dysplasie cervicale peuvent ne pas être les véritables causes du processus CIN lui-même; les signes sont généralement causés par des maladies concomitantes et peuvent être les suivants:
- Démangeaisons dans le vagin
- Sensation de brûlure
- Écoulement atypique pour un état sain, y compris du sang
- Douleur pendant les rapports sexuels
- Douleur tiraillante dans le bas-ventre
- Condylomes visibles, papillomes
La dysplasie cervicale n'est pas une maladie oncologique, mais en raison de son tableau clinique latent, elle est considérée comme très dangereuse, sujette à progression et, dans sa forme sévère, peut conduire au cancer du col de l'utérus. Par conséquent, l'examen et le diagnostic constituent le principal moyen de détecter rapidement des modifications asymptomatiques de l'épithélium cervical.

Premiers signes
L'évolution latente de la CIN est un tableau clinique caractéristique de tous les types de dysplasie cervicale.
Les premiers signes pouvant manifester la maladie sont très probablement associés à la présence de signes de pathologies associées ou de facteurs initialement provoquants.
Le plus souvent, la dysplasie cervicale est étiologiquement causée par une infection au VPH.
Selon les statistiques, un habitant sur neuf est porteur de l'une des 100 variétés de papillomavirus humains. De nombreux types de VPH disparaissent spontanément grâce à l'activité du système immunitaire. Certains sont sujets à des récidives et peuvent se manifester comme suit:
- Verrues dans la région génitale (elles sont détectées lors d'un examen gynécologique)
- Les condylomes pointus sont des excroissances visibles aux bords irréguliers situées dans la région vaginale et anale. Les condylomes internes ne sont visibles que lors d'un examen au cabinet médical.
- Saignements légers occasionnels après un rapport sexuel, surtout au milieu du cycle mensuel
- Écoulement inhabituel en termes de couleur, d'odeur et de consistance
- Cycle mensuel irrégulier
Les premiers signes peuvent être absents, tout dépend du type de VPH et des propriétés protectrices du système immunitaire. Il s'agit d'une menace sérieuse, car la dysplasie cervicale peut persister de manière latente pendant de nombreuses années. Seuls des examens et un dépistage permettent de prévenir l'apparition de CIN, un facteur de risque. Les médecins recommandent à toutes les femmes de plus de 18 ans de consulter un gynécologue et de subir un diagnostic, clinique, instrumental et biologique.
 [ 15 ]
[ 15 ]
Écoulement en cas de dysplasie cervicale
Les écoulements pouvant indiquer une dysplasie cervicale sont le plus souvent détectés lors d'un examen gynécologique ou d'un prélèvement cytologique. Une certaine quantité de mucus peut s'écouler du canal cervical. Ses propriétés et caractéristiques ne sont pas déterminées par la CIN elle-même, mais par des infections concomitantes, le plus souvent bactériennes ou virales. De plus, les écoulements associés à une dysplasie cervicale peuvent être associés à des processus érosifs. Plus de détails sur les signes spécifiques d'un écoulement:
- Des pertes abondantes, blanches et épaisses, sous forme de flocons et d'odeur caractéristique, sont des signes de colite, pouvant accompagner une dysplasie cervicale.
- Des pertes peu abondantes mêlées de sang ou de pus peuvent être le signe de processus érosifs, surtout si elles apparaissent après un rapport sexuel.
- Des écoulements accompagnés de démangeaisons, de douleurs, de brûlures sont le signe d'une infection virale ou bactérienne, le plus souvent associée à des MST (maladies sexuellement transmissibles).
- Pertes, plus abondantes durant la seconde moitié du cycle, accompagnées de démangeaisons aiguës et de brûlures, symptômes d'herpès génital. Elles peuvent également favoriser la dysplasie cervicale.
- Des pertes sanguines, abondantes ou peu abondantes, constituent un signe dangereux. Au troisième stade, la CIN se caractérise moins par la douleur que par les propriétés du liquide sécrété par le vagin.
Pour déterminer la cause de l'écoulement, un seul examen ne suffit pas: une culture bactériologique, une cytologie et d'autres analyses de laboratoire sont nécessaires. En franchissant toutes les étapes du diagnostic à temps, le processus peut être stoppé dès le début et empêcher le développement de transformations pathologiques dans les cellules de l'épithélium cervical.
Douleur dans la dysplasie cervicale
La douleur dans la néoplasie intraépithéliale cervicale est un symptôme menaçant qui peut indiquer que la dysplasie cervicale a déjà progressé au stade III. La CIN des deux premiers stades est considérée comme une maladie sous-jacente et n'est pas liée à un processus oncologique. En règle générale, la dysplasie survient sans signes cliniques notables; des symptômes mineurs (écoulement, démangeaisons) peuvent apparaître, caractéristiques de maladies concomitantes.
Dans quels cas des douleurs peuvent-elles survenir en cas de dysplasie cervicale?
- Tous les processus inflammatoires associés aux organes pelviens - PID:
- Endométrite aiguë: la douleur est accompagnée de fièvre et de frissons
- L'oophorite, unilatérale ou bilatérale, est souvent d'origine infectieuse (mycose, candidose, tout ce qui touche aux IST). L'inflammation des ovaires provoque des douleurs dans le bas-ventre, souvent accompagnées d'écoulements.
- Endométrite en phase aiguë - douleur dans le bas-ventre
- Myométrite - douleur, ballonnements, fièvre
- La salpingite se manifeste par des symptômes douloureux à la fin du cycle menstruel
- L'annexite au cours du processus subaigu ou aigu s'accompagne de douleurs intenses
Les MIP sont des inflammations des organes pelviens dont l'étiologie est due à des infections, des virus et des lésions bactériennes. C'est cette « base » qui est considérée comme favorable au développement d'une dysplasie cervicale, conséquence d'une maladie avancée.
- Dysplasie cervicale, évoluant vers le stade III, où les deux tiers des couches épithéliales sont sujets à des modifications. La douleur est persistante, tiraillante et souvent accompagnée d'écoulements (sang, odeur, consistance atypique). La douleur peut survenir même en l'absence de stress, au repos, et est rarement coupante ou aiguë. Dans ce cas, un diagnostic préliminaire de cancer du col de l'utérus est posé, nécessitant des précisions (localisation du processus, degré de lésion).
Le plus souvent, la douleur associée à la CIN est une manifestation clinique de facteurs provoquant une dysplasie. Parmi ceux-ci figurent, en premier lieu, les infections virales (VPH) et la quasi-totalité des maladies sexuellement transmissibles (MST).
Où est-ce que ça fait mal?
Étapes
Les praticiens modernes utilisent une nouvelle classification élaborée par l'OMS. La dysplasie cervicale est définie comme une CIN de trois degrés selon la gravité du processus:
- Les modifications de la structure cellulaire sont mineures. Il s'agit d'une dysplasie de bas grade ou CIN I. Le diagnostic doit être précisé par des analyses de laboratoire et un examen de dépistage.
- La structure cellulaire de l'épithélium est sujette à des transformations marquées. Il s'agit d'une dysplasie cervicale de gravité modérée ou CIN II.
- Le tableau clinique typique du CIN III se caractérise par des modifications pathologiques visibles dans les deux tiers des couches épithéliales. La morphologie et les fonctions des cellules sont clairement altérées; ce stade est diagnostiqué comme sévère (CIN sévère). Il peut ne pas encore s'agir d'un cancer, mais le diagnostic est défini comme la frontière entre un carcinome in situ et une forme avancée d'oncologie.
La dysplasie cervicale ne doit pas être confondue avec une autre nosologie: l'érosion. Selon la classification CIM-10, l'érosion est un défaut de la couverture épithéliale, classé en classe XIV sous le code N 86. La définition terminologique de « dysplasie cervicale » a été adoptée en 1953, puis approuvée lors du premier congrès de cytologie exfoliative en 1965. Dix ans plus tard, en 1975, un autre forum international a eu lieu (IIe Congrès sur les modifications pathologiques des maladies cervicales).
Il a été décidé d'appeler la dysplasie cervicale « néoplasie intraépithéliale cervicale » (CIN). Le diagnostic de néoplasie intraépithéliale cervicale a été divisé en trois degrés:
- 1er degré – léger.
- 2e degré – modéré.
- Grade 3 – sévère, carcinome in situ (stade initial, pré-invasif) ajouté.
Dans la classification généralement acceptée CIM 10, le diagnostic de dysplasie cervicale est enregistré comme suit:
1. Classe XIV, code N87
- N87.0 – dysplasie cervicale légère, CIN grade I.
- N87.1 – dysplasie cervicale modérée, néoplasie cervicale intraépithéliale (CIN) de grade II.
- N87.2 – Dysplasie cervicale manifeste SAI (CIN non spécifiée ailleurs), non classée ailleurs. Ce code exclut les CIN de grade III.
- N87.9 – CIN – dysplasie cervicale non spécifiée.
Le carcinome in situ est désigné par le code D06 ou comme néoplasie intraépithéliale cervicale (CIN) de grade III.
Complications et conséquences
Les conséquences de la CIN sont directement liées au stade diagnostiqué de la maladie. En général, la plupart des femmes prennent soin de leur santé et consultent régulièrement un médecin pour des examens préventifs. Cela réduit considérablement le risque de malignité de la dysplasie. Selon les statistiques, 95 % des femmes, sous la supervision d'un gynécologue, parviennent à traiter avec succès une affection telle que la dysplasie cervicale.
Diagnostics dysplasie cervicale
La dysplasie est une transformation caractéristique du tissu cellulaire de l'épithélium cervical. Par conséquent, le diagnostic vise à déterminer les modifications de la structure des cellules endocervicales.
Le diagnostic de la CIN (dysplasie cervicale) repose sur 7 signes qui déterminent la morphologie de la structure cellulaire:
- Dans quelle mesure la taille du noyau cellulaire augmente-t-elle?
- Modifications de la forme du noyau.
- Comment la densité de couleur du noyau augmente.
- Polymorphisme du noyau.
- Caractéristiques des mitoses.
- Présence de mitoses atypiques.
- Absence ou détermination de la maturation.
Diagnostic différentiel
La dysplasie cervicale nécessite un examen attentif et un diagnostic différentiel est obligatoire.
Un diagnostic différentiel est nécessaire car la couche épithéliale du col de l'utérus présente une structure stratifiée. De plus, le col lui-même est constitué d'une fine couche de tissu musculaire, contient également du tissu conjonctif, des vaisseaux sanguins et lymphatiques, et même des terminaisons nerveuses. Une structure cervicale aussi complexe nécessite une clarification si le médecin doute du diagnostic, notamment en cas de dysplasie.
Dysplasie cervicale, avec quoi peut-on la confondre?
Le diagnostic différentiel doit exclure les maladies suivantes:
- Érosion cervicale pendant la grossesse, causée par un changement de régulation hormonale et des modifications de certaines couches cellulaires. Ces changements sont considérés comme normaux pour la gestation.
- Processus érosifs, défauts du tissu épithélial: véritable érosion. Un traumatisme de la muqueuse peut être causé par divers facteurs: tampons, agents alcalins, traitement médicamenteux, contraception intra-utérine, interventions instrumentales sans formation ni qualification adéquates du médecin. Il arrive que l'érosion soit la conséquence inévitable d'une intervention chirurgicale planifiée. Des lymphocytes, des plasmocytes et d'autres éléments cellulaires peuvent apparaître au microscope, indiquant le début d'une transformation cellulaire. Cependant, combinés à d'autres critères d'examen, ces résultats peuvent exclure une dysplasie et confirmer une lésion érosive.
- Cervicite d'étiologie infectieuse. Il s'agit d'un processus inflammatoire assez fréquent de l'épithélium du col de l'utérus. En effet, cet épithélium est, en principe, très sensible et sensible à de multiples facteurs. Un agent infectieux peut provoquer une inflammation des deux premières couches tissulaires. La chlamydia affecte généralement les cellules cylindriques, ainsi que les gonocoques. D'autres infections peuvent donner lieu à un processus pseudotumoral ou à une ulcération. Le diagnostic différentiel doit clarifier et distinguer les nosologies, en déterminant de préférence le type d'agent pathogène responsable de l'inflammation infectieuse.
- Maladies sexuellement transmissibles (MST) transmises lors de rapports sexuels non protégés. La trichomonase présente un tableau presque identique à celui de la dysplasie cervicale.
- Les maladies vénériennes (syphilis), Treponemapallidum donne une image de lésions épithéliales similaires à des changements dysplasiques.
- Infections herpétiques. La maladie nécessite de préciser le type et la nature de l'herpès.
- Hyperplasie (croissance semblable à un polype).
- Polypes cervicaux – type et nature (fibreux, inflammatoires, pseudosarcomateux, vasculaires et autres).
- Leucoplasie.
- Fragments résiduels du canal de Wolff.
- Atrophie cervicale due à de faibles niveaux d’œstrogènes.
- Papillome épidermoïde comme néoplasme bénin.
- Hyperkératose.
- Endométriose.
- Infections à protozoaires (amibiase).
- La dysplasie cervicale est dans la plupart des cas causée par le VPH (papillomavirus), mais elle nécessite également de préciser le type et la nature.
L'examen différentiel est un ensemble classique de procédures en gynécologie:
- Recueil de l'anamnèse et des plaintes du patient.
- Examen, notamment à l'aide de miroirs médicaux.
- Cytologie.
- Colposcopie selon les indications.
- Collecte de matériel pour l’histologie – biopsie.
- De plus, une échographie transvaginale, une analyse PCR, des analyses sanguines et urinaires générales et détaillées sont possibles.
Qui contacter?
Traitement dysplasie cervicale
Le traitement de la dysplasie cervicale débute après que la femme ait franchi toutes les étapes du diagnostic. Les facteurs déclenchant les pathologies dysplasiques sont variés; une évaluation précise de l'agent pathogène (virus, infection) est donc non seulement importante, mais peut parfois sauver la vie de la patiente. Le cancer du col de l'utérus chez la femme reste l'une des maladies oncologiques les plus fréquentes. Le détecter à temps et le stopper à un stade précoce constituent l'objectif principal du traitement de la dysplasie cervicale.
Le traitement consiste à résoudre un problème très spécifique: éliminer la cause des modifications pathologiques des cellules épithéliales. Le plus souvent, la transformation du tissu cellulaire est provoquée par des virus, au premier rang desquels le papillomavirus humain. De plus, les changements hormonaux liés à l'âge, les maladies inflammatoires chroniques, les infections cocciques et bien d'autres facteurs ne sont pas faciles à éliminer. Une femme chez qui on a diagnostiqué une dysplasie cervicale doit se préparer à un traitement assez long, qui lui permettra de retrouver une bonne santé.
Voyons quelles méthodes sont utilisées dans le traitement de la dysplasie endocervicale:
- Conservateur (prise de médicaments selon le cours et le régime déterminés par le médecin).
- Chirurgicale (intervention chirurgicale locale, opération à part entière, selon le stade de développement de la pathologie).
- Méthodes de traitement complémentaires (physiothérapie, phytothérapie).
- D'autres méthodes de traitement de la dysplasie cervicale ne sont pas confirmées cliniquement ou statistiquement. Elles ne seront donc présentées ci-dessous qu'à titre indicatif.
En général, la thérapie peut être décrite comme suit:
- Élimination de la cause de la maladie et ablation obligatoire du secteur dysplasique:
- Cautérisation de la zone (thérapie au laser).
- Cryodestruction.
- Méthode d'électrocoagulation.
- Thérapie médicamenteuse à long terme (immunomodulateurs, vitaminothérapie).
- Traitement chirurgical (conisation) ou ablation de la zone endommagée à l'aide d'un bistouri radiochirurgical.
La planification tactique et stratégique du traitement de la dysplasie cervicale dépend directement de la gravité de la pathologie.
- Le premier degré de gravité est un traitement médicamenteux qui active et renforce le système immunitaire. La dysplasie est souvent neutralisée après le traitement, notamment après l'élimination du virus HPV.
Plan de traitement:
- Observation continue du patient pendant un à deux ans après que le diagnostic a été clarifié.
- Dépistage régulier de l'état épithélial (cytologie).
- Immunomodulateurs, apport de microéléments importants – sélénium, acide folique, vitamines B, vitamines E, A, C.
- Traitement parallèle des pathologies concomitantes de l'appareil génito-urinaire.
- Traitement des zones du col de l'utérus endommagées par la dysplasie à l'aide d'agents coagulants chimiques (vagotyl).
- Recommandations pour une alimentation et un mode de vie sains.
- Sélection de méthodes contraceptives adaptatives excluant les médicaments hormonaux.
- Observation par un endocrinologue.
- Deuxième degré de gravité:
- Méthodes de cautérisation.
- Méthodes de cryothérapie (cryodestruction).
- Traitement au laser.
- Traitement par radiothérapie.
- Conisation (excision de la zone affectée du tissu épithélial).
Le traitement chirurgical de la dysplasie cervicale est réalisé le deuxième jour après la fin du cycle menstruel afin de prévenir la prolifération pathologique de l'endomètre. De plus, les petites plaies postopératoires cicatrisent plus facilement ces jours-là.
- Le troisième degré de gravité correspond à un diagnostic grave. Le traitement est déterminé en collaboration avec un oncologue.
Un bref aperçu des méthodes de traitement avec leurs avantages et certains inconvénients:
- Cautérisation.
- L’avantage est la disponibilité, tant en termes de technologie que de coût.
- L’inconvénient est qu’il n’existe aucune possibilité technologique de contrôler la qualité de la cautérisation et la profondeur de pénétration de la boucle électrique.
- Cryométhode (destruction par ultra-basses températures):
- Il n’y a pas de cicatrice profonde après l’intervention; la méthode convient aux jeunes femmes nullipares.
- L'inconvénient réside dans les complications, temporaires mais inconfortables, sous forme d'écoulements abondants après l'intervention. Il convient également de noter qu'après la cryocongélation, le patient doit s'abstenir de tout rapport sexuel pendant 1,5 à 2 mois.
- Traitement au laser:
- L'« évaporation » spécifique de la zone affectée de l'épithélium ne laisse pratiquement aucune trace, aucune cicatrice, la procédure est très précise.
- Les zones proches du col de l’utérus peuvent être affectées par le laser et peuvent être brûlées.
- Thérapie par ondes radio:
- Cette méthode est considérée comme peu traumatisante, précise et indolore. Aucune rééducation ni restriction thérapeutique ne sont nécessaires après le traitement par radiofréquences. Les rechutes sont quasiment inexistantes.
- L’inconvénient peut être considéré comme le coût commercial élevé de la procédure.
- Conisation:
- Aucun critère spécifique d'excision conique des tissus ne peut être considéré comme un avantage ou un inconvénient. L'utilisation d'un scalpel laisse des plaies et la méthode est traumatisante. Cependant, dans la pratique moderne, les gynécologues pratiquent la conisation au laser. L'excision au laser est beaucoup plus efficace et n'entraîne pas de saignement prolongé. La conisation, comme traitement de la dysplasie cervicale, n'est prescrite qu'en cas de nécessité absolue, et il est impossible d'utiliser une méthode plus douce.
En général, le traitement de la dysplasie cervicale est divisé en plusieurs étapes:
- Généralités – médicaments pour normaliser l’état du tissu épithélial (thérapie orthomoléculaire) – vitamines essentielles (bêta-carotène, vitamines B, acide ascorbique, acide folique, proatocyanidines oligomères, PUFA – acides gras polyinsaturés, sélénium, thérapie enzymatique. Cette catégorie comprend également un régime alimentaire spécial.
- Traitement médicamenteux - immunomodulateurs et cytokines pour neutraliser les virus et les agents infectieux.
- Thérapie locale – cautérisation chimique (coagulation).
- Traitement par chirurgie.
- Phytothérapie
Médicaments
La dysplasie cervicale est généralement traitée avec succès, à condition que les mesures diagnostiques soient réalisées à temps. Des médicaments peuvent être prescrits en complément du traitement; le traitement de base de la CIN consiste à retirer le tissu épithélial, la zone et la couche où se développe le processus pathologique. Cependant, un traitement conservateur médicamenteux fait également partie de l'ensemble des mesures thérapeutiques. Tout d'abord, les médicaments sont nécessaires pour neutraliser l'activité de l'agent causal le plus fréquent des modifications dysplasiques: le VPH. De plus, l'âge de la femme et son désir de préserver sa fertilité peuvent constituer un critère important dans le choix des médicaments.
Les médicaments utilisés dans le traitement de la CIN visent à atteindre les objectifs suivants:
- Médicaments anti-inflammatoires (traitement étiotrope). Le schéma thérapeutique est choisi en fonction de l'étiologie et du stade de la maladie.
- Médicaments de la catégorie des médicaments hormonaux destinés à rétablir le fonctionnement normal du système endocrinien.
- Immunomodulateurs.
- Médicaments et agents qui aident à normaliser la microbiocénose vaginale (microflore).
Ainsi, les médicaments pouvant être prescrits au stade du traitement conservateur sont tous types d'immunomodulateurs, un complexe soigneusement sélectionné de vitamines et de microéléments. Les gynécologues attribuent un rôle prépondérant à l'acide folique, aux vitamines A, E, C et au sélénium.
Plus de détails sur les médicaments qui peuvent être prescrits pour la dysplasie cervicale:
Médicaments qui stimulent le système immunitaire |
Interféron alpha 2 Isoprinosine Prodigiosan |
Active la production de cellules immunitaires capables de résister aux infections virales. Protéger les cellules de la pénétration des bactéries et des virus Renforce toutes les fonctions protectrices du corps dans son ensemble |
Préparations vitaminées, microéléments |
Acide folique Rétinol (vitamine A) Vitamines C, E Sélénium |
L'acide folique est prescrit comme moyen de contrer la destruction des cellules du tissu épithélial. La vitamine A aide les cellules épithéliales à subir normalement le processus de division. La vitamine E agit comme un puissant antioxydant. La vitamine C est considérée comme un remède classique pour renforcer les défenses de l'organisme. Le sélénium agit également comme antioxydant et aide les cellules du tissu endocervical à se régénérer et à récupérer après la conisation, la cautérisation et d’autres procédures thérapeutiques. |
Des schémas thérapeutiques similaires pour la dysplasie cervicale sont utilisés dans presque tous les pays considérés comme développés. Les gynécologues s'efforcent d'éviter autant que possible les interventions chirurgicales lourdes lors du diagnostic de CIN. Cependant, les médicaments ne sont pas toujours efficaces contre la dégénérescence cellulaire. Par conséquent, dans 65 à 70 % des cas, il est nécessaire de retirer une partie du tissu cervical, puis de prescrire un traitement d'entretien.
Il convient de noter que le médecin peut également administrer un traitement antibactérien et antiviral, généralement lorsque la dysplasie cervicale a atteint un stade plus sévère. En général, les médicaments ne sont pas utilisés comme stratégie thérapeutique distincte pour la CIN.
Traitement chirurgical de la dysplasie cervicale
Le traitement chirurgical de la dysplasie cervicale est la méthode la plus couramment utilisée. Le choix du traitement pour la CIN dépend de nombreux facteurs: l'âge du patient, le stade de la dysplasie, les pathologies concomitantes et la taille de l'épithélium lésé. Une stratégie thérapeutique attentiste n'est appropriée que lorsque la dysplasie cervicale est diagnostiquée comme modérée, c'est-à-dire de stade I.
Le traitement chirurgical moderne comprend plusieurs techniques de base:
- Excision et ses variantes: électrocoagulation à l'anse, radioexcision, méthode diathermoélectrique d'ablation des tissus, électroconisation.
- Destruction d’une zone atypique de l’épithélium par exposition au froid – cryoconisation, cryodestruction.
- Vaporisation laser (également conisation ou cautérisation laser).
- Excision de la zone de transformation atypique des cellules épithéliales – conisation au couteau.
- Ablation du col de l'utérus - amputation.
Dans quelles conditions est-il conseillé de réaliser un traitement chirurgical de la dysplasie cervicale?
- La période la plus propice à l'ablation d'une zone épithéliale pathologiquement altérée est considérée comme la phase folliculaire du cycle menstruel (phase I). À ce moment, après l'intervention, la régénération tissulaire s'améliore grâce à l'augmentation de la teneur en œstrogènes.
- Si l'intervention est réalisée en urgence, il est nécessaire de déterminer le taux de gonadotrophine chorionique humaine (hCG) afin d'exclure une éventuelle grossesse. Ceci est particulièrement important lorsque l'intervention est prévue pendant la deuxième phase du cycle menstruel.
- Une intervention chirurgicale est inévitable lorsqu'une dysplasie cervicale est diagnostiquée au stade III. Ainsi, le risque de malignité (développement d'une oncopathologie) peut être minimisé.
- En cas de détection du VPH (papillomavirus), les méthodes les plus efficaces sont l’élimination au laser des cellules transformées ou la diathermocoagulation.
En savoir plus sur les méthodes de traitement chirurgical du CIN:
- Destruction. En règle générale, les gynécologues utilisent une méthode à froid: la cryodestruction à l'aide d'un cryogène (azote liquide). Cette technologie a été testée pour la première fois en 1971 et, depuis, son efficacité a été confirmée cliniquement et statistiquement par la quasi-totalité des médecins du monde. La cryométhode s'utilise du 7e au 10e jour du cycle menstruel et ne nécessite aucune préparation particulière. Cependant, son utilisation présente certaines contre-indications:
- maladies infectieuses au stade aigu.
- zones évidentes de tissu cicatriciel dans le col de l'utérus.
- processus inflammatoire aigu dans le vagin.
- dysplasie cervicale évoluant vers le stade III.
- endométriose chronique.
- processus tumoral dans les ovaires.
- limites floues de la zone pathologiquement altérée du col de l'utérus.
- grossesse.
- début des menstruations.
Après la cryodestruction, de nombreux patients constatent un écoulement sanguinolent et abondant, considéré comme une norme acceptable pendant une certaine période postopératoire. L'efficacité de la technique est proche de 95 %, selon le diagnostic préliminaire et les caractéristiques individuelles du patient. Une récidive est possible en cas de stade de dysplasie cervicale mal déterminé.
- La diathermocoagulation est l'une des méthodes les plus courantes de traitement chirurgical de la dysplasie cervicale. Il s'agit essentiellement d'une méthode de cautérisation utilisant deux types d'électrodes: une grande et une petite (en forme de boucle). Le courant est délivré ponctuellement et à basse tension, ce qui permet une intervention relativement ciblée. La particularité de cette technique réside dans l'impossibilité de réguler la profondeur de cautérisation, mais un diagnostic complet et détaillé permet de surmonter cette difficulté. Les complications possibles sont des cicatrices, une nécrose tissulaire et le développement possible d'une endométriose. Selon les statistiques, environ 12 % des patientes pourraient souffrir de telles conséquences.
- Vaporisation et conisation laser. La vaporisation est connue des gynécologues depuis les années 1980. Cette méthode était très populaire, mais reste encore assez coûteuse. La méthode par rayonnement et CO₂ permet une destruction ciblée des cellules atypiques. Cette technologie est efficace, presque sans effusion de sang, mais, comme toute autre méthode chirurgicale, elle présente des effets secondaires:
- Une brûlure des zones de tissus proches est possible.
- l'incapacité d'effectuer une histologie après une intervention chirurgicale.
- la nécessité d'une immobilisation complète du patient (immobilité à l'aide d'une anesthésie générale).
- risque de douleur après l'intervention.
- Les gynécologues utilisent la méthode des ondes radio comme alternative aux autres méthodes. Cette technologie n'a pas encore reçu l'approbation officielle de la communauté médicale mondiale, faute de données cliniques et statistiques suffisantes. Tout comme l'échographie, la thérapie par ondes radio (RTV) a été peu étudiée quant à ses complications et son efficacité.
- Conisation du col de l'utérus au scalpel (conisation au couteau). Malgré l'émergence de techniques plus modernes, la conisation au scalpel reste l'une des méthodes les plus courantes de traitement de la CIN. Les gynécologues excisent une section de cellules atypiques par la méthode du scalpel froid, tout en prélevant simultanément du tissu pour biopsie. Complications et inconvénients de cette technique: saignements possibles, risque de traumatisme des tissus environnants, régénération à long terme.
- L'ablation du col de l'utérus, en tout ou partie, (amputation) est réalisée strictement selon les indications, lorsque la dysplasie cervicale est diagnostiquée comme étant prononcée (stade III). L'opération est réalisée en milieu hospitalier, sous anesthésie générale. Cette méthode radicale est nécessaire pour minimiser le risque de cancer du col de l'utérus.
Rapports sexuels avec dysplasie cervicale
La dysplasie cervicale n'est pas une contre-indication aux relations intimes. Les rapports sexuels avec dysplasie cervicale sont possibles, mais certaines conditions et règles doivent être respectées.
L'abstinence est indiquée après une intervention chirurgicale (traitement chirurgical de la dysplasie cervicale):
- Cautérisation au laser (ou méthode par ondes radio).
- Tous types de conisation (cryodestruction, par laser ou boucle électrique).
- Ablation d'une partie ou de la totalité du col de l'utérus (amputation).
Pourquoi devriez-vous limiter les contacts sexuels?
- Un à deux mois après la cautérisation, le tissu épithélial se régénère, mais sa régénération prend du temps. Durant cette période, la femme doit suivre des mesures particulières: régime alimentaire adapté, routine quotidienne et interdiction d'utiliser des tampons vaginaux. La période d'abstinence est déterminée par la méthode, l'état de la patiente et le stade de la dysplasie cervicale.
- L'excision d'une partie du col de l'utérus est une intervention assez grave. Après cela, il est nécessaire d'éviter toute relation sexuelle pendant au moins 4 à 5 semaines. La conisation est considérée comme une intervention chirurgicale plus grave que la vaporisation ou la cautérisation; l'abstinence sexuelle peut donc durer jusqu'à deux mois.
- L'ablation (amputation) du col de l'utérus nécessite au moins deux mois d'abstinence sexuelle. La durée d'abstinence est déterminée individuellement, mais il convient de garder à l'esprit les graves conséquences pour la santé en cas de violation de ce régime.
Les raisons pour lesquelles les rapports sexuels sont exclus après une intervention chirurgicale sont tout à fait compréhensibles:
- La surface de la plaie est très vulnérable, notamment aux infections. De plus, les rapports sexuels ralentissent considérablement le processus de régénération tissulaire.
- La vie intime pendant la période où des saignements sont possibles après une intervention chirurgicale est en soi discutable.
- Les contacts sexuels après une intervention chirurgicale peuvent traumatiser davantage l’épithélium cervical et provoquer une récidive de la dysplasie.
- Il existe un risque de réinfection par des agents infectieux si le partenaire n’a pas suivi de traitement avec la femme.
- Les rapports sexuels pendant la période postopératoire peuvent endommager la zone de cicatrisation, ce qui peut entraîner des saignements.
- Pour une femme, les relations intimes après l’ablation de la zone endommagée du col de l’utérus sont très douloureuses et provoquent une gêne.
Si la dysplasie cervicale est traitée de manière conservatrice, les rapports sexuels avec un partenaire ne sont pas interdits, mais il est nécessaire de consulter un gynécologue. Il est déconseillé d'avoir des relations avec des partenaires inconnus; les changements fréquents sont bien sûr à proscrire. De plus, une femme doit être extrêmement attentive à sa santé, surtout si des pertes ou des douleurs atypiques surviennent après un rapport sexuel. Cela peut être le premier signe d'une accélération du processus pathologique.
Coup de soleil dans la dysplasie cervicale
Bronzage et maladie gynécologique sont incompatibles. La dysplasie cervicale est considérée comme une maladie pré-oncologique. Cependant, ce diagnostic, bien que n'étant pas une condamnation à mort, suggère des mesures préventives et protectrices.
L'un des facteurs favorisant le cancer, notamment le cancer du col de l'utérus, peut être l'exposition excessive au soleil. La dysplasie peut être traitée avec succès au stade initial, mais son développement peut être aggravé par les rayons du soleil et le solarium. Cela est dû au fait que les virus, les bactéries et les agents infectieux, souvent à l'origine des CIN, réagissent bien à la chaleur, qui constitue un environnement idéal pour eux. De plus, de longues heures passées à la plage ne donneront pas à la peau une belle teinte, car elles réduiront les fonctions protectrices de l'organisme, sans parler des insolations ou des coups de chaleur. L'affaiblissement du système immunitaire est un facteur clé du développement d'infections et de pathologies associées. Les rayons UV ne sont utiles qu'à un moment précis, à dose normale et uniquement chez les personnes en parfaite santé. Leur excès a un effet négatif sur la structure cellulaire, et la dysplasie cervicale n'est qu'une division atypique des cellules épithéliales. De plus, les rayons ultraviolets peuvent pénétrer suffisamment profondément dans les couches cutanées et activer des processus oncologiques « dormants », provoquant ainsi une anomalie génétique.
En cas de dysplasie cervicale, l'exposition au soleil n'est possible que si le médecin traitant l'a autorisée et a spécifiquement prescrit un régime d'exposition. Cette règle s'applique également aux visites en solarium. Même en cas de CIN à un stade initial léger, il est déconseillé de tenter l'expérience et de mettre sa santé en danger. N'oubliez pas que, selon les statistiques, le cancer du col de l'utérus se classe au troisième rang des oncopathologies les plus fréquentes chez la femme. Le soleil attendra; vous pourrez vous exposer lorsque la maladie aura disparu. Ce délai survient généralement 12 à 16 mois après un traitement efficace et des examens médicaux réguliers.
Plus d'informations sur le traitement
La prévention
La dysplasie cervicale est un diagnostic grave, l'état du tissu épithélial risquant d'évoluer vers une oncopathologie. Par conséquent, la prévention doit être globale et régulière. Le cancer du col de l'utérus, qui constitue l'un des risques de développer une CIN, débute par des affections gynécologiques précancéreuses. Le dépistage systématique est considéré comme l'une des méthodes de prévention les plus efficaces. En 2004, la communauté internationale des gynécologues a approuvé une résolution sur un examen de dépistage complet pour toutes les femmes, dès l'âge de 20 à 25 ans. Il est recommandé de réaliser ces examens au moins une fois tous les deux ans jusqu'à la ménopause (50-55 ans). Un dépistage préventif est ensuite prescrit tous les 3 à 5 ans, mais les patientes peuvent le réaliser plus souvent à leur demande.
Le programme de prévention de la dysplasie cervicale permet d'identifier les zones d'épithélium pathologiquement altérées à un stade précoce et de prendre des mesures rapides pour les enrayer. Il est important de noter que le dépistage ne prévient pas à 100 % le développement du VPH (papillomavirus); seule la vaccination peut enrayer ce phénomène.
Les vaccins sont efficaces contre tous les agents infectieux et viraux oncogènes et sont recommandés pour les femmes en âge de procréer. Ces mesures, associées à des examens cytologiques réguliers, réduisent significativement le nombre de cas de cancer du col de l'utérus et sauvent des milliers de vies.
Ainsi, la prévention de la dysplasie cervicale, ou plutôt de son évolution vers le stade III, consiste à prendre les mesures suivantes:
- Visite ponctuelle chez le gynécologue, au moins une fois par an.
- Traitement complet de tout pathogène infectieux ou viral.
- Adopter une alimentation et un mode de vie sains en général. Abandonner les mauvaises habitudes: tabagisme, abus d'alcool, relations sexuelles immodérées.
- Respect des règles élémentaires d'hygiène personnelle.
- Utilisation de sous-vêtements en coton, refus des expériences de mode avec des strings synthétiques et autres « délices » qui conduisent souvent à des processus inflammatoires.
- La contraception comme barrière aux infections, notamment aux MST (maladies sexuellement transmissibles).
- Vaccination contre le papillomavirus.
- Dépistage régulier de l'utérus, du col de l'utérus et des organes pelviens (test PAP, cytologie, biopsie si indiqué).
Recommandations pour la prévention du développement de pathologies dysplasiques chez les femmes de différentes catégories d’âge:
- Le premier examen préventif doit avoir lieu au plus tard à l'âge de 20-21 ans (ou dans la première année après le début des relations sexuelles).
- Si le test Pap est négatif, une visite préventive chez le gynécologue doit être effectuée au moins une fois tous les 2 ans.
- Si une femme de plus de 30 ans a des résultats normaux au test Pap, elle doit quand même consulter un médecin au moins une fois tous les 3 ans.
- Les femmes de plus de 65-70 ans peuvent renoncer aux consultations et aux examens gynécologiques si la cytologie est normale. Le dépistage préventif doit être poursuivi en cas de frottis positifs fréquents jusqu'à 50-55 ans.
Dans de nombreux pays développés, des programmes d'éducation sont mis en place auprès de la population pour sensibiliser la population aux risques du cancer et à sa prévention. Cependant, ni les programmes ni les décisions gouvernementales ne peuvent remplacer le bon sens et le souci de préserver sa santé. Par conséquent, la prévention du cancer du col de l'utérus et des dysplasies doit être une démarche consciente et volontaire. Toute femme raisonnable doit comprendre l'importance des examens préventifs et les effectuer régulièrement pour éviter des conséquences graves.
Prévoir
La dysplasie cervicale n'est pas encore un cancer; un tel diagnostic indique seulement le risque de malignité du processus pathologique. Selon les statistiques, environ 25 à 30 % des patientes ayant refusé un traitement complexe et des examens réguliers finissent par consulter une oncoclinique. D'autres chiffres sont plus optimistes. 70 à 75 % (parfois plus) des patientes, grâce à un diagnostic et un traitement soigneusement sélectionné, incluant des méthodes radicales, sont complètement guéries et ne subissent ensuite que des examens préventifs. Il est évident que l'écrasante majorité des femmes restent attentives à leur santé et parviennent à surmonter la maladie.
Pour rendre l’information plus convaincante, nous formulerons le pronostic de la dysplasie cervicale de la manière suivante:
- Un patient sur trois diagnostiqué avec une CIN n'a présenté aucun symptôme. La dysplasie a été détectée par hasard lors d'un examen de routine effectué par un médecin.
- La médecine moderne est capable de lutter avec succès contre le cancer du col de l’utérus, à condition que la pathologie de la paroi épithéliale du col de l’utérus soit détectée à temps.
- Le traitement chirurgical pour le diagnostic de dysplasie cervicale est indiqué dans 80 à 85 % des cas.
- Des récidives de processus dysplasiques sont possibles dans 10 à 15 % des cas, même après un traitement efficace. Elles sont généralement détectées lors d'examens préventifs 1,5 à 2 ans après l'intervention.
- La récurrence du développement de la pathologie peut s'expliquer par une excision imprécise de la zone avec des cellules atypiques ou en cas de persistance du papillomavirus.
- Pendant la grossesse, la dysplasie de stade I peut être neutralisée grâce à une restructuration puissante des systèmes hormonal, immunitaire et autres de la femme.
- La dysplasie cervicale n’interfère pas avec l’accouchement naturel et ne constitue pas une indication stricte de césarienne.
- En cas de CIN au stade modéré, le pronostic est plus que favorable. Seul 1 % des patients poursuivent le traitement en raison de la transformation de la pathologie en stades II et III.
- 10 à 15 % des femmes atteintes d’une dysplasie cervicale de stade II poursuivent une thérapie complexe en raison de l’évolution du processus vers le stade III (cela se produit dans les 2 à 3 ans).
- La transition de la dysplasie au stade III et au cancer du col de l'utérus est observée chez 25 à 30 % des femmes n'ayant pas reçu de traitement et chez 10 à 12 % des patientes ayant suivi un cycle complet de mesures thérapeutiques.
- Plus de 75 à 80 % des femmes diagnostiquées précocement avec une CIN guérissent complètement en 3 à 5 ans.
La dysplasie cervicale, processus asymptomatique et évoluant lentement, reste une tâche difficile mais surmontable pour les gynécologues. Ce problème est particulièrement bien résolu si la femme comprend la gravité de la maladie et se soumet consciencieusement et en temps opportun à des examens préventifs, incluant l'ensemble des tests diagnostiques nécessaires. La CIN n'est pas une oncologie, mais reste le premier signal d'alarme d'une menace. Le risque est plus facile à prévenir et à neutraliser dès le début de son développement.

