Expert médical de l'article
Nouvelles publications
Papillome cervical
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
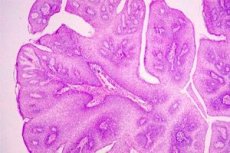
Les excroissances verruqueuses multiples sur les parois du col de l'utérus, provoquées par un virus pathogène, sont appelées papillomes du col de l'utérus. Ce virus peut pénétrer dans l'appareil génital après un rapport sexuel non protégé avec la source de l'infection. C'est pourquoi il est généralement admis que cette maladie touche plus souvent les femmes n'ayant pas de partenaire sexuel régulier.
Causes papillomes cervicaux
Plusieurs raisons possibles de la pénétration du virus du papillome dans l'organisme sont décrites:
- Rapports sexuels avec un homme porteur du papillomavirus. Dans ce cas, la méthode de contact sexuel et même la présence d'un préservatif importent peu; le facteur déterminant est la pénétration du virus dans l'organisme. Ainsi, le virus peut contaminer une femme même par un baiser.
- le virus peut également être transmis dans la vie quotidienne, dans les bains publics, les solariums, les piscines, les saunas ou sur la plage;
- l'infection peut affecter un nouveau-né lors de l'accouchement d'une mère infectée;
- La faible immunité d'une personne, affaiblie par l'alcool, le tabagisme, le stress fréquent et les troubles digestifs, crée un contexte favorable au développement et à la progression de la maladie.
Le virus du papillome cervical peut vivre pendant un certain temps dans l'environnement extérieur, il n'est donc pas recommandé d'utiliser les articles de toilette, les sous-vêtements et les serviettes d'autres personnes.
Symptômes papillomes cervicaux
La maladie évolue souvent sans symptômes caractéristiques, ce qui rend le diagnostic du papillome difficile. À un stade plus avancé, la maladie peut se manifester par les signes suivants:
- sensation de brûlure dans la région génitale externe;
- hypertrophie des ganglions lymphatiques régionaux;
- l'apparition d'un écoulement auparavant inhabituel.
Le tableau clinique du papillome dépend largement du type d'agent pathogène. Par exemple, un condylome pointu indique généralement un stade aigu du processus infectieux. En revanche, un papillome plat du col de l'utérus est considéré comme le signe d'une lésion chronique provoquant une perturbation de la structure de la couche épithéliale supérieure. De plus, l'infection peut ne pas se manifester extérieurement grâce à une bonne protection immunitaire.
Des manifestations visuelles d'une pathologie peuvent être décelées lors d'un examen gynécologique. Que peut observer un médecin?
- Apparition d'éléments verruqueux sur le col de l'utérus. De plus, ces éléments peuvent apparaître et disparaître alternativement. La couleur de l'épithélium tégumentaire n'est pas modifiée.
- Les zones dysplasiques sont une pathologie proche de l'oncologie. Le cancer du col de l'utérus et le papillomavirus sont des concepts très proches. Malheureusement, les spécialistes détectent souvent le stade malin du papillome bien plus tard que nécessaire pour un traitement efficace. Cette situation est due au fait qu'une femme ignore longtemps la présence de la maladie et ne consulte pas de médecin. Une pathologie complexe n'est détectée que lors d'un examen préventif aléatoire.
- Une bosse sur l'épithélium du col de l'utérus, visible et palpable, est le signe de l'apparition de condylomes pointus, excroissances cutanées multiples ou indépendantes. Ces condylomes apparaissent généralement lors d'une exacerbation d'une pathologie virale.
- Le papillome cervical et l'érosion peuvent coexister harmonieusement. La présence d'érosion à la surface du col de l'utérus crée des conditions idéales pour l'activité vitale d'une infection virale. La présence simultanée de deux maladies – érosion et papillome – augmente le risque de transformation de la pathologie en tumeur cancéreuse.
Papillome cervical pendant la grossesse
Un papillome détecté lors de la planification de la grossesse doit être traité, car en plus du risque de malignité du processus, il existe le fait de récidive des condylomes pendant la grossesse, ainsi que la croissance de formations, qui peuvent devenir un obstacle lors de l'accouchement.
Si l'infection par le papillomavirus survient pendant la grossesse, elle peut entraîner une fausse couche. Les experts débattent encore de la question de savoir si le virus affecte le fœtus et provoque diverses malformations. On sait seulement que la transmission du virus de la mère à l'embryon peut atteindre 5 à 80 %; la science n'a pas encore déterminé comment cela se produit. Le plus probable est la voie ascendante depuis le col de l'utérus, ou par contact pendant l'accouchement. La contamination du bébé par le papillomavirus peut se manifester par des lésions papillomateuses des voies respiratoires, des signes de formations verruqueuses sur les organes génitaux externes. Dans ce cas, peu importe que l'enfant soit né naturellement ou par césarienne.
Il est intéressant de noter que le papillomavirus détecté chez une femme enceinte disparaît généralement sans laisser de trace après l'accouchement. Les signes visibles de la maladie diminuent de taille ou disparaissent complètement. Le papillomavirus détecté chez une femme enceinte n'est généralement pas détecté ultérieurement, ce qui signifie qu'on observe une guérison spontanée.
Si le virus a été détecté avant la grossesse, le pourcentage d’auto-guérison est considérablement réduit.
Où est-ce que ça fait mal?
Diagnostics papillomes cervicaux
Les principales méthodes de diagnostic pour déterminer le virus du papillome:
- examen gynécologique d'une femme;
- effectuer une colposcopie;
- faire un frottis pour examen cytologique;
- analyse histologique des tissus;
- PCR.
Les signes visuels de la maladie sont si caractéristiques qu'un simple examen gynécologique suffit souvent à poser le diagnostic. Si une femme présente des papillomes sur ses organes génitaux externes, le col de l'utérus est systématiquement examiné, et une urétroscopie peut même être utilisée.
La colposcopie et la biopsie peuvent être utilisées en cas de dysplasie cervicale. Dans ce cas, un test à l'acide acétique peut être réalisé. Le principe de cette méthode est le suivant: le col est exposé à des miroirs, puis traité à l'acide acétique et au soluté de Lugol iodé. En cas de présence du papillomavirus, la zone traitée présente une coloration inégale, comme une mosaïque.
L'examen cytologique du frottis est réalisé selon la méthode de Papanicolaou (test Pap). Les résultats de cette méthode sont classés en cinq catégories:
- Les classes I et II signifient l’absence de structure tissulaire endommagée;
- La classe III nécessite un examen histologique supplémentaire;
- Les classes IV et V confirment la détection de cellules atypiques, signe caractéristique d'un processus malin.
L'examen histologique permet également de se faire une idée de la possibilité de malignité de la pathologie.
Macroscopiquement, le papillome du col de l'utérus est défini comme des excroissances verruqueuses de couleur rose ou blanchâtre, en forme de rosettes.
La structure histologique du papillome cervical est déterminée par les particularités de son développement: le papillome résulte d'une prolifération focale rapide de l'épithélium pavimenteux; dans ce cas, les couches superficielles de l'épithélium dépassent de la muqueuse sous la forme d'un petit pli, dans lequel se développent du tissu conjonctif et des vaisseaux, formant la base de la « jambe » du papillome. Plusieurs observations montrent que les papillomes ont tendance à se développer de manière submersible, ce qui peut conduire à la malignité du processus sous-jacent.
La méthode de réaction en chaîne par polymérase permet de déterminer la présence du virus, ainsi que d'en identifier et de préciser le type. L'étude identifie également les formes virales temporaires capables de s'auto-régénérer. Ce fait doit être pris en compte; pour cette raison, une PCR positive ne doit en aucun cas être considérée comme la confirmation d'un processus malin. Il est recommandé d'effectuer le test pour au moins 15 types de papillomavirus (le même nombre de types de virus pouvant provoquer l'apparition d'un cancer).
Si un diagnostic de papillome sur fond de dysplasie a déjà été établi, la PCR peut aider à identifier les cellules atypiques.
Qu'est-ce qu'il faut examiner?
Quels tests sont nécessaires?
Diagnostic différentiel
Un diagnostic différentiel doit être effectué avec les maladies suivantes:
- Le papillome épidermoïde du col de l'utérus est une tumeur bénigne d'origine non virale, apparaissant souvent après un traumatisme mécanique du col de l'utérus ou suite à un processus inflammatoire. La colposcopie permet d'observer de petites tumeurs lisses présentant des lésions hyperkératosiques et parakératosiques. Ces papillomes sont retirés chirurgicalement.
- le léiomyome est une petite tumeur du tissu musculaire lisse, souvent observée sur fond d'autres fibromes;
- Symptômes d'endométriose sur le col de l'utérus: taches bleu-rouge et foncées souvent confondues avec des formations kystiques. L'examen de ces taches au microscope permet de détecter des cellules de l'endomètre et des glandes endométrioïdes.
- Pathologie érosive: atteinte de l'intégrité de la membrane épithéliale due à l'effet irritant d'agents chimiques (détergents, liquides de douche vaginale, etc.) ou de facteurs mécaniques (utilisation de tampons, dispositifs intra-utérins). Dans ce cas, les tissus du col de l'utérus se relâchent, deviennent hyperémiques et des ecchymoses peuvent apparaître.
Un diagnostic précis n’est souvent possible qu’avec un diagnostic complet et qualifié.
Qui contacter?
Traitement papillomes cervicaux
Étant donné que le virus peut se comporter de manière inappropriée pendant le traitement (guérison spontanée et rechutes répétées après traitement étant possibles), le traitement vise souvent non pas à s'attaquer au virus lui-même, mais à lutter contre les manifestations papillomateuses. La décision sur l'opportunité du traitement est généralement prise au cas par cas par un spécialiste.
Les mesures thérapeutiques doivent avant tout viser à renforcer les défenses immunitaires de l'organisme. Ces mesures comprennent la prévention de l'hypothermie et du stress, un apport suffisant en vitamines et en microéléments, un mode de vie actif et un repos suffisant.
Parmi les principales méthodes thérapeutiques pour lutter contre le virus du papillome, on peut distinguer:
- Méthode de destruction – traitement local, qui consiste à éliminer les zones affectées par plusieurs méthodes: cryothérapie, exposition au laser, cautérisation des papillomes du col de l'utérus, excision par électrochirurgie, recours à des méthodes de destruction chimique (préparations à base d'acide trichloracétique, Solcoderm, Feresol). Ces méthodes peuvent également être utilisées pendant la grossesse, compte tenu du risque potentiel de saignement et d'infection secondaire.
- L'utilisation de cytotoxines (condyline, podophylline, fluorouracile) est contre-indiquée chez les femmes enceintes, mais est assez efficace dans la lutte contre le virus du papillome.
- Méthode immunologique: elle utilise des interférons (protéines immunitaires spécifiques). Parmi ces médicaments figurent le Viféron, le Kipféron et le Reaferon.
- utilisation de médicaments antiviraux spéciaux (alpirazine, cidofovir, panavir).
Malheureusement, l'ablation des papillomes du col de l'utérus ne garantit pas l'élimination complète de la maladie ni l'absence de récidives. Une femme peut rester porteuse passive d'une infection latente, qui peut s'activer à tout moment. C'est pourquoi, après la fin du traitement, il est nécessaire de prendre des mesures pour prévenir la récidive.
La prévention
Il est prouvé que même les rapports sexuels protégés par un préservatif ne réduisent pas le risque de contracter le papillomavirus. Il est donc conseillé de prendre des précautions et de consulter un gynécologue pour un examen préventif au moins une fois par an.
Mesures préventives supplémentaires:
- avoir un partenaire sexuel régulier, éviter les relations sexuelles promiscuité;
- Il est recommandé de commencer à avoir des relations sexuelles à l’âge de 18 ans, lorsque les tissus du col de l’utérus sont déjà suffisamment matures et que les muqueuses peuvent déterminer de manière indépendante le niveau de protection contre l’infection;
- prévention des violences sexuelles, avortements artificiels, curetage;
- mode de vie actif, renforcement du système immunitaire;
- effectuer des vaccinations.
La vaccination contre le papillome cervical est administrée simultanément contre plusieurs des types de papillomavirus les plus dangereux. Le sérum administré ne contient pas d'organismes vivants et ne présente donc aucun danger pour l'homme. Il est important de comprendre que la vaccination n'est pas utilisée pour traiter une maladie déjà existante, mais uniquement à des fins préventives.
La vaccination peut être prescrite aussi bien aux femmes qu’aux hommes afin de prévenir les pathologies suivantes:
- maladie maligne du col de l'utérus;
- lésions malignes des organes génitaux externes, y compris masculins;
- condylome pointu;
- pathologies précancéreuses.
La vaccination se déroule en trois étapes: la deuxième vaccination peut être administrée 1 à 2 mois après la première, et la troisième 2 à 4 mois après la deuxième. L'efficacité de la procédure est estimée entre 95 et 100 %.
Les effets secondaires d’une telle vaccination comprennent une certaine détérioration de l’état général au cours des premiers jours suivant l’injection et une rougeur au point d’injection.
La vaccination n'est pas pratiquée chez les personnes sujettes aux réactions allergiques à l'un des composants du médicament, chez les femmes enceintes ou en phase aiguë de la maladie. Après traitement des exacerbations, la vaccination peut être pratiquée.
Prévoir
Le pronostic du papillome n'est favorable que si l'organisme est totalement débarrassé du virus. Seule une approche thérapeutique globale, combinant méthodes de destruction et traitement antiviral, permet d'obtenir une guérison complète. Un traitement monotone ou interrompu augmente considérablement le risque de rechute.
Les maladies sexuellement transmissibles sont souvent prises à la légère. Si les pathologies infectieuses peuvent être soignées avec des antibiotiques bien choisis, lutter contre les infections virales est plus complexe: les virus sont plus difficiles à détecter et leur comportement est parfois extrêmement imprévisible.
Le papillome cervical est l’une de ces maladies qui, dans certains cas, est difficile à traiter, mais qui peut parfois guérir d’elle-même.


 [
[