Expert médical de l'article
Nouvelles publications
Examen cytologique des pertes vaginales
Dernière revue: 07.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
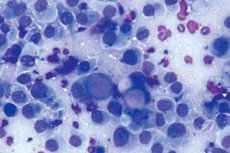
La méthode de recherche cytologique est l’une des principales méthodes de diagnostic des maladies précancéreuses et malignes de l’appareil reproducteur féminin.
Toutes les femmes sont soumises à un examen cytologique à des fins prophylactiques au moins une fois tous les 6 mois, et les patients du dispensaire - une fois tous les 3 mois; cette méthode d'examen joue un rôle majeur principalement dans les groupes de maladies à haut risque.
Pour l'examen cytologique du col de l'utérus, le matériel doit être prélevé au niveau de l'exocol et du canal cervical à l'aide d'une pince anatomique, d'une cuillère Volkman, d'une sonde rainurée, d'une spatule métallique spéciale Eyre et de plaques en bois. Le matériel est prélevé avec des instruments stériles et secs afin d'éviter la destruction cellulaire.
Les frottis natifs peuvent être examinés à l'aide d'un microscope à contraste de phase ou colorés à l'hématoxyline et à l'éosine et traités au fluorochrome.
La nature du processus pathologique est reconnue par les caractéristiques suivantes: caractéristiques morphologiques des cellules, relation quantitative des groupes cellulaires individuels, localisation des éléments cellulaires dans la préparation.
Lors de l'évaluation des résultats d'une étude cytologique, il convient de garder à l'esprit que le principal contrôle de l'exactitude du diagnostic cytologique est la conclusion histologique.
Méthodes cytologiques de dépistage
Ils sont produits pour la détection précoce du cancer de l'utérus et du col de l'utérus. La nature du processus pathologique est identifiée sur la base des caractéristiques suivantes: caractéristiques morphologiques des cellules, relation quantitative des groupes cellulaires individuels, localisation des éléments cellulaires dans la préparation.
Test Pap
Il s'agit d'un test simple et efficace pour détecter les modifications des cellules de l'épithélium cervical. Développé en 1943, ce test était initialement conçu pour détecter uniquement les cellules cancéreuses. Il permet désormais de détecter les affections précancéreuses et antécédentes du col de l'utérus. Le test de Papanicolaou utilise une composition spécialement sélectionnée de fixateurs et de colorants, ce qui lui confère une fiabilité optimale dans la détection précoce des affections précancéreuses du col de l'utérus. Cette méthode est la norme dans les pays développés d'Europe et d'Amérique, car elle produit le moins de faux négatifs.
Colpocytologie hormonale
La méthode repose sur la détermination des différents types de cellules épithéliales (superficielles, kératinisantes, intermédiaires, parabasales et basales) dans les frottis vaginaux. Le matériel d'étude est prélevé au niveau du fornix vaginal postérieur. Chez les femmes en âge de procréer ayant un cycle menstruel biphasique, seules les cellules superficielles et intermédiaires sont observées dans des proportions variables lors de l'examen microscopique du frottis. L'indice caryopycnotique (IPC) est calculé à partir du rapport entre les cellules kératinisantes et le nombre total de cellules superficielles.
Colpocytologie (examen cytologique des pertes vaginales)
L'examen colpocytologique de la composition cellulaire des frottis vaginaux repose sur les modifications cycliques de l'épithélium vaginal (cycles vaginaux). Ces modifications sont caractérisées par le degré de maturation de l'épithélium, ce qui permet de déterminer la présence de cellules parabasales (ovales à gros noyau) et intermédiaires (fuseau à cytoplasme transparent et noyau vésiculaire à chromatine claire). Les cellules superficielles proviennent des couches supérieures de l'épithélium. Ce sont de grandes cellules polygonales à noyau amorphe (pycnotique). Elles apparaissent lors de la prolifération maximale de l'épithélium, observée lors d'une stimulation œstrogénique accrue.
Le rapport quantitatif des cellules dans un frottis et leurs caractéristiques morphologiques sont la base du cytodiagnostic hormonal.
Méthodologie de recherche.
- Le matériel est prélevé sur les parties latérales de la voûte du tiers supérieur du vagin, car elles sont les plus sensibles aux influences hormonales.
- Lors du prélèvement d'un frottis, il ne faut pas le manipuler brutalement, car les cellules examinées sont celles qui se sont détachées des parois vaginales. Le non-respect de cette règle peut entraîner la pénétration de cellules des couches inférieures de l'épithélium dans le frottis, ce qui est interprété comme un déficit hormonal.
- Lors de l'analyse d'un frottis, il faut tenir compte de l'âge de la patiente et du jour du cycle menstruel.
- Deux à trois jours avant l'examen, il est nécessaire d'arrêter toute manipulation vaginale et de recommander à la femme de s'abstenir de toute activité sexuelle. Les méthodes de coloration polychrome sont principalement utilisées.
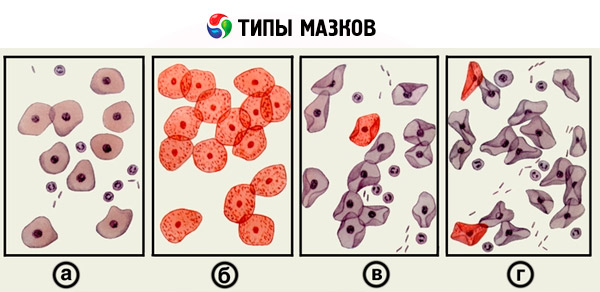
Dans la composition cellulaire des frottis vaginaux, on distingue quatre degrés de saturation en œstrogènes du corps.
- Premier type de frottis (première réaction): des cellules basales à gros noyaux y sont détectées. Les cellules épithéliales des autres couches sont absentes. Des leucocytes peuvent être présents. Un tel frottis reflète un déficit important en œstrogènes.
- Deuxième type de frottis (seconde réaction): on observe principalement des cellules parabasales à gros noyaux. Parmi elles, on peut trouver des cellules isolées des couches intermédiaire et basale. Les leucocytes sont isolés ou absents. L'image reflète le degré moyen de carence en œstrogènes.
- Le troisième type de frottis (troisième réaction) est principalement constitué de cellules de la couche intermédiaire à noyau de taille moyenne, parfois de cellules superficielles. Ce type de frottis caractérise un léger déficit en œstrogènes.
- Quatrième type de frottis (quatrième réaction): on observe principalement des cellules de la couche superficielle, grandes, plates et bien définies, avec un petit noyau (pycnotique). Le frottis indique une saturation œstrogénique suffisante.
Les indices suivants sont calculés:
- Indice de maturation (IM): rapport en pourcentage des cellules superficielles, intermédiaires et parabasales. Il s'écrit: 2/90/8, ce qui signifie que le frottis examiné contient 2 % de cellules parabasales, 90 % de cellules intermédiaires et 8 % de cellules superficielles.
- L'indice caryopycnotique (IC) est le pourcentage de cellules superficielles à noyau pycnotique (moins de 6 µm de diamètre) par rapport aux cellules à noyau vésiculaire (non pycnotique) de plus de 6 µm de diamètre. Il caractérise la saturation œstrogénique de l'organisme, car seules les hormones œstrogéniques provoquent des modifications prolifératives de la muqueuse vaginale.
- Indice éosinophilique (IE): pourcentage de cellules superficielles dont le cytoplasme est éosinophilique par rapport aux cellules dont le cytoplasme est basophile. Il caractérise exclusivement l'effet œstrogénique sur l'épithélium vaginal.
En raison de la similitude embryologique des muqueuses vaginale et vésicale, cette dernière reflète également les modifications hormonales intervenant dans le corps de la femme. L'urocytologie est indiquée dans les cas où les études colpocytologiques sont difficiles, voire impossibles ( colpite, vulvovaginite,saignements utérins prolongés ).
Qu'est ce qui te tracasse?
Qu'est-ce qu'il faut examiner?
Comment examiner?
Quels tests sont nécessaires?

