Expert médical de l'article
Nouvelles publications
Cholangite
Dernière revue: 05.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
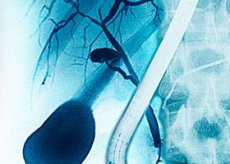
La cholangite est un processus inflammatoire des voies biliaires (la cholangiolite est une lésion des petites voies biliaires; la cholangite ou angiocholite est une lésion des voies biliaires intra- et extra-hépatiques; la cholédochite est une lésion de la voie biliaire principale; la papillite est une lésion de la papille de Vater). Elle survient généralement dans le contexte d'une obstruction des voies biliaires. Une infection biliaire peut provoquer une inflammation. Souvent, cette pathologie s'accompagne de kystes de la voie biliaire principale, ainsi que d'un cancer des voies biliaires. La maladie survient dans le contexte de la pénétration d'agents infectieux bactériens dans les voies biliaires.
Code CIM-10
Cette maladie appartient au cycle « Autres maladies des voies biliaires » (K83). Cependant, dans ce cas, les affections liées à la vésicule biliaire (K81-K82), au canal cystique (K81-K82) et au syndrome post-cholécystectomie (K91.5) sont exclues.
K83.0 Cholangite. Cholangite: ascendante, primaire, récurrente, sclérosante, secondaire, sténosante et suppurée. Exclut totalement: abcès hépatique cholangitique (K75.0), cholangite avec lithiase biliaire (K80.3-K80.4), cholangite destructrice chronique non suppurée (K74.3).
K83.1 Obstruction des voies biliaires. Occlusion, sténose des voies biliaires sans calculs, rétrécissement. Totalement exclu: avec lithiase biliaire (K80).
K83.2 Perforation des voies biliaires. Rupture des voies biliaires. K83.3 Fistule des voies biliaires. Fistule cholédochoduodénale. K83.4 Spasme du sphincter d'Oddi. K83.5 Kyste biliaire. K83.8 Autres maladies précisées des voies biliaires. Adhérences, atrophie, hypertrophie des voies biliaires, ulcère. K83.9 Maladie des voies biliaires, sans précision.
Causes de la cholangite
La principale cause de cette maladie est la présence d'un calcul dans les voies biliaires. De plus, les facteurs étiologiques jouent un rôle particulier, notamment l'iatrogénie, les invasions parasitaires, les corps étrangers, les kystes de la voie biliaire principale et la maladie de Caroli.
Aujourd'hui, la possibilité d'une cholangite parasitaire résultant d'une fasciolose, d'une clonorchiase ou d'une ascaridiose n'est pas totalement exclue. La stagnation biliaire, ainsi que la présence d'une infection, sont des facteurs importants de l'apparition de la maladie. Plusieurs facteurs peuvent empêcher l'écoulement de la bile. L'obstruction peut résulter d'un processus pathologique primaire. C'est ce processus qui provoque le développement d'une hypertension biliaire, entraînant des modifications des propriétés physicochimiques de la bile.
Une cause fréquente est la présence de structures bénignes du pancréas, la maladie de Caroli et la dyskinésie sphinctérienne. La maladie peut être causée par le reflux du contenu de l'intestin grêle dans les voies biliaires, ainsi que par des complications résultant d'opérations de reconstruction des voies biliaires. L'infection peut atteindre les voies biliaires de plusieurs manières. Souvent, elle se produit par voie hématogène ou lymphogène. Les micro-organismes de la microflore intestinale, présents en association, peuvent devenir pathogènes. Le plus souvent, la maladie est d'origine bactérienne. Elle peut être provoquée par des entérobactéries, des micro-organismes Gram positifs et des anaérobies non sporulés.
Pathogénèse
Le principal agent causal de la maladie est son association à un trouble de l'écoulement biliaire. À l'état pur, elle est moins fréquente; elle est généralement associée à une cholécystite ou à une hépatite. Le problème est principalement causé par une infection bactérienne. Elle peut pénétrer les voies biliaires par l'intestin ou par la circulation sanguine. Le plus souvent, l'agent pathogène est E. coli. Très rarement, il s'agit d'entérocoques, de staphylocoques ou d'infections anaérobies.
Le mécanisme de développement repose sur la stagnation de la bile. On l'observe lorsque les voies biliaires sont obstruées par un calcul. Ce phénomène peut être provoqué par un kyste des voies biliaires, un ulcère ou une endoscopie du canal cholédoque. En général, il s'agit de tout problème lié à l'écoulement de la bile. Par conséquent, une résolution rapide des problèmes peut réduire le risque de développer la maladie. De par la nature de l'inflammation, la maladie se divise en plusieurs types. Ainsi, la cholangite peut être catarrhale, purulente et diphtérique.
Symptômes de la cholangite
La forme aiguë de la maladie peut survenir dans un contexte de complications avec obstruction totale de la vésicule biliaire. Il est extrêmement rare qu'elle survienne comme une complication de la voie biliaire principale. Le tableau clinique comprend un malaise, un ictère, des douleurs à l'omoplate et à l'avant-bras. Ces symptômes peuvent évoluer vers de la fièvre, des nausées et des vomissements. La personne est perturbée par une confusion et une hypotension artérielle. Les patients présentent une thrombocytopénie, manifestation d'une coagulopathie intravasculaire.
La forme aiguë de la maladie présente des symptômes légèrement différents. Plus précisément, son évolution est plus aiguë. Dans la plupart des cas, la personne présente des troubles dyspeptiques sans fièvre ni ictère. Il n'y a pas de syndrome douloureux. Entre les poussées, les symptômes peuvent être totalement absents. Si le foie est également atteint, à tous les signes s'ajoutent ceux correspondant à un ictère parenchymateux.
Parfois, la maladie peut débuter comme une septicémie. La personne est alors victime d'une alternance de frissons et de fièvre. Une forme sévère s'accompagne d'un choc septique et d'une insuffisance rénale. La fréquence de la fièvre dépend de l'agent pathogène responsable de la maladie. La cholangite à pneumocoque est extrêmement difficile à traiter. Dès que l'hypertension biliaire diminue, les symptômes disparaissent. En cas d'exacerbation, le foie peut augmenter de volume.
En cas d'évolution chronique, la maladie s'accompagne de douleurs sourdes, d'une sensation de pression, de démangeaisons et d'une légère coloration jaune des muqueuses. Elle se manifeste souvent par une fièvre subfébrile non motivée. Chez les personnes âgées, on observe un syndrome asthénique prononcé, caractérisé par de la fièvre et des douleurs.
Premiers signes
Tout dépend de la forme de la maladie dont souffre la personne. Ainsi, la cholangite chronique se caractérise par une évolution asymptomatique, accompagnée d'une forme aiguë, mais seulement occasionnellement. Cette affection se caractérise par une fièvre élevée, de fortes crampes abdominales et thoraciques. Une faiblesse, des nausées, des vomissements et une chute brutale de la tension artérielle sont particulièrement prononcés. Ces symptômes permettent de poser un diagnostic.
La cholangite chronique ne présente aucun symptôme initial, car elle évolue de manière quasi asymptomatique. C'est là le principal danger: la maladie peut entraîner un coma rénal. Par conséquent, en cas d'inconfort ou de problèmes liés à l'apparition d'une cholangite, il est conseillé de consulter un médecin. La forme chronique se caractérise par l'apparition d'un syndrome douloureux d'intensité variable. La personne se sent fatiguée, est gênée par des démangeaisons cutanées et une augmentation de la température. Une rougeur des paumes est fréquente. Les phalanges terminales des doigts peuvent s'épaissir.
Triade de Charcot pour la cholangite
La forme aiguë de la maladie se caractérise par la présence de la triade de Charcot. Elle se caractérise par trois symptômes principaux: une douleur abdominale dans le quadrant supérieur droit, de la fièvre et un ictère. La présence de ces deux derniers signes est très facile à déterminer. Pour ce faire, il suffit d'examiner le foie; il est nettement hypertrophié et visible à la palpation.
Il existe également le syndrome de Murphy. Il se caractérise par la présence d'une sensibilité ponctuelle au niveau de la vésicule biliaire. Il est facile à identifier par palpation. La sensibilité est observée dans l'hypochondre droit. Elle s'étend généralement à toute la largeur du foie. L'œdème hépatique peut avoir des degrés de gravité variables. Il est donc facile d'en déterminer la présence. Une évaluation correcte des manifestations cliniques permettra un traitement non seulement adapté, mais aussi efficace.
Par conséquent, les patients atteints de cholécystite ou de colique hépatique sont orientés vers une échographie. Celle-ci permettra de confirmer ou d'infirmer le problème. Si la pathologie n'est pas identifiée à temps, elle peut progresser rapidement. Dans ce cas, d'autres symptômes s'ajoutent, à savoir une confusion et un choc septique. Ces signes, associés à la triade de Charcot, peuvent entraîner le décès. La décision d'hospitalisation et de traitement doit être prise dans l'heure.
Cholangite sclérosante
La cholangite sclérosante primitive (CSP) est une affection caractérisée par la production d'anticorps dirigés contre les voies biliaires. Cette affection s'accompagne d'une altération de l'écoulement biliaire. Les causes de cette forme de la maladie sont inconnues. On suppose que le problème est lié à la présence d'un agent infectieux, facteur déclenchant chez les personnes présentant une prédisposition génétique.
Les hommes sont beaucoup plus sensibles à ce phénomène que les femmes. La pathologie se développe entre 25 et 45 ans. Dans certains cas, elle survient chez les jeunes enfants. Dans près de 70 % des cas, l'angiocholite s'accompagne d'une rectocolite hémorragique non spécifique. Elle peut être associée à un diabète sucré, ainsi qu'à une thyroïdite.
La maladie ne se manifeste pas clairement. Les symptômes sont simples: modifications des paramètres biochimiques. Le plus souvent, les signes cliniques sont absents. Au début de la maladie, la personne commence à perdre du poids de manière importante, présente des démangeaisons cutanées, des douleurs dans l'hypochondre droit et une jaunisse. Si des symptômes apparaissent, cela signifie que la maladie est grave. La fièvre n'est pas spécifique.
Le diagnostic de la maladie repose sur l'analyse du sérum sanguin. La maladie se caractérise par une augmentation des phosphatases alcalines, de la bilirubine, des γ-globulines et des IgM. L'échographie révèle un épaississement des parois des voies biliaires. La maladie se caractérise par l'apparition d'atteintes hépatiques, accompagnées de cirrhose et d'insuffisance hépatocellulaire.
Cholangite aiguë
L'évolution aiguë de la maladie se caractérise par des frissons et de la fièvre. Une transpiration abondante, une sensation d'amertume dans la bouche et des vomissements sont possibles. Des douleurs dans l'hypochondre droit sont fréquentes. Parfois, le syndrome douloureux est trop intense. Le foie peut augmenter de volume, s'accompagnant d'un ictère et de démangeaisons cutanées.
Parfois, on observe une forte fièvre et des douleurs lancinantes dans l'hypochondre droit. On observe également une faiblesse et une fatigue. La personne se fatigue rapidement et frissonne. Le foie et la rate sont d'une taille importante. La maladie peut entraîner des complications, caractérisées par la présence de suppuration et de nécrose.
La maladie entraîne souvent une sclérose des voies biliaires. Tout cela évolue vers une hépatite. L'issue est une cirrhose du foie. Le diagnostic repose sur les symptômes. À la palpation, le foie présente une augmentation significative du volume. Pour confirmer le diagnostic, plusieurs radiographies et analyses de laboratoire sont réalisées. L'anamnèse inclut une maladie de la vésicule biliaire.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Cholangite chronique
Cette maladie se caractérise par des frissons, accompagnés ou alternant avec de la fièvre. La personne est gênée par une transpiration abondante, une sensation d'amertume dans la bouche, ainsi que des vomissements et des douleurs dans l'hypochondre droit. Le volume du foie peut augmenter considérablement. Une jaunisse et des démangeaisons cutanées sont fréquentes. Une augmentation du taux de leucocytes est observée dans le sang.
La forme chronique de la maladie survient sur fond de phase aiguë préexistante. Le tableau clinique est similaire. La personne est gênée par une fièvre élevée et une sclérotique jaunâtre. Des douleurs lancinantes apparaissent dans l'hypochondre droit. La personne se fatigue rapidement, présente une faiblesse et une perte de poids importante. Le foie et la rate sont plutôt hypertrophiés.
La forme chronique peut entraîner de nombreuses complications. Une suppuration, une hépatite, voire une cirrhose du foie, peuvent survenir. Par conséquent, cette maladie, et surtout sa progression, sont à proscrire. À la palpation, on perçoit une forte augmentation du volume du foie. Il est important de diagnostiquer la maladie à temps et de commencer son traitement.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
Cholangite bactérienne
La forme la plus courante est la forme classique, la triade de Charcot. La personne est tourmentée par la douleur, accompagnée d'un ictère et de fièvre. La douleur est principalement localisée dans la région épigastrique. Le plus souvent, les patients se plaignent de douleurs intenses ou de coliques. Dans de rares cas, une gêne est ressentie.
Cette pathologie se caractérise par une augmentation de la température, pouvant atteindre 39 degrés. Parfois, elle est bien plus élevée. Des maux de tête et des frissons sont également observés. Lors de l'examen, le médecin constate une hypertrophie du foie et des douleurs du côté droit. Dans presque tous les cas, une leucocytose est observée.
Le diagnostic repose sur des analyses de laboratoire. Des examens instrumentaux sont régulièrement pratiqués. Un don de sang suffit généralement. Un coprogramme et une analyse d'urine peuvent également être effectués, mais après accord du médecin. Une échographie, un ECG et un scanner sont également pratiqués. Il est important de diagnostiquer le problème à temps et de commencer le traitement.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Cholangite à giardiase
Cette maladie est causée par une lamblia commune. Elle touche aussi bien les adultes que les enfants. Elle se transmet principalement par les mains sales, par pénétration dans la bouche. Les bactéries vivent dans le duodénum, ainsi que dans la partie supérieure de l'intestin. On les trouve parfois dans la vésicule biliaire.
Il n'est pas facile de déterminer la présence de ce problème, car il est étroitement lié à d'autres maladies intestinales et biliaires. La pathologie ne peut être diagnostiquée que si des lamblia simples sont détectées. Malgré cela, les symptômes persistent. Ainsi, la personne est gênée par des douleurs dans l'hypochondre droit, des nausées, des étourdissements, ainsi que des troubles gastro-intestinaux. Des brûlures d'estomac, de la diarrhée ou de la constipation peuvent apparaître. On observe parfois une augmentation de la température et des douleurs hépatiques. Le problème ne peut être résolu qu'en suivant un régime alimentaire adapté. Une surveillance par un gastro-entérologue est obligatoire.
Cholangite suppurée
Cliniquement, cette pathologie se manifeste par de la fièvre et un ictère. Une confusion et une hypotension artérielle peuvent survenir. Avec le temps, une insuffisance rénale peut se développer, entraînant une thrombopénie. Cette affection doit être traitée par un traitement médical.
Tout peut être diagnostiqué par des analyses de laboratoire. Généralement, le patient est orienté vers une hémoculture pour le dosage des leucocytes. Les indicateurs de la fonction rénale sont évalués. Une échographie est réalisée. Même si les résultats sont négatifs, il est recommandé de réaliser une cholangiographie endoscopique.
Le traitement repose sur l'utilisation d'antibiotiques à large spectre. Des informations détaillées sur ces médicaments seront fournies ci-dessous. Éliminer le problème n'est pas si difficile, mais le travail est laborieux. Il est donc conseillé de consulter un médecin dès l'apparition des premiers symptômes. Une élimination complète du problème permettra d'éliminer définitivement la maladie.
Cholangite après ablation de la vésicule biliaire
Depuis le foie, la bile doit s'écouler vers la vésicule biliaire. Elle s'y accumule et atteint une certaine concentration. Dès que les aliments pénètrent dans l'organisme, la bile concentrée est envoyée vers le duodénum et participe alors à la digestion et à l'absorption des graisses.
Lorsque la vésicule biliaire est retirée, la bile commence à s'écouler directement dans le duodénum. Elle provient directement du foie. Cependant, la bile étant moins concentrée, elle est incapable de remplir sa fonction principale. Elle ne participe pas au processus de digestion, ou plutôt, n'apporte pas le résultat escompté.
Afin d'éviter les complications, il est nécessaire de suivre un régime alimentaire spécifique. Sinon, la bile stagnera dans le foie. Le risque de développer une inflammation est élevé. Une angiocholite peut apparaître en premier. Le patient doit manger peu et souvent, 6 à 7 fois par jour. Dans ce cas, il n'y aura pas de complications.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Cholangite calculeuse
Cette pathologie n'apparaît pas spontanément. Son développement nécessite une poussée spécifique. En règle générale, elle se manifeste par la présence d'un foyer infectieux dans l'organisme. Pour vaincre le système immunitaire, l'infection doit être très forte et les fonctions de l'organisme considérablement affaiblies. C'est la seule façon pour la maladie de se développer.
Souvent, tout cela se produit dans le contexte d'une cholécystite. En effet, la source de l'infection est située trop près du foie et des canaux biliaires. Par conséquent, sa pénétration dans les voies biliaires est très probable. De plus, la bile stagne, ce qui aggrave considérablement la situation. Cette stagnation conduit toujours au développement d'une infection grave.
L'inflammation peut entraîner gonflement et rougeur. Ces symptômes accompagnent l'inflammation. Il est important d'être attentif aux principaux symptômes à temps et de commencer le traitement. À ce stade, une personne souffrant d'angiocholite se caractérise par une forte fièvre, un ictère et une douleur sourde au niveau du foie.
Cholangite auto-immune
La maladie ressemble à la cirrhose biliaire primitive par ses caractéristiques histologiques. Cependant, elle se caractérise par la présence d'anticorps antimyochondriaux, ainsi que d'anticorps antinucléaires et/ou d'anticorps dirigés contre les muscles lisses. Ainsi, la maladie est considérée comme idiopathique, avec un tableau mixte d'hépatite et de cholestase.
Les principaux symptômes sont une cholangite immune. Cependant, la définition de la maladie est ambiguë. On ne connaît pas clairement les causes de son apparition, ni plus précisément son lien avec le syndrome de cirrhose biliaire primitive et l'hépatite. Une cholangite de ce type peut être une maladie indépendante. Il n'est pas facile de distinguer cette fine frontière. Le problème est moins fréquent, mais seulement dans 5 à 10 % des cas.
Il est important de diagnostiquer la maladie à temps. De plus, il est nécessaire de déterminer correctement la forme de la pathologie. Un diagnostic et un traitement appropriés permettront de résoudre le problème.
 [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Cholangite biliaire
Il s'agit d'une pathologie hépatique idiopathique. Elle touche principalement les adultes, notamment les femmes d'âge moyen. Les hommes jeunes sont également sensibles. La maladie se caractérise par des modifications inflammatoires et fibreuses diffuses de l'ensemble de l'arbre biliaire.
La cause principale du problème n'a pas encore été identifiée. Plusieurs signes principaux indiquent la présence de la maladie. Ainsi, la cholangite est souvent associée à d'autres maladies auto-immunes. La présence d'anticorps circulant dans le sang favorise souvent le développement de la pathologie. Au cours de celle-ci, les voies biliaires sont affectées. Une prédisposition familiale peut également favoriser la maladie.
Il n'est pas facile de détecter ce problème. Il est généralement associé à un autre problème. Des analyses de sang et un examen du foie sont nécessaires. Cela permettra de surveiller le taux de globules blancs et d'autres indicateurs clés. Un traitement de qualité est alors prescrit.
 [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ]
[ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ]
Cholangite sténosante
Le début de la maladie est asymptomatique. L'évolution est progressive, de sorte que pendant longtemps, rien ne gêne la personne. La première manifestation est une augmentation de l'activité de la γ-glutamyl transpeptidase (GGTP) et de la phosphatase alcaline (PAL) sérique. Autrement dit, il n'y a aucune manifestation visuelle. Le problème ne peut être identifié que par un don de sang.
L'évolution asymptomatique est particulièrement dangereuse, car elle peut entraîner le développement d'une cirrhose du foie et d'une hypertension portale. Cependant, il n'y a aucun signe de cholestase. Le plus souvent, le diagnostic de cirrhose cryptogénique est posé directement.
Il est préférable de prévenir les premières manifestations de la maladie. Cela permet d'éviter d'éventuelles complications et de sauver la vie du patient. La maladie se manifeste par de la fièvre, une fatigue rapide et des douleurs persistantes. Des variations de poids sont possibles, ainsi que des démangeaisons cutanées. La jaunisse se développe progressivement. Progressivement, une insuffisance hépatocellulaire apparaît, entraînant la formation d'une cirrhose biliaire.
La pathologie peut être diagnostiquée exclusivement par des analyses de laboratoire. La maladie se manifeste par une légère hyperbilirubinémie et une augmentation du taux d'IgM, ainsi que du taux de CIC (70 % des cas).
Cholangite récurrente
Si l'écoulement de la bile est constamment perturbé, la maladie progresse et devient chronique. La répétition de ce processus rend la pathologie constamment présente et gêne la personne partout. Naturellement, tout alterne entre des périodes d'accalmie et des manifestations plus graves de la maladie.
La période d'exacerbation se caractérise par une douleur aiguë dans l'hypochondre droit. Elle s'accompagne de fièvre, d'ictère et de démangeaisons. L'écoulement biliaire peut se rétablir spontanément. Cela se produit lors des périodes dites d'accalmie. La douleur s'atténue ensuite progressivement, l'état de la personne s'améliore et il n'y a plus de signes d'ictère. La personne se sent nettement mieux. Cependant, cet état est de courte durée. Avec le temps, la maladie évolue vers une phase active. Les symptômes se répètent constamment. Il est important de maintenir l'état de santé de la personne, faute de quoi l'état s'aggravera considérablement. Des rechutes constantes annoncent le développement d'une forme chronique.
Cholangite hématogène
Elle se caractérise par une propagation hématogène de l'agent infectieux. La maladie peut évoluer de différentes manières. Ses formes peuvent donc être variées. Le développement de la maladie dépend de la cause de son apparition.
Toutes les formes de développement sont dues à la pénétration de bactéries ou de protozoaires dans l'organisme. Il s'agit le plus souvent de microflore opportuniste, de lamblia et d'helminthes. L'inflammation de la vésicule biliaire, la présence de calculs et l'invasion helminthique peuvent favoriser le développement de la maladie. La stagnation de la bile provoque l'apparition d'une cholangite.
La pathologie se caractérise par une apparition brutale. On observe généralement une forte augmentation de la température, jusqu'à 40 degrés. Parallèlement, la personne ressent une douleur du côté droit. De plus, le syndrome douloureux peut être d'intensité variable. Parfois, il ressemble simplement à une colique. Toute la moitié droite, le côté, l'épaule, le cou et l'omoplate peuvent être tiraillés. Des faisceaux de terminaisons nerveuses se forment à ces endroits. Avec la progression, des démangeaisons cutanées, des nausées, des vomissements et une perte d'appétit apparaissent.
Cholangite chez les enfants
La forme aiguë de la maladie chez l'enfant est extrêmement rare. Elle peut généralement être secondaire. Initialement, le bébé peut souffrir d'une étiologie streptococcique, puis cette pathologie apparaît. Elle peut parfois avoir des conséquences graves. Ainsi, une pleurésie, un abcès pulmonaire, une septicémie et une pancréatite ne sont pas exclus. Un traitement mal choisi peut entraîner une dystrophie hépatique toxique.
La pathologie primaire présente des symptômes aigus. En cas de pathologie chronique, aucun signe n'est présent. Le bébé ne ressent qu'occasionnellement des douleurs dans l'hypochondre droit; il est gêné par une faiblesse, des frissons et de la fièvre. Généralement, une telle manifestation est caractéristique de la phase aiguë. En cas de développement secondaire, une cirrhose biliaire du foie n'est pas exclue. Son diagnostic est très difficile et la maladie elle-même a une évolution complexe.
Le développement d'une pathologie chez l'enfant peut être influencé par: la stagnation de la bile, la présence de cicatrices sur les surfaces internes des voies biliaires, la présence de parasites, ainsi qu'une atteinte à l'intégrité de la membrane des voies biliaires. Dans ce cas, non seulement la vésicule biliaire est touchée, mais aussi les poumons, le foie et le pancréas.
Il est préférable de traiter cette forme chirurgicalement, car l'état de santé futur de l'enfant en dépend. Il est donc déconseillé de laisser la forme chronique se développer. Les conséquences peuvent être nombreuses. Il est important de suivre un régime alimentaire adapté.
Où est-ce que ça fait mal?
Qu'est ce qui te tracasse?
Classification de la cholangite
Par étiologie:
- Bactérien.
- Helminthique.
- Toxique et toxique-allergique.
- Viral.
- Auto-immune.
En aval:
- Épicé.
- Chronique.
Par pathogénèse:
Le plus souvent, la cholangite est d'origine bactérienne et les agents responsables sont le plus souvent E. coli, les entérocoques, le bacille de Friedlander, les pneumocoques et les streptocoques.
Primaire (bactérienne, helminthique, auto-immune).
Secondaire et symptomatique:
- Sur la base d'une cholestase sous-pelvienne:
- Calculs hépatobiliaires.
- Sténoses cicatricielles et inflammatoires des voies biliaires principales et de la grande papille duodénale.
- Tumeurs malignes et bénignes avec occlusion du canal hépatobiliaire ou de la papille duodénale majeure.
- Pancréatite avec compression de la voie biliaire principale.
- En raison de maladies sans cholestase sous-hépatique:
- Anastomoses et fistules biliodigestives.
- Insuffisance du sphincter d'Oddi.
- Cholangite postopératoire.
- Hépatite cholestatique et cirrhose biliaire du foie.
Par type d’inflammation et changements morphologiques:
- Catarrhale.
- Purulent.
- Obstructif.
- Destructeur non purulent.
De par la nature des complications:
- Abcès du foie.
- Nécrose et perforation de l'hépatocholédocus.
- Sepsis avec foyers purulents extra-hépatiques.
- Choc toxique bactérien.
- Insuffisance rénale aiguë.
 [ 58 ], [ 59 ], [ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ]
[ 58 ], [ 59 ], [ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ]
Conséquences
En l'absence de traitement rapide, le processus inflammatoire peut s'aggraver. Progressivement, il se propage au péritoine, ce qui peut entraîner une péritonite. La pathologie peut alors se propager aux tissus environnants. Des abcès sous-diaphragmatiques et intrahépatiques se forment alors. Un sepsis et un choc toxique sont fréquents. Cette dernière complication se développe dans le contexte d'une forme bactérienne de cholangite.
L'état des patients devient extrêmement grave. Il est parfois impossible de se passer de mesures de réanimation. Le processus inflammatoire, sur une longue période, peut entraîner des modifications sclérotiques. La maladie devient alors chronique et conduit au développement d'une cirrhose biliaire.
L'automédication et les tentatives d'élimination de la pathologie par des remèdes populaires ne feront qu'aggraver la situation. De manière générale, une telle intervention est inacceptable. Après tout, cela peut entraîner une perte de temps et une aggravation de la pathologie. Aux stades avancés, le pronostic est loin d'être favorable.
 [ 66 ], [ 67 ], [ 68 ], [ 69 ], [ 70 ]
[ 66 ], [ 67 ], [ 68 ], [ 69 ], [ 70 ]
Complications
Si un traitement n'est pas prescrit à temps, les complications peuvent s'aggraver. Le plus souvent, la maladie se termine par une cirrhose du foie. Pour prévenir une telle évolution, il suffit de commencer le traitement à temps. L'angiocholite évolue souvent vers une péritonite. Le péritoine s'enflamme et les tissus environnants sont également touchés. Un choc toxique peut alors survenir. Le patient est confronté à tous ces symptômes et a besoin de mesures de réanimation.
Un processus inflammatoire prolongé conduit à l'apparition d'une forme chronique de la maladie. Cela peut entraîner des modifications du tissu hépatique. À terme, une cirrhose biliaire du foie se développe.
Dans ce cas, tenter de résoudre le problème soi-même est absurde. En essayant d'éliminer tous les symptômes, la maladie progresse et il n'est pas toujours possible de sauver la victime. Il faut prendre cela très au sérieux.
Diagnostic de la cholangite
Il est facile de suspecter la présence d'un problème en se basant sur la triade de Charcot. Ainsi, le diagnostic est réalisé sur la base d'études de laboratoire et instrumentales. Les analyses biochimiques peuvent indiquer une cholestase. En présence d'angiocholite, on observe une augmentation des taux de bilirubine, d'α-amylase et de phosphatase alcaline.
Pour identifier les agents pathogènes de la maladie, un sondage duodénal fractionné est réalisé, associé à une culture bactériologique de la bile. Dans près de 60 % des cas, une flore bactérienne mixte est caractéristique de la pathologie. Pour exclure la présence de parasites, une analyse des selles est réalisée à la recherche d'œufs d'helminthes et d'autres protozoaires.
Il existe des méthodes de visualisation pour évaluer la maladie. Il s'agit généralement d'une échographie de la cavité abdominale et du foie. Elle permet de déterminer la présence d'un processus inflammatoire et d'une hypertrophie des organes. La tomodensitométrie, plus rare, permet d'obtenir une image précise des voies biliaires et de leur dilatation, ainsi que la présence de modifications focales.
Les diagnostics instrumentaux sont également largement utilisés. Ils jouent un rôle essentiel dans la détermination des pathologies. Ainsi, la cholangiopancréatographie rétrograde endoscopique et la cholangiopancréatographie par résonance magnétique (CRM) sont utilisées. Les images obtenues permettent de visualiser les voies biliaires et la cause de leur obstruction.
Le diagnostic différentiel n’est nécessaire qu’en présence d’hépatite virale, de pneumonie droite et de cirrhose biliaire primitive.
 [ 78 ], [ 79 ], [ 80 ], [ 81 ], [ 82 ]
[ 78 ], [ 79 ], [ 80 ], [ 81 ], [ 82 ]
Tests pour la cholangite
Un spécialiste expérimenté peut poser un diagnostic sur la base d'un seul examen. Après tout, il est important d'écouter le patient et de procéder à une palpation pour obtenir une image plus ou moins précise. Néanmoins, des examens sont nécessaires pour déterminer la phase de la maladie. Cela permettra d'identifier les processus associés et d'évaluer la situation dans son ensemble. En effet, une place importante est accordée à la fonctionnalité du foie et des autres organes.
Tout d'abord, on propose au patient une analyse de sang. Celle-ci permet de déterminer le taux de leucocytes. Une augmentation significative de ces derniers indique un processus inflammatoire de la vésicule biliaire. Une analyse d'urine est également effectuée. Cette pathologie se caractérise par une réaction positive à la bilirubine.
Un test sanguin biochimique est effectué. Il mesure le taux de bilirubine, ainsi que les gammaglobulines, l'amylase, la phosphatase alcaline et les alpha-2 globulines. Il est recommandé de réaliser un test sanguin de stérilité. Cela permettra d'exclure ou de confirmer la présence de bactéries. Cette analyse est réalisée exclusivement dans des établissements spécialisés, car elle nécessite le respect de certaines règles. Une intubation duodénale est également prescrite. Cette procédure permettra de recueillir la bile et de l'étudier.
 [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ], [ 91 ], [ 92 ], [ 93 ]
[ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ], [ 91 ], [ 92 ], [ 93 ]
Diagnostic instrumental
Cette méthode de recherche comprend plusieurs axes principaux. Le premier est l'échographie, plus simplement appelée échographie. Grâce à elle, il est possible de détecter une augmentation de la taille du foie et de constater une dilatation des voies biliaires.
La deuxième option diagnostique instrumentale est la cholangipancréatographie rétrograde (CPRE). Cette méthode est la plus utilisée. Il s'agit d'un examen radiographique des voies biliaires par l'introduction d'un produit de contraste spécifique à l'aide d'un endoscope. Cette technique permet d'étudier les modifications des voies biliaires. Dans la cholangite primitive, ces modifications sont particulièrement visibles.
La cholangiographie par résonance magnétique (CRM) est également largement utilisée. La tomodensitométrie (TDM) occupe une place particulière. L'auscultation duodénale est également utilisée. Elle permet d'examiner la bile et d'en observer les modifications. Toutes les méthodes peuvent être utilisées indépendamment ou en association. L'état du patient est déterminant.
Diagnostic par ultrasons
Les modifications du foie et de la cavité abdominale peuvent être détectées par échographie. La présence de foyers d'infection, de modifications de taille et de forme doit immédiatement faire suspecter une angiocholite. Bien entendu, ces informations sont analysées en laboratoire et analysées en fonction des symptômes.
L'examen montre clairement l'irrégularité de la largeur de la lumière des voies biliaires. Celles-ci sont significativement élargies à l'intérieur ou à l'extérieur des reins et sont échogènes. L'irrégularité est clairement visible. Les artères portes sont proéminentes. En cas de complications, des modifications des contours du foie sont visibles. Du matériel échogène est observé dans la lumière des voies biliaires.
L'échographie permet d'établir un diagnostic précis. Celui-ci peut être confirmé par une cholangiographie rétrograde endoscopique. Bien entendu, le diagnostic est confirmé par une biopsie et des données cliniques. Sur la base des données obtenues, un diagnostic est posé et un traitement de qualité est prescrit.
Diagnostic différentiel
Cette méthode comprend une analyse sanguine. Elle permet de détecter la présence d'un processus inflammatoire dans l'organisme. Ceci est généralement indiqué par une augmentation de la VS et des leucocytes. L'analyse biochimique du sang joue un rôle important. Cet examen permet de déterminer le taux de bilirubine, en particulier sa fraction directe. Les taux de phosphatase alcaline et de gamma-glutamyl transpeptidase sont également mesurés. Ces indicateurs sont étroitement liés à l'écoulement de la bile. Toute modification de ces paramètres indique la présence de troubles au cours de ce processus. Une augmentation de l'activité des transaminases indique une atteinte hépatique toxique. En principe, il est impossible de se passer de diagnostics différentiels. Les analyses de laboratoire sont particulièrement importantes.
Une analyse d'urine générale est également réalisée. Elle permet de détecter la présence de pigments biliaires. Les selles sont analysées pour rechercher la présence d'œufs d'helminthes et d'autres protozoaires. Le diagnostic différentiel est étroitement lié au diagnostic instrumental.
Qu'est-ce qu'il faut examiner?
Qui contacter?
Traitement de la cholangite
Les patients présentant une obstruction de l'écoulement biliaire doivent être hospitalisés immédiatement. Bien entendu, l'hospitalisation se déroule exclusivement dans un hôpital spécialisé en chirurgie. Une telle assistance peut être nécessaire à tout moment. Après tout, le traitement de la pathologie est à la fois conservateur et chirurgical. La méthode de traitement dépend directement du stade de la maladie.
Dans le cadre d'un traitement conservateur, le patient doit s'abstenir de nourriture pendant les trois premiers jours, puis suivre un régime léger. Cela inhibera l'activité vitale des agents pathogènes. Après tout, il n'a aucun moyen de se nourrir. Outre une alimentation spécifique, des antibiotiques à large spectre sont utilisés. Le métronidazole est généralement utilisé. Pour soulager la douleur, des antispasmodiques et des analgésiques sont utilisés. Il est recommandé de privilégier la drotavérine et la mévérine. En cas d'intoxication grave, une solution glucosée est administrée.
Si la pathologie est provoquée par des parasites, une attention particulière est portée aux anthelminthiques, comme l'albendazole et le mébendazole. Pour protéger le foie en cas de stase biliaire, il est recommandé d'utiliser de l'adémétionine. Des informations plus détaillées sur ces médicaments seront présentées ci-dessous.
L'intervention chirurgicale est la transplantation hépatique. Elle est généralement utilisée en cas de cirrhose, de cholangite bactérienne récurrente et d'ictère persistant.
Médicaments
Comme indiqué précédemment, les médicaments qui soulagent la douleur, éliminent l'infection et favorisent une guérison rapide sont largement utilisés. Les plus courants sont: la drotavérine, la mévérine, l'albendazole, l'adémétéonine, la cholestyramine, l'acide ursodésoxycholique et la rifampicine. Les antibiotiques sont considérés séparément.
- Drotavérine. Ce médicament a un effet antispasmodique. Il soulage la douleur et améliore l'état du patient. Il est conseillé de prendre 1 à 2 comprimés, 2 à 3 fois par jour. La posologie dépend de l'intensité de la douleur. La durée d'administration est individuelle. Ce médicament est déconseillé aux personnes présentant une hypersensibilité accrue, aux femmes enceintes et aux patients souffrant d'insuffisance hépatique ou rénale. Effets secondaires: tachycardie, nausées, vomissements, maux de tête.
- Meverin. Ce produit a un effet antispasmodique. Il est utilisé pour le traitement symptomatique de la douleur. Son action est puissante; il suffit donc d'utiliser une capsule toutes les 12 heures. Pour un effet optimal, il est recommandé de l'utiliser 20 minutes avant les repas. Contre-indications: enfants de moins de 15 ans, grossesse, hypersensibilité. Effets secondaires: aucun.
- Albendazole. Ce médicament est utilisé pour éliminer les parasites de l'organisme. Une dose de 400 mg par jour suffit à éliminer efficacement le problème. En général, la dose est prescrite individuellement. Contre-indications: grossesse, allaitement, hypersensibilité et enfants de moins de 2 ans. Effets secondaires: étourdissements, nausées, vomissements, dyspepsie, dysfonctionnement rénal.
- Adémétéonine. Ce médicament a une activité hépatoprotectrice (protection du tissu hépatique). Il aide à protéger le foie des effets négatifs. La dose journalière est de 400 à 800 mg. Traitement d'entretien: 2 à 3 comprimés par jour. La durée d'administration est déterminée individuellement. Contre-indications: hypersensibilité. Effets secondaires: douleurs abdominales et sterno-brachiales.
- Cholestyramine. Ce médicament a une affinité pour les acides biliaires et est capable de les lier sous forme d'un complexe puissant dans l'intestin. Le médicament est excrété dans les selles, ce qui réduit considérablement les démangeaisons cutanées. Il suffit d'en prendre une cuillère à café trois fois par jour. Il est conseillé de le faire 40 minutes avant un repas ou au même moment après. La durée du traitement peut varier selon l'état de la personne. La durée minimale est d'un mois. Le médicament est utilisé à doses réduites. Il peut entraîner une mauvaise absorption des vitamines et du calcium. Les femmes enceintes ne doivent pas le prendre. Une prescription similaire est recommandée pour les personnes présentant une hypersensibilité accrue. Effets secondaires: nausées, vomissements, troubles intestinaux.
- Acide ursodésoxycholique. Il permet de réduire significativement les démangeaisons et de diminuer la quantité d'acides biliaires toxiques formés. La dose quotidienne prescrite est de 15 à 20 mg par kilogramme de poids corporel. La dose maximale ne doit pas dépasser 1 200 mg par jour. Les contre-indications incluent la grossesse, l'hypersensibilité et l'allaitement. Des effets secondaires tels que nausées, vomissements et aggravation des symptômes sont possibles.
- Rifampicine. Au cours de la dernière décennie, elle a été largement utilisée pour soulager les démangeaisons chez les patients atteints de cholangite. Elle peut augmenter l'activité des enzymes microsomales hépatiques, accélérant ainsi la sulfoxydation des acides biliaires di- et monohydroxylés. Il est recommandé de prendre 10 mg par kilogramme de poids corporel. Le traitement est long et dure plusieurs mois. Tout dépend de l'état du patient. Son utilisation est déconseillée pendant la grossesse, l'enfance et l'allaitement.
Antibiotiques pour la cholangite
Des antibiotiques à large spectre sont utilisés pour supprimer l'infection. Parmi ceux-ci, on trouve le métronidazole, la tétracycline et la lévomycétine. Leur prise ne peut dépasser deux semaines en dose individuelle.
- Métronidazole. Il s'agit d'un médicament antimicrobien. Il est administré à raison d'un comprimé 2 à 3 fois par jour. Dans certains cas, la posologie est augmentée à 4 ou 5 comprimés. Il est déconseillé d'ajuster la posologie soi-même, car le médicament présente de nombreux effets secondaires. Nausées, vomissements, faiblesse, goût métallique dans la bouche et vertiges sont possibles. Si des symptômes apparaissent, consultez un médecin. Contre-indications: grossesse, enfance, hypersensibilité et allaitement.
- Tétracycline. Ce médicament a un effet bactériostatique. Il doit être utilisé à raison de 200 à 250 mg 2 à 3 fois par jour. Chez l'enfant, une dose de 20 à 25 mg/kg est suffisante. La durée du traitement est déterminée individuellement. Contre-indications: hypersensibilité, grossesse, allaitement, dysfonctionnement hépatique et rénal. Effets secondaires: pigmentation cutanée, inflammation des muqueuses, dysbactériose, réactions allergiques. Le médicament est généralement bien toléré.
- Lévomycétine. Ce médicament détruit activement les bactéries. Il doit être utilisé à raison de 250 à 500 mg 3 à 4 fois par jour. La dose quotidienne ne doit pas dépasser 2 grammes. La nature du traitement et la posologie sont prescrites par le médecin traitant. Contre-indications: grossesse, allaitement, psoriasis, eczéma, hypersensibilité. Effets secondaires: anémie, nausées, vomissements, fièvre, réactions allergiques.
Remèdes populaires
Il convient de noter d'emblée que si vous souffrez d'une telle maladie, il est déconseillé de recourir à la médecine traditionnelle. En effet, tant que la personne ne choisit pas le traitement le plus adapté, la pathologie progresse. La cirrhose du foie et ses autres complications représentent une menace vitale considérable. Il est important d'en être conscient et de ne pas tenter de résoudre le problème seul. Certes, il existe des traitements traditionnels, mais il est indispensable de recourir à des médicaments spécialisés.
- Recette 1. Pour la préparer, prenez 6 cuillères à soupe d'ortie, 3 cuillères à soupe d'aigremoine et des fleurs d'immortelle des sables. Prenez 2 cuillères à soupe de barbe de maïs et de millepertuis. Mélangez le tout. Pour la préparer, prenez simplement 2 cuillères à soupe du mélange et mélangez-les avec du miel. Versez ensuite 500 ml d'eau bouillante. Laissez agir 2 heures. Appliquez ensuite un demi-verre 3 à 6 fois par jour.
- Recette 2. Pour préparer un remède universel, prenez un demi-kilo de miel et 500 ml d'huile d'olive. Mélangez le tout et ajoutez deux citrons, ou plutôt leur jus, pour plus d'efficacité. Mélangez tous les produits et prenez une cuillère à soupe 3 fois par jour, 40 minutes avant les repas.
 [ 99 ], [ 100 ], [ 101 ], [ 102 ], [ 103 ], [ 104 ], [ 105 ]
[ 99 ], [ 100 ], [ 101 ], [ 102 ], [ 103 ], [ 104 ], [ 105 ]
Traitement à base de plantes
Les plantes médicinales peuvent aider dans de nombreuses situations et même soulager les problèmes d'écoulement de la bile. Cependant, elles ne peuvent être utilisées qu'en traitement de soutien. Vous ne devez pas les utiliser seules.
- Recette 1. Prenez une cuillère à soupe de millepertuis et versez dessus un verre d'eau bouillante. Mettez ensuite sur le feu et laissez bouillir environ 15 minutes. Prenez un quart de verre du remède obtenu, trois fois par jour. La décoction peut avoir un effet anti-inflammatoire prononcé et favoriser l'écoulement de la bile.
- Recette 2. Versez un verre d'eau bouillante sur une cuillerée d'origan. Laissez infuser 2 heures. Prenez un quart de verre 3 fois par jour. Ce remède est très efficace, mais il est déconseillé aux femmes enceintes.
- Recette 3. Prenez 100 grammes de barbe de maïs et mélangez-les à 75 grammes de souci et d'achillée millefeuille. Versez deux verres d'eau bouillante dessus (2 cuillères à soupe suffisent). Laissez reposer toute la nuit. Le matin, filtrez et prenez 100 ml jusqu'à 4 fois par jour.
Homéopathie
Les remèdes homéopathiques sont populaires et particulièrement répandus depuis longtemps. Il est néanmoins recommandé de recourir aux traitements classiques. L'homéopathie est certes efficace, mais elle ne convient pas à tous. Différents traitements sont utilisés pour lutter contre l'angiocholite.
- Arsenicum album. C'est une substance toxique. Elle est prescrite aux personnes souffrant de démangeaisons cutanées qui s'intensifient la nuit. Ce médicament provoque souvent une réaction allergique, des nausées et des maux d'estomac.
- Baptisia tinctoria (indigo sauvage de la famille des légumineuses). Ce médicament est largement utilisé dans les formes chroniques de la maladie, notamment si elle s'accompagne de forte fièvre, de rêves intenses et de sensations de chaleur matinales.
- Berberis vulgaris (épine-vinette). Utilisé contre l'amertume, les douleurs et la sécheresse buccales. Un syndrome douloureux peut survenir lors des mouvements.
- Bryonia alba (bryonie blanche). Ce remède est prescrit en cas de palpation très douloureuse et de présence d'un processus pathologique hépatique.
- Cuprum (cuivre) et zincum (zinc). Largement utilisés contre les spasmes sévères de la vésicule biliaire. Action anti-inflammatoire.
- Lycopodium clavatum. Utilisé en cas d'angiocholite accompagnée d'une maladie du foie, notamment en cas de symptômes prononcés. On parle alors d'amertume en bouche, de perte d'appétit et de brûlures d'estomac.
Une liste complète des médicaments est disponible auprès d'un homéopathe. C'est lui qui prescrit tel ou tel remède en fonction de l'état et des symptômes du patient.
Régime alimentaire pour la cholangite
En cas de maladie aiguë, il est recommandé d'adopter le menu numéro 5a. En cas d'évolution chronique, le régime 5 est idéal. Il est donc utile de les examiner plus en détail.
- Régime n° 5. Vous devez manger 5 fois par jour, en petites portions. Il est interdit de manger avant de vous coucher, du moins de ne pas trop manger. Les plats épicés et chauds sont proscrits. Vous devrez renoncer à l'ail, au raifort et aux radis. L'alcool est strictement interdit. Les viandes grasses et le poisson doivent être évités jusqu'à ce que les choses s'améliorent. Une personne consomme jusqu'à 3 500 kilocalories par jour. L'apport quotidien recommandé est de 90 à 100 grammes de protéines, 100 grammes de lipides et 400 grammes de glucides. Le sarrasin, la viande maigre, le poisson, le fromage blanc et les flocons d'avoine doivent être inclus dans l'alimentation. Dès que votre état s'améliore, vous pouvez passer aux soupes de légumes et au lait. La viande maigre et le poisson sont autorisés. Vous pouvez manger des biscuits et des légumes fades (chou, carottes et pommes de terre). Le pain est autorisé, mais légèrement séché. Le miel, le sucre et les infusions de baies sont très utiles. Vous pouvez composer votre propre régime en vous basant sur la liste des produits autorisés.
- Régime n° 5a. Vous pouvez consommer absolument toutes les céréales, mais elles doivent être bien bouillies. La viande et le poisson se consomment à la vapeur. Ne pas frire! Les fruits et légumes crus sont à proscrire. Le pain de seigle est interdit. Il est conseillé de privilégier les jours de monodiète à base de pommes ou de fromage blanc. Pour éviter la constipation, le régime est dilué avec des fruits secs, des betteraves et des jus de légumes. Lorsque l'état s'améliore, vous pouvez passer au régime n° 5.
Prévention
La prévention en cas d'inflammation chronique consiste à prévenir le développement d'exacerbations sévères. Cela peut se faire en luttant contre la stagnation biliaire. Pour cela, il est essentiel d'adopter une alimentation équilibrée et de faire de l'exercice le matin. Les selles doivent également être normales. Il est essentiel de consommer des aliments qui préviennent la constipation. Si vous souffrez de maladies gastro-intestinales, il est important de les combattre. Renforcer le système nerveux est essentiel. Il est important d'adopter une alimentation équilibrée et d'éliminer les mauvaises habitudes, comme le tabac et l'alcool.
Tous les patients souffrant d'une forme chronique de la pathologie doivent être constamment suivis par un dispensaire. Il est important d'effectuer un traitement anti-rechute, une à deux fois par an, selon l'état du patient et l'évolution de la pathologie. Il est nécessaire de boire régulièrement de l'eau minérale, de prendre des agents cholérétiques et de suivre une nutrition thérapeutique. Il est conseillé d'orienter régulièrement les patients vers des centres de cure et des centres de prévention.
Prévision
Le pronostic de la maladie dépend entièrement de l'état du patient, de son évolution et de l'écoulement de la bile. Si le traitement est effectué à temps, aucune complication ne devrait survenir. Une intervention rapide permet d'obtenir un résultat positif. Il est cependant important de soutenir l'organisme afin d'éviter toute rechute. La répétition constante du tableau pathologique conduit à une évolution chronique. Dans ce cas, le pronostic peut être extrêmement défavorable.
Aux stades avancés de la pathologie, tout dépend du traitement. Cependant, la probabilité d'un pronostic défavorable est plusieurs fois plus élevée. Il n'est pas toujours possible de sauver une personne, surtout en cas de cirrhose du foie. Dans ce cas, seule une greffe d'organe est nécessaire. Des symptômes supplémentaires liés à une insuffisance hépatique aiguë, une cirrhose ou un abcès hépatique peuvent aggraver le pronostic. Les femmes de plus de 50 ans sont à risque. Il est donc important de se faire examiner et de réagir rapidement à tout symptôme.

