Expert médical de l'article
Nouvelles publications
Syndrome de la douleur myofasciale: visage, colonne cervicale, thoracique et lombaire
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Quiconque a déjà rencontré de petites bosses musculaires provoquant une douleur insupportable à la pression sait ce qu'est le syndrome myofascial et ne conseillerait à personne de rencontrer un problème similaire. Même si le diagnostic peut sembler complètement différent: myofasciite, myogélose ou myofibrosite, syndrome des muscles du plancher pelvien ou rhumatisme musculaire, etc.
Certes, les appellations susmentionnées, appliquées à la même pathologie, ne reflètent pas tout à fait l'essence du problème. Après tout, la tension et la douleur musculaires associées au syndrome de douleur myofasciale ne sont pas associées à des modifications structurelles des muscles, mais à leur dysfonctionnement. Il serait donc plus juste de qualifier cette pathologie de dysfonctionnement musculo-fascial douloureux.
 [ 1 ]
[ 1 ]
Épidémiologie
Les études statistiques sur la douleur chronique chez l'homme nous donnent une idée précise de la prévalence des douleurs musculaires, également caractéristiques du syndrome myofascial. Selon diverses sources, entre 7,5 et 45 % de la population mondiale souffre de douleurs chroniques, localisées à divers endroits.
Environ 64 à 65 % des patients se plaignent de douleurs musculaires au dos, au cou, aux bras et aux jambes, considérées comme les plus fréquentes après les maux de tête. Cependant, les deux tiers d'entre eux sont atteints du syndrome myofascial.
Les douleurs musculaires sont plus fréquentes chez les personnes âgées, mais les personnes âgées se plaignent moins souvent de douleurs musculaires; la douleur et la mobilité limitée des articulations viennent au premier plan.
De plus, on pense que les femmes sont plus sensibles à la douleur que les hommes (surtout à un âge jeune et avancé). Elles consultent donc souvent un médecin pour ce problème et constatent une intensité de douleur plus élevée que les hommes. De plus, les douleurs de l'accouchement et l'inconfort pendant les règles ne sont pas pris en compte.
Causes le syndrome myofascial
Bien que la douleur soit ressentie dans les muscles, la pathologie est en réalité d'origine neurologique. Après tout, la cause du spasme musculaire est un signal provenant du système nerveux central.
Lorsque le corps est en bonne santé, les muscles reçoivent une chaîne de signaux correcte qui favorise la contraction et la relaxation régulières des fibres musculaires. Cependant, certaines pathologies peuvent perturber la transmission normale de ces signaux, et les muscles peuvent rester longtemps dans la même position.
Un état de relaxation musculaire prolongé les empêche d'exécuter leur fonction motrice, mais les spasmes musculaires peuvent provoquer un syndrome douloureux sévère, appelé myofascial (MFPS).
Les maladies suivantes peuvent provoquer le développement du syndrome myofascial:
- Ostéochondrose de la colonne vertébrale. La localisation de la douleur dépend de la localisation de la région rachidienne où sont observées les modifications dégénératives-dystrophiques. Ainsi, l'ostéochondrose cervicale provoque des douleurs au niveau du cou, de la nuque, des clavicules, de la ceinture scapulaire et des bras. Cependant, les modifications pathologiques de la colonne vertébrale au niveau du sternum et de la région lombaire provoquent des douleurs similaires à celles des coliques néphrétiques, des crises d'angine de poitrine ou des manifestations douloureuses de la phase aiguë de la pancréatite.
- Modifications dystrophiques ou inflammatoires des articulations avec localisation de la douleur musculaire dans la même zone que l'articulation endommagée.
- Maladies des organes situés dans la cage thoracique ou abdominale: cœur, reins, foie, ovaires, etc. Dans ce cas, un mécanisme réflexe protège l'organe affecté, ce qui tend les muscles environnants. De plus, la douleur associée à la pathologie sous-jacente force la personne à adopter une position forcée, ce qui la rend plus facile à maintenir. Cela entraîne une surtension de certains groupes musculaires.
- Anomalies squelettiques congénitales et permanentes. Une différence de longueur entre la jambe gauche et la jambe droite de plus de 1 cm, une scoliose, des pieds plats, une asymétrie des os du bassin et d'autres pathologies du système musculo-squelettique peuvent provoquer de fortes tensions musculaires, notamment lors de la marche.
- Diverses maladies inflammatoires avec syndrome d'œdème, entraînant une compression des nerfs voisins, ce qui aggrave la conduction de l'influx nerveux.
- Intoxication de l'organisme provoquée par une prise prolongée de certains groupes de médicaments (glycosides cardiaques et agents antiarythmiques, antagonistes calciques et bêtabloquants utilisés pour traiter les pathologies cardiovasculaires, anesthésiques tels que la lidocaïne et la novocaïne).
- Pathologies du système neuromusculaire (myopathie, myotonie, etc.).
- Pathologies rhumatismales caractérisées par une inflammation systémique du tissu conjonctif (fascia): lupus érythémateux, dermatite érythémateuse, polyarthrite rhumatoïde, polyarthrite, etc.
Facteurs de risque
Les facteurs de risque de développement du MFBS sont:
- mauvaise posture,
- Vêtements et accessoires inconfortables qui contribuent à la compression des nerfs et des tissus musculaires,
- surpoids,
- mode de vie sédentaire,
- travail « sédentaire », séjour prolongé en position statique devant l'ordinateur,
- tension nerveuse, susceptibilité au stress, sensibilité,
- travail physique constamment pénible,
- le sport professionnel (en particulier lors de la prise de médicaments stimulant la croissance musculaire),
- maladies infectieuses,
- processus tumoraux,
- processus dystrophiques associés au vieillissement du corps,
- blessures des tissus mous,
- hypothermie, exposition fréquente aux courants d'air (en particulier travail physique dans des conditions météorologiques défavorables),
- restriction forcée à long terme de l'activité motrice à la suite de blessures ou d'opérations.
Pathogénèse
Notre corps est un mécanisme complexe, dont l'activité motrice est assurée par le système musculo-squelettique, qui comprend les os, les tendons, les muscles et les fascias (tissu conjonctif entourant les muscles). Les mouvements des bras, des jambes, du corps, les expressions faciales, la respiration, la parole: tout cela n'est possible que grâce aux muscles.
Tout mouvement repose sur la capacité des muscles à se contracter. Ces contractions ne sont pas anarchiques, mais systématisées par le système nerveux central. L'impulsion qui pousse les muscles à travailler provient du cerveau.
Si tout est en ordre dans l'organisme, le système neuromusculaire fonctionne parfaitement. Cependant, sous l'influence des facteurs mentionnés ci-dessus, la transmission de l'influx nerveux peut être perturbée: les muscles peuvent se relâcher complètement (paralysie) ou subir une surtension (spasme prolongé), accompagnée de douleurs intenses. C'est dans ce contexte de tension musculaire excessive que le syndrome myofascial apparaît.
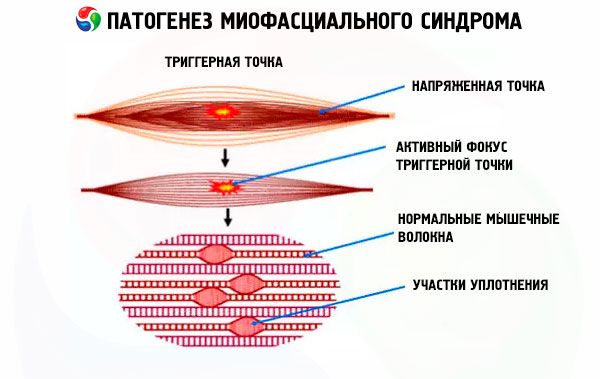
Dans l'épaisseur du muscle exposé à l'influence négative de facteurs provoquants, un petit scellement se forme près du nerf moteur, caractérisé par une augmentation du tonus même lorsque les autres parties du muscle sont relâchées. Il peut y avoir un ou plusieurs de ces scellements, formés dans une zone d'un muscle ou d'une partie du corps. Ces scellements sont appelés points gâchettes, qui, dans le syndrome myofascial, sont associés à la douleur.
Le mécanisme de formation de ces compactions musculaires n'a pas été étudié en profondeur. Cependant, les scientifiques ont clairement établi que ces compactions ne sont rien d'autre que des spasmes tissulaires, dont les modifications structurelles (comme les processus inflammatoires ou la prolifération du tissu conjonctif) ne peuvent apparaître qu'à un certain stade de la pathologie, sans être les véritables causes des spasmes musculaires et de la douleur.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
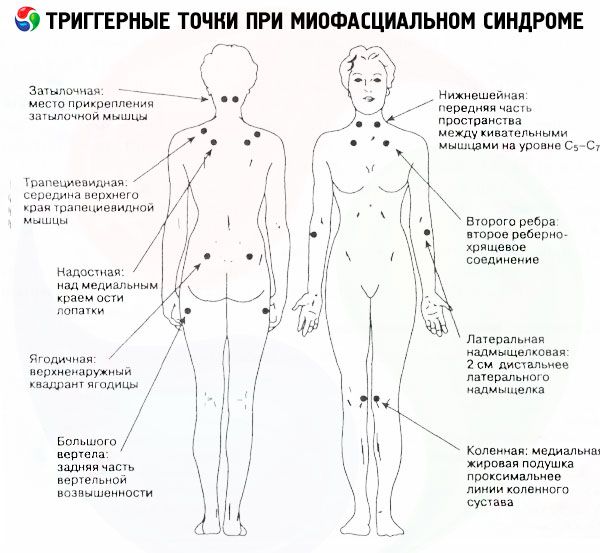
Caractéristiques des points gâchettes dans le syndrome myofascial
L'apparition de nodules musculaires denses est une caractéristique distinctive de la myogélose, caractérisée par le développement d'un syndrome myofascial. Les nodules, ou points gâchettes, sont peu visibles à l'examen externe, mais ils sont parfaitement reconnaissables à la palpation, se détachant nettement du reste du tissu musculaire, même tendu.
Certains nodules sont situés plus près de la peau, tandis que d'autres sont situés dans les couches profondes des muscles (ces points de déclenchement ne peuvent être ressentis que lorsque le muscle est détendu).
De plus, les points gâchettes du syndrome myofascial peuvent être à la fois actifs, accompagnés d'une douleur intense à la pression et au repos, et passifs (latents). Les points latents se caractérisent par des sensations douloureuses de moindre intensité, apparaissant uniquement lors d'une pression sur le nodule ou en cas de forte tension musculaire.
Aussi étrange que cela puisse paraître, malgré une douleur intense, les points gâchettes actifs ne sont pas toujours faciles à détecter. En effet, ils se caractérisent par une douleur réfléchie, irradiant vers différentes parties du corps le long du muscle où se trouve le point, source de la douleur. La douleur diffuse ne permet pas de déterminer l'emplacement exact du point gâchette; il est donc parfois nécessaire de palper l'ensemble du muscle.
Lorsqu'ils appuient sur un point actif, les médecins constatent souvent un « effet de saut », lorsque le patient sursaute sous l'effet d'une douleur intense. Parfois, la douleur est si intense que la personne peut perdre connaissance.
Ces points présentent toutefois certains avantages. Ils empêchent l'étirement excessif d'un muscle déjà blessé et limitent sa fonction contractile jusqu'à ce que les effets des facteurs négatifs soient éliminés.
Pour les points latents plus nombreux, une douleur aussi intense n'est pas typique. Cependant, les points passifs, sous l'influence de facteurs défavorables, ont tendance à s'activer, avec des symptômes typiques de ce groupe de déclencheurs.
Symptômes le syndrome myofascial
Les premiers signes du syndrome myofascial, quelle que soit sa localisation, sont des douleurs d'intensité variable, qui augmentent avec la tension du muscle affecté ou la pression exercée sur le point gâchette. L'apparition de la douleur dépend de la localisation des points gâchettes et de la taille du muscle affecté. En effet, la douleur n'est pas toujours localisée; des douleurs diffuses peuvent être ressenties sur toute la longueur du muscle.
Le syndrome de douleur myofasciale (SDM) peut être divisé en plusieurs types selon la localisation du muscle présentant un dysfonctionnement moteur. Cependant, les douleurs localisées et réfléchies, selon le type de SDM, peuvent s'accompagner d'autres symptômes désagréables.
Tête et visage
Le syndrome de douleur myofasciale de la région faciale est une pathologie présentant une symptomatologie assez large. Outre une douleur sourde et diffuse, il se caractérise par de multiples symptômes qui obligent les patients à consulter différents médecins: ORL, neurologue, dentiste.
Les patients peuvent se plaindre de difficultés à ouvrir la bouche, de claquements au niveau de l'articulation temporo-mandibulaire, d'une fatigue musculaire rapide lors de la mastication et de douleurs à la déglutition. Ces sensations douloureuses peuvent se propager aux gencives, aux dents, au pharynx, au palais et aux oreilles.
Moins souvent, lors du diagnostic du syndrome myofascial, les patients se plaignent de symptômes tels que des clignements plus fréquents, des tics nerveux dans différentes parties du visage, une congestion dans une ou les deux oreilles, parfois accompagnées de bruit ou de bourdonnements.
Parfois, une sensibilité accrue des dents est également observée. C'est le problème pour lequel le syndrome myofascial est connu en dentisterie. Cependant, les autres symptômes indiquent non seulement la nature neurologique de la pathologie, mais aussi que la cause principale réside dans un dysfonctionnement musculaire.
Dans cette pathologie, des points de déclenchement peuvent être trouvés dans la zone des muscles masticateurs, des processus ptérygoïdiens de l'os sphénoïde des deux côtés du nez, dans la zone de l'articulation temporo-mandibulaire, ainsi que dans la partie supérieure du muscle trapèze (douleur irradiant dans la région temporale).
Cou et épaules
Le syndrome myofascial cervical débute également par une douleur, qui peut être localisée au niveau du cou ou de la nuque, ou s'étendre à la tête, au visage et aux avant-bras. Au stade suivant, des troubles végétatifs-vasculaires s'y ajoutent: vertiges, troubles visuels et auditifs, bourdonnements d'oreilles, évanouissements. Un écoulement nasal « inexpliqué » et une salivation accrue peuvent également apparaître.
Bien que dans la plupart des cas, les points de déclenchement du syndrome myofascial cervical soient situés principalement le long de la colonne cervicale et de la ceinture scapulaire supérieure, des foyers de tension isolés peuvent également être trouvés dans la zone de:
- muscles scalènes,
- muscles obliques et spléniens de la tête (douleurs brûlantes à l'arrière de la tête et des yeux, troubles autonomes),
- partie moyenne du muscle sterno-cléido-mastoïdien (douleur d'un côté du visage, accompagnée de larmoiement, d'augmentation de la salivation, de rhinite),
- au niveau des omoplates ou de la clavicule,
- parties supérieures du muscle trapèze (douleurs lancinantes dans les tempes),
- muscles pectoraux et sous-claviers.
Environ la moitié des patients atteints de cette pathologie souffrent de divers troubles du sommeil et de troubles psycho-émotionnels, et signalent une baisse de performance. Environ 30 % développent des crises de panique.
Cage thoracique
L'apparition de douleurs thoraciques sévères est le plus souvent associée à une maladie cardiaque, et notamment à un infarctus du myocarde. Cependant, les études diagnostiques ne le confirment pas toujours. La douleur thoracique peut être due à la formation de phoques dans les muscles de la partie antérieure du thorax, et on parle alors d'un certain type de syndrome myofascial de la région thoracique, appelé syndrome de la paroi thoracique antérieure. Il se caractérise par une douleur sourde et lancinante, le plus souvent localisée du côté gauche du sternum, qui s'intensifie lors des rotations du corps, de la levée de poids, de l'écartement des bras et de la toux.
Malgré le fait qu'avec une telle localisation des points de déclenchement, les symptômes se limitent principalement à des douleurs thoraciques, l'apparition de foyers douloureux peut être la conséquence de certaines maladies des organes thoraciques ou même du dos, ce qui est en soi une raison de subir un examen dans un établissement médical.
Un autre type de syndrome myofacial thoracique est le syndrome du petit pectoral avec localisation de points gâchettes dans son épaisseur. Il se caractérise par une douleur dans la région sous-clavière, pouvant irradier vers l'épaule ou le bras gauche. Cette douleur s'accompagne souvent de la chair de poule et d'une perte temporaire de sensibilité du membre.
Dos
Le syndrome myofacial des muscles du dos se développe sur fond de nodules douloureux au niveau des muscles longeant la colonne thoracique, du grand dorsal, des muscles rhomboïdes et infra-épineux. Dans ce cas, la douleur se situe entre ou sous les omoplates, ainsi qu'au-dessus des épaules.
Dans ce cas, la douleur est aiguë et survient soudainement, surtout lorsque les muscles sont surmenés ou trop refroidis.
Le syndrome myofascial lombaire se caractérise par une douleur lombaire, pouvant se propager à l'aine ou au nerf sciatique. La douleur lombaire peut être causée par une hernie discale, une ostéomyélite, des maladies du système digestif, voire un cancer métastasé dans cette région. Mais le plus souvent, elle est due à une tension musculaire lors d'un effort physique intense (par exemple, la musculation) ou à un déplacement des vertèbres lombaires.
Si des mesures de traitement des maladies sous-jacentes ne sont pas prises à temps, des points de déclenchement se forment dans la région lombaire, ce qui provoque un syndrome douloureux atroce.
Région pelvienne et cuisse
Les symptômes du syndrome pelvien myofascial rappellent davantage ceux des pathologies intestinales ou génito-urinaires. Parfois, le patient ressent une sensation de corps étranger dans les intestins. Des sensations douloureuses apparaissent à la marche ou lorsqu'une personne reste assise immobile pendant une longue période. Ces sensations désagréables se situent principalement dans la région lombaire ou le bas-ventre.
De nombreux patients signalent une augmentation de la miction. Les femmes peuvent également ressentir une gêne au niveau des organes génitaux internes et de l'anus.
Tous ces symptômes incitent les gens à se tourner vers un gynécologue, un urologue, un andrologue, qui posent les diagnostics appropriés: cystite, prostatite, urétrite, annexite, etc. Les examens et traitements à long terme selon les diagnostics ci-dessus restent infructueux jusqu'à ce que les médecins parviennent à découvrir la véritable cause de l'inconfort et de la douleur dans la région pelvienne.
Mais en réalité, la douleur pelvienne est provoquée par un spasme des muscles qui soutiennent des organes tels que la vessie, le rectum, l'utérus et, chez la femme, le petit bassin. Selon le muscle touché (muscle piriforme, muscle releveur de l'anus, muscle obturateur interne ou muscles superficiels), la douleur peut être localisée dans différentes parties du bassin et irradier jusqu'à la cuisse.
Ainsi, dans le syndrome du piriforme, la douleur dans les fesses et l'arrière de la cuisse s'accompagne d'une gêne lors de la marche et des rapports sexuels, de douleurs lors de la défécation et de douleurs désagréables et douloureuses dans le rectum et le périnée qui surviennent à la moindre tension dans les muscles périnéaux.
Le syndrome du muscle obturateur interne et du muscle anal, parfois appelé syndrome myofascial urétral, se caractérise par des douleurs dans le vagin, l'anus ou l'urètre, des mictions fréquentes et douloureuses, des difficultés à évacuer les selles et une gêne abdominale basse, en particulier en position assise.
Syndrome myofascial chez l'enfant
Les douleurs musculaires intenses chez l'enfant peuvent paraître inhabituelles, mais ce problème est bien plus urgent qu'il n'y paraît à première vue. Certes, les pathologies chroniques chez les enfants atteints du syndrome myofascial sont peu susceptibles d'être détectées. Mais dans ce cas, l'accent n'est pas mis sur elles, mais sur les lésions congénitales de la colonne vertébrale, et plus particulièrement de la région cervicale.
Un peu moins d'un tiers des nouveau-nés présentent des lésions de la moelle épinière liées à la naissance, c'est-à-dire au passage du fœtus dans le canal génital. Plus de 85 % de ces enfants présentent diverses lésions du rachis cervical. Environ 70 % des nourrissons présentant diverses lésions de la moelle épinière reçoivent un diagnostic de syndrome myofascial.
Chez les enfants plus âgés et les adolescents, les douleurs myofasciales surviennent le plus souvent soit à la suite d'une hypothermie musculaire suivie de spasmes et de la formation de points gâchettes, soit à la suite d'une mauvaise posture (scoliose et autres pathologies similaires). Les douleurs musculaires sont souvent provoquées par la mobilité typique des enfants et un manque de soins. On observe alors un syndrome douloureux associé à des blessures au cou, à la colonne vertébrale et à l'articulation de la hanche, ou à une hypothermie musculaire, lorsque l'enfant, après des jeux actifs avec transpiration accrue, se trouve dans un courant d'air ou dans une pièce insuffisamment chauffée pendant un certain temps.
Le syndrome myofacial cervical chez l'enfant se manifeste le plus souvent par des maux de tête, des douleurs oculaires, des vertiges et des pertes d'équilibre. Les lésions de la ceinture scapulaire et de la colonne vertébrale se manifestent par des douleurs dorsales et des membres supérieurs, et des lésions des articulations de la hanche et du genou: douleurs sous le genou, au niveau du tibia, à l'avant et à l'extérieur de la cuisse, et à l'aine.
Complications et conséquences
Malgré toutes les sensations désagréables qu'elles provoquent, les douleurs musculaires ne semblent pas constituer un danger pour de nombreux patients. L'idée selon laquelle il suffit de s'en débarrasser pour résoudre tous les problèmes d'un seul coup gagne de plus en plus en popularité, et les patients préfèrent abandonner le traitement, voire y renoncer complètement.
Parfois, cette approche, surtout au début de la maladie, donne de bons résultats. Sans cause, pas de douleur. Mais dans les cas avancés, lorsqu'un syndrome myofascial prononcé est déjà présent, avec son compactage musculaire ponctuel caractéristique et ses modifications fibreuses, ses conséquences peuvent difficilement être considérées comme sans danger.
Les complications du syndrome myofascial ne se limitent pas aux modifications structurelles des muscles, contribuant à la chronicité du processus. Le fait même qu'une tension musculaire prolongée entraîne une accumulation d'acide lactique, ce qui entrave le métabolisme normal des tissus et provoque leur manque d'oxygène, est inquiétant.
Les cas graves de syndrome myofascial, avec formation progressive de plusieurs points gâchettes, peuvent entraîner non seulement des troubles psychoémotionnels associés à des troubles du sommeil et des douleurs persistantes, mais aussi une altération de la capacité de travail. On observe également fréquemment une compression des nerfs et des vaisseaux sanguins par les muscles affectés, ce qui aggrave la douleur et entraîne des troubles circulatoires, avec les conséquences qui en découlent.
Diagnostics le syndrome myofascial
Les douleurs musculaires peuvent avoir diverses causes. Seule la compréhension de la cause permet de prescrire un traitement adapté. Le syndrome de douleur myofasciale étant un symptôme de nombreuses maladies graves, le diagnostic de ces affections est une question d'honneur pour un médecin.
Le diagnostic commence, comme d'habitude, par l'examen du patient et le recueil de l'anamnèse. Il est possible qu'au moment de l'apparition de la douleur, le patient lui-même ait déjà connaissance de certaines maladies, dont il peut parler au médecin. En connaissant les pathologies chroniques du patient, le médecin peut déterminer la cause possible de la douleur et, à partir de là, entreprendre des examens complémentaires.
Lors de l'examen d'un patient, le médecin accorde une attention particulière à la palpation du point douloureux. Pour identifier les points gâchettes, le muscle situé dans la zone douloureuse est étiré longitudinalement et palpé. Un cordon est palpé sous les doigts. Les points gâchettes ou les points de suture doivent être recherchés précisément le long de ce cordon. Appuyer sur le nodule musculaire lors de la palpation provoque une douleur intense, provoquant des sursauts ou des cris. Cela indique que le point gâchette a été correctement localisé.
Pour rechercher des cordes et des points gâchettes, le médecin peut sonder le muscle en profondeur en déplaçant le bout des doigts sur les fibres ou en faisant rouler le muscle entre ses doigts. Lors de la palpation et de la communication avec le patient, soyez attentif aux points suivants:
- Existe-t-il un lien entre l’apparition de la douleur et l’effort physique ou l’hypothermie musculaire?
- Existe-t-il une atrophie ou d’autres changements dans les muscles, indiquant, par exemple, la nature inflammatoire de la pathologie?
- Y a-t-il des nodules dans les muscles ou y a-t-il simplement une tension musculaire générale?
- La douleur est-elle localisée ou irradie-t-elle vers d’autres endroits?
- La pression ou la perforation des nodules musculaires contribue-t-elle à la douleur référée?
- Y a-t-il un symptôme de saut?
- Le massage ou la chaleur réduisent-ils l’intensité de la douleur?
- Les symptômes disparaissent-ils après un bloc musculaire?
Le médecin s’intéresse notamment à la façon dont le patient tolère la douleur, à ce qu’il ressent face à son état, à la présence éventuelle de troubles du sommeil et de signes de dépression.
Pour exclure le facteur inflammatoire, des analyses de sang et d'urine sont effectuées. Elles permettront également de prescrire un traitement sûr. L'analyse d'urine permettra de différencier une douleur myofasciale lombaire d'une colique néphrétique.
Les médecins ont recours au diagnostic instrumental en cas de suspicion de pathologie cardiaque, accompagnée de douleurs similaires à celles d'origine myofasciale. Le médecin peut prescrire une électrocardiographie ou une échocardiographie, une coronographie ou une histographie, une surveillance ECG diurne par Holter et d'autres méthodes.
Comme mentionné précédemment, la douleur liée au syndrome myofascial peut être de deux types: localisée et réfléchie. C'est la présence de cette dernière qui rend le diagnostic difficile.
Le syndrome myofascial droit, associé à une douleur sous-omoplate, est révélateur. Une douleur intense dans cette zone peut survenir pour diverses raisons: pincement de racines nerveuses, crise de pancréatite aiguë ou de cholécystite, lithiase biliaire ou dyskinésie biliaire, colique néphrétique, pyélonéphrite, tumeur maligne du foie, du pancréas ou du rein droit.
 [ 24 ]
[ 24 ]
Qu'est-ce qu'il faut examiner?
Quels tests sont nécessaires?
Diagnostic différentiel
Le diagnostic différentiel vise à détecter ou à exclure un lien entre des pathologies pouvant être à l'origine de douleurs localisées et des douleurs myofasciales. Il est essentiel de déterminer la véritable cause de ces douleurs afin de traiter simultanément la cause et la conséquence. C'est la seule façon d'obtenir les résultats escomptés.
Après examen par un thérapeute local, le patient peut être adressé à un neurologue, un cardiologue, un gastro-entérologue ou un traumatologue. Le diagnostic final repose sur les résultats de l'examen de ces spécialistes. Parallèlement, un traitement efficace est prescrit pour le syndrome douloureux lui-même et les pathologies détectées lors du diagnostic et susceptibles de provoquer des douleurs musculaires.
Qui contacter?
Traitement le syndrome myofascial
Le syndrome myofascial est souvent causé par un duo particulier: la cause de la douleur musculaire (généralement une pathologie) et le facteur déclenchant (stress émotionnel, hypothermie, etc.). Il faut lutter contre les deux, ce qui implique une approche globale du traitement du syndrome de douleur myofasciale.
Il est parfois possible de corriger la situation sans prendre de médicaments. C'est possible si les douleurs musculaires sont dues à une mauvaise posture, à un travail physique intense, à un sport, au travail sur ordinateur, etc. Le médecin donne alors au patient des recommandations concernant le rythme de travail, la correction posturale, le renforcement des muscles du dos, etc.
Si la cause du MFBS est une maladie grave, parallèlement au soulagement de la douleur, une thérapie complexe pour la pathologie de santé existante est effectuée.
Le soulagement de la douleur est obtenu grâce à des traitements médicamenteux et à des méthodes de traitement alternatives. Les médicaments suivants sont utilisés:
- pour soulager la douleur: médicaments à effets anti-inflammatoires et analgésiques, tels que le Diclofénac, le Nimesil, l'Ibuprofène, le Voltaren Emulgel, etc., sous forme orale et topique,
- pour soulager les tensions et les douleurs musculaires: médicaments du groupe des relaxants musculaires à action centrale (Belofen, Tizanidine, Mydocalm, Sirdalud, Flexin),
- pour stabiliser l'état psycho-émotionnel des patients: médicaments nootropes et gamkergiques (Picamilon, Pyriditol, Noofen, etc. 1 à 2 comprimés 3 fois par jour), sédatifs et médicaments végétotropes, antidépresseurs,
- toniques généraux et produits pour améliorer le trophisme des tissus musculaires: vitamines et complexes vitamino-minéraux avec un accent sur les préparations contenant des vitamines B et du magnésium,
- pour effectuer un blocage: le plus souvent, des anesthésiques économiques « Novocaïne » ou « Lidocaïne ».
Outre le traitement médicamenteux du syndrome myofascial, diverses méthodes alternatives et la physiothérapie sont utilisées. Cette dernière est particulièrement pertinente pour le syndrome myofascial du visage. Dans ce cas, l'électrostimulation, la thermomagnétisation et la cryoanalgésie donnent de bons résultats.
Le massage joue un rôle majeur dans le traitement des douleurs myofasciales. Il soulage les tensions musculaires et améliore la circulation sanguine dans la zone affectée, permettant aux médicaments d'atteindre leur cible sans entrave. Les méthodes de thérapie manuelle sont particulièrement indiquées à cet égard, car elles constituent une procédure diagnostique et thérapeutique. Il est essentiel qu'elles soient pratiquées par un professionnel compétent.
Les méthodes de réflexologie telles que le massage des points et l'acupuncture aident également à soulager l'hypertonie musculaire et les douleurs associées. L'injection de médicaments dans un nodule musculaire pour réduire son activité (pharmacopuncture) et l'étirement du muscle affecté dans le même but (ostéopathie) donnent également de bons résultats dans le syndrome de la myofasciite plantaire.
Lorsque la douleur aiguë s'atténue, vous pouvez recourir au massage par ventouses, une fois tous les trois jours (environ 6 à 8 séances). Après le massage, une friction chauffante ou des onguents soulageant la douleur et l'inflammation (par exemple, butadiène ou indométacine) sont appliqués sur la zone affectée, puis la peau est recouverte d'une compresse spéciale en papier et tissu.
Dans certains établissements médicaux, un traitement par sangsues peut être proposé aux patients. Si la douleur myofasciale est associée à un effort physique, à une mauvaise posture, à une tension musculaire due à une position statique prolongée, ou si les modifications du muscle malade affectent d'autres groupes musculaires en les soumettant à des charges excessives, une série d'exercices ciblant différents groupes musculaires peut être prescrite, efficace contre ce type de syndrome myofascial.
Dans les cas avancés, lorsque la douleur myofasciale ne peut être soulagée par aucune des méthodes énumérées, les médecins peuvent recourir à un traitement chirurgical, qui consiste à libérer la racine nerveuse de la compression par le muscle tendu (décompression microvasculaire).
Remèdes populaires
Lorsqu'on parle de traitement traditionnel du syndrome myofascial, il est important de comprendre qu'il ne soulage que temporairement les symptômes douloureux (spasmes et douleurs musculaires), mais ne résout pas le problème de manière radicale. Sans l'utilisation de relaxants musculaires et de diverses méthodes d'action physique sur les points gâchettes, il est impossible d'obtenir un résultat durable.
Mais si la thérapie médicamenteuse n'est pas possible ou en complément de celle-ci, les recettes suivantes basées sur les effets positifs de la chaleur aideront à soulager la douleur:
- Enveloppements de paraffine. De la paraffine fondue est appliquée sur la zone douloureuse. Une autre couche de paraffine est ensuite appliquée par-dessus, puis la zone douloureuse est recouverte d'un film et enveloppée chaudement pendant une demi-heure.
- Thérapie 3 en 1:
- Chaleur sèche. On applique du sel grossièrement moulu et chauffé à une température suffisamment élevée (pour que la personne puisse le supporter facilement) sur la zone douloureuse et on recouvre d'une couverture. On la retire une fois refroidie.
- Grille d'iode. Après avoir retiré le sel, tracez une grille sur la peau avec de l'iode.
- Patch médicamenteux. Nous collons un patch au poivre sur le pansement iodé. Après l'intervention, nous envoyons le patient au lit jusqu'au lendemain matin.
- Sel d'Epsom (aussi appelé sulfate de magnésium ou magnésie). Disponible en pharmacie, il soulage les spasmes musculaires et les douleurs en le dissolvant dans l'eau du bain. L'eau chaude soulage la douleur, mais la magnésie aide également à détendre les muscles tendus grâce à sa teneur en magnésium, un relaxant musculaire naturel. Un ou deux verres de sel d'Epsom sont nécessaires pour prendre un bain. Le soin ne dure que 15 minutes.
Mais la chaleur n'est pas la seule à soulager les douleurs myofasciales. Les massages aux huiles essentielles, pratiqués à domicile, ont également un effet thérapeutique. Un massage relaxant régulier aux huiles de menthe, de citronnelle et de marjolaine, prises à parts égales, soulagera les spasmes musculaires. Les huiles essentielles de plantes comme la camomille, le basilic, l'immortelle et la lavande soulagent efficacement la douleur. Il est préférable d'utiliser des mélanges de différentes huiles, en les ajoutant à une huile de base (de préférence de coco).
Le traitement à base de plantes pour les douleurs myofasciales est effectué à l'aide de prêle, à partir de laquelle une pommade cicatrisante est préparée en mélangeant l'herbe broyée et du beurre dans un rapport de 1:2, ou une infusion de fleurs de mélilot.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Homéopathie
Étant donné que les principaux symptômes du syndrome myofascial sont des spasmes musculaires, entraînant l’apparition de points de déclenchement, et la douleur qui les accompagne, l’objectif principal du traitement homéopathique est précisément l’élimination des spasmes et le soulagement de la douleur myofasciale.
L'antispasmodique le plus populaire en homéopathie est le « Spascuprel ». Il doit être pris trois fois par jour, à raison d'un comprimé à dissoudre dans la bouche. Pour soulager la douleur liée aux spasmes musculaires, vous pouvez prendre le médicament quatre fois en une heure, jusqu'à ce que la douleur disparaisse.
Pour le durcissement musculaire et les douleurs qui disparaissent sous l'influence de la chaleur, la prise de la préparation homéopathique « Rus toxicodendron » en dilution 12 sera également utile.
Le médicament "Brionia" en dilution 12 fait bien face aux douleurs dans le bas du dos, et pour les douleurs dans le cou et entre les omoplates, un médecin homéopathe peut suggérer des gouttes "Chelidonium".
Les médicaments « Brionia » et « Belladonna » sont également efficaces contre les céphalées de tension, qui appartiennent également à la catégorie des douleurs myofasciales réfléchies.
Pour soulager les symptômes du syndrome de douleur myofasciale, le traitement par injections homéopathiques sous-cutanées ou intramusculaires de Guna est indiqué. Pour les douleurs musculaires, les préparations GUNA®-MUSCLE sont utilisées en injections avec GUNA®-NECK, GUNA®-LUMBAR, GUNA®-HIP, etc.
Plus d'informations sur le traitement
Médicaments
La prévention
L'efficacité et la durée du traitement du syndrome myofascial dépendent non seulement de la gravité du processus, mais aussi de la volonté du patient de se débarrasser au plus vite de la douleur qui le tourmente. La prise de médicaments, la physiothérapie, les massages et les pratiques manuelles donneront des résultats tangibles et durables si le patient adhère aux compétences inculquées lors des séances de rééducation. Il s'agit de nouveaux stéréotypes moteurs, de la capacité à contrôler son corps et à contrôler l'état du système musculaire, de renforcer le corset musculaire et d'adopter une posture correcte.
Et pour ceux qui ne veulent pas faire face à une maladie aussi désagréable, nous vous conseillons de prendre les mesures préventives suivantes:
- éviter l'hypothermie musculaire et l'exposition des muscles chauds aux courants d'air,
- Limiter l’activité physique en évitant les tensions musculaires,
- offrir les conditions d'un bon repos,
- lorsque vous effectuez un travail qui nécessite de maintenir une position statique pendant une longue période, faites de courtes pauses avec des exercices pour les muscles fatigués,
- Traiter les maladies à temps, en évitant qu’elles ne deviennent chroniques.
En suivant ces recommandations, vous ne saurez peut-être jamais ce qu’est le syndrome myofascial et ses douleurs atroces.

