Expert médical de l'article
Nouvelles publications
L'herpès génital chez la femme
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
L'herpès génital est causé par deux sérotypes du virus de l'herpès simplex: HSV-1 et HSV-2; le HSV-2 est le plus courant.
Le virus de l'herpès simplex provoque des pathologies de la grossesse et de l'accouchement, entraîne souvent des avortements spontanés et la mort du fœtus, ou provoque une infection généralisée chez le nouveau-né. Un lien a été établi entre l'herpès génital et le cancer du col de l'utérus.
Épidémiologie
L'herpès est l'une des infections virales les plus courantes chez l'homme. Plus de 90 % de la population mondiale est infectée par le virus de l'herpès simplex (VHS) et jusqu'à 20 % d'entre elles présentent des manifestations cliniques de l'infection.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Causes l'herpès génital chez les femmes
L'agent causal est le virus de l'herpès simplex de types 1 et 2 (HSV-1 et HSV-2), qui provoque une infection caractérisée par un portage à vie du virus et sa reproduction périodique, entraînant le développement d'une rechute clinique ou une évolution asymptomatique. Le taux de récidive du HSV-2 est très élevé (chez 98 % des patients).
Modes de transmission de l'herpès génital:
- contact:
- contact direct (familial, sexuel);
- contact indirect (articles ménagers, vaisselle, jouets, instruments médicaux);
- aéroporté;
- transplacentaire (de la mère au fœtus et lors du passage dans le canal génital);
- parentérale (transplantation d'organes et de tissus, insémination artificielle avec sperme de donneur infecté).
Environ 50 % des cas d'herpès génital primaire sont causés par le HSV-1 et se transmettent par contact orogénital. L'auto-infection par un HSV-1 existant (orolabiale) est très rare. Une transmission asymptomatique du virus est possible (en particulier par le HSV-2).
La prévalence de ce virus varie selon les groupes de population. De 8 à 83 % des patientes des consultations prénatales présentent des anticorps contre le virus de l'herpès (séropositives). Chez les prostituées, la fréquence de détection des anticorps est de 75 à 96 %, et chez les donneurs de sang, de 5 à 18 %. Selon des études sérologiques menées dans différents pays, la prévalence du HSV-2 chez les femmes enceintes varie de 6 à 55 %, et celle du HSV-1 de 50 à 70 %. 75 % des personnes séropositives n'ont jamais présenté de symptômes.
Pathogènes
Facteurs de risque
Symptômes l'herpès génital chez les femmes
La période d’incubation varie de 1 à 26 jours, avec une moyenne d’environ 7 jours.
L'herpès génital se caractérise par l'apparition périodique de lésions sur la peau et les muqueuses avec des degrés de gravité variables et une libération active du HSV, qui se manifeste sous diverses formes cliniques:
- manifeste,
- atypique,
- abortif,
- subclinique.
La forme manifeste de l'herpès génital récurrent se caractérise par le développement typique d'éléments herpétiques dans la lésion. Les symptômes constants de l'herpès génital sont des cloques, des érosions, des ulcères, une exsudation et le caractère récurrent de la maladie. Les patients atteints d'herpès génital se plaignent souvent de malaises, de maux de tête, parfois de fièvre, de troubles du sommeil et de nervosité. Généralement, au début de la maladie, on observe une sensation de brûlure, des démangeaisons et des douleurs dans la région génitale. La zone affectée gonfle légèrement, devient rouge, puis un groupe de petites cloques de 2 à 3 mm apparaît sur la base hyperémique.
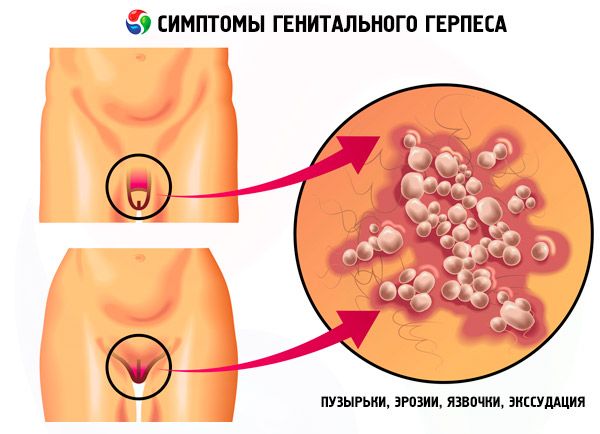
Parmi les variantes de la forme atypique de l'herpès génital récurrent chez la femme, on distingue les formes œdémateuses et prurigineuses. La lésion peut se manifester par des fissures profondes et récurrentes dans les tissus des petites et grandes lèvres, qui s'épithélialisent spontanément en 4 à 5 jours.
La forme abortive de l'herpès génital survient généralement chez les patients ayant déjà reçu un traitement antiviral et une vaccination. La lésion de la forme abortive contourne certains stades caractéristiques de la forme manifeste et peut se manifester par une papule prurigineuse qui disparaît en 1 à 3 jours.
La forme subclinique de l'herpès génital est généralement détectée lors de l'examen des rapports sexuels de patients atteints de MST ou de couples mariés présentant des troubles de la fertilité. Cette forme se caractérise par des microsymptômes (apparition temporaire de fissures superficielles sur la muqueuse des organes génitaux externes, accompagnées de légères démangeaisons).
Les symptômes de l’herpès génital dépendent directement de la localisation de la lésion, de l’intensité du processus inflammatoire, de la durée de la maladie, de la capacité de l’organisme à développer des réponses immunologiques protectrices et de la virulence de la souche virale.
Herpès néonatal
- Une menace rare mais grave pour la santé de l’enfant.
- L’infection prénatale est rare.
- Les nouveau-nés sont le plus souvent infectés par le virus de l'herpès lors de leur passage dans le canal génital de la mère.
- Chez les nouveau-nés nés de mères atteintes d'une infection primaire survenue immédiatement avant l'accouchement, le risque de développer la maladie est accru (plus de 50 %), que l'infection de la mère soit asymptomatique ou symptomatique.
- Le tableau clinique peut se développer immédiatement après la naissance de l’enfant, mais il peut également se développer 4 à 6 semaines après la naissance.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Symptômes de l'infection par l'herpès chez les nouveau-nés
- Infection herpétique généralisée avec atteinte du foie, du système nerveux central et d'autres organes avec ou sans lésions cutanées (période d'incubation d'environ 1 semaine).
- Lésion isolée du SNC sans manifestations cutanées ou viscérales (période d'incubation de 2 à 4 semaines).
- Lésions de la peau, de la conjonctive et de la muqueuse buccale sans atteinte du système nerveux central ni des organes internes (période d'incubation de 1 à 3 semaines). Les nouveau-nés présentant uniquement des lésions cutanées peuvent développer des complications neurologiques; il est donc recommandé de leur administrer de l'acyclovir par voie parentérale.
- L’infection postnatale par le HSV est rare, mais possible lors d’un premier contact avec la mère ou une autre personne atteinte d’une infection par l’herpès.
Qu'est ce qui te tracasse?
Étapes
Selon la localisation et la gravité des lésions chez les patients atteints d’herpès génital, on distingue classiquement trois stades:
- Stade I – atteinte des organes génitaux externes;
- Stade II – colpite herpétique, cervicite et urétrite;
- Stade III – endométrite herpétique, salpingite ou cystite.
Chez la femme, les lésions herpétiques sont généralement localisées sur les petites et grandes lèvres, au niveau de la vulve, du clitoris, du vagin et du col de l'utérus. Les vésicules herpétiques forment des figures festonnées polycycliques caractéristiques. Par la suite, des ulcères superficiels recouverts d'un enduit grisâtre se forment selon le nombre de vésicules précédentes, ou une érosion continue au fond lisse et aux bords ininterrompus, entourée d'un liseré rouge vif. Les ulcères sont peu profonds et ne saignent pas. Les ulcères herpétiques sont parfois très douloureux. Les ulcères et les érosions guérissent sans laisser de cicatrices. Les éruptions herpétiques sur les petites et grandes lèvres et la vulve chez la femme provoquent parfois un gonflement important des lèvres. En cas de lésions herpétiques, le col de l'utérus est œdémateux, souvent érodé. Les rechutes surviennent spontanément, après un rapport sexuel ou après les règles. L'apparition de l'herpès génital est souvent provoquée par d'autres infections. L'infection herpétique récurrente peut affecter non seulement la zone des organes génitaux externes, mais également la muqueuse du vagin, du col de l'utérus et pénétrer de manière ascendante dans la muqueuse de l'utérus et des trompes, de l'urètre et de la vessie, provoquant des lésions spécifiques dans ceux-ci.
Complications et conséquences
- Herpès extragénital avec lésions nasopharyngées, herpès ophtalmique.
- Infection généralisée à herpèsvirus.
- Chez la femme enceinte, l'infection par le virus de l'herpès génital peut augmenter le risque de méningite néonatale chez le fœtus lors du passage dans le canal génital de la mère infecté par des lésions d'herpès.
Diagnostics l'herpès génital chez les femmes
Méthodes de diagnostic en laboratoire pour l'herpès génital
- L'immunofluorescence directe (DIF) est la détection d'antigènes viraux en traitant le matériel avec des anticorps fluorescents spécifiques.
- Méthodes de biologie moléculaire (PCR en temps réel) - détection de virus à ADN.
- Isolement du virus en culture cellulaire.
- Le diagnostic sérologique (test immuno-enzymatique (ELISA)) n'est pas déterminant (environ 90 % de la population russe est séropositive). Pour établir une primo-infection chez la femme enceinte, il est nécessaire de doser les IgG et les IgM, ainsi que de déterminer l'indice d'avidité des IgG. La présence d'anticorps de faible avidité (indice d'avidité inférieur à 30 %) indique une primo-infection aiguë.
Matériel d'examen: contenu des vésicules et/ou écoulement de la surface érosive-ulcéreuse des manifestations cutanées et muqueuses; dans les formes asymptomatiques, grattage de l'épithélium de l'urètre et/ou du canal cervical. Pour l'examen sérologique, un prélèvement sanguin est effectué dans une veine.
Le matériel doit être collecté pendant la période d'isolement du virus: lors de l'infection primaire, il dure environ 12 jours, lors des rechutes - environ 5 jours.
Si des complications surviennent, une consultation avec des spécialistes concernés est nécessaire.
Procédure à suivre par un médecin lorsqu'un diagnostic d'infection par le virus de l'herpès génital est établi
- Informer le patient du diagnostic.
- Fournir des informations sur le comportement du patient. L'herpès génital est une infection récurrente et incurable. Par conséquent, le conseil est considéré comme un élément essentiel de la prise en charge du patient. Tous les patients atteints d'herpès génital et leurs partenaires sexuels doivent être informés de leur maladie chronique.
- Conseil aux patients atteints d'herpès génital.
- Il est nécessaire d'expliquer la nature de la maladie, en insistant sur son caractère récurrent, son évolution souvent asymptomatique et sa transmission sexuelle. La transmission sexuelle est possible en cas d'évolution asymptomatique, en l'absence de lésions. Dans ce cas, il est nécessaire de discuter avec le patient des mesures de prévention de l'infection.
- Informez le patient de la nécessité de s'abstenir de toute activité sexuelle pendant la période d'éruption cutanée et d'informer son partenaire sexuel de la présence d'herpès génital. Lors de rapports sexuels avec un nouveau partenaire, l'utilisation d'un préservatif est indispensable.
- Les préservatifs ne sont pas suffisamment efficaces pour prévenir la transmission de l'infection par le virus de l'herpès, car d'autres localisations des lésions ou une progression asymptomatique sont possibles, et le risque de transmission de l'infection par voie orogénitale est élevé. D'autres méthodes de rapports sexuels protégés doivent être discutées avec le patient.
Lorsqu’on recommande l’utilisation de préservatifs à long terme aux couples monogames, il est important de peser le pour et le contre.
- Discutez du risque d'infection néonatale avec vos patients, y compris les hommes. Il est conseillé aux femmes atteintes d'herpès génital de le signaler lors de l'enregistrement de leur grossesse, ce qui permettra une surveillance (notamment pour l'infection herpétique) tout au long de la grossesse.
- Il convient de conseiller aux patients présentant un épisode primaire d’herpès génital de suivre un traitement antiviral à court terme pour réduire la durée de l’éruption cutanée, ainsi qu’un traitement antiviral suppressif à long terme pour réduire le nombre de rechutes.
- Le suivi des patients atteints d’herpès génital est une étape importante dans la prise en charge des patients.
- Recueil d'anamnèse sexuelle.
- Le dépistage et l'examen des contacts sexuels sont effectués en fonction des manifestations cliniques de la maladie et de la durée prévue de l'infection, de 15 jours à 6 mois. Un patient atteint d'herpès génital doit informer son partenaire sexuel du diagnostic afin qu'il connaisse le risque d'infection et puisse l'aider si la maladie se développe.
Éducation des patients
L’éducation des patients doit se concentrer sur les mesures visant à prévenir l’infection des partenaires sexuels.
Qu'est-ce qu'il faut examiner?
Quels tests sont nécessaires?
Qui contacter?
Traitement l'herpès génital chez les femmes
Le traitement de l'herpès génital implique l'administration de médicaments antiviraux (acyclovir (Zovirax), famciclovir (Famvir), valaciclovir (Valtrex). Ils:
- Ils accélèrent le processus de guérison des ulcères.
- Réduit la gravité, l’intensité et la durée des symptômes.
- Réduire la fréquence des récidives de la maladie.
- Minimiser le risque de transmission du virus de l’herpès simplex.
La thérapie dure de 7 à 10 jours.
Plus d'informations sur le traitement
La prévention
Les mesures préventives contre l'herpès génital sont les mêmes pour toutes les IST. Pour prévenir le développement d'une infection herpétique chez le nouveau-né, en cas d'infection primaire cliniquement exprimée chez la mère avant l'accouchement (présence d'éruptions vésiculaires dans les voies génitales), une césarienne est indiquée.

