Expert médical de l'article
Nouvelles publications
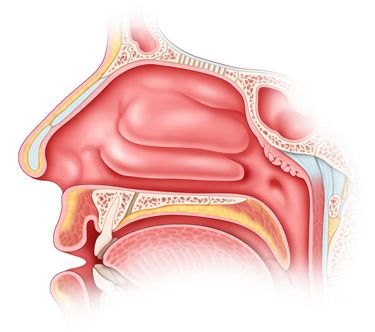
Rhinite vasomotrice
Dernière revue: 23.04.2024

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
La rhinite vasomotrice est dérivée du nom de fibres nerveuses végétatives qui innervent les muscles lisses des artères et des veines. La rhinite vasomotrice est divisée en fibres nerveuses vasoconstricteur (sympathique) et vasodilatatrice (parasympathique).
V.I. Voyachek a identifié la rhinite vasomotrice comme une fausse rhinite. Dans son célèbre ouvrage intitulé "Bases des oto-rhino-laryngologistes", il a écrit que le nom de "fausse rhinite" indique que le complexe symptomatique du rhume ne serait pas accompagné de signes pathologiques d'inflammation de la muqueuse nasale. Pour la plupart, il s'agit d'un symptôme de la névrose végétative générale et ne constitue donc souvent qu'un lien dans un certain nombre de troubles importants, tels que l'asthme. Ainsi, à l'état pur, la rhinite vasomotrice est fonctionnelle. Les sous-espèces de ce groupe sont les conditions allergiques, lorsque des troubles vasomoteurs et sécrétoires de la cavité nasale surviennent sous l’influence d’un allergène.
Cette définition, exprimée il y a plus d'un demi-siècle, reste pertinente aujourd'hui, alors que le problème de la rhinite vasomotrice (neuro-végétative) et allergique chronique a été étudié sous de nombreux aspects des sciences médicales et biologiques (immunologie, allergologie, névrose neuro-végétative, etc.). Selon certains auteurs, ce sont ces derniers qui jouent le rôle le plus important dans la pathogenèse de la vraie rhinite vasomotrice, qui ne s'accompagne d'aucune réaction inflammatoire dans la manifestation classique.
Il est toutefois important de souligner que ce sont les dysfonctionnements nasaux végétatifs-vasculaires provoqués par des endo ou exoallergènes qui peuvent être compliqués par des processus inflammatoires; dans ces cas, c'est la principale allergie qui constitue le principal facteur étiologique de l'apparition de la rhinite vasomotrice. À cet égard, il convient de reconnaître que la division moderne de la rhinite vasomotrice en formes neuro-végétatives et allergiques est en grande partie arbitraire et de nature essentiellement didactique. Apparemment, ce sont les deux côtés du même état pathologique.
Sous sa forme «pure», la rhinite vasomotrice sous forme neuro-végétative peut être observée lors de tout processus irritatif de la cavité nasale, provoqué par exemple par le pic de contact du septum nasal, qui irrite les terminaisons végétatives nerveuses périvasales des ravines nasales inférieures. Cependant, ce mécanisme peut en outre provoquer la transition de la forme neuro-végétative vers la forme allergique. Il est également possible que les manifestations nasales de la forme neuro-végétative de la rhinite vasomotrice soient une conséquence de la névrose végétative générale; dans ce cas, nous pouvons observer d'autres manifestations de cette névrose, telles que des signes de dystonie neurocirculatoire, une maladie hypotonique, une angine de poitrine, etc.
Dans la genèse de la forme neuro-végétative de la rhinite vasomotrice, les conditions pathologiques de la colonne cervicale, qui se manifestent par l'altération des ganglions sympathiques cervicaux, peuvent jouer un rôle important. Ainsi, dans l'étiologie et la pathogenèse de la rhinite vasomotrice, il existe tout un ensemble de conditions pathologiques systémiques dans lesquelles le rhume n'est que le "sommet de l'iceberg" d'une maladie plus profonde et plus commune. Un rôle important dans l'apparition de la rhinite vasomotrice peut jouer un rôle provocant, qui devrait inclure les risques professionnels, le tabagisme, l'alcoolisme, la toxicomanie. Par ailleurs, la rhinite vasomotrice primitive et la rhinite allergique peuvent jouer le rôle de déclencheurs particuliers (déclencheurs), donnant lieu à des maladies neurovasculaires plus courantes et plus graves, telles que la migraine, la névralgie périvasculaire, le syndrome diencéphalique, etc.
Causes et pathogenèse de la rhinite vasomotrice
Causes et pathogenèse de la rhinite vasomotrice: une forme allergique de la rhinite vasomotrice est divisée en une rhinite saisonnière (périodique) et persistante (toute l'année).
L'écoulement nasal saisonnier est l'un des syndromes de la pollinose (allergie au pollen, fièvre du pollen), caractérisé principalement par une inflammation de la muqueuse des voies respiratoires et des yeux. Avec une prédisposition héréditaire à la pollinose, le pollen provoque une sensibilisation du corps, c’est-à-dire la production d’anticorps dirigés contre l’allergène du pollen, ce qui entraîne une exposition de l’antigène à un anticorps qui manifeste des signes d’inflammation lorsque celui-ci frappe la membrane muqueuse. Les manifestations pathognomiques de la rhinite saisonnière sont des poussées saisonnières de rhinite aiguë et de conjonctivite. Dans les cas graves, ils sont atteints d'asthme bronchique. L'intoxication par le pollen est également possible: fatigue, irritabilité, insomnie et parfois augmentation de la température corporelle. En présence de foyers d'infection chroniques lors du rhume des foins, ils peuvent contribuer au développement d'une sinusite aiguë. Les manifestations rares incluent des maladies du système nerveux (arachnoïdite, encéphalite, lésions des nerfs visuels et auditifs, apparition d'attaques de la maladie de Ménière).
Les symptômes En règle générale, une crise de rhinopathie survient gravement, en pleine santé, à la fin du mois de mai et au mois de juin, lors de la floraison des arbres et des herbes, caractérisée par l'apparition de fortes démangeaisons au nez, d'éternuements incontrôlés et répétés, d'écoulement aqueux abondant du nez, de difficultés respiratoires nasales. Dans le même temps, il y a des signes de conjonctivite. La rhinite saisonnière commence habituellement pendant 2 à 3 heures et peut être répétée plusieurs fois par jour. Les facteurs externes les plus courants peuvent provoquer ici une rhinite vasomotrice : exposition au soleil ou à un courant d'air, refroidissement local ou général, etc. Il a été observé que l'état de stress psychologique réduit la gravité ou met fin à l'attaque de la pollinose.
Lorsque la rhinoscopie antérieure ne révèle aucun changement pathologique de la muqueuse nasale au cours de la période interictale, des difformités du septum nasal, des pics de contact et, dans certains cas, des polypes muqueux uniques peuvent survenir. Au cours de la crise, la membrane muqueuse devient fortement hyperémique ou bleutée, les conques nasales œdémateuses et élargies sont agrandies et obturent complètement les voies nasales dans lesquelles on observe de nombreux écoulements muqueux. Les vaisseaux de la concha nasale réagissent brusquement avec la contraction à la lubrification par l'adrénaline. Chez certains patients, les crises d'écoulement nasal saisonnier peuvent être accompagnées de symptômes d'irritation de la membrane muqueuse du larynx et de la trachée (toux, enrouement et expectorations visqueuses et claires), ainsi que du syndrome asthmatique.
La rhinite allergique persistante est l’un des syndromes de l’état allergique du corps, qui se manifeste par diverses formes d’allergie. Les signes et l'évolution clinique ressemblent au rhume des foins. La principale caractéristique de la rhinite allergique persistante est le manque de fréquence, un écoulement plus ou moins constant, une gravité modérée des crises. Les allergènes dans cette forme de rhinite allergique, contrairement aux saisons, peuvent être une variété de substances aux propriétés antigéniques et hapténiques qui agissent de façon permanente sur les humains et entraînent une sensibilisation du corps à soi-même avec la formation d'anticorps. Ces substances, en contact avec les anticorps tissulaires, provoquent la même réaction «antigène - anticorps» que dans le cas de la rhinite saisonnière, au cours de laquelle des médiateurs biologiquement actifs (y compris des substances ressemblant à l'histamine et à l'histamine) sont libérés, irritant les récepteurs de la muqueuse nasale, provoquant une vasodilatation. Et activer l'activité des glandes muqueuses.
Symptômes de la rhinite vasomotrice
Les symptômes de la rhinite vasomotrice sont caractérisés par une congestion nasale récurrente ou constante, souvent intermittente, avec écoulement nasal liquide occasionnel, à la hauteur de la crise - démangeaisons au nez, éternuements, sensation de pression au nez, maux de tête. Au cours de la journée, une attaque (V.I. Voyachek a qualifié cette attaque «d’explosion» de réaction vasomotrice) des éternuements et de la rhinorrhée se produit généralement et tout à coup, peut se répéter jusqu’à dix fois par jour et plus souvent. La nuit, la congestion nasale devient constante en raison du cycle nocturne d'amélioration de la fonction parasympathique du système nerveux.
Caractérisé par la congestion de cette moitié du nez, sur le côté duquel se trouve le patient, et sa disparition progressive du côté opposé. Ce phénomène témoigne de la faiblesse des vasoconstricteurs. Selon VF Undritsa, KA Drennovoy (1956) et d'autres, le stade fonctionnel à long terme de la forme neurovégétative de la rhinite vasomotrice conduit au développement d'un stade organique (prolifération de tissu interstitiel et apparition de rhinite hypertrophique), qui est largement due à l'utilisation excessive de décongestionnants. Les fibres vasoconstricteurs appartiennent aux nerfs adrénergiques, car la transmission de l'excitation aux vaisseaux provoque la libération de norépinélium dans les synapses. Ces fibres pour les organes ORL proviennent du nœud sympathique cervical supérieur. Les fibres vasodilatatrices parasympathiques sont concentrées dans le glossopharynx, le visage, le nerf trijumeau et la pterygopalatomie.
En rhinoscopie antérieure, les hémisphères nasaux dilatés inférieurs ont une couleur caractéristique que V.I. Voyachek définit comme «des taches grises et blanches». La conque nasale inférieure est douce avec une sonde à ventre, la sonde pénètre facilement sans endommager la membrane muqueuse dans l'épaisseur de la coquille. Un signe pathognomonique est une réduction nette de la concha lors de la lubrification avec de l'adrénaline. L'odorat est perturbé en fonction du degré de difficulté de la respiration nasale.
Forme allergique de la rhinite vasomotrice
Les maladies allergiques sont connues depuis l'Antiquité. Hippocrate (V-IV siècle, avant JC. E.). Des cas décrits d'intolérance à certains nutriments; K.Galen (II in. Ne) a signalé un rhume, provoqué par l'odeur de rose, au XIXe siècle. Le rhume des foins a été décrit et s'est avéré être la cause de l'inhalation de pollen de plante. Le terme "allergie" a été proposé par le pédiatre autrichien C.Pirquet en 1906 pour faire référence à une réaction inhabituelle et altérée de certains enfants lors de leur administration pour le traitement du sérum de diphtérie. Les substances qui provoquent des réactions atypiques (allergiques) ont été appelées allergènes. De telles substances incluent, par exemple, le pollen de plante, responsable de maladies saisonnières appelées pollinose. Les allergènes sont divisés en substances exogènes (produits chimiques, aliments, plantes diverses, composés protéiques, micro-organismes, etc.) et endogènes, qui sont des produits métaboliques d'un organisme allergène, résultant d'un trouble métabolique, de l'apparition de certaines maladies qui se développent dans l'organisme. Associations. Les sources d'allergies peuvent également être des foyers d'infection chroniques, sérums et vaccins, de nombreux médicaments, des allergènes ménagers et épidermiques, etc. Un groupe particulier d'allergènes est constitué de facteurs physiques - chaleur, froid, stress mécanique, qui provoquent des substances spécifiques dans l'organisme sensible. Avec des propriétés allergéniques.
Lorsqu'un allergène est introduit dans le corps, une réaction allergique se développe qui, selon sa nature, peut être spécifique et non spécifique. La réaction spécifique passe par trois étapes: l'immunologie, l'étape de formation des médiateurs et l'étape des manifestations physiopathologiques ou cliniques. Des réactions allergiques non spécifiques (pseudo-allergiques, non immunologiques) se produisent lors du premier contact avec un allergène sans sensibilisation préalable. Ils ne sont caractérisés que par les deuxième et troisième étapes d'une réaction allergique. La rhinite allergique peut survenir à la fois dans un type de réaction spécifique et non spécifique. Elle fait principalement référence aux réactions allergiques du premier type, qui comprennent également le choc anaphylactique, l'urticaire, l'asthme atopique, la pollinose, l'œdème de Quincke, etc.
Forme neurovégétative de la rhinite vasomotrice
En règle générale, la saisonnalité n'est pas typique de cette forme de rhinite vasomotrice. La rhinite vasomotrice est également courante à tout moment de l’année et dépend principalement de facteurs déclencheurs externes (atmosphère poussiéreuse des pièces, émanations agressives de l’air inhalé, présence de courbures de contact du septum nasal) ou du dysfonctionnement neuro-végétatif général mentionné précédemment. Habituellement, dans ce dernier cas, les patients sont des patients non seulement du rhinologue, mais également du neurologue.
Qu'est ce qui te tracasse?
Diagnostic de la rhinite vasomotrice
Diagnostic de la rhinite vasomotrice: les changements pathologiques et l'évolution clinique de la rhinite allergique persistante peuvent être divisés en quatre étapes:
- stade des crises apériodiques transitoires;
- type de scène continue;
- stade de polypopulation;
- stade de la carnification.
La première étape est caractérisée par un écoulement nasal plus ou moins permanent avec des crises périodiques. Les patients atteints de cette forme de rhinite présentent une sensibilité élevée au facteur froid, réagissant au moindre refroidissement des mains, des pieds ou de tout le corps, ainsi qu'aux courants d'air provoquant l'exacerbation du processus pathologique. Les patients se plaignent d'une congestion nasale régulièrement accrue, d'une diminution ou d'une absence d'odeur, d'un sommeil médiocre, d'une bouche sèche, de maux de tête, d'une fatigue physique et mentale accrue, ainsi que de crises de dyspnée expiratoire périodiques. A ce stade, les phénomènes initiaux de perturbation de la perméabilité de la membrane cellulaire se produisent.
À la rhinoscopie antérieure et postérieure à ce stade de la maladie, on observe les mêmes changements que lors d’une crise de rhinite saisonnière et les décongestionnants sont actifs vis-à-vis des vaisseaux de la cavité nasale.
Cependant, avec une rhinite allergique persistante plus longue, se produit son deuxième stade, qui se manifeste par les premiers signes de dégénérescence de la muqueuse nasale. Il devient pâle, acquiert une teinte grisâtre, recouverte de formations granulaires, particulièrement visible dans la zone des extrémités avant des corbeaux moyens et inférieurs et de l’extrémité postérieure des corbeilles inférieures. À ce stade, la difficulté de la respiration nasale devient plus ou moins constante, les effets des médicaments vasoconstricteurs sont réduits au minimum, l'odorat est pratiquement absent et les plaintes d'ordre général s'intensifient.
Après un certain temps, calculé sur une période de plusieurs mois à 1-4 ans, des polypes muqueux apparaissent en moyenne au milieu du trajet nasal (stade de polyporose ou rhinite polypeuse) sous la forme de formations en forme de poches translucides accrochées le long de la jambe dans la lumière du passage nasal commun. Le plus souvent, ils semblent aplatis, pris en sandwich entre la paroi latérale du nez et son septum. Les polypes plus âgés sont généralement recouverts d'un mince réseau vasculaire et font germer le tissu conjonctif.
Dans le même temps, le stade de la carnification arrive: les tissus du milieu et surtout du cornet inférieur se densifient, cessent de répondre aux préparations de vasoconstricteur et acquièrent tous les signes de rhinite hypertrophique. Les troisième et quatrième stades sont caractérisés par une congestion nasale constante, une anosmie mécanique et sensorielle et une augmentation des symptômes généraux de la maladie.
Les symptômes courants de la maladie (fatigue, insomnie, rhumes fréquents, sensibilité au refroidissement, etc.) deviennent permanents. Au stade polyproductif, les crises d'asthme bronchique s'intensifient et augmentent. Le rapport temporel entre l'asthme bronchique et le stade de la polyproduction est différent. Souvent, lorsque la lésion primaire se produit, il s’agit du stade de la polyproduction, t C. Syndrome de rhinite allergique. Si le fondement de l'allergie est une genèse non infectieuse, on parle alors d'asthme atopique bronchique. Il convient également de noter que des processus pathologiques similaires de la rhinite allergique se développent dans les sinus paranasaux et le plus souvent au maxillaire, à partir desquels les polypes se prolabiruyut à travers sa fistule jusque dans le passage nasal moyen.
Le traitement de la rhinite allergique implique l’utilisation d’un sédatif anti-allergique, désensibilisant, antihistaminique, vasoconstricteur, anesthésique local et général. Cette liste de médicaments est recommandée par la communauté internationale des rhinologues sous la forme du soi-disant consensus de 1996. Toutefois, malgré ces recommandations et les nombreuses propositions originales de divers auteurs, le traitement des patients souffrant de rhinite allergique reste difficile et n'est pas totalement résolu. La méthode la plus efficace est l’identification et l’élimination de la rhinite vasomotrice causant l’allergène, mais avec une polyallergie et cette méthode devient inefficace, d’autant plus que cette forme de rhinite allergique peut suivre le type de l’allergie rampante, alors que deviennent des substances indifférentes sous l’effet sensibilisant des allergènes. Provoquer des réactions appropriées, parfois hyperergiques.
Qu'est-ce qu'il faut examiner?
Quels tests sont nécessaires?
Qui contacter?
Traitement de la rhinite vasomotrice
Le traitement de la rhinite vasomotrice est principalement symptomatique et vise soit l'utilisation de médicaments sympathomimétiques à effet vasoconstricteur (sanorin, naphthyzine, éphédrine, etc.). Pour les médicaments sont une nouvelle génération de formes de dosage, le principe actif qui sont des substances ayant la propriété de sympathomimétiques, par exemple oxymétazoline (nazivin, nazol), chlorhydrate tetrahydrozoline (Tizin) chlorhydrate xylométazoline (xylométazoline, ksimelin), et d' autres. Toutes ces gouttes de rhinite ont a- l'action adrenomimeticheskim, rétrécissant les vaisseaux périphériques, réduire le gonflement de la muqueuse nasale, l'hyperhémie et l'exsudation. Ils sont indiqués pour la rhinopathie neurovégétative et allergique aiguë, le rhume des foins, la sinusite et leurs complications tubulaires et otiatriques. Appliquez-les sous forme de gouttes et d'aérosols. Les méthodes d'utilisation et les doses sont indiquées dans les annotations correspondantes.
Traitement symptomatique de la rhinite vasomotrice
Le traitement symptomatique devrait également inclure diverses interventions chirurgicales, telles que la destruction mécanique et par ultrasons des plexus vasculaires de la conque nasale inférieure par sous-muqueuse pour la cicatrisation ultérieure, la galvanoplastie de la conque nasale inférieure, l'utilisation de sels de nitrate d'argent cautérisants, etc.
Les éléments de traitement pathogénique de la rhinite vasomotrice contiennent diverses méthodes physiothérapeutiques, à la fois locales et distantes, visant à normaliser l’interaction du vêlage sympathique et parasympathique du SNA, à améliorer la microcirculation, l’activité enzymatique, à renforcer l’oxydation des biosubstrates, à normaliser le fonctionnement des membranes cellulaires, etc. Les méthodes locales incluent l’utilisation de rayons laser à basse énergie, de champs magnétiques constants, etc. Selon la méthode de A.F. Mamedov (19 91), on utilise l'effet combiné de ces facteurs, dans lequel le champ magnétique permanent est dirigé vers l'extérieur sur la pente du nez et l'intérieur est irradié à l'aide d'une zone laser réflexogène de zones réflexogènes des extrémités avant des corbeaux moyens et inférieurs. À distance, on utilise une irradiation laser de la zone de projection du nœud ptéryginique, divers effets physiothérapeutiques sur la région du cou, etc.
Dans le traitement de la forme neurovégétative de la rhinite vasomotrice, l'étude directionnelle du statut neurovégétatif général pour l'identification d'éventuels troubles neurologiques généraux et de troubles névrotiques est importante. Évaluez les conditions de vie et de travail, la présence de mauvaises habitudes, de foyers d'infection chroniques et de maladies des organes internes.
Tous les traitements de la rhinite allergique se divisent en deux catégories: locale et générale, symptomatique et pathogénétique. Si un allergène est trouvé et que le sérum anti-antigène correspondant a été mis au point, on parle alors de traitement étiotrope ou immunologique. Actuellement, il existe un grand nombre de médicaments différents utilisés pour les allergies, en particulier pour la rhinite allergique, dont les détails sont répertoriés dans le registre des médicaments.
Traitement topique de la rhinite vasomotrice
Le traitement topique est principalement symptomatique et seulement partiellement pathogénétique, visant à bloquer les réactions allergiques de nature locale, c’est-à-dire le syndrome nasal d’allergie générale. Les préparations à usage local sont utilisées sous forme de sprays nasaux, moins souvent sous forme de gouttes ou de poudres soufflées dans la cavité nasale. En tant que médicaments à usage local, médicaments à base de chlorhydrate d'azélastine (Allergodil), de lévocabastine, etc.
Allergodil libéré sous la forme d'un spray nasal et de gouttes pour les yeux. Levocabastip est utilisé sous forme de gouttes endoasales et oculaires. Les deux médicaments ont des propriétés anti-allergiques et antihistaminiques, bloquant sélectivement les récepteurs H1. Après administration intranasale, il élimine rapidement les symptômes de la rhinite allergique (démangeaisons dans la cavité nasale, éternuements, rhinorrhée) et améliore la respiration nasale en réduisant le gonflement de la muqueuse nasale. Lorsqu'il est appliqué à la conjonctive réduit les manifestations de la conjonctivite allergique (démangeaisons, larmoiement, rougeur et gonflement des paupières, schmose). En plus des antihistaminiques, en cas de rhinite allergique, l'application locale d'alpha-bloquants (naphtyzine, sanorine, galazoline), ainsi que de nouveaux médicaments à action similaire (spray nasal Dr. Theiss, tezine, xymeine, etc.) est possible.
Chaque médicament utilisé dans les maladies allergiques et autres est caractérisé par des concepts tels que contre-indications, utilisation pendant la grossesse et l'alimentation, effets secondaires, surdose, mesures de précaution, instructions spéciales, compatibilité avec d'autres médicaments, etc., décrits en détail dans leurs manuels respectifs., ouvrages de référence et annotations. Avant d'utiliser un médicament, cette information doit être soigneusement étudiée.
Allergodil en vaporisateur: pour les adultes et les enfants de plus de 6 ans par une injection dans chaque moitié du nez 2 fois par jour. Collyre pour adultes et enfants de plus de 4 ans une goutte le matin et le soir jusqu'à la disparition des symptômes de la maladie.
Lévocabastine: par voie intranasale pour adultes et enfants de plus de 6 ans - 2 inhalations par voie nasale 2 fois par jour (maximum 4 fois par jour). Le traitement continue jusqu'à la disparition des symptômes.
Dr. Theiss spray nasal pour le nez: la base du spray est la kenlométazoline, qui a un effet vasoconstricteur et anti-congestif. Le médicament est injecté dans les deux moitiés du nez pendant l'inhalation à l'aide d'un pulvérisateur spécial, une injection dans chaque moitié du nez 3 à 4 fois par jour pendant 2 nsd.
Nazivin (Oksimstazolin) produite sous forme de gouttes et de pulvérisation. Gouttes nasales: pour les adultes et les enfants de plus de 6 ans, 1 à 2 gouttes dans chaque moitié du nez 2 à 3 fois par jour, solution à 0,05%; enfants de 1 an à 6 ans - 0,025%, jusqu'à 1 an - solution à 0,01%. Spray spray nasal et nasal dosé à 0,5%: pour adultes et enfants de plus de 6 ans - une injection 2-3 fois par jour pendant 3-5 jours.
Tizin (chlorhydrate de tétrahydrozoline) - amine sympathomimétique. Gouttes, aérosol, gel à usage intranasal (0,05-0,1%). Adultes et enfants de plus de 6 ans - 2 à 4 gouttes dans chaque narine au maximum toutes les 3 heures.Il a également une propriété sédative, il est applicable en pédiatrie.
Xymelin (kenlométazoline) stimule les récepteurs alpha-adrénergiques, a un effet vasoconstricteur et anti-congestif rapide et durable. Adultes et enfants de plus de 6 ans - 2 à 3 gouttes d'une solution à 1% ou une injection d'un nébuliseur dans chaque moitié du nez 4 fois par jour. Sein et enfants jusqu'à 6 ans - 1-2 gouttes d'une solution à 0,5% dans chaque narine 1-2 (pas plus de 3) fois par jour. Gel nasal réservé aux adultes et aux enfants de plus de 7 ans - 3 à 4 fois par jour; déposez une petite quantité dans chaque moitié du nez aussi profondément que possible sur les pavés pendant combien de minutes afin que le bâtonnet de coton puisse être facilement retiré.
Au traitement local de la rhinite allergique doit être sélectivement ajouter les médicaments énumérés dans la section sur le traitement de la forme neuro-végétative de la rhinite vasomotrice.
Traitement pathogénique de la rhinite vasomotrice
Le traitement général doit être reconnu comme pathogénétique, et dans les cas où des méthodes immunologiques sont utilisées - et etiotropique. Comme le note A.S. Kiselev (2000), l'immunothérapie spécifique est très efficace, mais ses difficultés résident dans l'isolement en laboratoire de l'allergène actif (antigène), en particulier dans la polyallergie. De plus, l'utilisation de sérums antiallergiques spécifiques peut provoquer des réactions hyperergiques telles que l'anaphylaxie et l'exacerbation de l'asthme atopique. L'immunothérapie n'est donc pas répandue dans notre pays ni à l'étranger. L’utilisation d’un traitement général (oral) repose sur l’hypothèse que la rhinite atopique (saisonnière toute l’année) est une manifestation locale d’une maladie allergique commune. L’utilisation de médicaments dotés de propriétés pharmacologiques appropriées et agissant sur l’ensemble du corps est donc une méthode obligatoire de traitement, et pas seulement les manifestations rhinogènes. Allergies, mais aussi ses manifestations dans d'autres organes et systèmes. La méthode la plus courante d'utilisation des médicaments antiallergiques à effet général est la voie orale. Tous ont un effet pharmacologique presque très similaire.
Parmi les antihistaminiques qui ont trouvé une utilisation répandue au cours du siècle dernier et qui n'ont pas perdu de leur pertinence à notre époque, vous devez spécifier, tels que la diphénhydramine, la diazoline, la suprastine, le tavegil, dont le principal effet pharmacodynamique est le remplacement de l'histamine endogène (source de réactions allergiques) des récepteurs de l'histamine dans les vaisseaux sanguins et bloquer les propriétés pathogènes de l'histamine dans ces récepteurs. Actuellement, de nombreux médicaments de la nouvelle génération ont un effet plus efficace et sont dépourvus des effets indésirables typiques des médicaments de la génération précédente. Les médicaments de nouvelle génération bloquent sélectivement les récepteurs de l'histamine H1, empêchent l'histamine d'agir sur le muscle lisse vasculaire, réduisent la perméabilité capillaire, inhibent l'exsudation et la fonction excrétrice des glandes, réduisent les démangeaisons, la stase capillaire et l'érythème, empêchent le développement et atténuent l'évolution des maladies allergiques.
Médicaments oraux pour le traitement de la rhinite vasomotrice
Astemizol. Indications: rhinite allergique saisonnière et annuelle, conjonctivite allergique, réactions allergiques cutanées, œdème de Quincke, asthme bronchique, etc. Mode d'emploi et posologie: per os à jeun 1 fois par jour; adultes et enfants de plus de 12 ans - 10 mg, enfants de 6 à 12 ans - 5 mg sous forme de comprimés ou de suspensions, jusqu'à 6 ans - 2 mg par 10 kg de poids corporel uniquement sous forme de suspension. La durée maximale de traitement est de 10 jours.
Loratadine. Les indications sont les mêmes que pour l’astémizole; En outre, il est indiqué dans les réactions allergiques aux piqûres d’insectes et dans les réactions pseudo-allergiques aux libaminateurs d’histaminole. Posologie et administration: per os avant les repas. Adultes et enfants (de plus de 12 ans ou d’une masse de plus de 30 kg) - 10 mg (1 comprimé ou 1 cuillère à café de sirop) 1 fois par jour.
Autres médicaments d'action similaire: histalong, dimeboi, clarisens, clariaise, claritine, desloratadine, cystine, ébastine, astafen, ketotif, kétotifène, pseudoéphédrine, etc. D'autres
Médicaments stéroïdes. La corticothérapie générale pour la rhinite allergique est utilisée très rarement, uniquement dans les cas compliqués d'attaques d'asthme bronchique atopique. Elle est l'apanage du pneumologue et pour le choc anaphylactique - le réanimateur. Cependant, l'application topique de koritkoteroidov en association avec un traitement antihistaminique augmente considérablement l'efficacité du traitement de la rhinite allergique, en particulier dans ses formes cliniques sévères. Au cours du siècle dernier, diverses pommades et émulsions contenant des composants stéroïdiens se sont répandues. Actuellement utilisé des médicaments composites plus modernes qui n'ont pas d'effets secondaires inhérents aux stéroïdes utilisés sous forme pure. Ces médicaments comprennent la baconase (dipropionate de béclométhasone), le syntaris (flunisolide), la flicsonase (perméat de fluticasone), etc.
Glucocorticoïde en aérosol à dose de baconase pour usage intranasal. 1 dose contient 50 µg de substance active dipropionate de béclométhasone. Le médicament a des propriétés anti-inflammatoires et anti-allergiques prononcées, élimine le gonflement, l'hyperémie. Il est utilisé pour la prévention et le traitement de la rhinite allergique saisonnière et annuelle. Appliquez seulement deux inhalations par voie nasale dans chaque narine <2 fois par jour. La dose quotidienne maximale est de 8 inhalations par jour.
Sintaris - Aérosol dosé (substance active fluzinolide) d’une préparation de glucocorticoïdes pour administration intranasale, est disponible en flacons de verre de 20 ml (200 doses), équipés d’un dispositif de pulvérisation dosée. Il a un effet décongestionnant, antiexudatif, antiallergique. Il est indiqué en cas de rhinite saisonnière ou annuelle, y compris le rhume des foins. Les adultes nomment 2 injections dans chaque narine 2 fois par jour. Pendant la période d'exacerbation ou en cas de maladie grave - 2 injections dans les deux moitiés du nez 3 fois par jour. Enfants un spray (25 mcg) 1 fois par jour. La dose maximale: adultes - 6, enfants 3 pulvérisations par jour.
Des vaporisateurs nasaux similaires (fliksonaze et fliksotid) à base active de fluticasone donnent le même effet thérapeutique que mentionné; avoir un effet systémique minimal.
À l’heure actuelle, les préparations composites contenant des substances à effet antihistaminique et à action alpha-adrénomimétique, telles que la clarinase et le rhinopront, deviennent courantes.
Clarinese-12 (composition - comprimés contenant 5 mg de loratadine et 120 mg de pseudoéphédrine). Posséder des propriétés antiallergiques et vasoconstricteurs; ils bloquent les récepteurs H1, ont des propriétés décongestionnantes (sulfate de pseudoéphédrine), réduisent l'œdème de la membrane muqueuse des voies respiratoires supérieures du VDP, améliorent leur perméabilité et facilitent la respiration. Appliquer per os, quel que soit le repas, sans mâcher de boisson, boire un verre d'eau. Adultes et enfants âgés de 12 ans et plus - 1 comprimé 1-2 fois par jour.
Rinopront. Les substances actives sont le maléate de carbinoxamine et le chlorhydrate de phényléphrine, qui ont des effets antihistaminiques et antiallergiques. La carbinoxamine réduit la valeur des capillaires de la muqueuse nasale, la phényléphrine a un effet sympathomimétique, provoque une vasoconstriction et réduit le gonflement de la membrane muqueuse. En 10 à 12 heures, élimine le phénomène de rhinite aiguë, de brûlures et de démangeaisons dans les yeux et de sensation de lourdeur dans la tête. Cette forme posologique est utilisée contre le rhume aigu d'origines diverses (vasomoteur, allergique, infectieuse et inflammatoire, avec rhume des foins).
Les adultes et les enfants de plus de 12 ans se voient prescrire 1 capsule 2 fois par jour, à intervalles de 12 heures.S'il est difficile d'avaler, 1 cuillère à soupe de sirop est prescrite 2 fois par jour. Enfants de 1 an à 6 ans - mais 1 cuillère à café de sirop 2 fois par jour, de 6 à 12 ans - 2 cuillères à café 2 fois par jour.
La thérapie locale aux stéroïdes donne des effets en association avec des antihistaminiques et des alpha-bloquants. En règle générale, les corticostéroïdes utilisés pour l'administration topique entrent dans la composition de formes galéniques composites fabriquées selon des prescriptions spéciales ou utilisées sous forme monoforme.
Rinocort de la dernière génération de médicaments doit être noté, dont la base active est un budésonide semi-synthétique de corticostéroïde.
Rinocort - médicament glucocorticoïde pour inhalation; Disponible en aérosol. Il a un effet anti-inflammatoire local, presque sans causer d'effet systémique. Il est indiqué pour la rhinite allergique saisonnière et annuelle, ainsi que pour la prévention de la pollinose et de la récurrence des polypes après une polypotomie. La dose initiale est de 2 injections (100 µg) dans chaque narine matin et soir. Lorsqu'un effet thérapeutique est atteint, la dose peut être réduite.
Plus d'informations sur le traitement


 [
[