Expert médical de l'article
Nouvelles publications
Arthrite psoriasique
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Le rhumatisme psoriasique est une maladie inflammatoire chronique des articulations, de la colonne vertébrale et des enthèses associée au psoriasis. Cette maladie appartient au groupe des spondylarthropathies séronégatives. Un dépistage précoce est effectué par un rhumatologue et/ou un dermatologue parmi les patients atteints de diverses formes de psoriasis, en identifiant activement les signes cliniques et radiologiques caractéristiques d'atteinte des articulations, de la colonne vertébrale et/ou des enthèses. En l'absence de psoriasis, la présence de parents au premier ou au deuxième degré est prise en compte.
Épidémiologie
L’arthrite psoriasique est considérée comme la deuxième maladie inflammatoire articulaire la plus courante après la polyarthrite rhumatoïde; elle est diagnostiquée chez 7 à 39 % des patients atteints de psoriasis.
En raison de l'hétérogénéité clinique du rhumatisme psoriasique et de la sensibilité relativement faible des critères diagnostiques, il est difficile d'estimer précisément la prévalence de cette maladie. L'évaluation est souvent compliquée par l'apparition tardive des signes typiques du psoriasis chez les patients souffrant de rhumatismes inflammatoires.
Selon divers auteurs, l’incidence du rhumatisme psoriasique est de 3,6 à 6,0 pour 100 000 habitants et la prévalence est de 0,05 à 1 %.
Le rhumatisme psoriasique se développe entre 25 et 55 ans. Hommes et femmes sont touchés de manière égale, à l'exception de la spondylarthrite psoriasique, deux fois plus fréquente chez les hommes. Chez 75 % des patients, les lésions articulaires surviennent en moyenne 10 ans (mais pas plus de 20 ans) après l'apparition des premiers signes de lésions cutanées psoriasiques. Chez 10 à 15 % des patients, le rhumatisme psoriasique précède l'apparition du psoriasis, et chez 11 à 15 % des patients, il se développe simultanément avec les lésions cutanées. Il convient de noter que chez la plupart des patients, il n'existe pas de corrélation entre la gravité du psoriasis et celle du processus inflammatoire articulaire, sauf en cas d'apparition simultanée des deux maladies.
Causes l'arthrite psoriasique
Les causes de l’arthrite psoriasique sont inconnues.
Le rôle du traumatisme, de l’infection et de la surcharge neurophysique est discuté en tant que facteurs environnementaux. 24,6 % des patients ont noté un traumatisme au début de la maladie.
 [ 11 ]
[ 11 ]
Pathogénèse
On pense que l’arthrite psoriasique résulte d’interactions complexes entre des facteurs internes (génétiques, immunologiques) et des facteurs environnementaux.
Facteurs génétiques
De nombreuses études indiquent une prédisposition héréditaire au développement du psoriasis et de l’arthrite psoriasique: plus de 40 % des patients atteints de cette maladie ont des parents au premier degré souffrant de psoriasis, et le nombre de cas de ces maladies augmente dans les familles avec des jumeaux identiques ou fraternels.
À ce jour, sept gènes PSORS responsables du développement du psoriasis ont été identifiés, qui sont localisés dans les loci chromosomiques suivants: 6p (gène PSORS1), 17q25 (gène PSORS2), 4q34 (gène PSORS3), lq (gène PSORS4), 3q21 (gène PSORS5), 19p13 (gène PSORS6), 1p (gène PSORS7).
Les résultats du phénotypage immunogénétique des patients atteints de rhumatisme psoriasique sont contradictoires. Des études de population ont révélé une fréquence accrue de détection des gènes du complexe majeur d'histocompatibilité HLA: B13, B17, B27, B38, DR4 et DR7. Chez les patients atteints de rhumatisme psoriasique et présentant des signes radiographiques de sacro-iliite, le gène HLAB27 est plus souvent détecté. Dans la forme polyarticulaire et érosive de la maladie, le gène HLADR4 est plus fréquemment détecté.
Il convient également de noter la présence de gènes non associés au HLA dans la région du complexe majeur d'histocompatibilité, notamment le gène codant pour le TNF-α. L'étude du polymorphisme du gène TNF-α a permis d'établir un lien fiable entre les allèles TNF-α-308, TNF-β+252 et le rhumatisme psoriasique érosif. En cas de maladie précoce, ce fait a une importance pronostique quant à l'apparition rapide de lésions articulaires destructrices, et le portage du TNF-α-238 chez les populations caucasiennes est considéré comme un facteur de risque de développement de la maladie.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Facteurs immunologiques
Le psoriasis et le rhumatisme psoriasique sont considérés comme des maladies causées par des troubles de l'immunité des lymphocytes T. Le rôle principal est attribué au TNF-α, une cytokine pro-inflammatoire clé qui régule les processus inflammatoires par divers mécanismes: expression génétique, migration, différenciation, prolifération cellulaire et apoptose. Il a été démontré que dans le psoriasis, les kératocytes reçoivent un signal d'augmentation de la prolifération lorsque les lymphocytes T libèrent diverses cytokines, dont le TNF-α.
Parallèlement, des taux élevés de TNF-α sont observés dans les plaques psoriasiques elles-mêmes. On pense que le TNF-α favorise la production d'autres cytokines inflammatoires, telles que l'IL-1, l'IL-6, l'IL-8, ainsi que le facteur de stimulation des colonies de granulocytes et de macrophages.
Les manifestations cliniques suivantes sont associées à une concentration élevée de TNF-a dans le sang des patients atteints de rhumatisme psoriasique:
- fièvre;
- enthésopathies;
- ostéolyse;
- l'apparition de changements destructeurs dans les articulations:
- nécrose ischémique.
Au début du rhumatisme psoriasique, l'IL-10, le TNF-α et les métalloprotéinases matricielles sont détectés en concentrations élevées dans le liquide céphalorachidien. Une corrélation directe a été démontrée entre les taux de TNF-α, de métalloprotéinase matricielle de type 1 et les marqueurs de dégradation du cartilage. Une infiltration intensive de lymphocytes T et B, en particulier de lymphocytes T CD8+, a été détectée dans les échantillons de biopsie synoviale des patients. Ils sont également détectés aux sites d'attache des tendons à l'os à un stade précoce de l'inflammation. Les lymphocytes T CD4 produisent d'autres cytokines: l'IL-2, l'interféron Y et la lymphotoxine A, qui sont détectées dans le liquide céphalorachidien et la synovie des patients atteints de cette maladie. Les cas sporadiques fréquents de psoriasis liés à l'infection par le VIH sont l'une des preuves du rôle des cellules CD8/CD4 dans la pathogenèse du rhumatisme psoriasique.
Récemment, la question des causes du remodelage osseux accru dans le rhumatisme psoriasique, se manifestant par une résorption des phalanges terminales des doigts, la formation d'importantes érosions articulaires excentriques et une déformation caractéristique en « crayon dans une coupe », a été débattue. Lors d'une biopsie osseuse, un grand nombre d'ostéoclastes multinucléés ont été détectés dans les zones de résorption. La transformation des cellules précurseurs des ostéoclastes en ostéoclastes nécessite deux molécules de signalisation: le facteur de stimulation des colonies de macrophages, qui stimule la formation de colonies de macrophages, précurseurs des ostéoclastes, et la protéine RANKL (récepteur activateur du ligand NF-KB), qui déclenche leur différenciation en ostéoclastes. Cette dernière possède un antagoniste naturel, l'ostéoprotégérine, qui bloque les réactions physiologiques de RANKL. On suppose que le mécanisme d'ostéoclastogenèse est contrôlé par le rapport entre l'activité de RANKL et celle de l'ostéoprotégérine. Normalement, ils devraient être en équilibre; lorsque le rapport RANKL/ostéoprotégérine est perturbé en faveur de RANKL, une formation incontrôlée d'ostéoclastes se produit. Les biopsies synoviales de patients atteints de rhumatisme psoriasique ont mis en évidence une augmentation du taux de RANKL et une diminution du taux d'ostéoprotégérine, ainsi qu'une augmentation du taux de monocytes CD14 circulants, précurseurs des ostéoclastes, dans le sérum sanguin.
Le mécanisme de la périostite et de l'ankylose dans le rhumatisme psoriasique n'est pas encore élucidé; l'implication du facteur de croissance transformant b, du facteur de croissance endothélial vasculaire et de la protéine morphogénique osseuse est suggérée. Une expression accrue du facteur de croissance transformant b a été observée dans la synovie de patients atteints de rhumatisme psoriasique. Lors d'une expérience sur des animaux, la protéine morphogénique osseuse (en particulier de type 4), agissant de concert avec le facteur de croissance endothélial vasculaire, a favorisé la prolifération du tissu osseux.
Symptômes l'arthrite psoriasique
Les principaux symptômes cliniques du rhumatisme psoriasique:
- psoriasis de la peau et/ou des ongles;
- lésion de la moelle épinière;
- lésion de l'articulation sacro-iliaque;
- enthésite.
Psoriasis de la peau et des ongles
Les lésions cutanées psoriasiques peuvent être limitées ou étendues; certains patients souffrent d’érythrodermie psoriasique.
La localisation principale des plaques psoriasiques:
- cuir chevelu;
- zone des articulations du coude et du genou;
- région du nombril;
- zones axillaires; o pli interfessier.
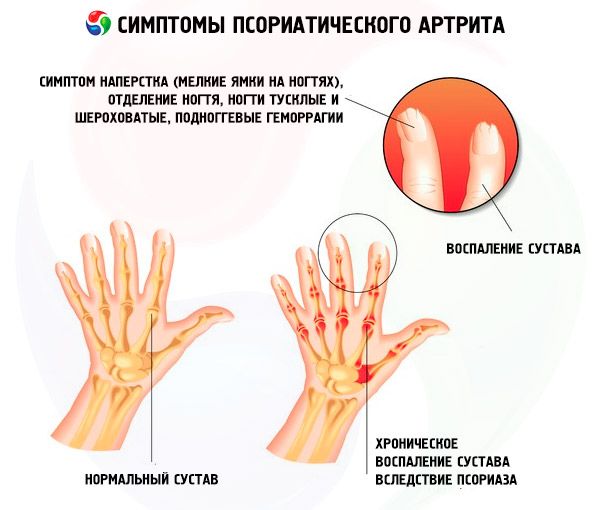
L'une des manifestations courantes du psoriasis, en plus des éruptions cutanées sur la peau du tronc et du cuir chevelu, est le psoriasis des ongles, qui peut parfois être la seule manifestation de la maladie.
Les manifestations cliniques du psoriasis unguéal sont variées. Les plus courantes sont:
- psoriasis en dé à coudre;
- onycholyse:
- hémorragies sous-unguéales, qui sont basées sur une papillomatose des papilles avec vaisseaux terminaux dilatés (synonyme d'érythème psoriasique sous-unguéal, « taches d'huile »);
- hyperkératose sous-unguéale.
Arthrite psoriasique périphérique
L'apparition de la maladie peut être aiguë ou progressive. Chez la plupart des patients, elle ne s'accompagne pas de raideur matinale; pendant longtemps, elle peut être limitée et localisée à une ou plusieurs articulations, telles que:
- articulations interphalangiennes des mains et des pieds, en particulier les distales;
- métacarpo-phalangien;
- métatarsophalangien;
- temporo-mandibulaire;
- poignet;
- cheville;
- coude;
- genou.
Moins souvent, l’arthrite psoriasique peut débuter par des lésions des articulations de la hanche.
Souvent, les nouvelles articulations sont atteintes de manière asymétrique, au niveau des articulations des mains, de manière aléatoire (chaotique). Signes caractéristiques d'une inflammation articulaire périphérique:
- atteinte des articulations interphalangiennes distales des mains et des pieds avec formation d'une déformation en « forme de radis »; o dactylite;
- arthrite psoriasique axiale avec phénomènes périarticulaires (atteinte simultanée de trois articulations d'un doigt: articulations métacarpophalangiennes ou métatarsophalangiennes, interphalangiennes proximales et distales avec une coloration cyanotique-violette particulière de la peau au-dessus des articulations touchées).
Chez 5 % des patients, on observe une forme mutilante (ostéolytique), signe distinctif du rhumatisme psoriasique. Elle se manifeste extérieurement par un raccourcissement des doigts et des orteils dû à la résorption des phalanges terminales. Dans ce cas, on observe de multiples subluxations multidirectionnelles des doigts, ainsi qu'un symptôme de relâchement du doigt. L'ostéolyse touche également les os du poignet, les articulations interphalangiennes des mains et des pieds, les apophyses styloïdes du cubitus et les têtes des articulations temporo-mandibulaires.
La dactylite est présente chez 48 % des patients atteints de rhumatisme psoriasique, dont 65 % présentent une atteinte des orteils, avec apparition ultérieure de signes radiographiques de destruction des surfaces articulaires. On pense que la dactylite se développe à la fois en raison d'une inflammation des tendons fléchisseurs et d'une inflammation des articulations interphalangiennes, métatarsophalangiennes ou métacarpophalangiennes/métatarsophalangiennes d'un doigt. Manifestations cliniques de la dactylite aiguë:
- douleur intense;
- gonflement, œdème de tout le doigt;
- limitation douloureuse de la mobilité, principalement due à la flexion.
Associé à des phénomènes périarticulaires, le processus inflammatoire axial des articulations entraîne une déformation des doigts en forme de saucisse. La dactylite peut être non seulement aiguë, mais aussi chronique. Dans ce cas, on observe un épaississement du doigt sans douleur ni rougeur. Une dactylite persistante sans traitement adéquat peut entraîner la formation rapide de contractures en flexion des doigts et des limitations fonctionnelles des mains et des pieds.
Spondylarthrite
Elle survient chez 40 % des patients atteints de rhumatisme psoriasique. La spondylarthrite est souvent asymptomatique, tandis que les lésions rachidiennes isolées (sans signes d'inflammation articulaire périphérique) sont très rares: elles ne surviennent que chez 2 à 4 % des patients. Les modifications sont localisées au niveau des articulations sacro-iliaques, de l'appareil ligamentaire de la colonne vertébrale, avec formation de syndesmophytes et d'ossifications paravertébrales.
Les manifestations cliniques sont similaires à celles de la maladie de Bechterew. Une douleur inflammatoire et une raideur sont caractéristiques, pouvant survenir dans n'importe quelle partie de la colonne vertébrale (région thoracique, lombaire, cervicale ou sacrée). Chez la plupart des patients, les modifications vertébrales n'entraînent pas de troubles fonctionnels significatifs. Cependant, 5 % des patients développent un tableau clinique et radiologique typique de la spondylarthrite ankylosante, pouvant aller jusqu'à la formation d'une « bâtonnet de bambou ».
Enthésite (enthésopathie)
L'épthèse est le site d'attache des ligaments, des tendons et de la capsule articulaire à l'os, l'enthésite est une manifestation clinique fréquente de l'arthrite psoriasique, se manifestant par une inflammation aux sites d'attache des ligaments et des tendons aux os avec résorption ultérieure de l'os sous-chondral.
Les localisations les plus typiques de l'enthésite:
- la surface postéro-supérieure du calcanéum directement au niveau du site d'attache du tendon d'Achille;
- le lieu d'attache de l'aponévrose plantaire au bord inférieur de la tubérosité calcanéenne;
- tubérosité tibiale;
- le site d'attache des muscles de la coiffe des rotateurs de l'épaule (dans une moindre mesure).
Des enthèses d'autres localisations peuvent également être impliquées:
- 1ère articulation costochondrale droite et gauche;
- 7ème articulation costochondrale droite et gauche;
- Épines iliaques postéro-supérieures et antéro-supérieures;
- Crête iliaque;
- Processus épineux de la 5e vertèbre lombaire.
Radiologiquement, l'enthésite se manifeste par une périostite, des érosions et des ostéophytes.
Où est-ce que ça fait mal?
Formes
Il existe cinq principales variantes cliniques du rhumatisme psoriasique.
- Arthrite psoriasique des articulations interphalangiennes distales des mains et des pieds.
- Mono/aligoarthrite asymétrique.
- Rhumatisme psoriasique mutilant (ostéolyse des surfaces articulaires avec développement d'un raccourcissement des doigts et/ou des pieds).
- Polyarthrite symétrique (variante « rhumatoïde-like »).
- Spondylarthrite psoriasique.
La répartition dans les groupes cliniques spécifiés est effectuée sur la base des caractéristiques suivantes.
- Lésions prédominantes des articulations interphalangiennes distales: plus de 50 % du nombre total d'articulations est constitué des articulations interphalangiennes distales des mains et des pieds.
- Oligoarthrite/polyarthrite: l'atteinte de moins de 5 articulations est définie comme une oligoarthrite, 5 articulations ou plus comme une polyarthrite.
- Rhumatisme psoriasique mutilant: détection de signes d'ostéolyse (radiologiques ou cliniques) à l'examen.
- Spondylarthrite psoriasique: douleur inflammatoire de la colonne vertébrale et localisation dans l'une des trois sections - lombaire, thoracique ou cervicale, diminution de la mobilité de la colonne vertébrale, détection de signes radiologiques de sacro-iliite, y compris la sacro-iliite isolée.
- Polyarthrite symétrique: plus de 50 % des articulations touchées (petites articulations appariées des mains et des pieds).
Diagnostics l'arthrite psoriasique
Le diagnostic est posé sur la base de la détection d'un psoriasis de la peau et/ou des ongles chez le patient ou ses proches (selon le patient), de lésions caractéristiques des articulations périphériques, de signes de lésions de la colonne vertébrale, des articulations sacro-iliaques et d'enthésopathies.
Lors de l'entretien avec un patient, il est nécessaire d'établir ce qui a précédé la maladie, en particulier s'il y avait des plaintes du tractus gastro-intestinal ou du système génito-urinaire, des yeux (conjonctivite), ce qui est nécessaire pour le diagnostic différentiel avec d'autres maladies du groupe des spondylarthropathies séronégatives, en particulier avec l'inflammation réactive post-entérocolitique ou urogène des articulations, la maladie de Reiter (séquence d'atteinte articulaire, présence de plaintes de la colonne vertébrale, des articulations sacro-iliaques).
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Diagnostic clinique du rhumatisme psoriasique
Lors de l'inspection, faites attention à:
- la présence de psoriasis cutané dans une localisation caractéristique:
- cuir chevelu, derrière les oreilles:
- zone du nombril:
- zone périnéale:
- pli interfessier;
- aisselles;
- et/ou la présence de psoriasis des lèvres.
Lors de l'examen des articulations, des signes caractéristiques du rhumatisme psoriasique sont révélés:
- dactylite;
- inflammation des articulations interphalangiennes distales.
Palpez les sites d’attache du tendon.
La présence ou l'absence de signes cliniques de sacro-iliite est déterminée par une pression directe ou latérale sur les ailes des os iliaques et la mobilité de la colonne vertébrale est déterminée.
L'état des organes internes est évalué conformément aux règles thérapeutiques générales.
Diagnostic en laboratoire du rhumatisme psoriasique
Il n’existe pas de tests de laboratoire spécifiques pour le rhumatisme psoriasique.
Une dissociation entre l'activité clinique et les paramètres biologiques est souvent observée. Le RF est généralement absent. Cependant, le RF est détecté chez 12 % des patients atteints de rhumatisme psoriasique, ce qui complique le diagnostic, mais ne justifie pas de le reconsidérer.
L'analyse du liquide céphalo-rachidien ne donne pas de résultats spécifiques; dans certains cas, une cytose élevée est détectée.
L'activité de l'inflammation articulaire périphérique dans le rhumatisme psoriasique est évaluée par le nombre d'articulations douloureuses et enflammées, le niveau de CRP, la gravité de la douleur articulaire et l'activité de la maladie.
Diagnostic instrumental de l'arthrite psoriasique
Les données d'examen radiographique des mains, des pieds, du bassin et de la colonne vertébrale sont d'une grande aide au diagnostic, car elles révèlent des signes caractéristiques de la maladie, tels que:
- ostéolyse des surfaces articulaires avec formation de modifications de type « crayon dans un verre »;
- grandes érosions excentriques;
- résorption des phalanges terminales des doigts;
- proliférations osseuses:
- sacro-iliite bilatérale asymétrique:
- ossifiés paravertébraux, syndesmophytes.
Différents auteurs ont proposé des variantes de critères de classification qui prennent en compte les manifestations les plus frappantes du rhumatisme psoriasique, telles que:
- psoriasis confirmé de la peau ou des ongles chez le patient ou ses proches;
- arthrite psoriasique périphérique asymétrique avec atteinte prédominante des articulations des membres inférieurs:
- hanche,
- genou.
- cheville,
- métatarsophalangien,
- articulations du tarse,
- articulations interphalangiennes des orteils.
- maladie de l'articulation interphalangienne distale,
- présence de dactylite,
- douleur inflammatoire de la colonne vertébrale,
- maladie de l'articulation sacro-iliaque,
- enthésopathies;
- signes radiographiques d’ostéolyse;
- présence de proliférations osseuses;
- absence de la Fédération de Russie.
En 2006, le Groupe d'étude international sur le rhumatisme psoriasique a proposé les critères CASPAR (Classification Criteria for Psoriatic Arthritis) comme critères diagnostiques. Le diagnostic peut être établi en présence d'une maladie articulaire inflammatoire (lésions de la colonne vertébrale ou des enthèses) et d'au moins trois des cinq signes suivants.
- Présence de psoriasis, antécédents de psoriasis ou antécédents familiaux de psoriasis.
- La présence de psoriasis est définie comme une lésion psoriasique de la peau ou du cuir chevelu confirmée par un dermatologue ou un rhumatologue.
- Les antécédents de psoriasis peuvent être obtenus auprès du patient, de son médecin de famille, d'un dermatologue ou d'un rhumatologue. Des antécédents familiaux de psoriasis se définissent par la présence de psoriasis chez des parents au premier ou au deuxième degré (selon le patient).
- Lésions typiques du psoriasis des plaques unguéales: onycholyse, « signe du dé à coudre » ou hyperkératose - enregistrées lors de l'examen physique.
- Résultat de test RF négatif utilisant une méthode autre que le test au latex: ELISA en phase solide ou néphélométrie est préférable.
- Dactylite au moment de l'examen (définie comme un gonflement de tout le doigt) ou antécédents de dactylite enregistrés par un rhumatologue.
- Preuve radiographique de prolifération osseuse (ossification des marges articulaires), excluant la formation d'ostéophytes, sur les radiographies des mains et des pieds.
Indications de consultation avec d'autres spécialistes
L'arthrite psoriasique est souvent associée à des maladies telles que:
- hypertension;
- maladie cardiaque ischémique;
- diabète sucré.
Si des signes des maladies ci-dessus apparaissent, les patients doivent consulter les spécialistes appropriés: cardiologue, endocrinologue.
En cas de développement de signes de destruction progressive et de déformation des articulations des mains, de nécrose ischémique des articulations de soutien (hanche, genou), une consultation avec un chirurgien orthopédiste est indiquée pour décider de la réalisation d'endoprothèses,
Exemple de formulation de diagnostic
- Rhumatisme psoriasique, monoarthrite de l'articulation du genou, activité modérée, stade II, insuffisance fonctionnelle 2. Psoriasis, forme limitée.
- Arthrite psoriasique, polyarthrite chronique asymétrique avec atteinte prédominante des articulations des pieds, activité élevée, stade III, insuffisance fonctionnelle 2.
- Spondylarthrite psoriasique, sacro-iliite bilatérale asymétrique, stade 2 à droite, stade 3 à gauche. Ossification paravertébrale au niveau de Th10-11. Psoriasis étendu, psoriasis unguéal.
Pour déterminer l'activité, le stade radiographique et l'insuffisance fonctionnelle, les mêmes méthodes sont actuellement utilisées que pour la polyarthrite rhumatoïde.
Qu'est-ce qu'il faut examiner?
Comment examiner?
Diagnostic différentiel
Contrairement à la polyarthrite rhumatoïde, l’arthrite psoriasique se caractérise par l’absence de raideur articulaire matinale prononcée, de lésions articulaires symétriques, de lésions fréquentes des articulations interphalangiennes distales des mains et des pieds et l’absence de RF dans le sang.
L'arthrose érosive des articulations interphalangiennes distales des mains avec synovite réactive peut également ressembler à un rhumatisme psoriasique (forme distale). Cependant, en règle générale, l'arthrose ne s'accompagne pas de modifications inflammatoires sanguines, de signes de lésions rachidiennes (douleurs inflammatoires dans n'importe quelle partie de la colonne vertébrale), ni de psoriasis cutané et unguéal. Contrairement à la maladie de Bechterew, la spondylarthrite psoriasique ne s'accompagne pas de troubles fonctionnels importants, est souvent asymptomatique. La sacro-iliite est asymétrique, progresse souvent lentement, et des ossifications paravertébrales grossières sont détectées sur les radiographies de la colonne vertébrale.
Le rhumatisme psoriasique présente certaines difficultés de différenciation, s'il s'accompagne d' une kératodermie palmoplantaire ou d'une atteinte unguéale. La différenciation de ces maladies doit reposer sur la nature de la lésion cutanée, ainsi que sur le lien chronologique entre l'apparition de l'inflammation articulaire et l'infection urogénitale et intestinale aiguë. Dans le rhumatisme psoriasique, l'éruption cutanée est persistante. Les patients présentent souvent une hyperuricémie, ce qui nécessite d'exclure une goutte. L' examen du liquide céphalorachidien et la biopsie tissulaire (en présence de tophus) pour détecter des cristaux d'acide urique peuvent être utiles au diagnostic.
Qui contacter?
Traitement l'arthrite psoriasique
L'objectif du traitement est d'avoir un impact adéquat sur les principales manifestations cliniques du rhumatisme psoriasique:
- psoriasis de la peau et des ongles;
- spondylarthrite;
- dactylite;
- enthésite.
Indications d'hospitalisation
Les indications d'hospitalisation sont:
- cas complexes de diagnostic différentiel;
- lésions articulaires poly- ou oligoarticulaires;
- arthrite psoriasique récurrente des articulations du genou; nécessité d'injection dans les articulations des membres inférieurs;
- sélection du traitement DMARD;
- mener une thérapie avec des agents biologiques;
- évaluation de la tolérance du traitement précédemment prescrit.
Traitement non médicamenteux du rhumatisme psoriasique
L’utilisation d’un ensemble d’exercices thérapeutiques à l’hôpital et à domicile est particulièrement importante pour les patients atteints de spondylarthrite psoriasique afin de réduire la douleur, la raideur et d’augmenter la mobilité globale.
Pour les patients peu actifs, un traitement thermal utilisant des bains de sulfure d'hydrogène et de radon est recommandé.
Traitement médicamenteux du rhumatisme psoriasique
Le traitement standard du rhumatisme psoriasique comprend les AINS, les ARMM et les injections intra-articulaires de GC.
AINS
Le diclofénac et l'indométacine sont principalement utilisés à des doses thérapeutiques moyennes. Récemment, les AINS sélectifs ont été largement utilisés en rhumatologie pratique pour réduire les effets indésirables gastro-intestinaux.
Glucocorticoïdes systémiques
Il n'existe aucune preuve de leur efficacité d'après les résultats d'études contrôlées sur le rhumatisme psoriasique, hormis l'avis d'experts et la description d'observations cliniques individuelles. L'utilisation de glucocorticoïdes est déconseillée en raison du risque d'exacerbation du psoriasis.
L'administration intra-articulaire de glucocorticostéroïdes est utilisée dans la forme mono-oligoarticulaire de l'arthrite psoriasique, ainsi que pour réduire la gravité des symptômes de la sacro-iliite en administrant des glucocorticostéroïdes dans les articulations sacro-iliaques.
Médicaments anti-inflammatoires de base
Sulfasalazine: efficace contre les symptômes de l'inflammation articulaire, mais n'inhibe pas le développement des signes radiographiques de destruction articulaire, généralement bien tolérée par les patients, prescrite à la dose de 2 g/jour.
Méthotrexate: Deux études contrôlées contre placebo ont été menées. L’une a démontré l’efficacité du méthotrexate administré par voie intraveineuse à une dose de 1 à 3 mg/kg de poids corporel, une autre l’efficacité du méthotrexate administré par voie orale à une dose de 7,5 à 15 mg/semaine, et une troisième a montré une efficacité supérieure du méthotrexate à une dose de 7,5 à 15 mg/semaine par rapport à la ciclosporine A à une dose de 3 à 5 mg/kg. Le méthotrexate a eu un effet positif sur les principales manifestations cliniques du rhumatisme psoriasique et du psoriasis, mais n’a pas inhibé l’apparition de signes radiographiques de destruction articulaire.
Lorsque le méthotrexate a été utilisé à fortes doses, un patient est décédé d’une aplasie de la moelle osseuse.
Ciclosporine: Aucune étude contrôlée contre placebo n’a été menée. Des études comparatives contrôlées portant sur la ciclosporine à la dose de 3 mg/kg par jour et d’autres traitements de fond ont montré un effet positif sur les manifestations cliniques de l’inflammation articulaire et du psoriasis, évalué par l’évaluation globale de l’activité du rhumatisme psoriasique par le médecin et le patient (effet total moyen). Après un suivi de deux ans, un ralentissement de la progression des signes radiographiques d’atteinte articulaire a été observé.
Léflunomide: l’efficacité du médicament a été démontrée lors d’une étude internationale contrôlée en double aveugle. Le léflunomide a eu un effet positif sur l’évolution du rhumatisme psoriasique, selon le nombre d’articulations douloureuses et gonflées, et l’évaluation globale de l’activité de la maladie par le médecin et le patient. Chez 59 % des patients, le traitement a permis une amélioration selon les critères d’efficacité thérapeutique PsARC (Psoriatic Arthritis Response Criteria), les principaux indicateurs de qualité de vie se sont améliorés et la gravité du psoriasis a diminué (faible effet global). Parallèlement, le léflunomide a ralenti le développement des lésions articulaires destructrices.
Le médicament est prescrit par voie orale à la dose de 100 mg/jour pendant les trois premiers jours, puis 20 mg/jour.
Les sels d’or et les médicaments à base d’aminoquinoléine (hydroxychloroquine, chloroquine) sont inefficaces contre l’arthrite psoriasique.
Inhibiteurs du TNF-a
Indications d'utilisation des inhibiteurs du TNF-α: absence d'effet du traitement par DMARD, en association ou séparément, à doses thérapeutiques adéquates:
- activité constante et élevée de la maladie (le nombre d'articulations douloureuses est supérieur à trois, le nombre d'articulations enflées est supérieur à trois, la dactylite est comptée comme une articulation);
- dactylite aiguë;
- enthésopathie généralisée;
- spondylarthrite psoriasique.
L'efficacité de l'infliximab dans le traitement de l'arthrite psoriasique a été confirmée par des études multicentriques, contrôlées par placebo et randomisées, IMPACT et IMPACT-2 (Infliximab Multinational Psoriatic Arthritis Controlled Trial), qui ont inclus plus de 300 patients.
L'infliximab est administré à la dose de 3 à 5 mg/kg en association avec le méthotrexate ou en monothérapie (en cas d'intolérance ou de contre-indications à l'utilisation du méthotrexate) selon le schéma thérapeutique standard.
L'algorithme thérapeutique du rhumatisme psoriasique dépend des manifestations cliniques. La séquence de prescription des principaux groupes de médicaments est également étudiée.
- Arthrite psoriasique périphérique:
- AINS;
- ARMM;
- administration intra-articulaire de glucocorticoïdes;
- Inhibiteurs du TNF et (infliximab).
- Psoriasis de la peau et des ongles:
- onguents stéroïdes;
- Thérapie PUVA;
- utilisation systémique du méthotrexate;
- utilisation systémique de la cyclosporine;
- Inhibiteurs du TNF-a (infliximab).
- Spondylarthrite psoriasique:
- AINS;
- injection de glucocorticoïdes dans les articulations sacro-iliaques;
- thérapie pulsée avec des glucocorticoïdes;
- Inhibiteurs du TNF-a (infliximab).
- Dactylite:
- AINS;
- administration intra-articulaire ou périarticulaire de glucocorticoïdes;
- Inhibiteurs du TNF-a (infliximab).
- Enthésite:
- AINS;
- administration périarticulaire de glucocorticoïdes;
- Inhibiteurs du TNF-a (infliximab).
Traitement chirurgical du rhumatisme psoriasique
Un traitement chirurgical est nécessaire en cas de lésions destructives des grandes articulations de soutien (genou, hanche, main et pied) accompagnées de troubles fonctionnels prononcés. Dans ces cas, des endoprothèses de la hanche et du genou, ainsi que des interventions de reconstruction des mains et des pieds sont réalisées. Les processus inflammatoires persistants des articulations du genou justifient une synovectomie chirurgicale ou arthroscopique.
Périodes approximatives d'incapacité de travail
La durée de l’invalidité due au rhumatisme psoriasique est de 16 à 20 jours.
Gestion ultérieure
Après sa sortie de l'hôpital, le patient doit être sous la surveillance d'un rhumatologue et d'un dermatologue sur son lieu de résidence afin de surveiller la tolérance et l'efficacité du traitement, de traiter rapidement les exacerbations des processus inflammatoires dans les articulations et d'évaluer la nécessité d'une thérapie biologique.
Que doit savoir un patient sur le rhumatisme psoriasique?
Dès les premiers signes d'inflammation articulaire, un patient atteint de psoriasis doit consulter un rhumatologue. Si vous avez reçu un diagnostic de rhumatisme psoriasique, mais qu'un traitement adéquat et rapide est mis en place, vous pouvez maintenir votre activité et votre capacité de travail pendant de nombreuses années. Le choix du programme thérapeutique dépend de la forme clinique de la maladie, de l'activité du processus inflammatoire au niveau des articulations et de la colonne vertébrale, et de la présence de maladies concomitantes. Pendant le traitement, veillez à respecter scrupuleusement toutes les recommandations du rhumatologue et du dermatologue, et consultez régulièrement un médecin pour contrôler l'efficacité et la tolérance de tous les médicaments prescrits.
Plus d'informations sur le traitement
Médicaments
Prévoir
Si l'arthrite psoriasique progresse rapidement, accompagnée de l'apparition de modifications érosives avec altération significative de la fonction articulaire, notamment en cas de forme mutilante de la maladie ou de développement d'une nécrose ischémique des grosses articulations (de soutien), le pronostic de la maladie sera grave.
Le taux de mortalité standard combiné parmi les patients est supérieur à celui de la population en moyenne de 60 % et est de 1,62 (1,59 chez les femmes et 1,65 chez les hommes).
 [ 50 ]
[ 50 ]

