Expert médical de l'article
Nouvelles publications
Obstruction intestinale
Dernière revue: 12.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
L'occlusion intestinale est une pathologie grave caractérisée par une obstruction complète du transit intestinal. Les symptômes d'une occlusion intestinale comprennent des douleurs spasmodiques, des vomissements, des ballonnements et un retard de la libération des gaz. Le diagnostic est clinique et confirmé par une radiographie abdominale. Le traitement de l'occlusion intestinale comprend une perfusion intensive, une aspiration nasogastrique et, dans la plupart des cas d'occlusion complète, une intervention chirurgicale.
Causes obstruction intestinale
| Localisation | Raisons |
| Côlon | Tumeurs (généralement dans l'angle splénique ou le côlon sigmoïde), diverticulose (généralement dans le côlon sigmoïde), volvulus du sigmoïde ou du cæcum, coprostase, maladie de Hirschsprung |
| Duodénum | |
| Adultes | Cancer du duodénum ou de la tête du pancréas |
| Nouveau-nés | Atrésie, volvulus, bandes, pancréas annulaire |
| Jéjunum et iléon | |
| Adultes | Hernies, adhérences (fréquentes), tumeurs, corps étranger, diverticule de Meckel, maladie de Crohn (rare), infestation par les ascaris, volvulus intestinal, invagination due à une tumeur (rare) |
| Nouveau-nés | Iléus méconial, volvulus ou malrotation de l'intestin, atrésie, invagination intestinale |
Pathogénèse
En général, les principales causes d'obstruction mécanique sont les adhérences abdominales, les hernies et les tumeurs. D'autres causes incluent la diverticulite, les corps étrangers (y compris les calculs biliaires), le volvulus (retournement de l'intestin autour du mésentère), l'invagination (insertion d'un intestin dans un autre) et la coprostase. Certaines zones de l'intestin sont affectées différemment.
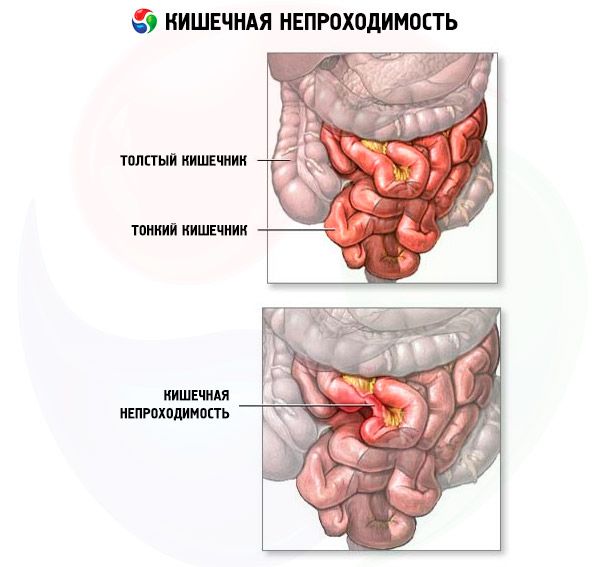
Selon le mécanisme d'apparition, l'occlusion intestinale se divise en deux types: dynamique (spastique et paralytique) et mécanique (obstructive – lorsque la lumière intestinale est obstruée par une tumeur, des matières fécales ou des calculs biliaires, et strangulation, compression des vaisseaux et des nerfs du mésentère intestinal due à une strangulation, un volvulus ou une nodulation). En cas de maladie adhésive et d'invagination, une occlusion intestinale mixte survient, car il y a à la fois obstruction et strangulation. Par degré, elle est complète et partielle.
En cas d'occlusion mécanique simple, l'obstruction se produit sans composante vasculaire. Les liquides et les aliments pénétrant dans l'intestin, les sécrétions digestives et les gaz s'accumulent au-dessus de l'obstruction. Le segment proximal de l'intestin se dilate et le segment distal s'affaisse. Les fonctions sécrétoires et absorbantes de la muqueuse diminuent, et la paroi intestinale devient œdémateuse et congestionnée. Une distension intestinale importante progresse constamment, augmentant le péristaltisme et les troubles de la sécrétion, ainsi que le risque de déshydratation et de développement d'une obstruction par strangulation.
L'iléus étranglant est une obstruction avec altération du flux sanguin; il survient chez jusqu'à 25 % des patients présentant une occlusion de l'intestin grêle. Il est généralement associé à une hernie, un volvulus et une invagination. L'iléus étranglant peut évoluer vers un infarctus et une gangrène en moins de 6 heures. Le flux sanguin veineux est initialement perturbé, suivi par le flux sanguin artériel, entraînant une ischémie rapide de la paroi intestinale. L'intestin ischémique devient œdémateux et hémorragique, entraînant gangrène et perforation. L'étranglement est rare en cas d'occlusion du gros intestin (sauf en cas de volvulus).
Une perforation peut survenir dans une zone ischémique de l'intestin (typique de l'intestin grêle) ou en cas de dilatation importante. Le risque de perforation est très élevé si le diamètre du cæcum est dilaté de plus de 13 cm. Une perforation tumorale ou diverticulaire peut survenir au niveau du site d'obstruction.
Symptômes obstruction intestinale
Les symptômes sont polymorphes, ils dépendent du type et de la hauteur de la lésion intestinale (plus elle est haute, plus le tableau est lumineux et plus le changement de stade est rapide), du stade de la maladie.
Le symptôme principal est la douleur: contractions, assez vives, en constante augmentation, initialement dans la zone d'obstruction intestinale, mais peuvent ne pas avoir de localisation constante, puis dans tout l'abdomen, deviennent constantes et sourdes, et disparaissent pratiquement dans la phase terminale.
Les flatulences (ballonnements) sont plus prononcées dans la forme obstructive. Bien qu'elles surviennent dans tous les types, elles déterminent l'asymétrie de l'abdomen à l'examen: dans la forme dynamique du gros intestin, les ballonnements sont uniformes sur tout l'abdomen, dans l'intestin grêle, plus souvent localisés dans une seule zone (dans l'intestin grêle, à l'étage supérieur, en cas de volvulus, dans la partie médiane, et dans l'invagination, dans la moitié droite). La rétention de selles et de gaz au début de la maladie peut ne pas se manifester, en particulier en cas d'occlusion intestinale haute, car les selles et les gaz quittent les parties distales de l'intestin, parfois même spontanément ou lors de lavements. En revanche, les vomissements sont plus caractéristiques de l'occlusion intestinale haute: ils apparaissent plus rapidement et sont plus intenses. Les vomissements contiennent initialement du contenu gastrique mélangé à de la bile, puis du contenu apparaît, et enfin, le vomi acquiert une odeur fécale. L'apparition de vomissements continus et sans soulagement est plus caractéristique des formes obstructives et adhésives.
Le péristaltisme dépend de la forme et du stade. Dans les formes obstructives et mixtes, un hyperpéristaltisme est initialement observé, parfois audible à distance et visible à l'œil nu, accompagné d'une douleur accrue. Lorsque le processus est localisé dans l'intestin grêle, il survient précocement, simultanément avec des douleurs, fréquentes et brèves, dans le côlon. Le péristaltisme s'intensifie plus tard, parfois dès le deuxième jour, les crises étant rares, longues ou ondulatoires. Le péristaltisme est particulièrement clairement identifié par l'auscultation abdominale. Progressivement, il diminue et, avec le début de l'intoxication, il s'arrête et n'est même pas détecté par l'auscultation. Un signe de transition du stade neuroréflexe à l'intoxication est l'apparition d'une langue sèche, parfois teintée d'un rouge vif dû à la déshydratation et à la chloropénie.
Les symptômes d'occlusion intestinale apparaissent peu après le début de la maladie: douleurs spasmodiques dans la région ombilicale ou épigastrique, vomissements et, en cas d'occlusion complète, ballonnements. Les patients présentant une occlusion partielle peuvent présenter une diarrhée. Une douleur intense et constante suggère le développement d'un syndrome de strangulation. En l'absence de strangulation, la douleur n'est pas ressentie à la palpation. Un péristaltisme hyperactif et à haute fréquence est caractéristique, avec des périodes coïncidant avec des crises spasmodiques. Parfois, des anses intestinales dilatées sont palpées. Avec le développement d'un infarctus, l'abdomen devient douloureux et les bruits péristaltiques ne sont pas audibles à l'auscultation ou sont fortement atténués. L'apparition d'un choc et d'une oligurie est un symptôme défavorable indiquant une occlusion obstructive avancée ou une strangulation.
Les signes d'occlusion intestinale du côlon sont moins prononcés et se développent progressivement que ceux d'une occlusion de l'intestin grêle. Un retard progressif des selles est caractéristique, entraînant leur retard complet et une distension abdominale. Des vomissements peuvent survenir, mais ils ne sont pas typiques (généralement plusieurs heures après l'apparition des autres symptômes). Les douleurs spasmodiques dans le bas-ventre sont réflexes et sont causées par l'accumulation de selles. L'examen physique révèle un abdomen distendu caractéristique avec un gargouillement sonore. La palpation est indolore et le rectum est généralement vide. Une formation volumineuse dans l'abdomen peut être palpée, correspondant à la zone d'obstruction par la tumeur. Les symptômes généraux sont modérés et le déficit hydroélectrolytique est insignifiant.
Le volvulus apparaît souvent brutalement. La douleur est continue, parfois coliqueuse et ondulante.
Où est-ce que ça fait mal?
Étapes
En dynamique, on distingue trois stades: neuro-réflexif, se manifestant par le syndrome de « l'abdomen aigu »; intoxication, accompagnée d'une violation des états hydro-électrolytiques, acido-basiques, chloropénie, trouble de la microcirculation dû à un épaississement du sang dans une plus grande mesure dans le système de circulation sanguine portale; péritonite.
Formes
L'occlusion intestinale obstructive se divise en occlusion de l'intestin grêle (duodénum inclus) et occlusion du côlon. L'occlusion peut être partielle ou complète. Environ 85 % des cas d'occlusion partielle de l'intestin grêle se résolvent grâce à des mesures conservatrices, tandis qu'environ 85 % des cas d'occlusion complète de l'intestin grêle nécessitent une intervention chirurgicale.
Selon l'évolution clinique, on distingue les formes aiguës, subaiguës et chroniques.
Diagnostics obstruction intestinale
Une radiographie obligatoire, en décubitus dorsal et vertical, permet généralement de diagnostiquer une obstruction. Cependant, seule la laparotomie permet de poser un diagnostic définitif de strangulation; un examen clinique et biologique complet (par exemple, numération formule sanguine et biochimie, incluant le taux de lactate) permet un diagnostic rapide.
Les symptômes spécifiques jouent un rôle majeur dans le diagnostic.
- Symptôme de Matieu-Sklyarov - à la palpation, avec une légère secousse de la paroi abdominale, un bruit est détecté, une éclaboussure de liquide accumulé dans une boucle intestinale étirée - caractéristique d'une obstruction intestinale obstructive.
- Le symptôme de Shiman-Dans est caractéristique de l'invagination iléo-caecale: à la palpation, la fosse iliaque droite se vide.
- Symptôme de Chugaev - lorsque l'on est allongé sur le dos avec les jambes tirées vers le ventre, une bande transversale profonde apparaît sur le ventre - caractéristique de la forme d'étranglement.
- Symptôme de Schlange - lors de la palpation de l'abdomen, une forte augmentation du péristaltisme est notée au stade initial des formes obstructives et mixtes.
- Lors de l'auscultation de l'abdomen avec percussion simultanée, les symptômes suivants peuvent être identifiés: Kivul (son métallique), Spasokukotsky (son d'une goutte qui tombe), Wils (son d'une bulle qui éclate).
Lors de l'examen du rectum, obligatoire dans tous les cas de pathologie abdominale, on peut détecter une tumeur, la présence de liquide dans le bassin, le symptôme de l'hôpital Obukhov (ampoule rectale dilatée, anus béant, typique de la forme obstructive ou de strangulation), le symptôme de Gold (palpation d'une anse grêle distendue). Lors des lavements, on peut détecter le symptôme de Zege-Manteuffel: en cas d'occlusion intestinale du côlon sigmoïde, il est impossible d'introduire plus de 500 ml d'eau dans le rectum; le symptôme de Babuk est typique de l'invagination: lors du lavement primaire, l'eau de rinçage est exempte de sang; après une palpation abdominale de cinq minutes avec un lavement siphon répété, l'eau de rinçage a l'aspect de « bouillies de viande ».
En cas de suspicion d'occlusion intestinale, l'état de tous les orifices herniaires est obligatoirement vérifié afin d'exclure une strangulation. Le deuxième examen obligatoire, avant même les lavements, est une radiographie générale de la cavité abdominale. Les signes pathognomoniques d'une occlusion intestinale sont: les cupules de Kloiber, les arcades, la striation transversale de l'intestin grêle distendue par les gaz (elle est mieux mise en évidence en décubitus dorsal par le syndrome de Casey, une sorte de nervure circulaire ressemblant à un « squelette de hareng »). En cas de doute, une radiographie intestinale avec produit de contraste est réalisée (le patient reçoit 100 ml de suspension barytée) avec des examens répétés du passage du produit de contraste toutes les 2 heures. Les signes sont: un retard du produit de contraste dans l'estomac ou l'intestin grêle de plus de 4 heures. En cas d'occlusion intestinale incomplète, le passage du produit de contraste est surveillé jusqu'à son élimination dans le dépôt au-dessus du site d'obstruction; cela peut prendre jusqu'à deux jours. En cas d'occlusion intestinale du gros intestin, il est conseillé de réaliser une coloscopie. En cas d'occlusion intestinale dynamique, il est nécessaire d'identifier la cause du spasme ou de la parésie: appendicite, pancréatite, mésentérite, thrombose ou embolie des vaisseaux mésentériques et autre pathologie abdominale aiguë.
Sur une radiographie standard, une série d'anses intestinales distendues ressemblant à une échelle est caractéristique d'une occlusion intestinale, mais ce schéma peut également être observé en cas d'occlusion colique droite. Des niveaux liquidiens horizontaux dans les anses intestinales peuvent être observés en position debout. Des signes radiographiques similaires, mais moins prononcés, peuvent être observés en cas d'iléus paralytique ( parésie intestinale sans occlusion); le diagnostic différentiel d'une occlusion intestinale peut être difficile. Les anses intestinales distendues et les niveaux liquidiens peuvent être absents en cas d'occlusion jéjunale haute ou d'obstruction par strangulation fermée (comme cela peut se produire en cas de volvulus). Un intestin infarci peut produire une lésion occupant l'espace à la radiographie. La présence de gaz dans la paroi intestinale (pneumatose de la paroi intestinale) indique une gangrène.
En cas d'occlusion colique, la radiographie abdominale montre une dilatation du côlon en amont de l'occlusion. En cas de volvulus cæcal, une grosse bulle de gaz peut être observée au milieu de l'abdomen ou dans le quadrant supérieur gauche. En cas de volvulus cæcal et sigmoïdien, un lavement radio-contrasté peut visualiser l'obstruction déformée comme une torsion en « bec d'oiseau »; cette procédure peut parfois résoudre le volvulus sigmoïdien. Si un lavement radio-contrasté n'est pas réalisable, une coloscopie peut être utilisée pour décompresser le volvulus sigmoïdien, mais cette procédure est rarement efficace en cas de volvulus cæcal.
Qu'est-ce qu'il faut examiner?
Comment examiner?
Qui contacter?
Traitement obstruction intestinale
Les patients suspectés d'occlusion intestinale doivent être hospitalisés. Le traitement de l'occlusion intestinale doit être réalisé simultanément au diagnostic. Un chirurgien doit toujours être impliqué dans ce processus.
Un traitement métabolique est obligatoire et similaire en cas d'occlusion de l'intestin grêle ou du côlon: aspiration nasogastrique, perfusion intraveineuse (solution saline à 0,9 % ou solution de Ringer lactate pour rétablir le volume intravasculaire) et sondage vésical pour surveiller le débit urinaire. La réanimation électrolytique doit être guidée par des analyses de laboratoire, bien que les taux sériques de Na et de K soient susceptibles d'être bas en cas de vomissements répétés. En cas de suspicion d'ischémie intestinale ou d'infarctus, des antibiotiques doivent être administrés (par exemple, une céphalosporine de troisième génération telle que le céfotétan 2 g IV).
Événements spécifiques
En cas d'obstruction duodénale chez l'adulte, une résection est réalisée ou, si la zone affectée ne peut être retirée, une gastrojéjunostomie palliative est réalisée.
En cas d'occlusion complète de l'intestin grêle, une laparotomie précoce est préférable. En cas de déshydratation et d'oligurie, l'intervention peut être différée de 2 à 3 heures afin de corriger l'équilibre hydroélectrolytique et la diurèse. Les zones de lésion intestinale spécifique doivent être retirées.
Si l'obstruction est due à un calcul biliaire, une cholécystectomie peut être réalisée simultanément ou ultérieurement. Des mesures chirurgicales doivent être prises pour prévenir la récidive de l'obstruction, notamment la réparation de la hernie, l'ablation des corps étrangers et la résection des adhérences. Chez certains patients présentant des signes d'obstruction postopératoire précoce ou une récidive d'obstruction due à des adhérences, et en l'absence de symptômes abdominaux, une simple intubation intestinale à l'aide d'une longue sonde intestinale ( l'intubation nasogastrique est souvent considérée comme la plus efficace) peut être réalisée à la place de la chirurgie.
Le cancer abdominal disséminé obstruant l'intestin grêle est la principale cause de décès chez les patients adultes atteints de tumeurs malignes gastro-intestinales. Les pontages anastomosés et la pose d'un stent chirurgical ou endoscopique peuvent apporter une amélioration à court terme.
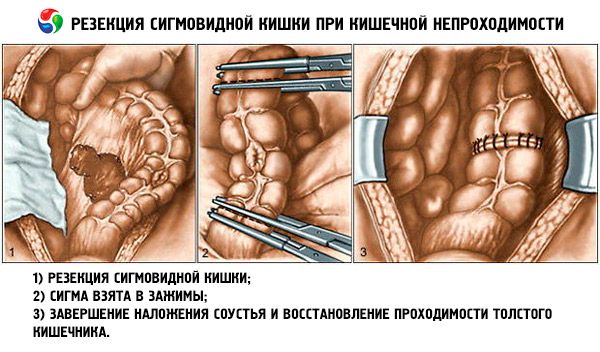
Les cancers du côlon obstructifs sont le plus souvent traités par résection immédiate et anastomose primaire. D'autres options incluent l'iléostomie de décharge et l'anastomose distale. Une colostomie de décharge avec résection différée est parfois nécessaire.
Si l'obstruction est due à une diverticulose, une perforation survient souvent. L'ablation de la zone affectée peut être difficile, mais elle est indiquée en cas de perforation et de péritonite généralisée. Une résection intestinale et une colostomie sans anastomose sont alors pratiquées.
La coprostase se produit généralement dans le rectum et peut être résolue par un toucher rectal et des lavements. Cependant, la formation de calculs fécaux mono ou multicomposants (par exemple, avec du baryum ou des antiacides) entraînant une obstruction complète (généralement au niveau du côlon sigmoïde) nécessite une laparotomie.
Le traitement du volvulus cæcal consiste en la résection de la portion atteinte et l'anastomose, ou la fixation du cæcum en position normale par cæcostomie chez les patients affaiblis. En cas de volvulus sigmoïde, un endoscope ou une longue sonde rectale permet souvent de décomprimer l'anse, et la résection et l'anastomose peuvent être retardées de plusieurs jours. Sans résection, la récidive d'une occlusion intestinale est presque inévitable.
Médicaments


 [
[