Expert médical de l'article
Nouvelles publications
Nangangati at malinaw na discharge
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
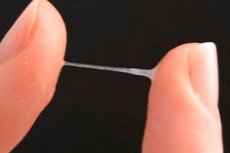
Les pertes claires produites par les cellules des parois vaginales et les glandes du col de l'utérus sont physiologiques, mais si des démangeaisons et des pertes claires sont combinées, cela peut être le signe d'un état pathologique ou d'une maladie.
Causes ng pangangati at malinaw na discharge
Les pertes vaginales peuvent varier en termes de consistance, de couleur, d’odeur et de symptômes associés.
Les principales causes de démangeaisons et de brûlures accompagnées de pertes claires, blanches ou grises et d'une odeur désagréable sont attribuées à la vaginose bactérienne, bien qu'elle puisse être asymptomatique dans 50 à 65 % des cas. [ 1 ], [ 2 ]
Au stade initial de l'Ureaplasma urealyticum, causée par la bactérie Ureaplasma urealyticum, les pertes vaginales peu abondantes sont transparentes et inodores, mais s'accompagnent d'une gêne à la miction et de douleurs au pubis. Si l'inflammation s'aggrave, les pertes deviennent jaunes, voire verdâtres, et dégagent une odeur désagréable. [ 3 ]
Des pertes transparentes accompagnées de démangeaisons sont également souvent observées comme premiers signes de dysbactériose vaginale (y compris après une utilisation prolongée d'antibiotiques, chez les patients atteints de diabète sucré ou de foyers d'infection chronique). [ 4 ]
Des écoulements transparents abondants et des démangeaisons apparaissent en cas de sensibilisation accrue du corps, en particulier dans la vulvite allergique, qui se développe en réaction aux détergents, aux serviettes hygiéniques, aux ingrédients des contraceptifs vaginaux, aux contraceptifs chimiques, au matériel de préservatif, etc.
En postménopause, l'étiologie de ces pertes est due à l'atrophie progressive de la paroi vaginale, qui conduit à une vaginite atrophique - avec de légers écoulements clairs et des démangeaisons vulvaires. [ 5 ]
Au début du muguet - candidose urogénitale - apparaissent des écoulements transparents avec des grumeaux blancs et des démangeaisons; de plus, en raison de la croissance accrue de son agent causal, les écoulements se transforment rapidement en écoulements épais - de couleur blanche et ressemblant à du caillé. [ 6 ]
Facteurs de risque
Les facteurs prédisposant à une activité accrue des bactéries opportunistes et pathogènes du vagin avec apparition de démangeaisons et d'écoulement clair sont considérés comme étant: l'utilisation incontrôlée d'antibiotiques; le pH alcalin du vagin (˂4,3); une hygiène insuffisante; l'abus de spritzing; le diabète sucré; l'affaiblissement de l'immunité.
Pathogénèse
La pathogenèse de la vaginose bactérienne est due à une infection bactérienne (le plus souvent E. Coli, strepto- et staphylocoques) et à une candidose urogénitale - champignon de type levure Candida, qui s'active lorsque l'environnement vaginal n'est pas suffisamment acide - souvent en raison de la même dysbactériose, c'est-à-dire Manque de lactobacilles.
Le mécanisme d’atrophie de la paroi vaginale liée à l’âge après la ménopause est déclenché lorsque les niveaux d’hormones sexuelles féminines, en particulier d’œstrogènes, diminuent.
Écoulement transparent sans odeur ni démangeaison
Ces pertes doivent être considérées séparément, car elles ne sont pas pathologiques. Tout gynécologue confirmera que chez les femmes en âge de procréer, des pertes vaginales claires, inodores et sans démangeaisons sont un phénomène physiologique normal, témoignant de la production normale par les glandes du col de l'utérus et l'épithélium des parois vaginales d'une sécrétion muqueuse protectrice légèrement acide, qui maintient un pH sain et protège le canal cervical des infections.
Ces sécrétions peuvent avoir une légère odeur aigre en raison de la microflore vaginale obligatoire composée de lactobacilles.
La quantité de pertes dépend de la phase du cycle menstruel et est causée par les hormones sexuelles (œstrogènes) et peut également changer en raison de l'activité sexuelle, de l'utilisation de contraceptifs hormonaux ou d'un traitement hormonal substitutif.
Il ne faut pas se référer à des pertes pathologiques, épaisses, transparentes, inodores et irritantes (ressemblant à du blanc d'œuf cru), observées entre les cycles et indiquant une nouvelle ovulation, accompagnée d'une augmentation de la production d'œstrogènes. Avec le début de la phase lutéale du cycle, lorsque la progestérone devient l'hormone régulatrice, le volume des pertes diminue en raison d'une diminution de la synthèse des sécrétions cervicales.
Pendant la grossesse, selon le terme, les pertes vaginales claires et les sécrétions cervicales peuvent être liquides ou épaisses. En savoir plus: Pertes protéiques pendant la grossesse
En dehors de la grossesse, une augmentation du volume des pertes peut être due à la présence d'une ectopie cervicale, lorsque la partie du col de l'utérus contenant les glandes de Naboth (produisant la sécrétion muqueuse) est située plus près et que le mucus pénètre en grande partie dans le vagin plutôt que dans le canal cervical. [ 7 ]
Il faut cependant garder à l'esprit que des pertes liquides claires, sans odeur ni démangeaisons, peuvent être le premier symptôme d' un cancer du corps utérin, surtout si des inclusions sanglantes sont présentes dans les pertes aqueuses après un effort physique. [ 8 ]
Diagnostics ng pangangati at malinaw na discharge
Le diagnostic commence par l’anamnèse, l’enregistrement des plaintes et un examen gynécologique de routine.
Des tests tels qu'un frottis vaginal, c'est-à-dire une analyse de la microflore vaginale; un examen bactérien et une PCR pour l'uréeplasma; des analyses générales de sang et d'urine sont nécessaires.
Le diagnostic instrumental se limite le plus souvent à la colposcopie.
Sur la base de ses résultats, ainsi que de la prise en compte de la nature de la composition microbiologique des pertes vaginales, un diagnostic différentiel est effectué, principalement avec les MST.
Traitement ng pangangati at malinaw na discharge
Un diagnostic correct permet de débuter un traitement adéquat. Ainsi, les principaux médicaments utilisés contre la vaginose bactérienne sont les antibiotiques systémiques suivants: métronidazole (comprimé deux fois par jour, prise pendant sept jours) ou clindamycine (prescrite en cas d'inefficacité du métronidazole ou de récidive de l'infection). Le métronidazole est utilisé sous forme de gel vaginal, de crème Vagicin ou de capsules vaginales contenant de la clindamycine Vagicline.
L'uréeplasma nécessite également une antibiothérapie. Plus d'informations: antibiotiques contre l'uréeplasmose. Les suppositoires vaginaux, comme le genferon, sont également utilisés.
Des antihistaminiques ou des crèmes contre les démangeaisons sont prescrits pour soulager les démangeaisons.
Plus d'informations sur les médicaments dans les publications:
La candidose urogénitale est utilisée pour traiter la candidose urogénitale:
Les suppositoires vaginaux peuvent également être utilisés en cas de dysbiose vaginale – suppositoires probiotiques tels que Ginolact.
Complications et conséquences
En présence de vaginose bactérienne ou d'uréeplasma, la propagation de l'infection plus haut - dans la cavité utérine - entraîne une inflammation de la muqueuse de sa paroi (endomètre), tandis que l'uréeplasma peut affecter les ovaires, les trompes de Fallope, ainsi que les voies urinaires et la vessie.
L'ectopie cervicale, également appelée pseudoérosion, peut se transformer en érosion cervicale ou dysplasie et, dans la forme kystique, devenir un obstacle à la grossesse.
De plus, le peignage des parties génitales qui démangent peut être compliqué par l'apparition d'une infection streptococcique avec développement d'une inflammation.
Prévention
Les médecins affirment que la principale prévention de tous les problèmes génitaux féminins réside dans un mode de vie sain, des rapports sexuels protégés et une bonne hygiène personnelle. Le renforcement du système immunitaire par des méthodes naturelles (alimentation adaptée) et des examens gynécologiques réguliers jouent un rôle important.
Prévoir
Le traitement des infections et des affections entraînant des démangeaisons et des écoulements clairs est le plus souvent efficace, ce qui signifie que le pronostic est positif.
Littérature utilisée
Savelyeva, Baisova, Breusenko: Gynécologie. Manuel. GEOTAR-Média, 2022
Artymuk NV; Belokrinitskaya T. Е. Normes cliniques. Obstétrique et gynécologie, 2019
La gynécologie selon Williams, GEOTAR-Media, 2023

