Expert médical de l'article
Nouvelles publications
Vitiligo
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.

Le vitiligo est une maladie caractérisée par une décoloration de la peau par plaques. L'étendue et la vitesse de cette décoloration sont imprévisibles et peuvent toucher n'importe quelle partie du corps. Cette affection n'est ni mortelle ni contagieuse. Le traitement du vitiligo vise à améliorer l'apparence des zones cutanées affectées. La maladie ne peut être guérie complètement.
Facteurs de risque
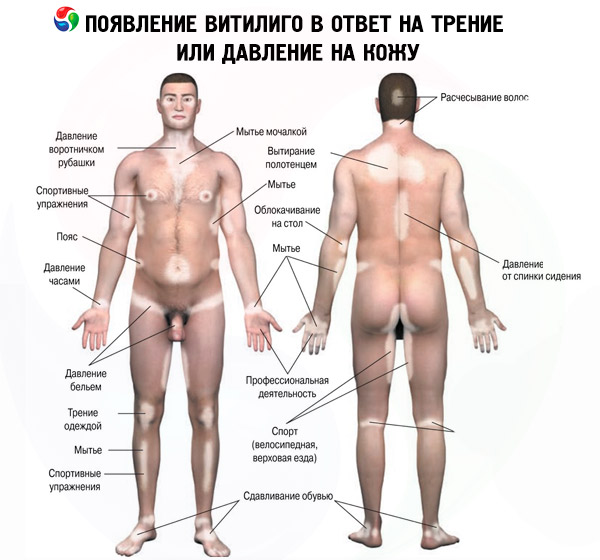
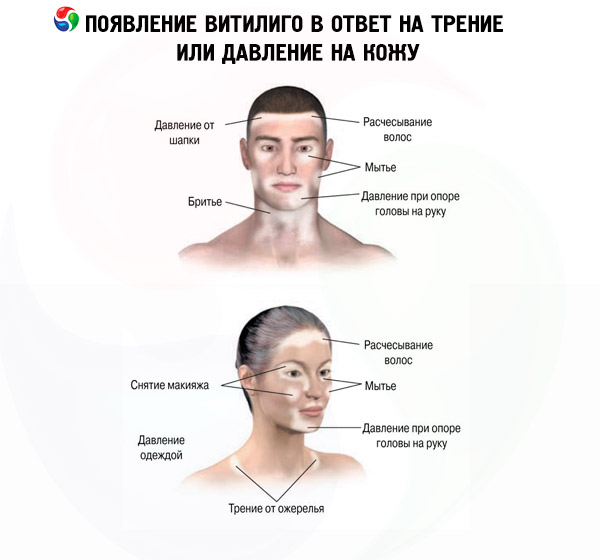
Actuellement, plusieurs facteurs favorisant le développement de la dépigmentation peuvent être identifiés. Parmi ceux-ci, on peut citer: des facteurs psychologiques, un traumatisme physique local, une pathologie des organes internes, une intoxication (aiguë ou chronique), un accouchement, une exposition aux rayons ultraviolets (ou ionisants), des brûlures, etc.
Pathogénèse
De plus, un certain nombre de facteurs internes et externes ont été identifiés qui jouent un rôle important dans le développement de la dermatose: cytokines et médiateurs inflammatoires, protection antioxydante, stress oxydatif, etc. Les facteurs externes tels que les rayons ultraviolets, les infections virales, les produits chimiques, etc. sont également d'une importance non négligeable.
Il convient toutefois de rappeler l'influence indépendante ou synergique des facteurs susmentionnés, c'est-à-dire la nature multifactorielle du vitiligo. À cet égard, certains auteurs adhèrent à la théorie de la convergence du vitiligo.
L'hypothèse neurogène repose sur la localisation de taches dépigmentées le long des nerfs et des plexus nerveux (vitiligo segmentaire). L'apparition et la propagation du vitiligo débutent souvent après des expériences nerveuses ou un traumatisme mental. L'étude de l'état des nerfs du derme chez les patients révèle un épaississement de la membrane basale des cellules de Schwann.
L'implication du système immunitaire dans la pathogenèse du vitiligo est débattue depuis longtemps. L'analyse des modifications des paramètres immunologiques chez les patients atteints de vitiligo a montré que le système immunitaire joue un rôle dans l'apparition et le développement du processus pathologique. La présence d'un déficit en lymphocytes T (diminution de la population totale de lymphocytes T et de lymphocytes T auxiliaires) et en liaisons humorales (diminution des immunoglobulines de toutes classes), ainsi que l'affaiblissement des facteurs de résistance non spécifiques (indicateurs de la réaction phagocytaire) sur fond d'activité inchangée ou accrue des lymphocytes T suppresseurs, indiquent des troubles du fonctionnement du système immunitaire et un affaiblissement de la surveillance immunologique, qui peuvent, à terme, être l'un des facteurs déclenchants de l'apparition et du développement du processus pathologique.
L'association fréquente du vitiligo avec diverses maladies auto-immunes (anémie pernicieuse, maladie d'Addison, diabète, alopécie focale), la présence d'anticorps circulants spécifiques d'organes et d'anticorps contre les mélanocytes, ainsi que le dépôt du composant C3 et d'IgG dans la zone de la membrane basale de la peau vitiligo, une augmentation du taux d'interleukine-2 soluble (RIL-2) dans le sérum sanguin et la peau confirment l'implication d'un mécanisme auto-immun dans le développement de cette maladie.
L'association fréquente du vitiligo avec des maladies des glandes endocrines a suggéré l'implication de ces dernières dans le développement du vitiligo.
L'augmentation des processus de peroxydation lipidique (LPO) et la diminution de l'activité de la catalase et de la thioredoxyréductase dans la peau atteinte de vitiligo suggèrent l'implication de la LPO dans la mélanogénèse. La présence de vitiligo chez les membres de la famille et les proches des patients indique des facteurs héréditaires dans le développement du vitiligo. L'analyse des documents de l'auteur et des données de la littérature sur les cas familiaux de vitiligo suggère que les personnes ayant des antécédents familiaux importants sont à risque et peuvent développer des taches de vitiligo sous l'influence de certains facteurs déclenchants.
Les scientifiques ne sont pas encore parvenus à un consensus sur le type d’hérédité du vitiligo.
L'étude de la relation entre le vitiligo et les principaux gènes d'histocompatibilité (système HLA) est particulièrement intéressante. Les haplotypes HLA les plus fréquemment détectés lors des études étaient DR4, Dw7, DR7, B13, Cw6, CD6, CD53 et A19. Cependant, la fréquence d'apparition des haplotypes peut varier selon la population étudiée.
Symptômes vitiligo
Une tache de vitiligo est une dépigmentation blanche ou blanc laiteux aux contours nets, de forme ovale et de tailles variables. Les taches peuvent être isolées ou multiples et ne s'accompagnent généralement pas de sensations subjectives. En temps normal, la surface de la lésion de vitiligo est régulière et lisse, sans atrophie, télangiectasie ni desquamation. Il s'agit d'une définition générale du vitiligo.
La couleur de la tache de vitiligo dépend du type de peau et de la préservation du pigment mélanique dans la lésion. La lésion dépigmentée est généralement entourée d'une zone normalement pigmentée.
Le vitiligo trichrome se caractérise par une zone brun clair où la zone centrale dépigmentée se transforme en zone environnante brune (ou brun foncé) normalement pigmentée. Cette zone intermédiaire est de largeur variable et est clairement visible à la lampe de Wood. La tache de vitiligo trichrome est souvent située sur le tronc et se rencontre généralement chez les personnes à la peau foncée.
Chez certains patients, la tache dépigmentée peut être entourée d'une zone hyperpigmentée. La présence de toutes ces couleurs (dépigmenté, achromique, normal et hyperpigmenté) a permis à ce type de vitiligo d'être appelé vitiligo quadrichrome (quatre couleurs).
Dans le vitiligo ponctué, de petites taches dépigmentées ponctuelles sont visibles sur un fond de peau hyperpigmentée ou normalement pigmentée.
Le vitiligo inflammatoire est rare. Il se caractérise par une rougeur (érythème), généralement sur les bords de la tache vitiligineuse. Sa présence est un signe de progression du vitiligo.
Sous l'influence de divers irritants ou de l'exposition au soleil, les taches de vitiligo (lorsqu'elles sont localisées sur des zones cutanées ouvertes – poitrine, nuque, dos des mains et des pieds) s'infiltrent, s'épaississent, le motif cutané se modifie, ce qui entraîne une lichénification de la lésion, notamment de ses bords. Cette variante de la maladie est appelée vitiligo à bords surélevés.
Il convient de rappeler que des foyers de dépigmentation peuvent également apparaître sur le site de maladies inflammatoires cutanées anciennes (psoriasis, eczéma, lupus érythémateux, lymphome, névrodermite, etc.). Ces foyers sont généralement appelés vitiligo post-inflammatoire et sont assez faciles à distinguer du vitiligo primaire.
Les taches dépigmentées peuvent être localisées de manière symétrique ou asymétrique. Le vitiligo se caractérise par l'apparition de nouvelles taches dépigmentées ou par l'aggravation de taches existantes dans la zone d'exposition à des facteurs mécaniques, chimiques ou physiques. Ce phénomène est connu en dermatologie sous le nom de réaction isomorphe, ou phénomène de Koebner. Dans le vitiligo, après des modifications cutanées, la décoloration des cheveux, appelée leucotrichie (« leuko » - du grec blanc, incolore, « trichia » - cheveux), est la plus fréquente. Généralement, les cheveux situés dans les taches de vitiligo sur la tête, les sourcils et les cils sont décolorés lorsque les taches dépigmentées sont localisées sur la tête et le visage. L'atteinte des ongles dans le vitiligo (leuconychie) n'est pas un symptôme spécifique et sa fréquence d'apparition est la même que dans la population générale. Au début de la maladie, les taches vitiligineuses ont généralement une forme ronde ou ovale. À mesure que les lésions progressent, grossissent ou fusionnent, leur forme change, prenant la forme de figures, de guirlandes ou d'une carte géographique. Le nombre de taches du vitiligo varie d'une à plusieurs.
Étapes
Dans l'évolution clinique du vitiligo, on distingue les stades suivants: progressif, stationnaire et le stade de repigmentation.
Le plus souvent, on observe une seule tache localisée, dont la taille peut ne pas augmenter pendant longtemps, c'est-à-dire rester stable (stade stationnaire). On parle généralement d'activité ou de progression du vitiligo lorsque des foyers de dépigmentation, nouveaux ou anciens, apparaissent dans les trois mois précédant l'examen. Cependant, avec l'évolution naturelle du vitiligo, après quelques mois, de nouvelles taches dépigmentées apparaissent à proximité de la tache primaire ou sur d'autres zones cutanées; le vitiligo progresse alors lentement. Chez certains patients, une exacerbation du processus pathologique cutané survient quelques jours ou semaines après le début de la maladie, ou plusieurs dépigmentations apparaissent successivement sur différentes zones cutanées (tête, torse, bras ou jambe). Il s'agit d'un stade à progression rapide, appelé vitiligo fulminans (vitiligo éclair).
Tous les symptômes cliniques ci-dessus (leucotrichie, phénomène de Koebner, cas familiaux, lésions des cheveux et des muqueuses, durée de la maladie, etc.) prédéterminent dans la plupart des cas la progression du vitiligo ou sont souvent retrouvés chez les patients présentant un processus pathologique cutané actif.
Formes
On distingue les formes cliniques suivantes du vitiligo:
- forme localisée avec les variétés suivantes:
- focal - il y a une ou plusieurs taches dans une zone;
- segmentaire - une ou plusieurs taches sont situées le long du trajet des nerfs ou des plexus;
- muqueuses - seules les muqueuses sont touchées.
- forme généralisée avec les variétés suivantes:
- acrofascial - lésions des parties distales des mains, des pieds et du visage;
- vulgaire - une multitude de taches dispersées au hasard;
- mixte - une combinaison de formes acrofasciales et vulgaires ou segmentaires et acrofasciales et (ou) vulgaires.
- forme universelle - dépigmentation complète ou presque complète de toute la peau.
Il existe également deux types de vitiligo. Le type B (segmentaire) présente des taches dépigmentées situées le long des nerfs ou des plexus nerveux, comme dans le zona, et associées à un dysfonctionnement du système nerveux sympathique. Le type A (non segmentaire) regroupe toutes les formes de vitiligo sans dysfonctionnement du système nerveux sympathique. Ce type de vitiligo est souvent associé à des maladies auto-immunes.
La repigmentation d'une lésion vitiligineuse peut être induite par le soleil ou un traitement médical (repigmentation induite) ou apparaître spontanément, sans intervention (repigmentation spontanée). Cependant, la disparition complète des lésions suite à une repigmentation spontanée est très rare.
On distingue les types de repigmentation suivants:
- type périphérique, dans lequel de petites taches pigmentaires apparaissent le long du bord de la lésion dépigmentée;
- type périfolliculaire, dans lequel de petits points de pigment de la taille d'une tête d'épingle apparaissent autour des follicules pileux sur un fond dépigmenté, qui augmentent ensuite de manière centrifuge et, si le processus se déroule favorablement, fusionnent et recouvrent la lésion;
- type solide, dans lequel une ombre solide brun clair à peine perceptible apparaît d'abord sur toute la surface de la tache dépigmentée, puis la couleur de la tache entière devient intense;
- type marginal, dans lequel le pigment commence à se propager de manière inégale de la peau saine vers le centre de la tache dépigmentée;
- Type mixte, dans lequel une combinaison de plusieurs des types de repigmentation décrits ci-dessus peut être observée dans une lésion ou dans des lésions adjacentes. La combinaison la plus fréquente est la repigmentation marginale périfolliculaire.
Qu'est-ce qu'il faut examiner?
Comment examiner?
Diagnostic différentiel
En pratique, il est souvent nécessaire de différencier le vitiligo des taches dépigmentantes secondaires qui apparaissent après la résolution des éléments primaires (papules, plaques, tubercules, pustules, etc.) dans des maladies telles que:
- psoriasis,
- névrodermite,
- lupus érythémateux, etc.
Cependant, les taches dépigmentées peuvent être des éléments primaires dans d'autres maladies ( naevus non pigmenté, syphilis, albinisme, lèpre, etc.) et syndromes (Vogt-Koyanogi-Harada, Alszandrini, etc.).
Qui contacter?
Traitement vitiligo
Il existe deux méthodes fondamentalement opposées pour traiter le vitiligo, visant à uniformiser la pigmentation cutanée. La première consiste à blanchir de petites zones cutanées normalement pigmentées, situées sur un fond de dépigmentation continue. La seconde méthode, plus courante, vise à améliorer la pigmentation ou à utiliser divers cosmétiques pour masquer le défaut de couleur. Ce traitement peut être réalisé chirurgicalement ou non.
Dans le traitement du vitiligo, de nombreux dermatologues utilisent une méthode non chirurgicale, qui comprend la photothérapie (thérapie PUVA, thérapie aux rayons ultraviolets B à ondes courtes), la thérapie au laser (hélium-néon de faible intensité, Eximer-lazer-308 im), les corticostéroïdes (systémiques, locaux), la thérapie à la phénylalanine, la khelline, la tyrosine, la mélagénine, les immunomodulateurs locaux, le calcipatriol, la pseudocatalase, les préparations à base de plantes.
Ces dernières années, avec le développement de la microchirurgie, les microtransplantations de mélanocytes cultivés à partir de peau saine dans la lésion de vitiligo sont devenues de plus en plus courantes.
Une direction prometteuse est l’utilisation d’une combinaison de plusieurs méthodes non chirurgicales, ainsi que chirurgicales et non chirurgicales, pour traiter le vitiligo.
Dans la thérapie PUVA, le 8-méthoxypsoralène (8-MOP), le 5-méthoxypsoralène (5-MOP) ou le triméthylpyropène (TMP) sont souvent utilisés comme photosensibilisateurs.
Ces dernières années, la photothérapie à une longueur d'onde de 290 à 320 nm a fait l'objet de rapports d'efficacité. Cependant, cette thérapie UVB (photothérapie UVB à large bande) s'est avérée moins efficace que la PUVAthérapie, ce qui explique son impopularité.
Le FTX local est utilisé dans les cas où le patient présente une forme limitée de vitiligo ou où les lésions occupent moins de 20 % de la surface corporelle. Une solution d'oxaralen à 1 % est utilisée comme photosensibilisateur à l'étranger, et en Ouzbékistan (et dans les pays de la CEI), l'ammifurine, le psoralène et le psoberan sous forme de solution à 0,1 %.
Il existe de nombreux rapports sur l'efficacité des corticostéroïdes topiques, des immunomodulateurs (elidel, protopic), du calcipatriol (daivopsx) dans le traitement de la maladie.
Le blanchiment (ou dépigmentation) de la peau normalement pigmentée dans le vitiligo est utilisé lorsque les lésions dépigmentées du patient occupent des zones importantes du corps et qu'il est pratiquement impossible de provoquer leur repigmentation. Dans ce cas, pour colorer la peau du patient d'un seul ton, de petites zones de peau normale sont blanchies ou dépigmentées à l'aide d'une pommade à 20 % d'éther monobenzoyl hydroquinone (MBEH). Une pommade à 5 % d'éther monobenzoyl hydroquinone (MBEH) est d'abord utilisée, puis la dose est progressivement augmentée jusqu'à l'obtention d'une dépigmentation complète. Avant et après l'application de MBEH, il est conseillé aux patients de ne pas s'exposer au soleil.


 [
[