Expert médical de l'article
Nouvelles publications
Dermatophytosis
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
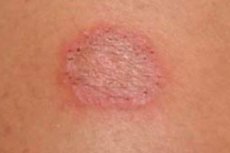
Lésion fongique superficielle étendue des tissus kératinisés - la couche cornée de l'épiderme, des cheveux et des ongles - causée par des champignons dermatophytes filamenteux spécifiques et définie comme dermatophytose (du grec dermatos - peau et phyton - plante), ainsi qu'épidermophytose, dermatophytose ou dermatomycose (du grec dermatos - peau et mykes - champignon). [ 1 ]
Épidémiologie
L’Organisation mondiale de la santé estime l’incidence mondiale de la dermatophytose à 10 000 à 15 000 pour 100 000 personnes.
Les dermatophytoses, infections fongiques superficielles courantes dans le monde, sont plus fréquentes dans les pays tropicaux et subtropicaux comme l'Inde en raison de l'humidité et de la température ambiante élevées. L'urbanisation croissante, le port de chaussures fermées et de vêtements serrés favorisent également une prévalence plus élevée. [ 2 ]
On estime que les infections fongiques superficielles touchent environ 20 à 25 % de la population mondiale. Au Brésil, des études menées par Siqueira et al. (2006) et Brilhante et al. (2000) [ 4 ] ont montré que la prévalence de la dermatophytose parmi les lésions cutanées variait de 18,2 % à 23,2 % [ 5 ].
En Europe, le dermatomycète zoophile Microsporum canis est la cause la plus fréquente de dermatophytose du cuir chevelu dans le bassin méditerranéen, en Hongrie, en Pologne, en Autriche et en Allemagne. Plus de 85 % de la clientèle des dermatologues est composée d'enfants et d'adolescents.
Et près de 14 % des adultes américains, plus de 16 % des adultes français, environ 8 % des Canadiens et 3 % des Britanniques souffrent d’onychomycose.
Causes ng mga dermatophytoses
Parmi les dermatophytes (c'est-à-dire les anthropophytes) parasitant la peau humaine, les principaux agents responsables de l'épidermophytose ou dermatophytose sont reconnus comme des champignons microscopiques du genre Trichophyton (trichophyton) de la famille des Arthrodermataceae et des représentants de la même famille: Microsporum (Microsporum) et Epidermophyton (Epidermophyton). [ 7 ]
Trichophyton rouge trichophyton rubrum, le dermatophyte humain le plus courant (dermatomycète), est la cause de la dermatophytose, appelée trichophytose, trichomycose, rubrophytose ou rubromycose.
Si la lésion cutanée est causée par un microsporum, la maladie fongique, également causée par un agent pathogène spécifique, est le plus souvent appelée microsporie. Ainsi, en termes d'étiologie de la lésion cutanée, microsporie et dermatophytose sont synonymes.
Et par localisation de la lésion sont synonymes causés par la dermatophytose tricho- et épidermophyton des ongles et l'onychomycose (du grec onychos - ongle et mykes - champignon).
Ainsi, en fonction de l'agent causal, on distingue les types de dermatophytose suivants:
- Trichophytose (maladies fongiques de la peau, des cheveux et des ongles);
- Microspories (dermatomycoses de la peau et des cheveux);
- Épidermophytose (affecte la peau des pieds, les plis cutanés et les ongles).
Il faut distinguer séparément le favus (parsha) - une forme chronique cicatricielle de dermatomycose de la tête, causée par le champignon anthropophile Trichophyton schoenleinii, découvert par le médecin allemand Johann Schoenlein (1793-1864).
Facteurs de risque
Les facteurs de risque de développement de la dermatophytose comprennent la xérose (peau sèche), l’immunosuppression, l’obésité, le diabète sucré, les traumatismes cutanés, les niveaux élevés de température ambiante et d’humidité, la transpiration excessive et le manque d’hygiène adéquate.
La dermatophytose est-elle contagieuse? Oui, les champignons dermatophytes peuvent se transmettre par contact direct avec une personne ou un animal infecté, ainsi que par contact indirect via les serviettes, les vêtements, les chapeaux, les chaussures et autres articles ménagers. [ 8 ] D'autres études épidémiologiques confirment la fréquence élevée de l'onychomycose par rapport aux autres formes de teigne. [ 9 ], [ 10 ] Cela peut être attribué à une fréquentation accrue des piscines, à une plus grande participation sportive, au port de chaussures fermées, tant dans le cadre professionnel que de loisirs, et à une incidence accrue du diabète et des maladies vasculaires. [ 11 ], [ 12 ]
La dermatophytose peut facilement être contractée par contact avec des spores fongiques viables dans des endroits tels que les piscines, les saunas, les douches publiques, les salons de manucure, les gymnases, etc.
Pathogénèse
Les dermatophytes sont des moisissures filamenteuses hyalines constituées de mycélium (absorbant les nutriments) et capables de former des spores (conidies). Ce sont des champignons kératinophiles, et la pathogenèse de la dermatophytose est due à leurs propriétés kératinolytiques. Ces champignons n'attaquent pas les muqueuses, mais ciblent la kératine de la peau et de ses annexes, cette protéine fibrillaire structurelle étant essentielle à leur nutrition et à leur croissance.
Grâce à leurs spores spécifiques (arthroconidies), les dermatophytes se fixent à l'épiderme et commencent à germer dans la couche cornée. Les champignons « spécialisés » dans le cheveu pénètrent l'ectotrix (tige externe du cheveu) et le cœur de la tige pilaire (endotrix).
Ce faisant, ils cachent des composants de leur paroi cellulaire au système immunitaire humain, inhibant les lymphocytes T et supprimant la réponse immunitaire.
Lorsque les arthroconidies commencent à se développer dans la couche cornée de l'épiderme, des tubes germinatifs se forment, favorisant la propagation de l'infection. Les enzymes protéolytiques produites par les champignons décomposent le tissu kératinisé en oligopeptides et en acides aminés libres, utilisés comme nutriments.
De plus, en raison du métabolisme des acides aminés libérés, il se produit une libération d'ammoniac, modifiant le pH de la peau d'acide à alcalin, ce qui crée des conditions pour une activité accrue des enzymes des dermatophytes et une dégradation protéolytique accrue de la kératine de la couche cornée de la peau, des cheveux et des ongles.
Symptômes ng mga dermatophytoses
Les principaux symptômes de la dermatophytose comprennent une éruption cutanée, une desquamation et des démangeaisons. Les premiers signes apparaissent sous forme de nodules érythémateux squameux qui se transforment progressivement en plaques rouges annulaires ou rondes, transparentes au centre et squameuses sur les bords. [ 13 ] Les éruptions cutanées peuvent être localisées sur le cuir chevelu, le cou, le tronc, les extrémités et l'aine. Les types cliniques d'infection dermatophytique sont généralement définis par la localisation des lésions.
Dermatophytose inguinale
La dermatophytose inguinale ou épidermophytose inguinale - avec des plaques rouges squameuses et cloquantes aux bords surélevés - affecte la peau de l'intérieur des cuisses et peut s'étendre aux fesses et à l'abdomen.
La dermatophytose inguinale est plus fréquente chez les hommes que chez les femmes. Voir aussi: l'agent pathogène de l'épidermophytose inguinale (Epidermophyton floccosum).
La dermatophytose sous les seins peut survenir chez les femmes, pour plus d'informations, voir. - mycose des grands plis
Dermatophytose du cuir chevelu
Cette maladie fongique se développe en cas d'infection par les dermatophytes Microsporum canis (transmis par les animaux domestiques – chiens et chats), Microsporum ferrugineum et Trichophyton tonsurans (transmis par l'homme). Chez l'enfant, la dermatophytose se manifeste le plus souvent sur le cuir chevelu (on parle alors de teigne). Lorsque la cause est associée à Tr. Tonsurans (du latin tonsurans – rasage), de multiples plaques couvertes de squames et dépourvues de poils apparaissent sur le cuir chevelu. En cas d'infection par des microspores, une grande plaque alopétique unique (sans poils) se forme, accompagnée d'une inflammation cutanée plus prononcée, se manifestant par des rougeurs et des démangeaisons. Des poils cassés épars de longueur variable ou des zones de perte de cheveux discrètes sous forme de points foncés peuvent être observés dans les zones touchées.
D'autres dermatophytes affectent également le cuir chevelu: Microsporum audouinii, Microsporum gypseum, Trichophyton mentagrophytes, Trichophyton violaceum, Trichophyton schoenleinii, Trichophyton verrucosum, Trichophyton soudanense et Trichophyton rubrum.
Dans le cas de la parsha (phavus), on observe de nombreuses plaques jaunâtres, rondes et croûteuses, groupées, avec des touffes de poils dépassant en leur centre. Une odeur de souris est souvent présente. La croissance se poursuit pendant plusieurs mois, après quoi les croûtes tombent, laissant une zone nue et brillante, sans poils. La maladie est chronique et peut durer des années.
Dermatophytose des pieds
Cette dermatomycose localisée, souvent appelée pied d'athlète, peut être causée par les champignons Epidermophyton floccosum, Trichophyton rubrum et l'agent causal de l'épidermophytose des pieds (Trichophyton interdigitale); dans ce dernier cas, la forme la plus courante, la dermatophytose interdigitale, se développe, avec des symptômes tels que des craquelures, une macération, une desquamation et des démangeaisons de la peau entre les orteils.
La dermatomycose plantaire touche la plante, le talon et les côtés du pied, avec rougeur, desquamation et épaississement progressif de la couche cornée de l'épiderme. La dermatophytose dyshidrotique se manifeste par une inflammation marquée avec formation de cloques et de vésicules. En savoir plus: épidermophytose des pieds.
Dermatophytose des mains
Tous les détails sont dans les publications:
Dermatophytose des peaux lisses
Les dermatophytes Trichophyton rubrum, Trichophyton mentagrophytes et Epidermophyton floccosum peuvent affecter la peau lisse du tronc, des extrémités ou du visage. Ainsi, la dermatophytose du tronc se présente sous la forme d'une ou de plusieurs lésions squameuses annulaires, avec de la peau saine au centre, des bords rouges légèrement surélevés et une limite nette entre la peau atteinte et la peau saine. Des cloques ou des nodules folliculaires peuvent se former en bordure des zones atteintes. Les démangeaisons peuvent être absentes.
Complications et conséquences
Dans la forme aiguë d'invasion fongique, certains patients peuvent présenter une réaction d'hypersensibilité de type retardé, également appelée réaction de trichophytose, qui se manifeste par un malaise général, de la fièvre, des maux de tête et des douleurs musculaires.
Et la réponse immunologique locale extrême à l'infection fongique des follicules pileux du cuir chevelu est le kérion, une grande masse molle sur le cuir chevelu avec des cloques et des croûtes et peut conduire à la destruction des follicules pileux et à une alopécie cicatricielle.
Une autre complication de la dermatophytose avancée est la fissuration de la peau, qui peut entraîner la fixation d'une infection bactérienne et une inflammation des couches plus profondes de la peau.
Les démangeaisons sévères liées à la dermatophytose du pied sont aggravées par un grattage profond, provoquant des excoriations (plaies ouvertes) également sensibles aux infections bactériennes. De plus, le grattage des zones infectées peut favoriser la propagation du champignon à d'autres parties du corps.
Bien que ces dermatoses ne soient pas graves en termes de mortalité ou de morbidité psychologique, elles ont des conséquences cliniques graves, provoquant des lésions cutanées chroniques difficiles à traiter. De plus, elles entraînent une diminution de la qualité de vie des patients et provoquent des défigurations, affectant l'estime de soi et la vanité, pouvant même conduire à la discrimination sociale. [ 14 ]
Diagnostics ng mga dermatophytoses
Même pour un dermatologue expérimenté, un examen visuel du patient et les antécédents médicaux du patient ne suffisent pas à détecter une trichophytose, une microsporie ou une épidermophytose.
Des diagnostics instrumentaux, notamment la dermatoscopie, la détection d'infections fongiques par lampe de Wood et la microscopie confocale à réflectance, sont effectués.
Pour identifier les infections dermatophytes, les tests suivants sont nécessaires: grattage de la zone affectée pour examen microscopique des champignons; traitement des échantillons de cheveux ou de squames cutanées affectés avec de l'hydroxyde de potassium (KOH) [ 15 ], [ 16 ], [ 17 ] et ensemencement - culture de champignons.
La PCR (réaction en chaîne par polymérase) est de plus en plus utilisée comme test de diagnostic pour la détection des dermatophytes, qui est une méthode plus sensible car elle peut détecter l'ADN des dermatophytes. [ 18 ] La PCR Uniplex est utile pour la détection directe des champignons dans les échantillons cliniques avec une sensibilité et une spécificité de 80,1 % et 80,6 %, respectivement, par rapport à la culture. [ 19 ] La PCR multiplex pour la détection fongique des dermatophytes détecte 21 agents pathogènes de la dermatomycose avec détection d'ADN par électrophorèse sur gel d'agarose.
Diagnostic différentiel
Le diagnostic différentiel vise à distinguer la dermatophytose des autres agents responsables de mycoses superficielles (en particulier la kératomycose), ainsi que de la fièvre plate, de la dermatite de contact allergique, de la dermatite séborrhéique, de l'eczéma dyshidrotique et en forme de pièce de monnaie, du psoriasis, du lupus érythémateux cutané discoïde, de la folliculite atrophique sycosiforme.
Qui contacter?
Traitement ng mga dermatophytoses
Le traitement de la dermatophytose est généralement long et laborieux. Le choix du traitement adéquat dépend de la localisation et de l'étendue de la lésion, du type de champignon affecté, ainsi que de l'efficacité, du profil de sécurité et de la pharmacocinétique des antifongiques disponibles. [ 20 ]
Le traitement de première intention repose sur l'utilisation d'agents topiques, généralement des imidazoles antifongiques. 15 Si ce traitement est inefficace, un traitement oral avec des agents antifongiques tels que la terbinafine, l'itraconazole, le kétoconazole et le fluconazole suit généralement. [ 21 ] Une thérapie combinée avec des agents antifongiques et anti-inflammatoires topiques et oraux a été utilisée pour tenter d'augmenter les taux de guérison.
Le traitement systémique est indiqué lorsque les lésions sont généralisées, récurrentes, chroniques ou ne répondent pas au traitement topique. Les schémas thérapeutiques oraux conventionnels sont associés à une longue durée de traitement et à une mauvaise observance. [ 23 ]
Des antifongiques topiques (antimycosiques) sont prescrits pour traiter la dermatophytose. Les principaux médicaments sont des antifongiques:
Pommade à la terbinafine (Terbizil, Terbized, Lamisil, Lamifen), sertaconazole ( Zalaïne ), miconazole, éconazole, etc.; crème et vernis à ongles au batrafen (à la cyclopyroxaolamine). Pour plus d'informations, consultez:
- Onguents efficaces contre les champignons
- Crèmes et onguents contre les mycoses des pieds
- Gouttes contre les mycoses des ongles
- Sprays fongiques
La griséofulvine, le kétoconazole, le fluconazole et d’autres pilules contre les champignons cutanés sont toujours utilisés dans le traitement systémique de la dermatophytose du cuir chevelu.
Plusieurs études comparatives ont montré que le fluconazole était l’agent antifongique le moins actif parmi ceux évalués, son effet variant selon l’espèce de pathogène. [ 24 ], [ 25 ]
En cas de lésions fongiques superficielles des tissus kératinisés, un traitement à base de plantes médicinales comme la menthe poivrée, le millepertuis, l'ail, le gingembre médicinal, l'origan commun, le corossol triangulaire, le colorant Mirena et la centella asiatica peut être utile. De plus, certains remèdes populaires comme le vinaigre de cidre, le bicarbonate de soude et le jus de citron peuvent également être utiles.
Informations plus utiles dans le matériel - onycholyse des ongles des mains et des pieds: comment traiter à la maison avec des remèdes populaires
La prévention
Les mesures efficaces de prévention primaire de la dermatophytose comprennent l'évitement de l'utilisation des vêtements, chaussures, serviettes, peignes, etc. d'autres personnes, ainsi que l'hygiène personnelle, le contrôle de la transpiration excessive et le traitement antifongique des chaussures.
Prévoir
Les lésions fongiques de la peau, des cheveux et des ongles causées par des dermatophytes des genres Trichophyton, Microsporum et Epidermophyton sont curables; l'évolution de la maladie est donc jugée favorable par les experts. Il convient toutefois de garder à l'esprit que Trichophyton rubrum récidive dans près d'un tiers des cas, car il peut survivre dans la peau humaine sous forme de spores.

