Expert médical de l'article
Nouvelles publications
Tumeurs ovariennes malignes
Last reviewed: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
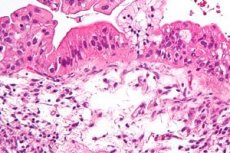
Le cancer primitif est une tumeur maligne qui affecte principalement l'ovaire. Le cancer secondaire de l'ovaire (cystadénocarcinome) est la tumeur maligne la plus fréquente de cet organe. Il se développe le plus souvent sous forme de cystadénomes séreux, plus rarement mucineux. Les lésions ovariennes secondaires incluent le cystadénocarcinome endométrioïde, qui se développe souvent chez les jeunes femmes souffrant d'infertilité primaire.
Épidémiologie
L'incidence varie de 3,1 cas pour 100 000 femmes au Japon à 21 cas pour 100 000 femmes en Suède. Chaque année dans le monde, plus de 200 000 femmes développent un cancer de l'ovaire, et environ 100 000 en meurent. Le cancer épithélial touche le plus souvent les femmes blanches des pays industrialisés d'Europe du Nord et de l'Ouest et d'Amérique du Nord, et est moins fréquent en Inde et en Asie.
Facteurs de risque
- troubles du cycle menstruel: ménarche précoce, ménopause précoce (avant 45 ans) ou tardive (après 55 ans), saignements utérins;
- fonction reproductive (infertilité);
- fibromes utérins;
- endométriose génitale;
- processus hyperplasiques de l'endomètre;
- opérations pour tumeurs des organes génitaux internes avec préservation d'un ou des deux ovaires;
- maladies des glandes mammaires (mastopathie, fibroadénomatose).
Pathogénèse
L'évolution clinique des tumeurs malignes de l'ovaire se caractérise par son agressivité, une courte période de dédoublement tumoral et une généralisation des métastases. Les ganglions lymphatiques régionaux des ovaires sont les ganglions iliaques, sacrés latéraux, para-aortiques et inguinaux. La voie d'implantation des métastases à distance est prédominante: péritoine pariétal et viscéral, plèvre, ascite carcinomateuse et hydrothorax. Des métastases lymphogènes (dans les collecteurs para-aortiques et iliaques) sont observées chez 30 à 35 % des patientes atteintes de tumeurs primaires. Les métastases hématogènes pulmonaires et hépatiques ne sont jamais isolées. Elles sont souvent diagnostiquées dans le contexte d'une implantation étendue et d'une dissémination lymphogène.
Symptômes les tumeurs malignes de l'ovaire
Les tumeurs malignes de l'ovaire se caractérisent par les symptômes suivants: douleurs abdominales (tirantes, constantes, croissantes, soudaines, paroxystiques, etc.), modifications de l'état général (fatigue, faiblesse, bouche sèche, etc.), perte de poids, hypertrophie abdominale, modifications de la fonction menstruelle, apparition d'écoulements sanglants acycliques des voies génitales, etc.
Où est-ce que ça fait mal?
Étapes
Actuellement, l'oncologie utilise la classification TNM des tumeurs malignes de l'ovaire:
T – tumeur primaire.
- T0 – la tumeur primaire n’est pas détectée.
- T1 – la tumeur est limitée aux ovaires.
- T1A – la tumeur est limitée à un ovaire, il n’y a pas d’ascite.
- T1B – la tumeur est limitée aux deux ovaires, pas d’ascite.
- T1C - la tumeur est limitée à un ou aux deux ovaires, une ascite ou des cellules malignes sont présentes dans le lavage abdominal.
- T2 – la tumeur affecte un ou les deux ovaires avec extension aux paramètres.
- T2A - tumeur avec extension et/ou métastases à l'utérus et/ou à une ou aux deux trompes, mais sans atteinte du péritoine viscéral et sans ascite.
- T2B – la tumeur se propage à d’autres tissus et/ou affecte le péritoine viscéral, mais sans ascite.
- T2C – La tumeur s'étend à l'utérus et/ou à une ou aux deux trompes, et/ou à d'autres tissus pelviens. Ascite.
- T3 - la tumeur affecte un ou les deux ovaires, s'étend dans l'intestin grêle ou l'épiploon, est limitée au bassin ou il existe des métastases intrapéritonéales à l'extérieur du bassin ou dans les ganglions lymphatiques rétropéritonéaux.
N – ganglions lymphatiques régionaux.
- N0 – aucun signe de lésion des ganglions lymphatiques régionaux.
- N1 – il y a des lésions des ganglions lymphatiques régionaux.
- NX – données insuffisantes pour évaluer l’état des ganglions lymphatiques régionaux.
M – métastases à distance.
- M0 – aucun signe de métastases à distance.
- Ml – il y a des métastases à distance.
- MX – données insuffisantes pour déterminer les métastases à distance.
En pratique, une classification du cancer de l'ovaire est utilisée en fonction du stade du processus tumoral, qui est déterminé sur la base d'un examen clinique et lors d'une intervention chirurgicale.
Stade I – la tumeur est limitée aux ovaires:
- Stade 1a – la tumeur est limitée à un ovaire, il n’y a pas d’ascite;
- Stade 16 – la tumeur est limitée aux deux ovaires;
- Stade 1b – la tumeur est limitée à un ou aux deux ovaires, mais il y a une ascite évidente ou des cellules atypiques sont détectées dans les lavages.
Stade II – la tumeur affecte un ou les deux ovaires et se propage à la région pelvienne:
- Stade IIa – propagation et/ou métastases à la surface de l’utérus et/ou des trompes de Fallope;
- Stade IIb – propagation à d’autres tissus pelviens, y compris le péritoine et l’utérus;
- Stade IIb – propagation comme en IIa ou II6, mais il y a une ascite évidente ou des cellules atypiques sont détectées dans les lavages.
Stade III – propagation à un ou aux deux ovaires avec métastases au péritoine à l’extérieur du bassin et/ou métastases aux ganglions lymphatiques rétropéritonéaux:
- Stade IIIa – métastases microscopiques dans le péritoine;
- Stade IIIb – macrométastases dans le péritoine inférieures ou égales à 2 cm;
- Stade IIIb – métastases dans le péritoine de plus de 2 cm et/ou métastases dans les ganglions lymphatiques régionaux et l’épiploon.
Stade IV – propagation à un ou aux deux ovaires avec métastases à distance (ganglions lymphatiques distants, foie, nombril, plèvre). Ascite.
Diagnostics les tumeurs malignes de l'ovaire
L'âge du patient, qui détermine la fréquence d'apparition de diverses tumeurs, la progression de la maladie et le pronostic du traitement.
La profession du patient, notamment celle associée à une exposition à des facteurs de production et environnementaux défavorables, peut être un facteur de risque de développement de processus tumoraux.
Examen général: couleur de la peau, perte de poids, gonflement des jambes, hypertrophie abdominale, état des ganglions périphériques, palpation abdominale (taille, douleur, mobilité, consistance tumorale, présence d'ascite).
Examen gynécologique et examen vaginal-rectal: état du col de l'utérus et du corps de l'utérus, présence d'une tumeur dans les appendices, sa taille, sa consistance, sa connexion avec les organes environnants, état de la cloison recto-vaginale, de la poche de Douglas et des paramètres.
Méthodes de recherche supplémentaires
Échographie des organes pelviens, tomodensitométrie et imagerie par résonance magnétique, ponction de la poche de Douglas avec examen cytologique ultérieur du lavage, laparoscopie diagnostique (laparotomie) avec biopsie express et prise de frottis-empreintes pour clarifier l'histotype de la tumeur, et révision des organes abdominaux (dans le cas d'une tumeur maligne, l'étendue de la propagation du processus est déterminée).
Afin de clarifier l'état des organes adjacents et les caractéristiques de la topographie tumorale, l'irrigoscopie, l'urographie excrétrice, la fibrogastroscopie, l'examen radiographique des organes thoraciques, etc. sont indiqués.
Méthodes immunologiques pour le diagnostic précoce du cancer de l’ovaire – détermination des marqueurs tumoraux CA-125 (pour l’adénocarcinome séreux et peu différencié), CA-119 (pour le cystadénocarcinome mucineux et le cystadénocarcinome endométrioïde), hormone glycoprotéique (pour le cancer de l’ovaire à cellules de la granulosa et mucineux).
Qu'est-ce qu'il faut examiner?
Quels tests sont nécessaires?
Qui contacter?
Traitement les tumeurs malignes de l'ovaire
Principes de base du traitement des patientes atteintes de diverses tumeurs ovariennes
Tumeurs bénignes: en âge de procréer (jusqu'à 45 ans), ablation des appendices utérins du côté atteint. En cas de tumeurs bilatérales chez la femme jeune, résection tumorale avec préservation éventuelle du tissu ovarien. En pré- et postménopause, amputation sus-vaginale ou extirpation de l'utérus avec ses appendices.
Tumeurs malignes – Aux stades I et II, le traitement débute par une intervention chirurgicale (extirpation de l'utérus avec ses annexes et ablation du grand épiploon), suivie d'une chimiothérapie. Aux stades III et IV, le traitement débute par une polychimiothérapie, suivie d'une chirurgie cytoréductrice (ablation maximale des masses tumorales et des métastases, amputation sus-vaginale ou extirpation de l'utérus avec ses annexes, ablation du grand épiploon et des ganglions métastatiques). Des cycles répétés de polychimiothérapie sont ensuite proposés.
Tumeurs borderline: l’extirpation de l’utérus avec annexes et l’omentectomie sont indiquées. Chez les femmes jeunes, une chirurgie conservatrice d’organes est possible (ablation de la tumeur et résection du grand épiploon), complétée par plusieurs cycles de polychimiothérapie adjuvante (notamment en cas d’invasion de la capsule tumorale ou de présence de métastases d’implantation).
Actuellement, le traitement complet des patientes atteintes de tumeurs ovariennes malignes est considéré comme adéquat: il associe chirurgie, polychimiothérapie et (ou) radiothérapie à distance du bassin et de la cavité abdominale. Dans la plupart des cas, il est préférable de commencer le traitement par chirurgie. En cas d'ascite et d'hydrothorax, des préparations à base de platine peuvent être administrées dans la cavité abdominale ou pleurale. La polychimiothérapie comprend plusieurs médicaments anticancéreux aux mécanismes d'action différents. En période postopératoire, la polychimiothérapie est réalisée après examen histologique des organes prélevés.
Schémas thérapeutiques standards pour la polychimiothérapie du cancer de l'ovaire
| Schème | Composition, cours |
| SR | Cisplatine – 75 mg/ m2 et cyclophosphamide 750 mg/ m2 par voie intraveineuse toutes les 3 semaines, 6 cures |
| SAR | Cisplatine – 50 mg/ m2, doxorubicine 50 mg/ m2 et cyclophosphamide 500 mg/m2 par voie intraveineuse toutes les 3 semaines, 6 cures |
| Taxanes | Paclitaxel – 135 mg/m2 / 24 h, cisplatine 75 mg/ m2 par voie intraveineuse toutes les 3 semaines, 6 cures |
La plupart des médicaments entraînent des effets secondaires associés à une suppression de l'hématopoïèse médullaire et au développement d'une leucopénie et d'une thrombocytopénie, dont la gravité maximale survient à la fin de la deuxième semaine suivant le traitement. Il est donc nécessaire de surveiller la numération globulaire et d'arrêter le traitement antitumoral lorsque le nombre de leucocytes descend en dessous de 3 x 10⁻¹ / l et de plaquettes en dessous de 1 x 10⁻¹ /l.
La tolérance du patient aux médicaments et la gravité des réactions qui surviennent lors de leur utilisation sont également importantes. En particulier, l'utilisation de cyclophosphamide provoque des nausées, des vomissements, une alopécie, parfois des douleurs musculaires et osseuses, des céphalées et, dans de rares cas, une hépatite toxique et une cystite.
Au stade de la chimiothérapie, il est nécessaire de viser une régression complète de la maladie (disparition de toutes les manifestations, normalisation du taux de CA-125), puis de consolider l'effet par 2 à 3 cures supplémentaires. En cas de régression partielle, la chimiothérapie doit être poursuivie jusqu'à ce que, lors des deux dernières cures, une stabilisation du processus soit constatée, évaluée par la taille des masses tumorales résiduelles et la valeur des marqueurs tumoraux. Dans ces cas, le nombre de cures pour la plupart des patients varie de 6 à 12, mais pas moins de 6.
Pour déterminer la dose de chimiothérapie, on calcule la surface corporelle (en m²) . En moyenne, pour une taille de 160 cm et un poids de 60 kg, la surface corporelle est de 1,6 m² , et pour une taille de 170 cm et un poids de 70 kg, elle est de 1,7 m².
Actuellement, la radiothérapie n'est pas une méthode indépendante de traitement des patientes atteintes de tumeurs ovariennes et est recommandée comme l'une des étapes du traitement combiné en période postopératoire. La radiothérapie postopératoire est indiquée chez les patientes présentant les stades cliniques I et II, ainsi qu'au stade III après des interventions chirurgicales de cytoréduction visant à réduire le volume des masses tumorales dans la cavité abdominale. Le plus souvent, une gammathérapie à distance est utilisée sur la cavité abdominale à une dose de 22,5 à 25 grays, avec une irradiation complémentaire du petit bassin (jusqu'à 45 g). À ces stades, l'irradiation postopératoire est complétée par une chimiothérapie « préventive » pendant 2 à 3 ans. La radiothérapie des patientes atteintes de tumeurs ovariennes malignes de stade clinique IV reste un problème non résolu, car la présence de masses tumorales volumineuses et (ou) d'épanchements dans les cavités séreuses est considérée comme une contre-indication à la radiothérapie. Chez ces patientes, le choix d'une méthode de traitement complémentaire à la chirurgie doit privilégier la chimiothérapie.
Selon la Fédération internationale des obstétriciens et gynécologues (RGO), les taux de survie à 5 ans pour tous les stades du cancer de l'ovaire ne dépassent pas 30 à 35 %, la survie à 5 ans au stade I est de 60 à 70 %; II - 40 à 50 %; III - 10 à 15 %; stade IV - 2 à 7 %.
Médicaments
La prévention
- Examens périodiques (2 fois par an) par échographie des organes pelviens (1 fois par an) des femmes présentant des facteurs de risque de cancer de l'ovaire: dysfonctionnement menstruel et reproductif, fibromes utérins, kystes ovariens bénins, maladies inflammatoires chroniques des appendices utérins, etc.
- Correction de l'anovulation et de l'hyperstimulation ovarienne par contraception stéroïdienne (prévention primaire du cancer de l'ovaire).
- Diagnostic moderne des tumeurs ovariennes bénignes et borderline et leur traitement chirurgical (prévention secondaire du cancer de l'ovaire).
Prévoir
Les taux de survie à 5 ans (arrondis au nombre entier le plus proche) pour le cancer épithélial de l'ovaire selon la stadification FIGO sont les suivants:
- Stade IA - 87%
- Stade IB - 71 %
- Stade IC - 79 %
- Stade IIA - 67 %
- Stade IIB - 55 %
- Stade IIC - 57 %
- Stade IIIA - 41 %
- Stade IIIB - 25 %
- Stade IIIC - 23 %
- Stade IV - 11 %
Dans l’ensemble, le taux de survie est d’environ 46 %.


 [
[