Expert médical de l'article
Nouvelles publications
Meningioma ng utak
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
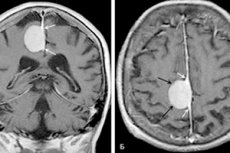
Une tumeur bien définie, en forme de fer à cheval ou sphérique, qui se développe à la base de la dure-mère est un méningiome cérébral. Ce néoplasme ressemble à un nodule particulier, qui fusionne souvent avec la gaine durale. Il peut être bénin ou malin, et peut être localisé dans n'importe quelle partie du cerveau. On le retrouve le plus souvent dans les hémisphères.
Le traitement de la pathologie est complexe et combiné: il comprend une combinaison de radiothérapie, de radiothérapie stéréotaxique (chirurgie) et de résection chirurgicale. [ 1 ]
Épidémiologie
Dans près de neuf cas sur dix, le méningiome cérébral est de nature bénigne, mais de nombreux experts le classent comme une formation relativement maligne en raison de son évolution défavorable et de signes généralisés de compression des structures cérébrales.
Le méningiome véritablement malin est moins fréquent, mais il se caractérise par une évolution agressive et une probabilité accrue de récidive même après une résection chirurgicale.
Le plus souvent, le méningiome cérébral affecte:
- Les grands hémisphères cérébraux;
- Une grande ouverture occipitale;
- La pyramide de l'os temporal;
- Les ailes de l'os cunéiforme;
- L'encoche tentorielle;
- Sinus parasagittal;
- L'angle pontocérébelleux.
Dans la grande majorité des cas, les méningiomes sont capsulaires. En règle générale, ils ne forment pas de kystes. Le diamètre moyen du néoplasme varie de quelques millimètres à 150 millimètres ou plus.
Lorsque la tumeur se développe vers les structures cérébrales, la pression sur la substance cérébrale augmente assez rapidement. Lorsque le foyer pathologique se développe vers les os crâniens, il se propage dans le crâne, entraînant un épaississement et une déformation supplémentaires des structures osseuses. Parfois, la tumeur se développe simultanément dans toutes les directions.
Globalement, les méningiomes représentent environ 20 % de tous les cas de tumeurs cérébrales. L'incidence du méningiome cérébral est estimée à environ 3 cas pour 100 000 habitants. Au fil des ans, le risque de développer une pathologie augmente: le pic de la maladie survient entre 40 et 70 ans, légèrement plus souvent chez les femmes que chez les hommes. Dans l'enfance, elle ne touche que 1 % des tumeurs pédiatriques du système nerveux central.
Dans la plupart des cas, les méningiomes cérébraux apparaissent isolément. Des cas multiples surviennent chez environ 10 % des patients. [ 2 ]
Causes ng mga meningioma ng utak
Dans de nombreux cas, les experts attribuent le développement du méningiome cérébral à un défaut génétique du chromosome 22. Ce défaut est particulièrement fréquent chez les patients atteints de neurofibromatose de type II, une maladie héréditaire autosomique dominante.
Il existe également une corrélation confirmée entre la tumorigenèse et les changements hormonaux actifs chez la femme. Des variations hormonales brutales surviennent pendant la grossesse, au début de la ménopause, en cas de cancer du sein, etc. Chez les patientes diagnostiquées, la croissance des méningiomes s'accélère avec le début de la grossesse.
Parmi les autres facteurs provoquants, les scientifiques soulignent:
- Traumatisme crânien (lésion cérébrale traumatique);
- Exposition aux rayonnements (rayonnements ionisants, rayons X);
- Exposition à des substances toxiques (intoxication).
Il n'existe pas de cause unique expliquant le développement du processus tumoral. Les spécialistes privilégient la théorie d'une pathologie multifactorielle. [ 3 ]
Facteurs de risque
Les experts ont identifié plusieurs facteurs pouvant augmenter les risques de méningiome cérébral.
- Prédisposition héréditaire. L'implication d'une anomalie du chromosome 22 dans le développement potentiel de tumeurs a été scientifiquement prouvée. Cette anomalie est présente chez les porteurs du gène de la neurofibromatose, ce qui entraîne une forte probabilité de méningiome chez les personnes atteintes de cette pathologie héréditaire. Cette anomalie génétique devient un facteur de développement de méningiomes chez un patient sur deux.
- Prédisposition liée à l'âge. Le méningiome cérébral est diagnostiqué chez 3 % des patients âgés (plus de 50-60 ans). La maladie est pratiquement rare chez les enfants.
- Sexe féminin. Les changements hormonaux, notamment ceux survenant pendant la grossesse ou dans le cadre d'un traitement contre le cancer du sein, peuvent influencer le développement du processus tumoral dans le cerveau.
- Influences négatives externes – telles que blessures à la tête, effets des radiations, intoxication.
Pathogénèse
Le méningiome est une tumeur (généralement bénigne) qui prend naissance dans le tissu arachno-endothélial de la dure-mère. Le foyer pathologique se forme le plus souvent à la surface cérébrale, mais on le retrouve parfois dans d'autres régions du cerveau. Dans de nombreux cas, il est latent et peut être découvert fortuitement lors d'un scanner ou d'une IRM.
Sous l'influence de facteurs déclenchants, le méningiome cérébral commence à se développer de manière exponentielle. Une formation nodulaire unique se forme, qui s'agrandit progressivement et comprime les structures environnantes, les déplaçant. Le développement multicentrique d'une tumeur à partir de foyers multiples n'est pas exclu.
D'après les caractéristiques macroscopiques, le ménigome présente une configuration arrondie, parfois en fer à cheval. Le nodule pathologique est principalement fusionné à la gaine durale, dense et, dans de nombreux cas, il présente une capsule. La taille de la formation varie de quelques millimètres à 1,5 décimètre ou plus. La couleur de la section focale varie du grisâtre au gris-jaunâtre. Les inclusions kystiques sont généralement absentes.
Le méningiome cérébral est généralement bénin et se développe lentement. Cependant, même dans ce cas, le foyer ne peut pas toujours être retiré efficacement. La survenue de récidives et d'une tumeur maligne n'est pas exclue: dans ce cas, le ganglion accélère sa croissance et se propage aux tissus environnants, notamment au cerveau et aux structures osseuses. Dans ce contexte de malignité, les métastases se propagent dans tout l'organisme.
Symptômes ng mga meningioma ng utak
Un méningiome de petite taille évolue longtemps sans manifestations évidentes. Cependant, les médecins constatent que même lorsque les symptômes apparaissent, il est quasiment impossible de diagnostiquer le processus tumoral en se basant uniquement sur les plaintes du patient: le tableau clinique est non spécifique. Parmi les manifestations les plus fréquentes: maux de tête persistants, faiblesse générale, paralysie, troubles de la vision et troubles de la parole.
La spécificité des symptômes dépend de la localisation du foyer tumoral.
- Le méningiome du lobe frontal se caractérise par des crises d’épilepsie récurrentes, des douleurs à la tête, une faiblesse dans les bras et les jambes, des difficultés à parler et un champ visuel limité.
- Le méningiome du lobe frontal se caractérise par des crises d'épilepsie fréquentes, une faiblesse des bras et des jambes, des douleurs à la tête, des troubles psycho-émotionnels, une détérioration des capacités intellectuelles, une apathie sévère, une instabilité émotionnelle, des tremblements et un affect émoussé.
- Le méningiome de la crête cunéiforme se manifeste par un gonflement des yeux, une déficience visuelle, une paralysie oculomotrice, des crises d'épilepsie, des troubles de la mémoire, des troubles psycho-émotionnels et des maux de tête.
- Le méningiome cérébelleux se présente souvent avec des mouvements erratiques et non coordonnés, une augmentation de la pression intracrânienne, des troubles de la voix et de la déglutition.
- Lorsque le méningiome est localisé dans l'angle pontocérébelleux, on note une perte auditive, un affaiblissement de la musculature faciale, des étourdissements, une incoordination et une discoordination motrices, une augmentation de la pression intracrânienne, des troubles de la voix et de la déglutition.
- Lorsque la selle turque et la fosse olfactive sont touchées, on observe souvent une anosmie, des troubles psycho-émotionnels, des troubles de la mémoire et de la fonction visuelle, des états euphoriques, des troubles de la concentration et une incontinence urinaire.
Premiers signes
Compte tenu de la croissance généralement lente de la tumeur, les premiers symptômes ne sont pas détectés immédiatement, mais seulement lorsque les structures environnantes sont comprimées directement par le foyer tumoral ou par un gonflement. Les premiers symptômes sont non spécifiques. Ils peuvent être:
- Douleur à la tête (sourde, constante, pressante);
- Instabilité psycho-émotionnelle, sautes d’humeur soudaines;
- Troubles du comportement;
- Troubles vestibulaires, vertiges;
- Détérioration soudaine de la vision, de l’ouïe;
- Nausées fréquentes, indépendantes de la prise alimentaire.
Après un certain temps, le tableau clinique s'élargit. On observe:
- Parésie et paralysie (unilatérale);
- Dysfonctionnement de la parole (difficultés de production de la parole, bégaiement, etc.);
- Convulsions;
- Déficience mentale;
- Troubles de la mémoire;
- Troubles de la coordination et de l'orientation.
Étapes
Selon le tableau histologique, le méningiome cérébral peut avoir plusieurs stades ou degrés de malignité:
- Le grade I comprend les tumeurs bénignes à développement progressif qui ne se développent pas dans les tissus voisins. Ces méningiomes se caractérisent par une évolution relativement favorable et ne tendent pas à récidiver. Ils surviennent dans 80 à 90 % des cas. Les méningiomes bénins sont ensuite classés selon leur structure cellulaire. Ainsi, les néoplasmes sont méningothéliaux, fibreux, mixtes, angiomateux, psammomateux, microkystiques, sécrétoires, luminaux, métaplasiques, chordoïdiens et imphoplasmocytaires.
- Le grade II comprend des foyers atypiques caractérisés par une évolution plus agressive et une tendance à la récidive. Dans certains cas, une croissance infiltrante du tissu cérébral est observée. Les méningiomes du deuxième degré, quant à eux, sont atypiques, chordoïdiens et luminaux. Ces néoplasmes surviennent dans environ 18 % des cas.
- Le grade III comprend les méningiomes malins de trois catégories: papillaires, anaplasiques et rhabdoïdes. Tous se caractérisent par une évolution agressive avec croissance infiltrante, métastases et une incidence élevée de récidive. Cependant, ces foyers sont relativement rares – environ 2 % des cas.
Formes
Selon les manifestations locales, le méningiome cérébral peut être divisé en les types suivants:
- Le méningiome de la faux est un foyer évolutif de la falciformation. Son tableau clinique se caractérise par des crises convulsives (épileptiques), une possible paralysie des membres et un dysfonctionnement des organes pelviens.
- Méningiome atypique correspondant à une tumeur maligne de grade 2. Il se caractérise par des symptômes neurologiques et une croissance rapide.
- Le méningiome anaplasique est un nodule pathologique malin.
- Néoplasme pétrifié - se manifeste par une forte sensation de fatigue, une faiblesse dans les membres, des étourdissements.
- Néoplasme parasagittal - accompagné de convulsions, de paresthésies, d'hypertension intracrânienne.
- Les lésions du lobe frontal se caractérisent par des troubles mentaux et émotionnels, des troubles de la concentration, des hallucinations, des états dépressifs.
- Tumeur de la zone temporale convexe - se manifestant par des troubles auditifs et de la parole, des tremblements.
- Méningiome pariétal obstrué - accompagné de l'apparition de troubles de la pensée et de l'orientation.
- Néoplasme méningothéliomateux - caractérisé par une croissance lente et l'apparition de symptômes focaux primaires.
- Le nodule tuberculeux en selle turque est un foyer bénin qui se manifeste par une altération unilatérale de la fonction visuelle et un syndrome chiasmatique (atrophie optique et hémianopsie bitemporale).
Complications et conséquences
La probabilité d'effets indésirables et de complications du méningiome cérébral dépend de nombreux facteurs. Chez les patients ayant subi une ablation chirurgicale du néoplasme, les chances de guérison complète sont bien plus élevées. Cependant, le refus de la chirurgie, si elle est indiquée, conduit dans la plupart des cas à une issue irréversible: l'état du patient peut s'aggraver progressivement jusqu'au décès.
Le succès du traitement est étroitement lié à la qualité de l'intervention chirurgicale et à la période de rééducation postopératoire. La rapidité du retour à la vie normale dépend également de:
- Absence de pathologies du système cardiovasculaire;
- Absence de diabète sucré;
- Élimination des mauvaises habitudes;
- Exécution précise des recommandations du médecin.
Dans certains cas, même après résection chirurgicale du foyer tumoral, des récidives surviennent après un certain temps:
- Les méningiomes à évolution atypique récidivent dans 40 % des cas;
- Les méningiomes malins récidivent dans près de 80 % des cas.
Les foyers situés dans la région de l'os cunéiforme, de la selle turque et du sinus caverneux sont plus susceptibles de récidiver après traitement. La récidive des néoplasmes formés dans la voûte crânienne est beaucoup moins fréquente. [ 4 ]
Diagnostics ng mga meningioma ng utak
Le méningiome du cerveau est détecté principalement par des techniques de radiothérapie diagnostique.
L'IRM ( imagerie par résonance magnétique ) permet de détecter les processus tumoraux, quelle que soit leur localisation. Le diagnostic permet notamment d'évaluer la structure du cerveau, la présence de foyers pathologiques et de zones de circulation sanguine anormale, ainsi que les néoplasies vasculaires et les troubles inflammatoires et post-traumatiques des membranes cérébrales.
Pour le diagnostic différentiel et l'évaluation de la taille du nodule pathologique, l'IRM avec injection de produit de contraste est utilisée. Les méningiomes présentent souvent une « queue durale », une zone linéaire de contraste s'étendant au-delà des limites de la base tumorale. L'apparition d'une telle « queue » n'est pas due à une infiltration, mais à des modifications réactionnelles des membranes situées à proximité de la tumeur.
La tomodensitométrie (TDM ) permet de déterminer si les os du crâne sont impliqués dans le processus pathologique, s'il existe des calcifications ou des zones d'hémorragie interne, pas toujours visibles à l'IRM. Si nécessaire, il est possible d'utiliser un bolus de contraste (injection intraveineuse d'un produit de contraste radiologique à l'aide d'une seringue spéciale).
Les tests de laboratoire sont principalement représentés par de tels tests sanguins:
- Analyse générale - permet d'évaluer le nombre total de plaquettes, de globules rouges, de globules blancs et d'autres cellules sanguines, ce qui permet d'identifier un processus inflammatoire ou anémique;
- Analyse biochimique - permet de déterminer la composition chimique du sang;
- Étude des marqueurs du cancer.
Si nécessaire, des diagnostics instrumentaux complémentaires sont prescrits:
- Électroencéphalographie (enregistre l'activité cérébrale);
- Angiographie (révèle l’intensité de l’apport sanguin au foyer tumoral);
- La tomographie par émission de positons (TEP) permet de détecter les récidives de néoplasmes.
Diagnostic différentiel
Lors du diagnostic différentiel des tumeurs cérébrales, il est nécessaire de prendre en compte divers facteurs, notamment diagnostiques généraux et épidémiologiques. L'imagerie par résonance magnétique (IRM) est considérée comme l'examen de référence. Lors des mesures diagnostiques, il est absolument nécessaire de prendre en compte:
- Fréquence des pathologies (1/3 - tumeurs gliales, 1/3 - foyers métastatiques, 1/3 - autres néoplasmes);
- Âge du patient (les enfants sont plus susceptibles d'avoir des leucémies et des lymphomes, des tumeurs anaplasiques et des tératomes, ainsi que des craniopharyngiomes, des médulloblastomes et des épendymomes; chez les patients adultes, on trouve principalement des glioblastomes et des astrocytomes, des méningiomes et des schwannomes; chez les patients âgés, les méningiomes, les glioblastomes et les tumeurs métastatiques sont diagnostiqués plus souvent);
- Localisation (supratentorielle, infratentorielle, intraventriculaire, sellaire-parasellaire, angle pontocérébelleux, etc.);
- Type de propagation (le long de la moelle épinière - oligodendrogliome, épendymome, médulloblastome, lymphome; vers l'hémisphère opposé - glioblastome, astrocytome de faible différenciation; avec atteinte du cortex - oligodendrogliome, gangliogliome);
- Caractéristiques de la structure interne (la calcification est plus caractéristique de l'oligodendrogliome et du craniopharyngéome, mais survient également dans 20 % des méningiomes);
- Diffusion (les foyers clairs pondérés en diffusion sur l'IRM sont typiques des abcès, des masses kystiques épidermoïdes, des accidents vasculaires cérébraux aigus; les processus tumoraux ont un faible signal sur l'IRM pondérée en diffusion du cerveau).
Qui contacter?
Traitement ng mga meningioma ng utak
Le schéma thérapeutique du méningiome cérébral est prescrit selon un programme personnalisé, prenant en compte la taille et la localisation de la tumeur, les symptômes existants, l'intensité de la croissance et l'âge du patient. Le plus souvent, les médecins ont recours à l'une des trois principales techniques: l'observation, la résection chirurgicale et la radiothérapie.
Des méthodes d'observation sont appliquées aux méningiomes à croissance lente, ne dépassant pas 1 à 2 mm par an. Les patients atteints de ces tumeurs doivent subir une imagerie par résonance magnétique diagnostique annuelle:
- S’il s’agit d’un petit ganglion, sans symptômes ou avec des symptômes légers et une qualité de vie préservée;
- Si la pathologie est détectée chez une personne âgée dans le contexte de symptômes à progression lente.
Le traitement chirurgical est considéré comme la pierre angulaire de l'ablation d'un méningiome. La chirurgie est obligatoire si le foyer est situé dans un endroit accessible, loin des zones cérébrales fonctionnellement importantes. Si possible, le chirurgien tentera d'exciser complètement la tumeur afin de prévenir toute récidive et, simultanément, de restaurer (préserver) la fonctionnalité du système nerveux. Malheureusement, cette possibilité n'est pas toujours présente. Par exemple, si le foyer est situé à la base du crâne ou se développe dans les sinus veineux, la résection complète est annulée en raison du risque élevé de complications graves. Dans ce cas, le chirurgien pratique une excision partielle afin de réduire la compression des structures cérébrales. Les patients sont ensuite obligatoirement traités par radiochirurgie et radiothérapie.
La radiochirurgie au Gamma Knife est indiquée chez tous les patients atteints de méningiome primitif, quelle que soit la localisation du ganglion pathologique, ainsi que chez les patients présentant des tumeurs résiduelles après résection ou irradiation incomplète (si la taille maximale du foyer ne dépasse pas 30 mm). Le Gamma Knife est plus adapté à l'atteinte des formations situées dans des structures cérébrales profondes, difficiles d'accès pour une intervention chirurgicale conventionnelle. Cette méthode est également appliquée aux patients intolérants à la chirurgie conventionnelle. La radiochirurgie stoppe la croissance du méningiome en détruisant son ADN et en thrombosant le réseau vasculaire nourricier. Ce traitement est efficace dans plus de 90 % des cas.
« Avantages » du traitement Gamma Knife:
- Les structures cérébrales environnantes ne sont pas affectées;
- Il n’est pas nécessaire d’hospitaliser le patient;
- La méthode est non invasive, il n’y a donc aucun risque d’infection ou de perte de sang;
- Il n’est pas nécessaire d’avoir recours à l’anesthésie générale;
- Il n’est pas nécessaire de prévoir une longue période de récupération.
La radiothérapie conventionnelle est indiquée chez les patients atteints de méningiomes multiples ou volumineux et implique l'utilisation de rayonnements ionisants. Selon l'indication, on distingue la radiothérapie, la β-thérapie, la γ-thérapie, l'exposition aux protons et aux neutrons. L'efficacité thérapeutique repose sur la destruction de l'ADN tumoral des cellules en prolifération active, entraînant leur mort.
La chimiothérapie est inappropriée et pratiquement inexistante pour le méningiome cérébral bénin. Cependant, elle est prescrite dans les tumeurs malignes comme traitement auxiliaire pour ralentir la croissance et prévenir la propagation du processus pathologique aux tissus cérébraux profonds.
Prescrire également une thérapie symptomatique pour soulager l'état du patient et améliorer la circulation sanguine dans le cerveau.
Médicaments
En préparation préopératoire, les patients atteints de méningiome cérébral reçoivent des médicaments pour stabiliser la tension artérielle. En l'absence de crise hypothalamo-hypophysaire, du Proroxan 0,015 à 0,03 g trois fois par jour ou du Butyroxan 0,01 à 0,02 g trois fois par jour sont administrés sous surveillance de la tension artérielle (il est important de surveiller l'état du patient, car une chute brutale de la tension artérielle, une bradycardie, des évanouissements et des troubles du rythme cardiaque sont possibles). En cas d'hypertension artérielle persistante, il est recommandé de prendre de la Prazosine 0,5 à 1 mg trois fois par jour. C'est un vasodilatateur synthétique dont les effets secondaires possibles incluent dyspnée, hypotension orthostatique et gonflement des jambes.
Selon le degré d'insuffisance surrénalienne, un traitement hormonal substitutif par cortisone, hydrocortisone et prednisolone est mis en place. Avant l'intervention, les patients reçoivent 50 mg d'hydrocortisone toutes les 8 heures (également administrés immédiatement avant l'intervention, pendant son déroulement et pendant plusieurs jours après, en doses individuelles).
Si nécessaire, des hormones thyroïdiennes et des hormones sexuelles sont utilisées. À titre prophylactique, un traitement par céphalosporines est instauré la veille de l'intervention. Traditionnellement, il s'agit de 1 à 2 g de ceftriaxone administrés jusqu'à deux fois par jour par voie intramusculaire, le traitement étant poursuivi pendant cinq jours après l'intervention. En cas de développement d'une inflammation (méningo-encéphalite), une antibiothérapie est prescrite en fonction de l'agent pathogène identifié, pendant deux semaines, et chez les patients présentant un déficit immunitaire, pendant trois semaines ou plus. L'administration parentérale de pénicillines, de fluoroquinolones, de céphalosporines de IIIe génération et de glycopeptides est possible.
Quelles vitamines ne peuvent pas être prises en cas de méningiome cérébral?
L'apport quotidien en vitamines est particulièrement important chez les patients atteints de cancer. Pour les personnes fragilisées par des processus tumoraux, ces nutriments sont essentiels et doivent être apportés non seulement par l'alimentation, mais aussi souvent sous forme de médicaments spécifiques (comprimés ou injections). La décision d'un apport complémentaire en vitamines est prise par le médecin traitant. Dans la plupart des cas, la vitaminothérapie est indiquée pour augmenter les défenses immunitaires, activer la récupération et renforcer l'immunité, affaiblie par la radiothérapie ou la chirurgie. De plus, les vitamines réduisent souvent les effets secondaires des traitements médicamenteux.
La plupart des préparations vitaminées n'ont qu'un effet positif sur l'organisme, à condition de respecter la posologie prescrite. Cependant, certaines vitamines sont recommandées par les médecins et ne doivent pas être prises sans ordonnance. Il s'agit notamment des médicaments suivants:
- Alpha-tocophérol (vitamine E);
- Méthylcobalamine (vitamine B12 );
- Thiamine ( B1 );
- Acide folique ( B9 ).
Il faut faire preuve de prudence lors de la prise de vitamines A et D3, ainsi que de préparations multivitaminées contenant du fer.
Réhabilitation
La résection chirurgicale d'un méningiome cérébral est une intervention relativement lourde. Même si l'intervention est parfaitement réalisée, il est essentiel de mener correctement la période de rééducation afin d'assurer une guérison complète sans risque de récidive tumorale.
Il y a un certain nombre d’interdictions à garder à l’esprit après une intervention chirurgicale:
- Vous ne pouvez pas boire de boissons alcoolisées;
- Vous ne pouvez pas voyager en avion (sauf si votre médecin l’autorise);
- N'allez pas au sauna et au sauna, utilisez un solarium, prenez un bain de soleil pendant la période d'ensoleillement actif;
- Pour la première fois, vous ne devez pas pratiquer de sports actifs impliquant un stress accru;
- Vous devez éviter les scandales, les querelles et autres situations qui peuvent affecter négativement le système nerveux central et la tension artérielle.
Le programme de rééducation est élaboré individuellement pour chaque patient. Pendant la convalescence, le schéma peut être modifié en fonction de la dynamique existante. En cas d'œdème et de syndrome douloureux résiduel, la kinésithérapie peut être utilisée. En cas de parésie des membres, des massages et une thérapie manuelle sont prescrits pour améliorer la circulation sanguine et lymphatique, augmenter la conduction et la sensibilité neuromusculaires. Les exercices thérapeutiques aident à restaurer les fonctions perdues, à établir des connexions réflexes et à stabiliser le fonctionnement de l'appareil vestibulaire.
La prévention
Selon les experts, de nombreuses pathologies cancéreuses sont liées à l'alimentation. Par exemple, la préférence pour la viande rouge est associée à divers types de cancer. Les boissons alcoolisées, le tabac et la consommation d'aliments de mauvaise qualité et non naturels ont également un impact négatif.
Les médecins recommandent:
- Maintenir un équilibre entre l’apport calorique et l’activité physique;
- Pour maintenir un poids corporel normal;
- Être physiquement actif;
- Dans le régime alimentaire, privilégiez les fruits, les légumes, les légumes verts, évitez les plats préparés et la viande rouge;
- Limitez votre consommation d'alcool.
Un repos nocturne suffisant et adéquat est également important pour renforcer la capacité de l'organisme à résister au développement du cancer. Un sommeil de qualité contribue à la normalisation de l'équilibre hormonal et à la stabilisation des principaux processus vitaux. Parallèlement, le manque de sommeil entraîne une augmentation du stress et une perturbation des rythmes normaux, ce qui peut favoriser le développement d'un méningiome cérébral.
À des fins préventives, il est fortement recommandé de ne pas oublier de se soumettre à des examens réguliers et de consulter rapidement un médecin.
Prévoir
Si un méningiome cérébral bénin est détecté à temps sans se propager aux tissus voisins, le pronostic peut être considéré comme favorable. La plupart des patients guérissent complètement. Une récidive est observée dans environ 3 % des cas. Les tumeurs atypiques sont sujettes à la récidive chez près de 40 % des patients, et les tumeurs malignes chez 75 à 80 % des patients.
Les spécialistes établissent un critère de récidive du méningiome à cinq ans, qui dépend de la localisation du foyer pathologique. Les tumeurs situées près de la voûte crânienne sont les moins sujettes à la récidive. Les tumeurs récidivent plus fréquemment dans la région de la selle turque, et plus fréquemment encore dans les lésions situées près du corps de l'os cunéiforme (34 % de ces méningiomes récidivent en cinq ans). Les foyers situés près des ailes de l'os cunéiforme et du sinus caverneux sont les plus sujets à la récidive (60 à 99 %).
L’issue de la maladie dépend directement d’une attitude responsable envers sa propre santé et d’une orientation rapide vers un médecin.
Alcool pour le méningiome cérébral
Quelle que soit la localisation du méningiome cérébral, tous les patients diagnostiqués avec cette maladie doivent éviter de consommer des boissons alcoolisées. L'alcool ne doit être associé à aucun cancer, même bénin. L'alcool est également contre-indiqué chez les patients sous chimiothérapie. Même une petite quantité d'alcool peut avoir de graves conséquences, pouvant aller jusqu'au décès du patient.
Les raisons de cette interdiction sont les suivantes:
- La défense immunitaire en souffre, les conditions sont favorables au développement d'une infection fongique, microbienne ou virale;
- Le corps porte une charge supplémentaire et dépense de l’énergie pour éliminer l’intoxication alcoolique, au lieu de la diriger vers la lutte contre le processus tumoral;
- Les effets secondaires des médicaments de chimiothérapie sont amplifiés;
- Le foie et les reins sont soumis à une pression accrue et le risque d’insuffisance hépatique et rénale augmente;
- Risque accru de métastases;
- Cela aggrave considérablement le bien-être du patient et aggrave les symptômes.
Dans certains cas, l’alcool peut compenser les effets obtenus précédemment lors de la chimiothérapie, il est donc important pour les patients atteints de méningiome d’éviter complètement l’alcool.
Invalidité
L’octroi d’une invalidité dépend d’un certain nombre de facteurs:
- Malignité ou bénignité du néoplasme;
- La possibilité, le fait et la qualité (l'exhaustivité) de l'intervention chirurgicale;
- S'il y a eu une récidive;
- La nature et le degré des troubles fonctionnels, la présence d’un handicap;
- A partir de critères sociaux tels que l'âge, la profession.
Le premier groupe de handicap est attribué si le patient présente des troubles cérébraux stables ou croissants, des limitations en termes de soins personnels, de mouvement, etc.
Le deuxième groupe est indiqué pour les personnes opérées d'une tumeur bénigne, maligne ou métastatique avec un pronostic de rééducation défavorable ou avec un handicap modéré mais permanent.
Le troisième groupe est composé de patients présentant une déficience modérée de la fonction cérébrale, ce qui empêche une orientation adéquate, des capacités cognitives, une mobilité et une activité professionnelle.
Si le méningiome du cerveau ne présente pas de symptômes prononcés, la capacité du patient à travailler après le traitement est préservée, alors l'octroi d'un groupe d'invalidité n'est pas possible.

