Expert médical de l'article
Nouvelles publications
Anaplasmose granulocytaire humaine
Dernière revue: 18.10.2021

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
La maladie infectieuse de l'anaplasmose fait référence aux pathologies transmissibles, c'est-à-dire à celles qui sont transmises par des insectes hématophages. Dans ce cas, la maladie est propagée par les tiques ixodides - les arthropodes mêmes qui peuvent également tolérer l'encéphalite et la borréliose transmises par les tiques.
L'anaplasmose présente des symptômes polymorphes et une saisonnalité caractéristique (principalement printemps-été), associés à des périodes d'activité naturelle des tiques. Une personne malade ne propage pas l'infection, donc le contact avec lui n'est pas dangereux pour les autres. [1]
Épidémiologie
L'anaplasmose a été signalée pour la première fois en 1994 par Chen et al. (J Clin Micro 1994; 32 (3) : 589-595). L'anaplasmose a été signalée partout dans le monde; aux États-Unis, il est le plus souvent signalé dans le haut Midwest et le nord-est. Une activité de la maladie a également été signalée en Europe du Nord et en Asie du Sud-Est. [2], [3], [4], [5]
En Russie, l'infection à anaplasma par les tiques se produit dans 5 à 20% (le nombre écrasant de cas se produit dans la région du Baïkal et le territoire de Perm). En Biélorussie, le taux d'infection varie de 4 à 25 % (la prévalence la plus élevée est enregistrée dans les forêts de Belovezhskaya Pushcha). En Ukraine et en Pologne, le pourcentage de distribution est à peu près le même - 23%. Le nombre de cas d'anaplasmose aux États-Unis signalés au CDC a augmenté régulièrement depuis que la maladie a été signalée pour la première fois, passant de 348 cas en 2000 à un pic de 5 762 en 2017. Les cas signalés en 2018 étaient nettement inférieurs mais ont augmenté vers 2017 en 2019, passant de 5655 cas. [6]
L'anaplasmose se distingue par sa saisonnalité, qui correspond à la période active des tiques ixodides. Des poussées d'infections sont notées du milieu du printemps à la fin de l'été, ou plus précisément, d'avril à début septembre. En règle générale, les anaplasmes se trouvent dans le même zonage que d'autres types d'infections transmises par les tiques - en particulier, la borrelia pathogène. Il a été déterminé qu'une tique ixodide peut transporter simultanément jusqu'à sept agents pathogènes de maladies virales et microbiennes. C'est pourquoi plus de la moitié des cas de la maladie sont des infections mixtes - des lésions causées par plusieurs agents pathogènes infectieux en même temps, ce qui aggrave considérablement l'issue de la pathologie. Chez la plupart des patients, l'anaplasmose est associée à une borréliose ou à une encéphalite à tiques, ou à une ehrlichiose monocytaire. Dans plus de 80% des cas, il existe une infection articulaire avec anaplasmose et borréliose .
Causes anaplasmose
L'agent causal de la pathologie infectieuse est l'anaplasma (nom complet Anaplasma phagocytophilum, Anaplasma Phagocytophilum) - la plus petite bactérie intracellulaire. Lorsqu'il pénètre dans la circulation sanguine humaine, il s'infiltre dans les granulocytes et se propage à tous les points du corps.
Dans des conditions naturelles, l'anaplasma s'installe souvent dans les organismes des souris et des rats, et dans les zones habitables, les chiens, chats, chevaux et autres animaux peuvent être infectés. En même temps, ils ne présentent pas de danger pour l'homme : même si un animal infecté mord une personne, l'infection ne se produit pas. [7]
Le danger pour les personnes en termes de développement de l'anaplasmose est l'attaque de la tique ixodide, car lors de la morsure, elle sécrète de la salive dans la plaie, qui contient de l'anaplasma.
La bactérie qui provoque le développement de l'anaplasmose a un diamètre inférieur à 1 micron. Il pénètre dans la circulation systémique avec le liquide salivaire de l'insecte. En pénétrant dans les tissus des organes internes, l'agent pathogène active le processus inflammatoire. Les bactéries commencent à se multiplier vigoureusement, ce qui entraîne la suppression de l'immunité et, par conséquent, l'ajout de maladies infectieuses secondaires - microbiennes, virales ou fongiques.
Le réservoir principal est la souris à pattes blanches Peromyscus leucopus; cependant, une grande variété de mammifères sauvages et domestiques ont été identifiés comme réservoirs. [8], [9] Les tiques peuvent propager l'infection entre les animaux sauvages et les animaux de ferme - en particulier, les sabots fourchus, les chiens, les rongeurs et même les oiseaux qui migrent régulièrement et favorisent ainsi un plus grand transfert de l'agent pathogène. Anaplasma vit dans les organismes animaux pendant plusieurs semaines, et pendant ce temps, des insectes auparavant non infectés deviennent des distributeurs.
Facteurs de risque
Les tiques hématophages sont capables de transmettre diverses infections. Les plus célèbres sont l'encéphalite à tiques et la borréliose, et un agent pathogène tel que l'anaplasme a été isolé il y a seulement quelques décennies.
Le risque d'infection à anaplasma dépend du nombre total de tiques présentes dans la zone, du pourcentage d'insectes infectés et du comportement humain. Dans les zones où la probabilité de propagation de l'anaplasmose est accrue, le danger menace principalement ceux qui se reposent ou travaillent dans les forêts, les plantations forestières et les parcs - par exemple, les chasseurs, les pêcheurs, les cueilleurs de champignons, les forestiers, les touristes, les agriculteurs, les militaires, etc. Sont des catégories de risques particuliers.
Les tiques ixodides sont sensibles au climat : elles choisissent d'habiter des zones à humidité modérée ou abondante, à précipitations fréquentes ou couvertes de fourrés abondants, où un taux d'humidité d'environ 80 % peut être maintenu. Priorité aux insectes - forêts de feuillus et mixtes, abattage, forêt-steppe, parcs, squares et jardins. Au cours des dernières années, les arthropodes hématophages se sont répandus assez largement dans les hautes terres et les régions du nord. [10]
Pathogénèse
L'anaplasmose est transmise par une attaque de tique au moment de la succion de sang. Dans l'environnement des tiques, l'infection se transmet de la femelle à la progéniture, ce qui provoque la circulation constante d'agents pathogènes. La voie de transmission par contact de l'anaplasme (par des lésions cutanées), ainsi que le tube digestif (lors de la consommation de lait, de viande) n'a pas été prouvée.
Surtout, les gens sont exposés aux attaques de tiques pendant la période printemps-été, qui est le pic d'activité des insectes. L'heure de début de la saison des tiques varie en fonction des conditions météorologiques. Si le printemps est chaud et précoce, les arthropodes commencent à "chasser" fin mars, augmentant considérablement leur activité vers la seconde moitié de l'été en raison de l'accumulation de grands volumes de bactéries.
Les insectes sont actifs presque 24 heures sur 24, mais par temps chaud et ensoleillé, leur agressivité la plus élevée est observée de huit à onze heures du matin, puis diminue progressivement et augmente à nouveau de cinq à huit heures du soir. Par temps nuageux, l'activité quotidienne des tiques est approximativement la même. Un ralentissement de l'activité est constaté par temps chaud et lors de fortes pluies.
Les insectes hématophages vivent principalement dans les massifs, moins souvent dans les petites forêts, les ceintures forestières et les steppes forestières. Il y a plus d'acariens dans les endroits humides, dans les ravins forestiers, les fourrés, près des ruisseaux et des chemins. Ils vivent aussi dans les villes : au bord des rivières, dans les réserves naturelles, ainsi que dans les parcs et les places, et ils sentent l'approche d'un objet vivant par l'odorat déjà à une distance de 10 mètres.
Une tique passe par plusieurs stades de développement : un œuf, une larve, une nymphe, un adulte. Pour assurer le déroulement normal de toutes les étapes, le sang d'un animal à sang chaud est requis, la tique recherche donc avec diligence un «soutien de famille»: il peut s'agir d'un petit animal de la forêt ou d'un oiseau, ainsi que de gros animaux ou de bétail.. En suçant le sang, l'acarien "partage" la bactérie avec l'animal, ce qui en fait un réservoir infectieux supplémentaire. Il s'avère une sorte de circulation bactérienne: d'une tique - à un être vivant, et - à nouveau à une tique. De plus, les cellules bactériennes peuvent se propager de l'insecte à sa progéniture. [11]
L'infection des personnes se produit de manière transmissible par les piqûres de tiques. L'agent pathogène pénètre dans le corps humain par la peau mordue et pénètre dans la circulation sanguine, puis dans divers organes internes, y compris des organes distants, qui déterminent le tableau clinique de l'anaplasmose.
Anaplasma "infecte" les granulocytes, en particulier les neutrophiles matures. À l'intérieur du cytosol des leucocytes, des colonies bactériennes entières de morula se forment. Après l'infection, l'agent pathogène pénètre dans la cellule, commence à se multiplier dans la vacuole cytoplasmique, puis quitte la cellule. Le mécanisme pathologique du développement de la maladie s'accompagne de lésions des macrophages spléniques, ainsi que des cellules du foie et de la moelle osseuse, des ganglions lymphatiques et d'autres structures, au sein desquelles une réaction inflammatoire commence à se développer. Dans le contexte des lésions leucocytaires et du développement d'un processus inflammatoire, le système immunitaire du corps est supprimé, ce qui non seulement aggrave la situation, mais contribue également à l'apparition d'une infection secondaire de toute origine. [12]
Symptômes anaplasmose
Avec l'anaplasmose, vous pouvez observer des symptômes étendus de divers degrés de gravité, qui dépendent des caractéristiques de l'évolution de la maladie. Les premiers signes apparaissent à la fin de la période d'incubation latente, qui dure de quelques jours à plusieurs semaines (le plus souvent, environ deux semaines), si elle est comptée à partir du moment où la bactérie est entrée dans la circulation sanguine humaine. [13]
Dans les cas bénins, le tableau clinique est similaire à l'ARVI habituel - infection virale respiratoire aiguë. Les symptômes suivants sont caractéristiques :
- une forte détérioration de la santé;
- augmentation des indicateurs de température jusqu'à 38,5°C;
- fièvre;
- un fort sentiment de faiblesse;
- perte d'appétit, dyspepsie;
- douleur dans la tête, les muscles, les articulations;
- parfois - une sensation de douleur et de sécheresse dans la gorge, de la toux, une gêne dans le foie.
Dans les cas modérément graves, la gravité des symptômes est plus évidente. Aux symptômes ci-dessus s'ajoutent les suivants :
- vertiges et autres signes neurologiques;
- vomissements fréquents;
- respiration difficile;
- diminution de la diurèse quotidienne (une anurie peut se développer);
- gonflement des tissus mous;
- ralentissement du rythme cardiaque, abaissement des indicateurs de pression artérielle;
- inconfort dans le foie.
Si le patient souffre d'un déficit immunitaire, alors dans son contexte, l'anaplasmose est particulièrement difficile. Les symptômes suivants sont présents :
- température constamment élevée, sans normalisation pendant plusieurs semaines;
- signes neurologiques prononcés, souvent avec une image de lésions cérébrales (troubles de la conscience - de la léthargie au coma), crises de nature généralisée;
- augmentation des saignements, développement d'hémorragies internes (il y a du sang dans les selles et le liquide urinaire, vomissements sanglants);
- troubles du rythme cardiaque.
Les symptômes d'atteinte du système nerveux périphérique comprennent la plexopathie brachiale, la paralysie des nerfs crâniens, la polyneuropathie démyélinisante et la paralysie faciale bilatérale. Le rétablissement de la fonction neurologique peut prendre plusieurs mois. [14], [15], [16]
Premiers signes
Immédiatement après l'expiration de la période d'incubation, qui dure en moyenne 5 à 22 jours, les premiers symptômes apparaissent :
- une augmentation soudaine des indicateurs de température (température fébrile);
- mal de tête;
- fatigue intense, faiblesse;
- diverses manifestations de dyspepsie: de la douleur dans l'abdomen et la région du foie à des vomissements sévères;
- diminution des indicateurs de pression artérielle, vertiges;
- augmentation de la transpiration.
Des signes tels que douleur et brûlure dans la gorge, toux, ne sont pas retrouvés chez tous les patients, mais ne sont pas exclus. Comme vous pouvez le voir, le tableau clinique est non spécifique et ressemble plutôt à n'importe quelle infection respiratoire virale, y compris la grippe. Par conséquent, il existe une forte probabilité d'erreur de diagnostic. L'anaplasmose peut être suspectée si le patient indique une morsure de tique récente. [17]
Anaplasmose chez un enfant
Si, chez les adultes, l'anaplasmose est transmise par une morsure de tique, il existe un autre mode de transmission de l'infection chez les enfants - de la mère au fœtus. La maladie se caractérise par une forte fièvre, des douleurs dans la tête et les muscles, un rythme cardiaque lent et une diminution de la pression artérielle.
Le tableau clinique de l'anaplasmose est le plus souvent présenté par une forme modérée et sévère, cependant, ces types d'évolution sont caractéristiques principalement chez les patients adultes. Les enfants souffrent d'une maladie infectieuse principalement sous une forme bénigne. Dans certains cas seulement, les enfants développent une hépatite anictérique avec une activité transaminase accrue. Encore moins souvent, des lésions rénales sont observées avec le développement d'une hypoisostéurie, d'une protéinurie et d'une érythrocyturie, ainsi qu'une augmentation du taux de créatinine et d'urée dans le sang. Dans des cas isolés, la pathologie se complique d'un choc toxique infectieux, d'une insuffisance rénale aiguë, d'un syndrome de détresse respiratoire aiguë, d'une méningo-encéphalite. [18]
Le traitement de la maladie chez l'enfant, ainsi que chez l'adulte, repose sur la prise de doxycycline. Il est généralement admis que ce médicament est prescrit aux enfants à partir de 12 ans. Cependant, il y a eu des cas de traitement plus précoce avec la doxycycline - en particulier, à partir de l'âge de 3-4 ans. Le dosage est choisi individuellement.
Étapes
Il existe trois stades de développement de l'anaplasmose: aigu, subclinique et chronique.
Le stade aigu est caractérisé par des chutes de température à des taux élevés (40-41 ° C), une émaciation et une faiblesse sévères, un essoufflement comme une dyspnée, une hypertrophie des ganglions lymphatiques, l'apparition d'une rhinite et d'une conjonctivite purulentes, une rate hypertrophiée. Certains patients présentent une hypersensibilité provoquée par une irritation des méninges, ainsi que des convulsions, des contractions musculaires, une polyarthrite et des paralysies des nerfs crâniens. [19]
Le stade aigu se transforme progressivement en infraclinique, dans lequel il existe une anémie, une thrombocytopénie, une leucopénie (dans certains cas, une leucocytose). De plus, après environ 1,5 à 4 mois (même en l'absence de traitement), la guérison ou le stade chronique suivant de la maladie peut survenir. Elle se caractérise par une anémie, une thrombocytopénie, un œdème, l'accession de pathologies infectieuses secondaires. [20]
Formes
Selon l'intensité des symptômes, on distingue les types d'anaplasmose suivants:
- caché, asymptomatique (subclinique);
- manifeste (explicite).
Compte tenu de la gravité de la maladie infectieuse, on distingue une évolution légère, modérée et sévère.
De plus, on distingue l'anaplasmose plaquettaire et granulocytaire, cependant, les lésions plaquettaires ne sont caractéristiques qu'en médecine vétérinaire, car elles se trouvent principalement chez les chats et les chiens. [21]
Anaplasma est l'agent causal de la maladie non seulement chez l'homme, mais aussi chez les chiens, les vaches, les chevaux et d'autres espèces animales. L'anaplasmose transmise par les tiques chez l'homme peut survenir presque partout dans le monde, car les porteurs de la maladie - les tiques - vivent à la fois dans les pays européens et asiatiques.
L'anaplasmose des bovins et autres animaux de ferme est une maladie connue de longue date qui a été décrite pour la première fois au XVIIIe siècle : elle était alors appelée fièvre à tiques, elle affectait principalement les chèvres, les veaux et les moutons. L'anaplasmose granulocytaire a été officiellement confirmée chez le cheval en 1969 et chez le chien en 1982. [22] Outre les tiques, les taons, les mouches, les moucherons, les drageons des moutons, les coléoptères piqueurs peuvent devenir porteurs de l'infection.
L'anaplasmose des moutons et autres animaux de ferme se manifeste par les premiers signes suivants :
- augmentation soudaine de la température;
- jaunissement des muqueuses dû à un excès de bilirubine dans le sang;
- essoufflement, signes d'hypoxie;
- rythme cardiaque rapide;
- perte de poids rapide;
- perte d'appétit;
- apathie, léthargie;
- désordres digestifs;
- diminution de la production laitière;
- gonflement (fanon et membres);
- tousser.
L'infection chez les animaux est souvent identifiée comme un trouble de l'alimentation. Ainsi, les personnes malades en raison d'un métabolisme altéré essaient de goûter et de mâcher des objets non comestibles. L'échec du métabolisme, l'inhibition des processus redox entraînent une violation de l'hématopoïèse, une baisse du taux d'hémoglobine dans le sang, le développement d'une hypoxie. L'intoxication entraîne le développement de réactions inflammatoires, des œdèmes et des hémorragies sont notés. Le rôle décisif dans le pronostic de la pathologie est déterminé par le diagnostic correct et la prescription rapide du traitement. [23]
Un nombre considérable d'animaux non seulement domestiques, mais aussi sauvages peuvent servir de réservoir à l'agent causal de l'anaplasmose. Dans le même temps, les chiens, les chats et la personne elle-même sont des propriétaires aléatoires qui ne jouent pas le rôle de transmetteur d'infection aux autres êtres vivants.
L'anaplasmose chez le chat est la plus rare - seulement dans des cas isolés. Les animaux se fatiguent facilement, ont tendance à éviter toute activité, se reposent principalement, ne mangent pratiquement pas. Le développement de la jaunisse est souvent noté.
L'anaplasmose chez le chien ne diffère pas non plus par les signes spécifiques. Il y a dépression, fièvre, hypertrophie du foie et de la rate, boiterie. Il existe des descriptions de toux, de vomissements et de diarrhée chez les animaux. Il est à noter qu'en Amérique du Nord, la pathologie a une évolution principalement bénigne, tandis que dans les pays européens, des décès sont souvent notés.
Pour la plupart des animaux, le pronostic de l'anaplasmose est favorable - sous réserve d'une antibiothérapie rapide. L'image sanguine se stabilise dans les 2 semaines suivant le début du traitement. Aucun décès chez les chiens et les chats n'a été signalé. Une évolution plus complexe de la pathologie est notée avec une infection combinée, lorsque l'anaplasme est associé à d'autres agents pathogènes transmis lors d'une morsure de tique. [24]
Complications et conséquences
Si un patient atteint d'anaplasmose ne se rend pas chez le médecin ou si le traitement est initialement mal prescrit, le risque de complications augmente considérablement. Malheureusement, cela arrive assez souvent, et au lieu d'une infection à rickettsies, le patient est traité par ARVI, grippe ou bronchite aiguë. [25]
Il faut comprendre que les complications d'une maladie infectieuse peuvent en effet être dangereuses, puisqu'elles conduisent souvent à des conséquences aggravées, voire au décès du patient. Parmi les complications les plus courantes figurent les suivantes :
- monoinfection;
- échec de l'activité rénale;
- dommages au système nerveux central;
- insuffisance cardiaque, myocardite;
- aspergillose pulmonaire, insuffisance respiratoire;
- choc toxique infectieux;
- pneumonie atypique;
- coagulopathie, hémorragie interne;
- méningo-encéphalite.
Ce sont les conséquences les plus courantes, mais pas toutes connues, qui peuvent se développer à la suite de l'anaplasmose. Bien sûr, il existe des cas de guérison spontanée de la maladie, ce qui est typique des personnes ayant une bonne et une forte immunité. Cependant, si la défense immunitaire est altérée - par exemple, si une personne a récemment été malade ou souffre de maladies chroniques, ou a pris un traitement immunosuppresseur ou a subi une opération, alors le développement de complications chez un tel patient est plus que probable. [26]
L'issue la plus défavorable peut être le décès du patient à la suite d'une défaillance multiviscérale.
Diagnostics anaplasmose
Un rôle important dans le diagnostic de l'anaplasmose est joué par la collecte de l'anamnèse épidémiologique. Le médecin doit faire attention à des moments tels que les morsures de tiques, le séjour du patient dans une région d'endémie infectieuse, ses visites dans les forêts et les parcs forestiers au cours du mois dernier. Les informations épidémiologiques reçues en combinaison avec les symptômes existants aident à orienter et à conduire le diagnostic dans la bonne direction. Une aide supplémentaire est fournie par les changements dans l'image sanguine, cependant, la recherche en laboratoire devient le principal moment de diagnostic.
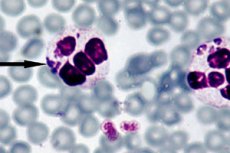
Le moyen le plus efficace de diagnostiquer l'anaplasmose est la microscopie directe à fond noir, dont l'essence est de visualiser les structures embryonnaires - la morula - à l'intérieur des neutrophiles, lors de la microscopie optique d'un frottis sanguin mince avec le colorant Romanovsky-Giemsa. La morula visible se forme du troisième au septième jour environ après l'introduction de la bactérie. La méthode de recherche relativement simple présente également un certain inconvénient, car elle montre une efficacité insuffisante avec un faible niveau d'anaplasme dans le sang. [27]
Des études cliniques générales et, en particulier, un test sanguin général démontrent une leucopénie avec un déplacement de la formule leucocytaire vers la gauche, une augmentation modérée de la VS. De nombreux patients souffrent d'anémie et de pancytopénie.
L'analyse générale des urines est caractérisée par une hypoisostéurie, une hématurie, une protéinurie.
La biochimie sanguine indique une activité accrue des tests de la fonction hépatique (AST, ALT), LDH, des niveaux accrus d'urée, de créatinine et de protéine C-réactive.
Les anticorps contre l'anaplasmose sont déterminés par le test sérologique (ELISA). Le diagnostic repose sur la détermination de la dynamique des titres d'anticorps spécifiques dirigés contre des antigènes bactériens. Les anticorps IgM initiaux apparaissent dès le onzième jour de la maladie, atteignant un pic de 12 à 17 jours. De plus, leur nombre diminue. Les anticorps IgG peuvent être détectés dès le premier jour du processus infectieux: leur concentration augmente progressivement et le niveau maximal tombe à 37-39 jours. [28]
La PCR pour l'anaplasmose est la deuxième méthode de diagnostic direct la plus courante qui détecte l'ADN de l'anaplasmose. Le biomatériau pour l'analyse PCR est le plasma sanguin, la fraction leucocytaire, le liquide céphalo-rachidien. Il est également possible d'examiner la tique, le cas échéant.
Le diagnostic instrumental consiste à réaliser les procédures suivantes :
- Examen radiographique des poumons (image de bronchite ou de pneumonie, ganglions lymphatiques hypertrophiés);
- électrocardiographie (image de conduction altérée);
- examen échographique des organes abdominaux (foie hypertrophié, tissu hépatique altéré de manière diffuse).
Diagnostic différentiel
La différenciation des différentes maladies endémiques à rickettsies est réalisée en tenant compte des signes cliniques et épidémiologiques. Il est important de prêter attention aux données épidémiologiques typiques de la plupart des rickettsioses endémiques (voyage vers un foyer endémique, saisonnalité, attaques de tiques, etc.), ainsi qu'aux symptômes tels que l'absence d'affect primaire, l'élargissement régional des ganglions lymphatiques, absence d'éruption cutanée.
Dans certains cas, l'anaplasmose peut ressembler à un typhus épidémique léger et à une maladie de Bril bénigne. Avec le typhus, les symptômes neurologiques sont plus prononcés, il y a une éruption cutanée roséole-pétéchiale, il y a des symptômes de Chiari-Avtsyn et Govorov-Godelier, tachycardie, énanthème de Rosenberg, etc. [29]
Il est important de distinguer à temps l'anaplasmose de la grippe et du SRAS. Avec la grippe, la période fébrile est courte (3-4 jours), le mal de tête se concentre dans les régions sourcilières et temporales. Il y a des symptômes catarrhaux (toux, écoulement nasal), il n'y a pas d'hypertrophie du foie.
Une autre maladie nécessitant une différenciation est la leptospirose . La pathologie est caractérisée par une douleur intense dans les muscles du mollet, une sclérite, des palpitations, une leucocytose neutrophile. L'évolution sévère de la leptospirose est caractérisée par un jaunissement de la sclérotique et de la peau, un syndrome méningé, des modifications du liquide céphalo-rachidien comme la méningite séreuse. Le diagnostic est établi par la détermination de leptospira dans le sang et le liquide urinaire, ainsi que par une réaction positive d'agglutination et de lyse.
Car la dengue se caractérise par une courbe de température à deux ondes, des douleurs articulaires sévères, des changements typiques de la démarche, la tachycardie d'origine. Avec la deuxième vague, une éruption cutanée avec démangeaisons apparaît, suivie d'une desquamation. Le diagnostic est basé sur l'isolement du virus.
La brucellose se caractérise par une fièvre ondulatoire, une transpiration abondante, des arthralgies et des myalgies migratrices, une micropolyadénite avec d'autres lésions du système musculo-squelettique, de l'appareil nerveux et génito-urinaire. [30]
L'ehrlichiose et l'anaplasmose sont deux infections à rickettsies qui présentent de nombreuses similitudes dans l'évolution clinique. Les maladies commencent souvent de manière aiguë, comme une infection virale aiguë. Il existe des signes non spécifiques tels qu'une forte augmentation des indicateurs de température avec des frissons, une faiblesse, des douleurs musculaires, des nausées et des vomissements, de la toux, des douleurs à la tête. Mais les éruptions cutanées pour l'anaplasmose ne sont pas caractéristiques, contrairement à l'ehrlichiose, dans laquelle des éléments papuleux ou pétéchiaux se trouvent dans la région des membres et du tronc.
L'anaplasmose et l'ehrlichiose peuvent être compliquées par une coagulation intravasculaire disséminée , une déficience multiviscérale, un syndrome convulsif et le développement d'un coma. Les deux maladies sont des infections à évolution complexe associées à un risque accru de décès chez les personnes immunodéprimées. Le développement du processus infectieux est particulièrement dangereux chez les patients qui ont déjà pris un traitement immunosuppresseur, ont subi une intervention chirurgicale pour enlever la rate ou chez les patients infectés par le VIH.
Le rôle différentiel principal dans le diagnostic de l'anaplasmose ou de l'ehrlichiose est joué par les tests sérologiques et la PCR. Les inclusions cytoplasmiques se trouvent dans les monocytes (avec ehrlichiose) ou dans les granulocytes (avec anaplasmose).
La borréliose et l'anaplasmose ont une prévalence endémique générale, se développent après une morsure de tique, mais le tableau clinique de ces infections est différent. Avec la borréliose au site de la morsure, il existe une réaction inflammatoire cutanée locale appelée érythème migrant transmis par les tiques, bien qu'une évolution sans érythème de la maladie soit également possible. Avec la propagation de la borrelia dans tout le corps, le système musculo-squelettique, les systèmes nerveux et cardiovasculaire et la peau sont affectés. La boiterie, la léthargie et les dysfonctionnements cardiaques sont caractéristiques. Environ six mois après l'infection, des lésions articulaires sévères apparaissent et le système nerveux en souffre. Le diagnostic est réduit à l'utilisation de méthodes ELISA, PCR et immunoblot. [31]
Qui contacter?
Traitement anaplasmose
Le traitement principal de l'anaplasmose est l'antibiothérapie. La bactérie étant sensible aux médicaments antibactériens de la série des tétracyclines, le choix se porte souvent sur la doxycycline, que les patients prennent 100 mg par voie orale deux fois par jour. La durée d'admission est de 10 jours à trois semaines. [32]
En plus des médicaments à base de tétracycline, l'anaplasma est également sensible à l'amphenicol, en particulier à la lévomycétine. Mais l'utilisation de cet antibiotique par des spécialistes n'est pas la bienvenue, ce qui est associé à des effets secondaires prononcés du médicament: pendant le traitement, les patients développent une granulocytopénie, une leucopénie, une thrombocytopénie. [33]
Pour les patientes pendant la grossesse et l'allaitement, la nomination d'amoxicilline ou de pénicillines protégées à des doses individuelles est indiquée.
Si des antibiotiques sont prescrits dans les trois jours suivant l'aspiration des tiques, un traitement plus court est effectué - dans la semaine. Avec une visite ultérieure chez le médecin, le régime thérapeutique complet est pratiqué.
De plus, un traitement symptomatique est effectué, au cours duquel les groupes de médicaments suivants peuvent être prescrits:
- médicaments anti-inflammatoires non stéroïdiens;
- hépatoprotecteurs;
- multivitamines;
- médicaments antipyrétiques;
- anti-douleurs;
- médicaments pour la correction des troubles concomitants du système respiratoire, cardiovasculaire et nerveux.
L'efficacité clinique de la thérapie est évaluée par ses résultats: une diminution de la gravité et de la disparition des symptômes, la normalisation de la dynamique des troubles dans les études de laboratoire et instrumentales, une modification des titres d'anticorps spécifiques contre l'anaplasme sont considérées comme des signes positifs. Si nécessaire, les médicaments sont remplacés et un deuxième traitement est prescrit.
Médicaments
Le plus souvent, le schéma thérapeutique suivant est utilisé pour l'anaplasmose:
- Doxycycline, ou son analogue soluble Unidox solutab - 100 mg deux fois par jour;
- Amoxicilline (selon les indications, ou s'il est impossible d'utiliser la Doxycycline) - 500 mg trois fois par jour;
- dans l'anaplasmose sévère, le médicament optimal est la Ceftriaxone à raison de 2 g par voie intraveineuse 1 fois par jour.
Les pénicillines, les céphalosporines de génération II-III, les macrolides peuvent également être considérés comme des antibiotiques alternatifs.
Étant donné que l'utilisation d'antibiotiques pour l'anaplasmose est généralement à long terme, les conséquences d'une telle thérapie peuvent être très différentes: le plus souvent, les effets secondaires se manifestent par des troubles digestifs, des éruptions cutanées. Une fois le traitement terminé, un ensemble de mesures est nécessairement prescrit pour éliminer ces conséquences et rétablir le fonctionnement adéquat du système digestif.
La conséquence la plus courante de l'antibiothérapie est la dysbiose intestinale, qui se développe à la suite de l'effet inhibiteur des médicaments antibactériens, à la fois sur les agents pathogènes et sur la microflore naturelle du corps. Pour restaurer une telle microflore, le médecin prescrit des probiotiques, des eubiotiques.
En plus de la dysbiose, une antibiothérapie prolongée peut contribuer au développement d'infections fongiques. Par exemple, une candidose de la cavité buccale et du vagin se développe souvent.
Un autre effet secondaire possible est l'allergie, qui peut être limitée (éruption cutanée, rhinite) ou complexe (choc anaphylactique, œdème de Quincke). De telles conditions nécessitent une annulation (remplacement) urgente du médicament et des mesures antiallergiques d'urgence, à l'aide d'antihistaminiques et de médicaments glucocorticoïdes.
Parallèlement à l'antibiothérapie, des médicaments symptomatiques sont prescrits. Ainsi, à des températures élevées, une intoxication grave, des solutions de détoxification sont utilisées, avec œdème - déshydratation, avec névrite, arthrite et douleurs articulaires - anti-inflammatoires non stéroïdiens et physiothérapie. Les patients présentant une image de lésions du système cardiovasculaire se voient prescrire Asparkam ou Panangin 500 mg trois fois par jour, Riboxin 200 mg 4 fois par jour.
Si un état d'immunodéficience est détecté, Timalin est indiqué à 10-30 mg par jour pendant deux semaines. Pour les patients présentant des manifestations auto-immunes - par exemple, une arthrite récurrente - il est recommandé de prendre Delagil 250 mg par jour en association avec des anti-inflammatoires non stéroïdiens.
La thérapie vitaminique implique l'utilisation de préparations contenant des vitamines C et E.
De plus, le schéma thérapeutique comprend des agents vasculaires (acide nicotinique, Complamin). Pour faciliter l'entrée de médicaments antibactériens dans le système nerveux central, les patients reçoivent une injection d'Euphyllin, une solution de glucose, ainsi que des médicaments pour optimiser la circulation cérébrale et des nootropiques (Piracetam, Cinnarizin).
Dans l'évolution chronique de la maladie, un traitement immunocorrecteur est indiqué.
La prévention
Les porteurs de l'anaplasmose vivent au sol, mais ils peuvent grimper dans les hautes herbes et les arbustes jusqu'à 0,7 m de haut et y attendre un porteur potentiel. Une attaque de tique n'est pratiquement pas ressentie par une personne, par conséquent, les gens ne font souvent pas attention à la morsure.
À titre préventif, il est recommandé de porter des vêtements pouvant protéger contre les attaques d'insectes et, si nécessaire, d'utiliser des répulsifs spéciaux. Après chaque promenade (notamment en forêt), tout le corps doit être contrôlé : si une tique est trouvée, elle doit être retirée immédiatement. La procédure de retrait est réalisée à l'aide d'une pince à épiler ou d'une pince pointue, en saisissant l'arthropode le plus près possible de la zone de contact avec la surface de la peau. Il doit être retiré très soigneusement, avec des mouvements de desserrage et de torsion, en essayant d'empêcher des parties du corps de la tique de se détacher et de rester dans la plaie. Pour prévenir l'infection, à la fin de la procédure, il est important de traiter la zone mordue avec un antiseptique.
Après tout, même un court séjour dans la ceinture forestière, il est nécessaire de contrôler la peau, et pas seulement dans les endroits visibles : il est impératif de contrôler les plis cutanés, car les insectes ont souvent tendance à se rendre dans les zones très humides du corps - par exemple, dans les aisselles et l'aine, sous les glandes laitières, sur les plis des bras et des jambes. Chez les enfants, entre autres, il est important d'examiner attentivement la tête et le cou, derrière l'oreille. [34]
Avant d'entrer dans l'appartement, il est conseillé d'inspecter également les objets et les vêtements, car les insectes peuvent être amenés même dans un sac ou sur des chaussures.
Pour prévenir l'infection par l'anaplasmose, il est recommandé:
- évitez de marcher dans des endroits où les insectes suceurs de sang peuvent vivre;
- avoir une idée de l'élimination correcte des tiques et des premiers signes d'infection à anaplasmose;
- si nécessaire, veillez à utiliser des insectifuges;
- pour les promenades en forêt et dans les parcs, portez des vêtements appropriés (à manches longues, recouverts des chevilles et des pieds).
Prévoir
Pour la grande majorité des patients atteints d'anaplasmose, le pronostic est évalué comme positif. En règle générale, environ 50% des patients ont besoin d'un traitement hospitalier. Chez certaines personnes infectées, la maladie guérit d'elle-même, mais certains symptômes douloureux ne disparaissent qu'après un certain temps - en quelques mois.
Un pronostic aggravant est observé avec le développement de complications hématologiques et neurologiques, ce qui est typique chez les patients présentant des états d'immunodéficience, des maladies chroniques du foie et des reins. La mortalité est relativement faible. [35]
En général, l'évolution et l'issue de la pathologie dépendent du diagnostic correct, de la prescription rapide de médicaments antibactériens et symptomatiques. Dans les cas modérés et sévères, les patients sont placés dans un hôpital infectieux. Il est important pour le patient d'assurer la paix, une bonne hygiène et une bonne nutrition. Pendant la période d'augmentation de la température et de la fièvre, le régime alimentaire d'une personne malade doit être extrêmement doux, à la fois mécaniquement, chimiquement et thermiquement, avec une minimisation des produits qui provoquent la fermentation et la putréfaction dans l'intestin. Dans le même temps, les repas doivent être riches en calories. Le repos au lit doit être observé jusqu'à ce que la température redevienne normale, plus quelques jours supplémentaires. Il est important d'utiliser des médicaments étiotropes efficaces qui augmentent la réactivité spécifique et non spécifique du corps.
Si le patient a commencé à être traité avec un retard ou a été traité de manière incorrecte, la maladie peut alors acquérir une évolution chronique. Les personnes ayant subi une anaplasmose sont soumises à une observation médicale de la dynamique pendant 12 mois. L'observation implique un examen régulier par un infectiologue, un thérapeute et, si nécessaire, un neurologue. [36]
Les bovins qui ont subi une anaplasmose deviennent temporairement immunisés contre l'infection. Mais cette immunité ne dure pas longtemps : environ quatre mois. Si une femelle enceinte a souffert de la maladie, sa progéniture aura une immunité plus longue contre l'infection en raison de la présence d'anticorps dans le sang. Si l'infection de la progéniture se produit, la maladie sera caractérisée par une évolution plus douce.

