Teigne
Le zona (zona, zona) est le résultat de la réactivation du virus varicelle-zona de l'état latent dans les ganglions des racines postérieures de la moelle épinière.
Lésions aiguës du système nerveux central; caractérisé par des éruptions vésiculaires et des douleurs névralgiques dans les zones de la peau innervées par les nerfs sensoriels périphériques, ascendants vers les ganglions touchés. Le traitement de l'herpès zoster comprend des médicaments antiviraux et, possiblement, des glucocorticoïdes jusqu'à 72 heures après le début des éruptions cutanées.
Épidémiologie
Les personnes qui avaient déjà souffert de la varicelle sont malades. Le zona - une infection endogène secondaire par rapport à la varicelle.
Le zona est observé chez les personnes de tous les groupes d'âge - des enfants des premiers mois de la vie aux personnes âgées et séniles qui ont déjà transféré la varicelle. 75% des cas concernent des personnes de plus de 45 ans, tandis que les enfants et les adolescents représentent moins de 10%. L'incidence est de 12-15 pour 100 000 habitants. Les patients atteints de zona sont considérés comme une source d'infection pour ceux qui ne souffrent pas de varicelle. L'indice de contagiosité n'est pas supérieur à 10%, car contrairement à la varicelle, le virus à la surface de la muqueuse des voies respiratoires n'est pas détecté en permanence.
Les cas de zona sont enregistrés tout au long de l'année, la saison n'a pas de caractère saisonnier prononcé.
Causes bardeaux
Zona causé par le même virus que la varicelle (virus de l'herpès humain - type 3). La varicelle est une phase invasive aiguë du virus, le zona (zona) est la réactivation de la phase latente. Il y a des changements inflammatoires dans les ganglions spinaux et les dermatomes associés. Dans certains cas, le processus inflammatoire capture les cornes antérieures et antérieures de la matière grise, les méninges molles, les racines antérieures et antérieures. L'activation de l'agent pathogène conduit à des lésions locales affectant les ganglions des racines postérieures de la moelle épinière; les maladies systémiques, en particulier la maladie de Hodgkin; l'accueil des immunosuppresseurs. Le zona se produit à n'importe quel âge, le plus souvent chez les personnes âgées, les patients infectés par le VIH; le plus fort se produit chez les individus immunodéprimés. Parfois, les causes du zona sont inconnues.
Pathogènes
Pathogénèse
Le zona se développe comme une infection endogène secondaire chez les patients qui ont subi la varicelle, sous forme symptomatique, effacé ou latent à la suite de la réactivation du virus varicelle-zona (virus varicelle-zona), est intégré dans le génome des cellules dans les ganglions sensitifs crânienne et la colonne vertébrale. L'intervalle entre l'infection initiale et les manifestations cliniques du zona des dizaines d'années, mais il peut être court et être quelques mois. Réactivation du mécanisme de virus varicelle-zona est mal comprise. Les facteurs de risque incluent l'âge sénile et sénile. Maladies associées, en particulier le cancer, hémopathies, infection par le VIH, la toxicomanie, glucocorticoïdes, cytostatiques, radiothérapie. Le groupe à risque comprend les receveurs d'organes transplantés. Réactivation du virus peut être induite par des conditions de stress, les traumatismes physiques, l'hypothermie, les maladies infectieuses, l'alcoolisme. Réactivation du virus est associée à des états accompagnés immunodéprimés, en particulier avec une perte partielle de l'immunité spécifique.
En conséquence, l' activation du virus varicelle - zona (virus varicelle - zona) développe ganglionevrit avec des lésions des ganglions intervertébral, ganglions des nerfs crâniens et lésions de la racine dorsale. Le processus peut impliquer des ganglions autonomes, la substance et les membranes du cerveau et de la moelle épinière. Les organes internes peuvent être affectés. étalement par centrifugation des troncs nerveux, le virus pénètre dans les cellules de l' épiderme et provoque des changements dégénératifs inflammatoires chez eux, ce qui se manifeste éruptions correspondant dans la zone d'innervation nerveuse respective, à savoir dermatome. Il est possible et propagation hématogène du virus, comme en témoigne la forme généralisée de la maladie, les lésions du polyorganisme.
Image pathoanatomical de l'herpès zoster est causée par des changements inflammatoires dans les ganglions spinaux et les domaines connexes de la peau, ainsi que dans les cornes antérieures et postérieures de la substance grise, l'arrière et l'avant des racines de la moelle épinière et les méninges. La morphologie des vésicules est identique à celle de la varicelle.
Symptômes bardeaux
3-4 jours avant que les symptômes de l'herpès zoster apparaissent comme des signes prodromiques tels que des frissons, de la fièvre, des malaises et des troubles gastro-intestinaux. Cependant, dans le domaine des éruptions cutanées futures, la douleur peut être ressentie. Vers le 3-5ème jour, dans la zone d'innervation d'un ou de plusieurs ganglions spinaux, des accumulations caractéristiques de vésicules apparaissent sur la base érythémateuse. Dans la zone affectée, l'hyperesthésie est généralement notée, et la douleur peut être sévère. Les éruptions apparaissent le plus souvent dans la région thoracique et se propagent le long d'un côté du corps. Environ 5 jours après l'apparition des bulles commencent à se dessécher avec la formation d'une croûte. La lésion peut se généraliser, avec des lésions d'autres zones de la peau et des organes viscéraux, en particulier chez les patients immunodéprimés.
Le premier épisode d'herpès zoster crée généralement une immunité (la récidive n'est notée que dans 4% des cas). Cependant, la névralgie post-zostérienne peut persister pendant des mois et des années, surtout chez les personnes âgées. L'infection du nerf trijumeau entraîne une forte douleur permanente. La douleur dans la névralgie post-herpétique peut être aiguë, persistante ou épisodique, débilitante.
Chez les adultes, les premiers symptômes du zona sont l'apparition de douleurs radiculaires. La douleur peut être intense, de nature paroxystique, souvent accompagnée d'une hyperesthésie locale de la peau. Chez les enfants, le syndrome douloureux est moins prononcé et survient 2-3 fois moins souvent. Dans la période prodromique, l'apparition d'éruptions cutanées est précédée par de tels symptômes de zona comme la faiblesse, le malaise, la fièvre, la cognition, la douleur dans les muscles et les articulations, les maux de tête. Dans le domaine du dermatome affecté, il peut y avoir une sensation d'engourdissement, de picotement ou de brûlure. La durée de la période prodromique varie de 1 à 7 jours.
Les symptômes du zona pendant la période des signes cliniques sont caractérisés par des lésions cutanées et / ou muqueuses, une intoxication et des symptômes neurologiques.
Les vésicules sont considérées comme l'élément principal des éruptions cutanées locales et généralisées avec le zona, elles se développent dans la couche germinale de l'épiderme.
éruption première ressemble à des taches roses-rouge qui se transforme rapidement en vésicules étroitement groupées ( « raisins ») avec un contenu séreux transparent, qui sont situés sur la base hyperémie et oedémateux. Leur taille ne dépasse pas quelques millimètres. Le contenu des bulles devient rapidement trouble, et l'état des patients est améliorée, la température normale, les vésicules sèchent et recouvertes d'une croûte, après quoi la cicatrice reste. La guérison complète se produit dans les 2-4 semaines. Lorsque les bardeaux éruption a une segmentaire, à sens unique, la capture 2-3 dermatome. La localisation préférentielle des lésions de la peau marquée avec des bardeaux dans la zone d'innervation des branches du nerf trijumeau, puis en diminuant la séquence - en thoraciques, du col utérin, lombo-sacrée, des segments cervico-thoracique. Dans 10% des patients ont exanthème étendu au-delà des dermatomes affectés. La diffusion peut être accompagnée par l'apparition de plusieurs cellules unitaires ou une éruption cutanée, avec une période plus courte de développement inverse. Généralisation marque exanthème dans 2-7 jours après l'apparition de l'éruption dans le dermatome, elle peut être accompagnée d'une aggravation de l'état général. En plus des éruptions vezikuloznyh typiques, les patients affaiblis éruption peut se transformer en une forme bulleuse, acquérir hémorragique dans la nature et accompagnée d'une nécrose. Des lésions nécrotiques sont observées chez les personnes ayant un déficit immunitaire (infection par le VIH, le cancer, la maladie). Dans ces cas, les cicatrices d'éruption cutanée sur place restent. La prévalence des lésions zone déterminée de hyperémie de la peau, oedème exprimé tissus sous-jacents. Lorsque la localisation de lésions dans la zone de la première branche de l'oedème prononcé du nerf trijumeau souvent observée. Exanthème et est accompagnée d'une augmentation de la morbidité modérée des ganglions lymphatiques régionaux. Les enfants peuvent avoir des symptômes d'infections respiratoires aiguës. Augmentation de la température du corps est maintenue pendant plusieurs jours, accompagnée de symptômes modérés d'intoxication. Dans cette période de la maladie est possible les symptômes cérébraux et méningés du zona sous forme adinamii, somnolence, maux de tête diffus, des étourdissements, des vomissements. Les symptômes du zona surviennent sur 2-3 semaines en moyenne.
Névralgie post-herpétique se développe immédiatement après 2-3 semaines après la maladie. La douleur, en général, est paroxystique et s'intensifie la nuit, devenant insupportable. La sévérité de la douleur après un certain temps diminue ou disparaît complètement en quelques mois. La chronicité de la névralgie post-herpétique est rarement observée seulement chez les individus immunodéprimés.
Le zona ne peut survenir qu'avec des symptômes de douleur radiculaire, avec des vésicules uniques ou sans éruptions cutanées. Le diagnostic dans de tels cas est établi sur la base de l'augmentation des titres d'anticorps dirigés contre le virus de la varicelle et du zona ( virus de la varicelle et du zona).
Des cas répétés de zona sont caractéristiques chez les patients infectés par le VIH ou atteints de maladies oncologiques (leucémie, cancer du poumon). Avec cela, la localisation de l'éruption peut correspondre à la localisation de la tumeur, de sorte que le zona secondaire est considéré comme un signal pour un examen approfondi du patient. Dans la pathologie du zona, les lésions oculaires (kératites) occupent une place importante, ce qui détermine la gravité de la maladie et entraîne le transfert des patients vers le service ophtalmologique.
Étapes
Les bardeaux sont divisés en quatre périodes:
- prodrome);
- stade des éruptions herpétiques;
- convalescence (après la disparition de l'exanthème);
- phénomènes résiduels.
Formes
La teigne peut couler dans une forme légère, modérée et sévère. Cours peut-être abortif ou prolongé. Les critères de sévérité sont la gravité de l'intoxication, les signes de lésion du SNC, la nature des manifestations locales (type d'exanthème, intensité du syndrome douloureux).
Ensemble de manivelle de l'herpès de la lésion du nerf facial (syndrome de Ramsay Hunt) se développe à l'ensemble de vilebrequin du nerf facial et est caractérisée par une douleur dans l'oreille, la paralysie du nerf facial et parfois des troubles vestibulaires. Des éruptions vésiculaires apparaissent dans le canal auditif externe, dans le tiers antérieur de la langue, le goût peut être perdu.
Ophtalmoherpes - zoster forme oculaire se développe dans les lésions ganglion trigeminal - noeud de gasserova, elle est caractérisée par la douleur et des éruptions vésiculaires le long des branches du V du nerf ophtalmique, autour des yeux. Les bulles au bout du nez (symptôme de Hutchinson) reflètent la défaite de la branche nasociliaire du nerf V. Il faut se rappeler que les lésions oculaires peuvent se développer en l'absence de dommages au bout du nez.
L'herpès muqueux de la cavité buccale est rare, mais peut causer une lésion aiguë unilatérale; Les symptômes prodromiques du zona sont généralement absents.
Dans la structure des manifestations cliniques du zona, une place importante est occupée par une variété de syndromes affectant les parties centrales et périphériques du système nerveux.
Troubles sensoriels dans la zone des éruptions: douleur radiculaire, paresthésie, troubles segmentaires de la sensibilité de surface sont constamment observés. Le principal symptôme - la douleur locale, dont l'intensité varie considérablement. La douleur a une couleur végétative prononcée (brûlante, paroxystique, intensifiant la nuit). Souvent, il est accompagné de réactions émotionnelles et affectives.
Radiculaire parésie par voie topique uniquement limitée à certaines zones de lésions: lésions du nerf oculomoteur, le nerf facial (syndrome variants Hunt), parésie des membres supérieurs, les muscles de la paroi abdominale, des membres inférieurs, le sphincter de la vessie. Ces symptômes de l'herpès zoster se développent, en règle générale, du 6e au 15e jour de la maladie.
La poliradiculoneuropathie est un syndrome très rare chez les patients atteints de zona; seules quelques dizaines d'observations sont décrites.
La méningite séreuse est l'un des principaux syndromes de l'image du zona. Dans l'étude de liquide céphalo - rachidien dans les premiers stades présentent deux ou trois chiffres ou mixte pléocytose lymphoïde, y compris en l'absence de phénomènes cerveau et des méninges (clinique de la méningite « asymptomatique »).
Encéphalite et méningoencéphalite sont observées dans une période aiguë. Les symptômes de lésions du SNC surviennent le 2-8ème jour d'éruptions cutanées dans le dermatome. La tomodensitométrie révèle des foyers de destruction du tissu cérébral à partir du cinquième jour d'encéphalite.
Diagnostics bardeaux
Pour reconnaître le zona dans la période prodromique est difficile, mais après l'apparition d'éruptions caractéristiques, le diagnostic ne pose pas de difficultés. Le diagnostic d'herpès zoster est basé sur la reconnaissance d'une éruption cutanée typique. Si le diagnostic est douteux, il est possible d'effectuer un test de Tzank avec détection de cellules géantes multinucléées. Parfois, le virus de l'herpès simplex peut causer presque les mêmes lésions qui surviennent dans le zona. Cependant, l'herpès simplex, en général, donne des rechutes, et le zona se reproduit rarement, les éruptions cutanées se situent le long du cours des dermatomes. Les virus peuvent être identifiés par la culture et l'analyse d'un matériel de biopsie.
Pour la confirmation en laboratoire du diagnostic, la détection de l'antigène viral est utilisée en microscopie ou à l'aide de la méthode d'immunofluorescence, diagnostic sérologique du zona. La PCR est prometteuse.
Qu'est-ce qu'il faut examiner?
Quels tests sont nécessaires?
Diagnostic différentiel
Le diagnostic d'herpès zoster dans la grande majorité des cas ne provoque pas de difficultés. La position dominante conserve des critères cliniques, dont la principale est la présence d'un exanthème caractéristique avec une sorte de topographie segmentaire, presque toujours unilatérale.
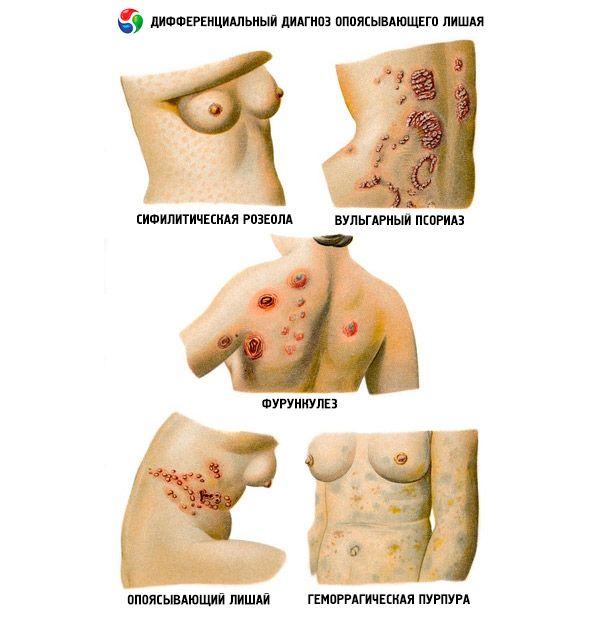
Dans certains cas, le diagnostic différentiel de l'herpès zoster est réalisée avec l'herpès simple zosteriiform. La forme de bullion du zona est différenciée avec l'érysipèle, les lésions cutanées avec les maladies oncologiques, hématologiques, le diabète et l'infection par le VIH.
Qui contacter?
Traitement bardeaux
Patients hospitalisés atteints de zona sévère. Dans l'hospitalisation obligatoire, les patients avec la forme généralisée du procès infectieux, la défaite de la première branche du nerf trijumeau et le SNC, en ont besoin.
La teigne est traitée avec des moyens locaux qui ont un effet apaisant, par exemple des compresses humides, parfois des analgésiques systémiques. L'utilisation de médicaments antiviraux peut réduire la force et la fréquence des éruptions cutanées aiguës, la fréquence des atteintes graves chez les personnes immunodéprimées et les femmes enceintes. Le traitement du zona devrait commencer le plus tôt possible, idéalement pendant la phase prodromique; il est inefficace s'il commence plus de 72 heures après l'apparition des premiers éléments de l'éruption cutanée. Famciclovir appliqué à 500 mg par voie orale trois fois par jour pendant 7 jours et valacyclovir 1 g par voie orale 3 fois par jour pendant 7 jours: Ces formulations ont une meilleure biodisponibilité en comparaison avec l'acyclovir, pris par voie orale (à la dose de 800 mg cinq fois par jour dans les 7-10 jours) et est donc préférable. Les glucocorticoïdes aident à accélérer la récupération et le soulagement de la douleur aiguë, mais ne réduisent pas la fréquence des névralgies post-zostériennes.
Il est recommandé aux patients immunodéprimés d'administrer 10 mg / kg d'acyclovir par voie intraveineuse toutes les 8 heures pendant 7 jours pour les adultes et 500 mg / m2 par voie intraveineuse toutes les 8 heures pendant 7 à 10 jours chez les enfants de plus d'un an.
La prévention de l'infection primaire est réalisée par la vaccination des enfants et des personnes sensibles. Un effet de rappel prononcé du vaccin chez les personnes âgées qui ont déjà eu la varicelle (une diminution du nombre de cas de la maladie) est montré.
Le traitement de la névralgie post-herpétique présente parfois des difficultés considérables. Appliquer la gabapénine, les antidépresseurs cycliques, les onguents locaux avec de la lidocaïne ou de la capsaïcine. Parfois, des analgésiques opioïdes peuvent être nécessaires. Parfois, l'utilisation intrathécale de méthylprednisolone est efficace.
Le traitement pathogénétique de l'herpès zoster implique la nomination de dipyridamole comme désagrégeant à 50 mg 3 fois par jour, 5-7 jours. Le traitement de déshydratation du zona (acétazolamide, furosémide) est montré. Il est conseillé de nommer des immunomodulateurs (prodigiozan, imunofan, bromure d'azoxime, etc.).
Dans la névralgie post-herpétique, les AINS (indométhacine, diclofénac, etc.) sont utilisés en association avec des analgésiques, des sédatifs et de la physiothérapie. La vitaminothérapie (B1, B6, B12) est possible, il est préférable d'effectuer une modification lipophile des vitamines - milgamma "N", qui a une biodisponibilité plus élevée.
Dans les cas graves, l'intoxication sévère passer une cure de désintoxication de l'herpès zoster avec reopoliglyukina intraveineuse, Infukol, augmenter la déshydratation, les anticoagulants utilisés dans de petites doses, des hormones corticostéroïdes. Localement - solution à 1% de vert brillant, solution de permanganate de potassium à 5-10%, dans la phase de croûtes - onguent à 5% de sous-gallate de bismuth; à des processus lents - onguent de méthyluracile, solcoseryl. Les antibiotiques sont prescrits seulement par le patient avec le zona avec des signes d'activation de la flore bactérienne.
En général, la stratégie thérapeutique est déterminée par le stade et la gravité du processus, les particularités de l'évolution clinique de l'herpès zoster, l'état général et l'âge du patient.
Lors du traitement ophthalmoherpes, consultation d'un ophtalmologiste, herpès otorhinolaryngologiste est nécessaire.
Conditions approximatives d'incapacité de travail
7-10 jours.
Examen clinique
Le suivi clinique au cours sévère de la maladie et la présence des complications pendant 3-6 mois.
Mémo pour le patient
Il est nécessaire d'éviter l'hypothermie et d'autres conditions stressantes, de limiter l'activité physique, de manger de manière équilibrée. Il est également nécessaire de vérifier l'état du système immunitaire.
La prévention
Pour prévenir les bardeaux est également possible, comme la varicelle. Dans le contexte de la relation entre le zona et la varicelle, toutes les autres mesures préventives doivent être envisagées.
Last reviewed: 25.06.2018
