Expert médical de l'article
Nouvelles publications
Symptômes et maladies causés par le papillomavirus humain
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Les symptômes du VPH dépendent des facteurs déclenchants; la papillomatose ne présente donc pas de tableau clinique unique. Chez les enfants et les personnes dont le système immunitaire est affaibli, les signes de la maladie sont beaucoup plus fréquents que chez les autres.
Mais il existe un certain nombre de symptômes que ressentent presque toutes les personnes infectées:
- Formation de verrues et de papillomatose sur la peau et les muqueuses.
- Rougeur des tissus, brûlure, irritation et démangeaisons.
- Gêne lors de la miction et des rapports sexuels avec lésions génitales.
Le plus souvent, les néoplasmes ont la localisation suivante:
- Peau des paumes et des pieds.
- Organes génitaux et région périanale.
- Cavité buccale.
- Cou et épaules.
Dans les cas particulièrement graves, l'infection se développe au niveau du col de l'utérus, de la vessie et du vagin. Des formes subcliniques apparaissent, avec l'apparition de papillomes à tendance endophyte. De nombreux patients négligent les premiers stades de la maladie, ce qui conduit à la malignité des néoplasmes.
Psychosomatique
Des facteurs psychologiques, associés à un système immunitaire affaibli, constituent les aspects psychosomatiques du VPH. Selon les statistiques médicales, 80 % de la population est infectée par le virus VPH. Par ailleurs, la période d'incubation de l'infection varie selon les patients. Chez certains, les néoplasmes apparaissent un mois après l'infection, tandis que d'autres peuvent vivre avec l'infection toute leur vie.
- Il arrive que les verrues réapparaissent après leur ablation chirurgicale. Dans ce cas, le processus de récidive est psychosomatique. Cela indique que l'infection est étroitement liée à des problèmes psychologiques, c'est-à-dire à des troubles organiques.
- Un autre exemple de psychosomatique est la localisation de la papillomatose. Les scientifiques l'expliquent par le fait que le corps prévient de l'apparition de problèmes provoquant une déformation de la peau et des muqueuses.
- Les psychologues, quant à eux, affirment que le VPH est plus fréquent chez les personnes ayant récemment vécu un stress intense ou du ressentiment. Les personnes présentant une prédisposition héréditaire aux maladies psychologiques sont également plus susceptibles d'être infectées.
Le traitement des troubles psychosomatiques de la papillomatose nécessite une approche globale. La thérapie comprend un entretien avec un psychothérapeute et un traitement médicamenteux. Des antidépresseurs et des sédatifs sont prescrits aux patients, qui contribuent à atténuer l'anxiété et la dépression. Dans les cas particulièrement graves, des tranquillisants sont utilisés, car ils éliminent les peurs, n'entraînent pas de somnolence et restaurent le fonctionnement du système nerveux autonome.
Le pronostic de guérison dépend de la capacité du patient à résister au stress et à d’autres facteurs psychologiques négatifs.
Le virus du papillome humain chez les femmes
L'apparition de diverses excroissances cutanées, telles que des papillomes et des verrues, sur le corps des femmes indique une infection par le papillomavirus. L'infection se manifeste de différentes manières, la principale voie d'invasion virale étant le contact sexuel avec une personne malade. La transmission de la mère à l'enfant ou par contact familial est également possible.
Lorsqu'une infection pénètre dans un organisme sain, elle peut rester latente pendant une longue période. Exposée à certains facteurs, elle se réveille et attaque le système immunitaire. Chez les femmes, les facteurs de risque du VPH suivants sont identifiés:
- Activité sexuelle précoce.
- Changement fréquent de partenaires sexuels.
- Avortements fréquents.
- Mauvaises habitudes.
- Système immunitaire réduit.
- Rapports sexuels non protégés.
- Troubles métaboliques.
- Gastrite et autres maladies gastro-intestinales avec déséquilibre de la microflore.
- Problèmes gynécologiques.
- Visites fréquentes aux piscines, saunas, bains et autres lieux publics à forte humidité.
Les symptômes de l'infection, la localisation et la forme des lésions cutanées dépendent du génotype de la papillomatose. Le plus souvent, les femmes présentent les manifestations suivantes:
- Condylomes pointus (verrues génitales) – apparaissent sur les organes génitaux, accompagnés de démangeaisons, de brûlures, d'irritations des tissus affectés et des muqueuses.
- La dysplasie cervicale est une affection précancéreuse causée par le VPH à haut risque.
- Les condylomes plats du col de l'utérus sont la manifestation la plus dangereuse du virus, entraînant des modifications pathologiques des cellules épithéliales de l'organe.
- Le cancer du col de l’utérus est une transformation maligne d’une infection, le plus souvent des génotypes 16 et 18.
- Les verrues plantaires sont des excroissances douloureuses sur les pieds qui surviennent en raison d’une croissance accrue de l’épiderme.
Les principaux symptômes d’une atteinte des organes génitaux sont:
- Démangeaisons et brûlures.
- Écoulement atypique.
- Miction douloureuse.
- Inconfort lors des rapports sexuels.
- Condylomatose.
Souvent, l'infection passe inaperçue dans le contexte de lésions inflammatoires de l'appareil reproducteur: vulvovaginite, érosions, etc. Le VPH survient également très souvent avec d'autres IST: herpès, syphilis, chlamydia.
Un ensemble de méthodes de laboratoire et instrumentales est utilisé pour diagnostiquer l'infection. Le traitement consiste en une thérapie locale, c'est-à-dire l'ablation des tissus altérés, et un traitement antiviral. Une attention particulière est portée au renforcement du système immunitaire par des vitamines et des immunomodulateurs.
Virus du papillome humain et infertilité
Selon les statistiques médicales, le papillomavirus humain est plus souvent diagnostiqué chez les femmes de plus de 30 ans. Dans ce cas, la patiente peut ne même pas soupçonner l'infection, car le virus ne se manifeste pas cliniquement. De nombreuses femmes découvrent ce problème lors d'un examen gynécologique en raison de leur incapacité à concevoir.
L'infertilité due au VPH est le plus souvent associée à une infection du col de l'utérus et d'autres organes du système reproducteur. En raison de l'évolution asymptomatique de la maladie, son diagnostic et son traitement sont effectués à un stade avancé, ce qui réduit la probabilité de concevoir un enfant.
Des examens gynécologiques réguliers, c'est-à-dire des diagnostics rapides et de qualité, permettent d'identifier le problème à un stade précoce. Grâce à cela, un ensemble de mesures thérapeutiques très efficaces est mis en œuvre, permettant à la femme de concevoir un enfant et d'avoir des enfants en bonne santé.
Virus du papillome humain pendant la grossesse
La papillomatose est particulièrement dangereuse pour les femmes enceintes. Ce danger est lié au risque élevé de transmission de l'infection à l'enfant à naître pendant le développement intra-utérin ou l'accouchement. Des études indiquent qu'environ 25 % des femmes contractent le VPH pendant la grossesse. Dans ce cas, l'activation du virus est directement liée à la restructuration de l'organisme due à la grossesse.
Un système immunitaire affaibli, associé à une perturbation des processus physiologiques et physico-chimiques de l'organisme, favorise l'apparition du virus. La grossesse est donc un facteur favorable au développement de ce problème. La maladie se manifeste par des excroissances papillomateuses et condylomateuses sur la peau et les muqueuses. La localisation des néoplasmes est très variable: ils apparaissent sur les organes génitaux, dans la région périanale et périorbitaire, sur le visage, le cou, les pieds et d'autres parties du corps.
Lors de la planification d'une grossesse, toutes les femmes doivent se faire examiner pour détecter la présence du papillomavirus humain. En cas de détection, les médecins recommandent de ne pas précipiter la grossesse et de traiter d'abord l'infection. Le traitement pendant la grossesse est effectué après la 28e semaine, lorsque tous les organes du bébé sont formés et ne peuvent plus être endommagés par les médicaments utilisés. Il est déconseillé aux femmes présentant des condylomes vaginaux d'accoucher naturellement, car il existe un risque d'infection du bébé lors de son passage dans les voies génitales.
Le virus du papillome humain chez l'homme
Les hommes sont les principaux porteurs du VPH, et l'infection est moins dangereuse pour eux que pour les femmes. Cependant, certains génotypes peuvent provoquer des tumeurs malignes s'ils ne sont pas diagnostiqués et traités rapidement.
La papillomatose a pour particularité de ne pas se manifester avant longtemps. L'infection se manifeste de plusieurs manières:
- Rapports sexuels non protégés avec un porteur du virus.
- Transfusion sanguine d'une personne malade à une personne saine.
- Utilisation d'instruments médicaux non stériles.
- Utilisation d’articles ménagers et d’hygiène personnelle courants.
- Mauvaises habitudes.
Le virus du papillome humain ne se transmet pas par voie aérienne, mais uniquement par contact ou par rapport sexuel. Les symptômes de l'infection se manifestent lorsque le système immunitaire est affaibli. La plupart des hommes présentent les signes suivants:
- Les verrues sont des excroissances qui ont des localisations différentes; elles apparaissent à la fois sur la peau et sur les muqueuses.
- Les papillomes sont un symptôme évident du VPH. Ces excroissances sont molles, de formes, de couleurs et de tailles variées.
- Les condylomes ressemblent aux verrues, mais ont une forme pointue et sont localisés sur les muqueuses des organes génitaux.
- La papulose est une affection fréquente caractérisée par des verrues de couleurs et de tailles variées. Cette maladie est dangereuse en raison du risque de lésion des excroissances et de leur malignité.
Dans la plupart des cas, le traitement débute dès l'apparition des lésions cutanées. Selon les statistiques, chez 9 hommes sur 10, le système immunitaire supprime le virus, ce qui rend le traitement inutile. Cependant, chez 10 % des personnes infectées, l'infection devient chronique et entraîne des processus oncologiques pathologiques.
Le traitement du VPH se résume à l'ablation chirurgicale des lésions cutanées et au traitement médicamenteux de l'agent pathogène. Il est également recommandé de renforcer le système immunitaire par des préparations vitaminées et une alimentation équilibrée.
Virus du papillome humain sur les lèvres
L'apparition de néoplasmes sur le visage, et en particulier sur les lèvres, entraîne une gêne esthétique importante et des problèmes psychologiques. La présence de verrues et de papillomes indique une infection par le papillomavirus humain. L'infection par ce pathogène peut se produire de plusieurs manières:
- Rapports sexuels non protégés.
- Infection par contact dans des conditions domestiques.
- Infection intra-utérine ou pendant l'accouchement.
Les excroissances sont localisées à la fois sur la surface visible des lèvres et sur la muqueuse interne. Leur apparition est liée à l'activation du virus, qui peut rester longtemps inhibé. Le développement de la maladie est favorisé par une immunité affaiblie, une carence en vitamines, de mauvaises habitudes, une grossesse, une mauvaise alimentation, des maladies chroniques et un manque d'hygiène personnelle.
Lorsqu'un papillome apparaît sur la lèvre, il est nécessaire d'examiner attentivement la peau et les muqueuses à la recherche d'autres excroissances. Leur lésion provoque des saignements importants et augmente le risque d'infection, contribuant ainsi à la transformation du défaut en tumeur maligne.
Le traitement vise à supprimer le virus dans l'organisme et à éliminer le problème esthétique. Des antiviraux et des agents renforçant le système immunitaire sont prescrits aux patients. L'élimination des excroissances se fait par laser, électrocoagulation, cryodestruction et autres méthodes chirurgicales.
Virus du papillome humain dans la bouche, sur la langue
La cavité buccale est une localisation fréquente de la papillomatose. Des excroissances peuvent apparaître non seulement sur la langue, mais aussi sur les muqueuses buccales. Elles se présentent sous forme de tubercules et de prolongements. Elles se forment très souvent sur le palais dur, la pointe, la face latérale et l'arrière de la langue, dans la région sublinguale. La particularité de ces lésions cutanées est le risque accru de lésions.
L'apparition de papillomes est associée aux génotypes 1, 2, 3, 16 et 18 de l'infection. Le virus pénètre dans l'organisme de plusieurs manières: par des microtraumatismes, des rapports sexuels oraux non protégés ou l'utilisation d'articles d'hygiène personnelle d'une personne infectée. Le stress fréquent, une mauvaise alimentation et les maladies chroniques contribuent également à la propagation du VPH.
Le plus souvent, ce sont les femmes et les enfants qui sont touchés, mais des cas d'infection peuvent également survenir chez les hommes. Examinons les caractéristiques du VPH dans la cavité buccale et la localisation principale des excroissances:
- Les verrues sont des tissus altérés se présentant sous la forme d'un tubercule plat et arrondi, aux bords bien définis et légèrement surélevés. Leur couleur est plus foncée que celle des tissus sains. Elles peuvent se situer à la racine et à l'arrière de la langue, atteignant plus de 2 cm de diamètre. En règle générale, elles ne provoquent pas de gêne particulière, mais doivent néanmoins être retirées en raison du risque de blessure.
- Les condylomes sont des excroissances pointues qui apparaissent le plus souvent sous ou sur la langue. Leur apparition est associée à une infection domestique ou sexuelle. Sans traitement rapide, ils peuvent se compliquer d'une infection fongique, ce qui aggrave la douleur.
- Région sublinguale – des excroissances en forme de fins filaments pendent de la surface de la langue. Leur taille est de 15 à 30 mm. En raison du grand nombre de vaisseaux sanguins et de leur participation active à l'alimentation, ces excroissances sont facilement lésées, provoquant de fortes douleurs, des saignements et des infections.
- Ciel – de grands papillomes plats se développent dans cette zone. Ils sont pratiquement impossibles à distinguer des muqueuses saines, mais sont légèrement surélevés et présentent un aspect finement grumeleux. En se développant, ils peuvent affecter les amygdales et le pharynx. On les retrouve chez les enfants et les personnes âgées.
- Les gencives sont situées dans une zone visuellement inaccessible, ce qui les rend difficiles à diagnostiquer. Le plus souvent, elles sont détectées lors d'une visite chez le dentiste. La taille des papillomes peut dépasser 15 mm. Leur formation est directement liée à des maladies des dents et des gencives, ainsi qu'à des prothèses dentaires inconfortables.
- Face interne de la joue: le défaut peut prendre la forme d'une tumeur tubéreuse ou d'une formation filiforme. Ces dernières sont plus fréquentes chez les enfants. L'apparition du VPH à cet endroit est associée à des microtraumatismes constants de la muqueuse des joues lors de l'utilisation d'une brosse à dents, de prothèses dentaires, d'appareils orthodontiques et d'attelles.
Le traitement repose le plus souvent sur des médicaments. On prescrit aux patients des médicaments par voie orale, des solutions pour une hygiène buccale complète et des produits à appliquer directement sur les tumeurs. Une intervention chirurgicale est pratiquée dans de rares cas, lorsque les tumeurs prennent de grandes dimensions et progressent constamment, provoquant une gêne et perturbant l'alimentation.
Virus du papillome humain dans la gorge
La papillomatose de la gorge est un problème fréquent qui conduit à consulter un oto-rhino-laryngologiste. Cette tumeur, qui a généralement la forme d'un mamelon, est localisée sur la muqueuse de la gorge et provoque une gêne importante. Dans de rares cas, des excroissances multiples apparaissent, compliquant la respiration.
La personne infectée présente les symptômes suivants:
- Difficulté à avaler.
- Sensation de corps étranger dans la gorge.
- Douleur intense.
- Difficulté à respirer.
Le plus souvent, ces néoplasmes bénins surviennent chez les enfants de 2 à 5 ans et les femmes de 20 à 40 ans. Leur apparition est principalement due à l'introduction du VPH dans l'organisme due à une mauvaise hygiène personnelle. L'infection peut également être associée à diverses maladies infectieuses, à des pathologies chroniques, à des rapports sexuels non protégés, à de mauvaises habitudes et à une alimentation déséquilibrée.
Les excroissances peuvent être congénitales. Cela est possible lorsque le virus est transmis in utero ou pendant l'accouchement, ainsi que si la femme a contracté une hépatite virale, une rubéole, une chlamydia ou une mycoplasmose pendant sa grossesse.
Lors du diagnostic, les médecins inexpérimentés confondent à tort papillomes et amygdales hypertrophiées. Le traitement repose sur un ensemble de méthodes médicamenteuses. L'ablation chirurgicale des excroissances est obligatoire, par voie extra-laryngée ou intra-laryngée. Des mesures préventives visant à renforcer l'immunité sont également indiquées.
Virus du papillome humain sur les organes génitaux
Les condylomes pointus sont un signe d'infection par le VPH. Ils apparaissent sur les organes génitaux des femmes comme des hommes. Les verrues génitales sont des tumeurs bénignes par nature, mais sous l'effet de certains facteurs, elles peuvent évoluer vers un stade oncologique.
Selon les études, jusqu'à 70 % de la population est porteuse de l'infection. Environ 35 de ses variantes se manifestent dans la région génitale. Dans la plupart des cas, la maladie évolue progressivement. Entre l'infection par un génotype faiblement cancérigène et l'apparition des symptômes cliniques, il peut s'écouler jusqu'à trois mois, voire plus dans certains cas.
Les lésions génitales sont principalement causées par les VPH de types 6 et 11. Le plus souvent, elles ont la localisation suivante:
- Vestibule du vagin.
- Clitoris.
- Col de l'utérus.
- Pubis et lèvres.
- Urètre.
- Tête du pénis.
- La zone autour de l'anus.
Ces néoplasmes sont asymptomatiques et sont diagnostiqués fortuitement lors d'un examen gynécologique ou d'analyses. Le danger des excroissances cutanées réside dans le fait qu'en cas de blessure accidentelle, elles peuvent provoquer des saignements, des douleurs et une infection. De ce fait, le risque de dégénérescence maligne augmente considérablement. Dans les cas particulièrement graves et avancés, la papillomatose génitale entraîne une infertilité. Le risque d'infection de l'enfant lors de son passage dans les voies génitales est également élevé.
Le traitement repose sur des médicaments et des méthodes chirurgicales. Des examens médicaux réguliers, des rapports sexuels protégés, une bonne hygiène personnelle, le traitement des maladies chroniques et un mode de vie sain contribuent à prévenir l'infection par le VPH.
Écoulement avec virus du papillome humain
Le papillomavirus humain, qui affecte les organes reproducteurs, provoque diverses maladies. L'un des symptômes de ces lésions est l'écoulement. En cas de papillomatose, l'écoulement muqueux est composé des éléments suivants: du mucus normal, des cellules épithéliales déformées et des micro-organismes de la microflore. La modification du mucus est due à la présence d'une infection dans l'organisme.
L’apparition d’écoulements atypiques peut indiquer les maladies suivantes causées par une infection au VPH:
- La colpite est une perte vaginale épaisse et laiteuse avec une odeur désagréable.
- Inflammation érosive: leucorrhée peu abondante avec des stries de sang et une odeur désagréable. Dans de rares cas, un écoulement purulent apparaît.
- Développement d’un processus malin – écoulement sanglant, à la fois abondant et peu abondant.
- Infection sexuellement transmissible – augmentation des pertes vaginales, démangeaisons, douleurs.
- Herpès génital – augmentation de la production de sécrétions vaginales dans la seconde moitié du cycle menstruel, cloques aqueuses qui démangent sur les muqueuses et la peau.
Pour déterminer la cause d'un écoulement pathologique, il est nécessaire de consulter un médecin et de subir une série d'examens de laboratoire et instrumentaux. Un diagnostic rapide permettra d'identifier la cause de la douleur et de commencer son traitement.
Maladies causées par le virus du papillome humain
Le concept de papillomavirus humain englobe plus de 120 souches capables de provoquer des maladies touchant divers organes et systèmes. Chaque virus possède son propre numéro de série et son ADN unique.
Les principales voies de transmission de l'infection sont sexuellement transmissibles et par contact. On peut donc conclure que la forme d'infection dépend du type de virus, de la voie d'infection et des caractéristiques individuelles du patient.
Aujourd'hui, on distingue les maladies suivantes, causées par le virus du papillome humain:
- Dysplasie cervicale et cancer.
- Lésions oncologiques de l'anus, de la vulve et du vagin chez la femme.
- Tumeurs malignes de la région anale et du pénis chez l'homme.
- Verrues génitales.
- Condylome géant de Buschke-Loewenstein.
- Néoplasie de 2 et 3 degrés de gravité.
- Cancer de la cavité buccale et du larynx.
- La maladie de Bowen.
- Érythroplasie de Keir.
- Complications dentaires et plus.
Les principaux signes des maladies mentionnées ci-dessus sont: verrues, papillomes, condylomes pointus, lésions génitales non condylomateuses et carcinomes. Une prise en charge médicale rapide peut empêcher l'infection de se transformer en pathologie grave.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
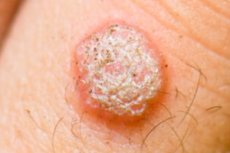
Verrues
Les verrues sont des lésions cutanées bénignes courantes, constituées de tissu conjonctif et d'épithélium. Elles apparaissent suite à une infection par le virus du papillome humain (VPH) et présentent plusieurs localisations et plusieurs types:
- Vulgaire (commune) – Papules de forme ronde et de petite taille. Leur surface est irrégulière et rugueuse, avec des villosités, des papilles ou des fissures. La couleur de ces néoplasmes peut être identique à celle des tissus sains, mais on trouve des verrues de couleur jaune à grise. Le plus souvent, elles sont localisées sur le dos de la main et des doigts. Les excroissances peuvent fusionner en de larges plaques. Elles sont indolores, mais en cas de traumatisme régulier, elles s'enflamment et commencent à saigner.
- Plates – elles se dressent au-dessus de la surface de la peau. Leur surface est plane et lisse, et elles sont de petite taille. Elles peuvent être de la même couleur que la peau; on trouve également des verrues bleues et jaune foncé. Elles apparaissent le plus souvent sur le dos des mains, le cou et le visage. Elles se caractérisent par de multiples éruptions cutanées.
- Plantaires – néoplasies douloureuses ressemblant à des callosités jaunes. Elles peuvent surgir au-dessus des tissus sains ou former un creux dans lequel apparaissent des faisceaux de papilles. Elles apparaissent sur la plante des pieds et aux endroits de plus forte friction/pression.
- Les condylomes pointus sont localisés sur les organes génitaux, sous les aisselles et sous les glandes mammaires. Ils ressemblent à un chou-fleur ou à une crête de coq.
- Sénile – néoplasme bénin de l'épithélium. Sa croissance est lente. Au stade initial, une tache brune apparaît, grossissant progressivement et pouvant atteindre 6 cm de diamètre. La surface de la verrue est recouverte de croûtes faciles à éliminer. Elles sont le plus souvent localisées dans les zones fermées du corps, mais peuvent également se former sur le visage, le cou, les membres et le cuir chevelu.
L'apparition de verrues est associée à une infection par le papillomavirus humain (PVH) par contact ou par utilisation d'objets ménagers d'une personne infectée. La période d'incubation est de 1,5 à 6 mois.
Le traitement dépend de la forme et de la localisation des verrues. Les verrues plantaires et planes peuvent disparaître spontanément. Il est également important de noter qu'en cas de traumatisme prolongé, la tumeur s'enflamme et présente des risques oncologiques. Dans d'autres cas, des méthodes chirurgicales et un traitement conservateur sont utilisés pour supprimer l'infection.
Érosion cervicale
Très souvent, l'érosion cervicale et le papillomavirus humain coexistent. Cependant, une femme peut ne même pas soupçonner ces maladies. Ces deux problèmes entraînent des lésions de l'épithélium utérin, sont asymptomatiques aux premiers stades et présentent un risque de malignité.
L'ectopie, ou érosion, est un processus inflammatoire de l'épithélium utérin. Visuellement, elle ressemble à une tache rose sur un tissu sain. Pour établir un diagnostic précis, un examen gynécologique et plusieurs analyses de laboratoire sont nécessaires. Très souvent, la maladie survient lorsque le système immunitaire est affaibli et sous l'action de plusieurs facteurs déclenchants.
Il existe également une pseudo-érosion. Il s'agit d'une particularité anatomique du corps qui survient chez les femmes de moins de 30 ans et qui ne nécessite aucun traitement. En cas de pseudo-ectopie, l'épithélium cylindrique sort du vagin et remplace l'épithélium plat. Ce phénomène se produit en raison d'une acidification accrue de la microflore vaginale.
Le traitement de l'érosion repose sur des anti-inflammatoires et des antiviraux. Des suppositoires vaginaux sont également prescrits pour une action locale sur la lésion. En cas d'ulcères importants et profonds, une cryodestruction des tissus affectés est pratiquée. La surface traitée cicatrise progressivement et se détache sous forme de croûte lors des règles suivantes. Dans les cas particulièrement graves, une intervention chirurgicale est pratiquée, au cours de laquelle la couche supérieure du col de l'utérus est retirée sous anesthésie générale. Des méthodes chirurgicales sont utilisées pour stopper le processus inflammatoire et supprimer le papillomavirus afin de réduire le risque de récidive.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Cancer du col de l'utérus
Le virus du papillome humain et le cancer du col de l'utérus sont étroitement liés. La présence du VPH contribue au développement d'une dysplasie, facteur de risque de lésions malignes de l'organe. Le risque de cancer augmente considérablement en présence d'une infection virale de ce type dans l'organisme: 16, 18, 31, 33, 35. Dans ce cas, une diminution de l'immunité locale et générale constitue un facteur déclenchant du développement de la maladie.
En règle générale, le développement du cancer du col de l'utérus est facilité par une dysplasie ou une érosion avancée. Un organe sain est tapissé d'un épithélium pavimenteux stratifié. Lors de processus pathologiques, tant infectieux qu'inflammatoires, la structure de l'épithélium et celle des cellules sont perturbées. Le VPH de type 16 conduit le plus souvent à un carcinome épidermoïde, et le VPH de type 18 à un adénocarcinome. Aux premiers stades, la maladie ne se manifeste pas, mais à mesure qu'elle progresse, les symptômes suivants apparaissent:
- Saignement en dehors des règles.
- Écoulement sanglant des voies génitales.
- Règles abondantes.
- Douleur intense dans le bas-ventre.
- Douleur pendant les rapports sexuels.
Pour diagnostiquer un cancer et une infection au VPH, la patiente doit consulter un gynécologue. Après un examen approfondi et une colposcopie, le médecin prescrira une échographie des organes pelviens. Une analyse en laboratoire des frottis, une biopsie des tissus affectés et leur analyse histologique sont également indiquées.
Le traitement dépend du stade du cancer. En cas de cancer avancé, le traitement antiviral seul ne suffit pas; un traitement chirurgical est alors pratiqué, avec ablation de l'utérus et de ses annexes. La patiente suit ensuite une chimiothérapie ou une radiothérapie. Si le cancer est détecté à un stade précoce, le pronostic de guérison est favorable.
Herpès génital
L'herpès génital est l'infection virale la plus fréquente chez l'homme et constitue un grave problème médical et social. Le papillomavirus arrive en deuxième position. Les statistiques montrent qu'environ 90 % de la population mondiale est infectée par le virus de l'herpès simplex et environ 70 % par le papillomavirus humain.
L’herpès génital et le VPH présentent un certain nombre de similitudes et, dans certains cas, peuvent survenir simultanément.
- L’infection se produit principalement par contact sexuel non protégé.
- Des cloques se forment sur les parties génitales, provoquant de fortes démangeaisons, des brûlures et des douleurs. Le VPH, quant à lui, ne provoque pas de douleur, mais se manifeste par des condylomes.
- L'éruption cutanée est localisée sur les grandes et petites lèvres, le clitoris, le vagin et le col de l'utérus chez la femme. Chez l'homme, le prépuce, l'urètre et le gland sont sensibles aux lésions. Les papillomes ont une localisation similaire, mais peuvent également apparaître dans la région périanale.
Sans traitement rapide, ces deux infections peuvent entraîner de nombreuses complications. Dans le cas de l'herpès génital, il s'agit d'infections urogénitales graves, et dans le cas de la papillomatose, d'oncologie. Le traitement repose sur la prise d'antiviraux et le traitement local des néoplasies. Une attention particulière est portée aux mesures préventives et au renforcement du système immunitaire.
Condylomes
Les condylomes sont l'un des signes et types d'infection par le virus du papillome humain. Ce sont des néoplasmes bénins qui affectent les muqueuses et la peau. Leur aspect est plutôt désagréable, et leur forme papillaire pointue entraîne d'importants problèmes esthétiques et un inconfort psychologique. Le plus souvent, ces déformations touchent les parties génitales et intimes, les zones de frottement, le visage, le cou, les bras et les jambes.
Les condylomes sont inflammatoires et se transmettent principalement par voie sexuelle. Dans de rares cas, une infection familiale est également possible. La période d'incubation, entre le moment de l'infection et l'apparition des premières excroissances, varie d'une semaine à six mois. Le condylome peut atteindre sa taille maximale en quelques heures. Les nouvelles excroissances apparaissent soit en groupe, soit individuellement.
Les condylomes ont plusieurs variétés:
- Larges – ont une base large, maintenant la tumeur sur le tissu. Elles apparaissent lors d'une infection syphilitique et sont particulièrement dangereuses lorsque le col de l'utérus est touché. Les tumeurs larges modifient la structure des tissus sains et contribuent à leur transformation maligne.
- Pointus (génitaux) – Ils ont une tige fine et une structure lobée (papillaire). Ils apparaissent sur la peau et les muqueuses fines et délicates. Au départ, ils ne constituent qu'un défaut esthétique, mais en cas de blessure, ils commencent à saigner et à s'enflammer, provoquant des sensations douloureuses. Il existe un risque d'infection.
Le traitement consiste en l'ablation chirurgicale des condylomes et un traitement antiviral. Des médicaments sont également prescrits pour renforcer le système immunitaire.
Dysplasie cervicale
La néoplasie intraépithéliale cervicale (CIN), ou dysplasie, est une pathologie précancéreuse, c'est-à-dire un état intermédiaire entre un col sain et une tumeur maligne. Selon l'OMS, plus de 40 millions de femmes dans le monde souffrent de cette pathologie. Les trois quarts des patientes présentent un stade précoce de la maladie, les autres étant diagnostiquées à un stade avancé.
Dans 99 % des cas, la dysplasie cervicale est causée par le VPH. Les types 16 et 18 du virus sont hautement oncogènes par rapport à cette maladie; ils sont détectés chez 70 % des patientes. Chez les 30 % restants, des souches moins oncogènes progressent: 31, 35, 39, 45, 51 et 58. Sous l'influence de certains facteurs, elles conduisent au développement d'un état précancéreux.
Les principales raisons du développement de la maladie et de l’activation du VPH sont:
- Utilisation à long terme de contraceptifs hormonaux ou intra-utérins (plus de 5 ans).
- Un grand nombre de naissances et d’avortements.
- Avitaminose.
- États d'immunodéficience.
- Prédisposition génétique.
- Activité sexuelle précoce.
- Changement fréquent de partenaires sexuels.
- Mauvaises habitudes.
La particularité de la CIN est qu'elle peut évoluer de manière totalement asymptomatique pendant une longue période. La dysplasie se manifeste lors de processus inflammatoires au niveau du vagin ou du col de l'utérus. Dans ce cas, les symptômes caractéristiques de la pathologie apparaissent:
- Écoulement vaginal de couleur et de consistance anormales.
- Démangeaisons et brûlures.
- Saignement de contact survenant lors des rapports sexuels et lors de l’utilisation de tampons hygiéniques.
- Douleur dans le bas-ventre.
Le plus souvent, la dysplasie est diagnostiquée chez les femmes âgées de 30 à 35 ans. L'évolution vers un stade précancéreux et cancéreux prend généralement plusieurs années. Le diagnostic est souvent posé lors de l'apparition d'écoulements atypiques et de douleurs, ainsi que lors d'un examen gynécologique de routine. Pour confirmer le diagnostic, la patiente subit une colposcopie étendue, un examen des frottis et des grattages du col de l'utérus. Une biopsie des tissus affectés, suivie d'un examen histologique, est obligatoire.
Le traitement de la dysplasie cervicale causée par une papillomatose implique la collaboration de plusieurs spécialistes: un gynécologue-endocrinologue, un onco-gynécologue et un immunologiste. Le traitement consiste à retirer la zone affectée du col de l'utérus et à supprimer le VPH. Un diagnostic précoce améliore le pronostic de la maladie, les chances de guérison complète étant de 90 %. Aux stades avancés, le risque de récidive est présent. 40 % des femmes présentent une dysplasie récurrente.
Porteurs du virus du papillome humain
Les statistiques médicales indiquent qu’environ 70 % de la population mondiale est porteuse du papillomavirus.
- Cette infection entraîne l’apparition d’excroissances cutanées de localisations et de formes diverses.
- Les papillomes se développent non seulement sur la peau, mais également sur les muqueuses.
- Le virus est diversifié: il existe plus de 120 souches. Certaines sont totalement inoffensives, tandis que d’autres, au contraire, peuvent provoquer des processus malins.
- Le plus grand danger est représenté par les génotypes du VPH présentant un risque oncogène élevé.
L'infection s'est répandue chez les femmes. Aujourd'hui, le VPH se classe au deuxième rang des infections virales de l'appareil génital féminin, après l'herpès génital. L'infection se fait par contact. Le virus se transmet par contact avec les muqueuses ou la peau d'une personne infectée. Il existe également des porteurs du virus qui l'ont reçu héréditairement, c'est-à-dire d'une mère infectée.
L'infection peut persister longtemps dans l'organisme à l'état latent. Une diminution du système immunitaire entraîne son activation. Les cellules infectées commencent alors à se développer activement, affectant les tissus sains et provoquant l'apparition de nombreux nouveaux papillomes.

