Expert médical de l'article
Nouvelles publications
Étude de la pression intraoculaire
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
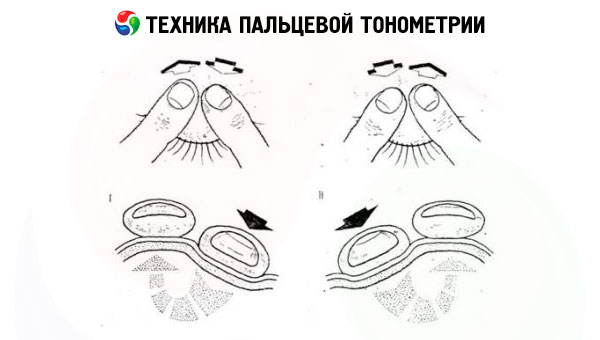
Examen d'orientation (palpation)
L'examen est réalisé avec la tête du patient immobile et le regard baissé. Le médecin place les index des deux mains sur le globe oculaire, à travers la peau de la paupière supérieure, et exerce une pression sur les yeux un par un. Les sensations tactiles (plus ou moins souples) dépendent de la pression intraoculaire: plus la pression est élevée et plus le globe oculaire est dense, moins sa paroi est mobile. La pression intraoculaire ainsi déterminée est désignée comme suit: Tn – pression normale; T+1 – pression intraoculaire modérément élevée (œil légèrement dense); T+2 – élévation significative (œil très dense); T+3 – forte élévation (œil dur comme la pierre). Lorsque la pression intraoculaire diminue, on distingue également trois degrés d'hypotension: T-1 – œil légèrement plus mou que la normale; T-2 – œil mou; T-3 – œil très mou.
Cette méthode d'étude de la pression intraoculaire n'est utilisée que dans les cas où sa mesure instrumentale est impossible: en cas de lésions et de maladies de la cornée, ou après une intervention chirurgicale avec ouverture du globe oculaire. Dans tous les autres cas, la tonométrie est utilisée.
Tonométrie par aplanation
Dans notre pays, cette étude est réalisée selon la méthode proposée par A.N. Maklakov (1884), qui consiste à placer un poids standard de 10 g sur la surface de la cornée du patient (après son anesthésie par gouttes). Le poids est un cylindre métallique creux de 4 mm de haut, dont la base est élargie et équipée de plateformes en porcelaine blanc laiteux de 1 cm de diamètre. Avant la mesure de la pression intraoculaire, ces plateformes sont recouvertes d'une peinture spéciale (mélange de collargol et de glycérine), puis, à l'aide d'un support spécial, le poids est déposé sur la cornée de l'œil du patient, largement ouvert par les doigts du médecin, alors que le patient est allongé sur la table.
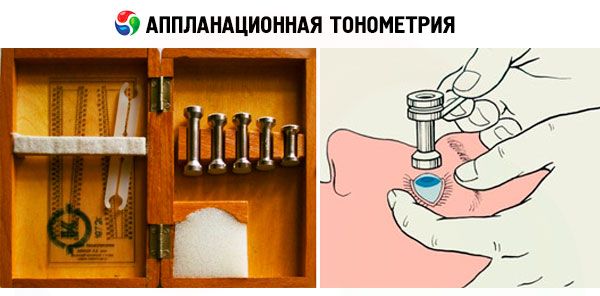
Sous l'effet de la pression du poids, la cornée s'aplatit et la peinture est éliminée au point de contact avec la surface du poids. Un cercle vierge de peinture subsiste sur la surface du poids, correspondant à la zone de contact entre la surface du poids et la cornée. L'empreinte ainsi obtenue est transférée sur du papier préalablement imbibé d'alcool. Plus le cercle est petit, plus la pression intraoculaire est élevée, et inversement.
Pour convertir des quantités linéaires en millimètres de mercure, SS Golovin (1895) a compilé un tableau basé sur une formule complexe.
Plus tard, BL Polyak a transféré ces données sur une règle de mesure transparente, à l'aide de laquelle on peut obtenir immédiatement une réponse en millimètres de mercure à la marque autour de laquelle est inscrite l'empreinte du poids du tonomètre.
La pression intraoculaire ainsi déterminée est dite tonométrique (P t ), car l'ophtalmotonus augmente sous l'effet du poids sur l'œil. En moyenne, avec une augmentation de 1 g de la masse du tonomètre, la pression intraoculaire augmente de 1 mm Hg. Autrement dit, plus la masse du tonomètre est faible, plus la pression tonométrique est proche de la pression réelle (P 0 ). La pression intraoculaire normale, mesurée avec un poids de 10 g, ne dépasse pas 28 mm Hg, avec des fluctuations quotidiennes ne dépassant pas 5 mm Hg. Le kit comprend des poids de 5; 7,5; 10 et 15 g. La mesure séquentielle de la pression intraoculaire est appelée élastotonométrie.
 [ 13 ]
[ 13 ]
Tonométrie d'empreinte
Cette méthode, proposée par Schiøtz, repose sur le principe de l'indentation cornéenne par une tige de section constante soumise à un poids de masse variable (5,5; 7,5 et 10 g). L'amplitude de l'indentation cornéenne obtenue est déterminée en unités linéaires. Elle dépend de la masse du poids utilisé et de la pression intraoculaire. Pour convertir les mesures en millimètres de mercure, on utilise les nomogrammes fixés à l'appareil.
La tonométrie par empreinte est moins précise que la tonométrie par aplanation, mais elle est indispensable dans les cas où la cornée présente une surface irrégulière.
Aujourd'hui, les inconvénients de la tonométrie par aplanation de contact ont été totalement éliminés grâce à l'utilisation de tonomètres ophtalmologiques modernes sans contact, de conceptions variées. Ils intègrent les dernières avancées en mécanique, optique et électronique. Le principe de cette méthode est le suivant: à une certaine distance, une quantité d'air comprimé, dosée en pression et en volume, est envoyée au centre de la cornée de l'œil examiné. Sous l'effet de l'air, la cornée se déforme et le motif d'interférence change. La pression intraoculaire est déterminée par la nature de ces variations. Ces appareils permettent de mesurer la pression intraoculaire avec une grande précision sans toucher le globe oculaire.
Étude de l'hydrodynamique oculaire (tonographie)
Cette méthode permet d'obtenir des caractéristiques quantitatives de la production et de l'écoulement du liquide intraoculaire. Les plus importantes sont: le coefficient de facilité d'écoulement (C) du liquide de la chambre (normalement supérieur ou égal à 0,14 mm³/min ) /mm Hg), le volume minute (F) du liquide aqueux (environ 2 mm³ / min) et la pression intraoculaire réelle P0 ( jusqu'à 20 mm Hg).
La tonographie utilise des appareils de complexité variable, notamment électroniques. Cependant, une version simplifiée, selon la méthode de Kalf-Plyushko, peut également être réalisée à l'aide de tonomètres à aplanation. Dans ce cas, la pression intraoculaire est d'abord mesurée à l'aide de poids de 5, 10 et 15 g. Ensuite, un poids de 15 g est placé sur une zone propre au centre de la cornée pendant 4 minutes. Après cette compression, la pression intraoculaire est à nouveau mesurée, mais les poids sont utilisés dans l'ordre inverse. Les cercles d'aplatissement obtenus sont mesurés à l'aide d'une règle de Polyak et deux courbes élastiques sont construites à partir des valeurs établies. Tous les calculs ultérieurs sont effectués à l'aide d'un nomogramme.
Sur la base des résultats de la tonographie, il est possible de différencier la forme de rétention (réduction des voies d'écoulement du liquide) du glaucome de la forme hypersécrétoire (augmentation de la production de liquide).

