Expert médical de l'article
Nouvelles publications
Histologie du tissu mammaire
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
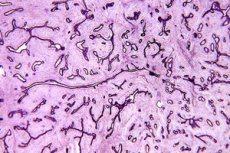
Lorsque les résultats d'une mammographie ou d'une échographie mammaire révèlent des modifications potentiellement oncologiques, un échantillon de tissu de la formation pathologique est prélevé: une biopsie est réalisée. L'échantillon obtenu est étudié par des pathomorphologistes et sa structure cellulaire est déterminée, ce qui permet de réaliser une histologie du tissu mammaire. L'histologie, outil scientifique essentiel en biologie et en médecine, est le seul moyen d'identifier les cellules tumorales anormales.
Par conséquent, l’histologie des tumeurs du sein constitue la méthode de diagnostic la plus précise en oncologie et aide à choisir le traitement le plus efficace.
Indications de l'histologie du tissu mammaire
Les principales indications de la biopsie et de l'histologie du tissu mammaire incluent la possibilité d'une nature maligne de la pathologie en cas de:
- hyperplasie focale ou diffuse intense dans divers tissus et structures des glandes mammaires;
- fibroadénose, y compris le fibroadénome phyllode;
- lésions kystiques des glandes mammaires;
- papillomatose intracanalaire;
- nécrose tissulaire (glandulaire, fibreuse, graisseuse);
- cancer du sein, ses récidives et ses métastases.
Les signes les plus importants qui donnent lieu à suspecter la malignité du processus pathologique dans les tissus des glandes mammaires et à recourir à leur examen au niveau cellulaire (cytologique) se manifestent sous la forme de joints intra-tissulaires (à la fois palpables et enregistrés sur une mammographie ou une échographie); écoulement anormal des mamelons; déformations, décoloration ou ulcération de la zone mamelon-aréolaire du sein; divers changements dans la peau de la glande mammaire; une augmentation de la taille des ganglions lymphatiques régionaux, etc.
Pour plus d’informations sur les méthodes et procédures de biopsie, consultez la publication Biopsie mammaire.
Décryptage de l'histologie de la glande mammaire: principaux indicateurs
L'étude de la morphologie et des caractéristiques biochimiques du tissu mammaire est réalisée sur des coupes très fines au microscope optique ou électronique. Des colorants histologiques spéciaux sont utilisés pour améliorer la visualisation et l'analyse plus précise des structures tissulaires. Grâce aux méthodes de microscopie à contraste de phase, à fluorescence, interférentielle et autres, ainsi qu'à l'étude de la composition chimique des cellules par cytospectrophotométrie, les résultats des études histologiques et le décryptage de l'histologie mammaire permettent de réaliser un diagnostic différentiel des tumeurs, bénignes et cancéreuses.
L'histologie du cancer du sein peut déterminer:
- type morphologique de la tumeur et son histogenèse;
- degré de malignité (malignité);
- statut hormonal du néoplasme;
- degré de distribution.
Selon la forme des cellules tumorales, les spécialistes distinguent les formes histologiques des tumeurs malignes. Si les cellules sont similaires au tissu cérébral, on parle de cancer médullaire; si les cellules sont tubulaires, on parle de cancer tubulaire; avec une teneur élevée en mucine, on parle de cancer muqueux.
L'analyse histologique de la glande mammaire selon le degré de malignité, ou, comme le définissent les spécialistes, le degré de différenciation tumorale, repose sur l'étude de la structure des cellules néoplasiques, l'isolement des cellules mutées (anaplasie cellulaire) et la détermination de leur pourcentage par rapport aux cellules saines. Le degré de malignité le plus faible (grade) est le premier (GI), le plus élevé est le GIV.
L'histologie du fibroadénome de la glande mammaire - si la pathologie est bénigne - doit avoir un degré GX selon cet indicateur, ce qui signifie que « le degré de malignité ne peut pas être évalué » (c'est-à-dire que l'oncologie n'est pas détectée).
La méthode immunohistochimique détermine les substances qui composent les cellules, et la méthode immunocytochimique détermine les biomarqueurs tissulaires des récepteurs membranaires des œstrogènes (ER) et de la progestérone (PR) et du facteur de croissance épidermique (HER2/neu). L'analyse quantitative automatisée par immunofluorescence (AQUA) détermine l'activité proliférative de la tumeur (Ki 67), c'est-à-dire l'intensité de sa mitose cellulaire.
Décryptage de l'histologie du sein par rapport aux marqueurs des hormones stéroïdes: des résultats positifs pour les récepteurs aux œstrogènes (ER+) et à la progestérone (PR+) indiquent que la croissance des cellules cancéreuses dépend de ces hormones. Selon les oncologues-mammologues, une histologie de l'adénocarcinome mammaire (cancer glandulaire ou carcinome canalaire) présentant de tels résultats est observée dans 75 à 80 % des cas chez les femmes de 40 à 45 ans. Le cancer hormono-négatif (ER- et PR-) est diagnostiqué chez les patientes de 50 à 55 ans. La présence de ces récepteurs permet de déterminer le risque de récidive et le traitement hormonal optimal de la tumeur.
Lorsque les résultats histologiques montrent une activité accrue du récepteur du facteur de croissance épidermique humain HER2 sur les membranes des cellules cancéreuses, on parle de cancer HER2-positif, caractérisé par un développement rapide.
Si les résultats histologiques sont ER-, PR- et HER2-, la tumeur est dite triple négative. Les cancers triples négatifs représentent environ 15 % des cancers du sein invasifs et sont le type de cancer le plus fréquemment diagnostiqué chez les femmes porteuses d'une mutation du gène BRCA1.
Un taux élevé de Ki-67 est compris entre 15 et 25 %. Un taux supérieur à 40 % est considéré comme très élevé et, d'un point de vue pronostique, signifie une évolution défavorable du cancer du sein. De plus, ce marqueur de l'activité proliférative tumorale renseigne sur l'efficacité du traitement systémique préopératoire, en comparant son taux avant et après l'intervention.
L'histologie du tissu mammaire est la méthode la plus importante pour examiner l'état du sein et déterminer la nature de ses pathologies.
 [ 6 ]
[ 6 ]

