Expert médical de l'article
Nouvelles publications
Prolapsus génital féminin
Dernière revue: 07.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
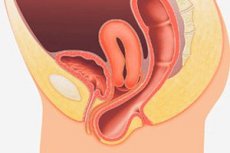
Le prolapsus génital est une maladie polyétiologique dont les causes sont une dystrophie et une défaillance de l'appareil ligamentaire de l'utérus et des muscles du plancher pelvien, ainsi qu'une augmentation de la pression intra-abdominale. Les structures pelviennes concernées sont l'utérus (prolapsus utérin) ou le vagin (prolapsus vaginal), la paroi vaginale antérieure (hernie vésicale) ou la paroi vaginale postérieure (rectocèle).
Facteurs de risque
Les facteurs qui contribuent au développement d’une défaillance musculaire du plancher pelvien comprennent l’accouchement pathologique, la carence en œstrogènes, les changements liés à l’âge dans les muscles et le tissu conjonctif, la prédisposition génétique, ainsi qu’un certain nombre de maladies extragénitales et de conditions sociales défavorables.
Pathogénèse
Dans la pathogenèse du prolapsus et/ou du prolapsus génital chez les jeunes femmes nullipares (ou ayant accouché sans complications), dont le profil hormonal est inchangé et les conditions sociales normales, le rôle principal est joué par une anomalie systémique du tissu conjonctif. Sous l'influence de l'un de ces facteurs ou de leur effet combiné, une défaillance fonctionnelle de l'appareil ligamentaire des organes génitaux internes et du plancher pelvien survient. Dans ce contexte, la défaillance fonctionnelle de l'appareil ligamentaire de l'utérus et de ses annexes, ainsi que l'augmentation de la pression intra-abdominale, entraînent une extension des organes au-delà du plancher pelvien. Dans ce cas, plusieurs variantes des mécanismes pathogéniques du prolapsus utérin et vaginal sont distinguées:
- l'utérus est entièrement situé à l'intérieur du fundus unique extrêmement dilaté; privé de tout soutien, il est comprimé à travers le plancher pelvien;
- une partie de l'utérus est située à l'intérieur et une partie à l'extérieur de l'orifice herniaire; la première partie est comprimée vers l'extérieur, tandis que l'autre est pressée contre la base de support.
Dans la deuxième variante, la partie vaginale du col de l'utérus, sous l'effet de la pression constante exercée à l'intérieur de l'orifice herniaire, peut descendre et s'étirer (élongation coli); tandis que le corps de l'utérus, situé à l'extérieur de l'orifice herniaire et adjacent au releveur de l'anus encore partiellement fonctionnel, résiste au prolapsus complet de l'organe. Ce mécanisme explique la formation d'un utérus allongé et aminci, dont l'allongement dépend exclusivement ou principalement de l'hypertrophie du col, tandis que le fundus utérin peut rester dans une position presque correcte à ce stade. Dans une telle situation, un prolapsus complet de l'utérus se produit avec sa rétroflexion, lorsque l'axe de l'utérus coïncide avec l'axe du vagin. Par conséquent, la rétroflexion est considérée comme un facteur de risque de prolapsus complet de l'utérus.
Dans la pratique clinique, la classification du prolapsus des organes génitaux féminins proposée par KF Slavyansky est toujours utilisée.
Symptômes prolapsus génital féminin
Les plaintes les plus fréquentes des patients souffrant de prolapsus des organes génitaux internes sont: des douleurs lancinantes et/ou une sensation de lourdeur dans le bas-ventre, une leucorrhée, un dysfonctionnement sexuel, une sensation de corps étranger dans le vagin, une incontinence urinaire et gazeuse lors d'un effort physique, une toux, des éternuements.
Étapes
Classification des déplacements vers le bas du vagin (selon KF Slavyansky):
- 1er degré. Prolapsus de la paroi vaginale antérieure, de la paroi postérieure ou des deux ensemble (les parois ne s'étendent pas au-delà de l'entrée du vagin).
- 2e degré. Prolapsus des parois vaginales antérieures ou postérieures, ainsi que des deux ensemble (les parois sont situées à l'extérieur de l'orifice vaginal).
- 3e degré. Prolapsus complet du vagin, accompagné d'un prolapsus de l'utérus.
Qu'est-ce qu'il faut examiner?
Qui contacter?
Traitement prolapsus génital féminin
Les caractéristiques anatomiques et topographiques des organes pelviens, leur vascularisation commune, leur innervation et leurs connexions fonctionnelles étroites permettent de les considérer comme un système unique, où même des modifications locales peuvent altérer la fonction et l'anatomie des organes voisins. Par conséquent, l'objectif principal du traitement du prolapsus est d'éliminer non seulement la maladie sous-jacente, mais aussi de corriger les troubles des organes génitaux, de la vessie, de l'urètre, du rectum et du plancher pelvien.
Parmi les facteurs qui déterminent les tactiques de traitement pour les patients souffrant de prolapsus génital, on distingue les suivants:
- degré de prolapsus des organes génitaux;
- modifications anatomiques et fonctionnelles des organes génitaux (présence et nature des maladies gynécologiques concomitantes);
- la possibilité et la faisabilité de préserver et de restaurer les fonctions reproductives et menstruelles;
- caractéristiques du dysfonctionnement du côlon et du sphincter du rectum;
- âge des patients;
- pathologie extragénitale concomitante et degré de risque d'intervention chirurgicale et de soins anesthésiques.
Traitement de renforcement général. Ce type de thérapie vise à augmenter le tonus des tissus et à éliminer les causes du déplacement des organes génitaux. Recommandations: alimentation adaptée, soins à l'eau, exercices de gymnastique, adaptation des conditions de travail, massage utérin.
Traitement chirurgical du prolapsus des organes génitaux. Si la pathologie justifie le traitement du prolapsus des organes génitaux féminins, une intervention chirurgicale doit être envisagée.
À ce jour, plus de 300 méthodes de correction chirurgicale de cette pathologie sont connues.
Les méthodes connues de correction chirurgicale du prolapsus génital peuvent être divisées en 7 groupes, en fonction des structures anatomiques qui sont renforcées pour corriger la position incorrecte des organes génitaux.
- 1er groupe d'interventions – renforcement du plancher pelvien – colpopérino-olévatoroplastie. Étant donné que les muscles du plancher pelvien sont toujours impliqués pathogéniquement dans le processus pathologique, la colpopérino-olévatoroplastie doit être réalisée dans tous les cas d'intervention chirurgicale, en complément ou en première intention.
- Le deuxième groupe d'opérations consiste à utiliser diverses modifications visant à raccourcir et à renforcer les ligaments ronds de l'utérus. La méthode la plus fréquemment utilisée est le raccourcissement des ligaments ronds avec leur fixation à la face antérieure de l'utérus. Le raccourcissement des ligaments ronds avec leur fixation à la face postérieure de l'utérus, la ventrofixation de l'utérus selon Kocher et d'autres opérations similaires sont inefficaces, car les ligaments ronds de l'utérus, très élastiques, servent de matériau de fixation.
- Le 3ème groupe d'opérations consiste à renforcer l'appareil de fixation de l'utérus (ligaments cardinaux, utéro-sacrés) en les suturant ensemble, en les transposant, etc. Ce groupe comprend « l'opération de Manchester », dont l'essence est de raccourcir les ligaments cardinaux.
- Le 4ème groupe d'opérations est la fixation rigide des organes prolabés aux parois du bassin - aux os pubiens, au sacrum, au ligament sacro-spinal, etc. Les complications de ces opérations sont l'ostéomyélite, la douleur persistante, ainsi que les positions dites opératoires-pathologiques des organes pelviens avec toutes les conséquences qui en découlent.
- Le cinquième groupe d'opérations consiste à utiliser des matériaux alloplastiques pour renforcer et fixer l'appareil ligamentaire de l'utérus. Ces opérations entraînent souvent le rejet de l'alloplaste et la formation de fistules.
- Le 6e groupe d'opérations est l'oblitération partielle du vagin (colporraphie médiane selon Neugebauer-Lefort, cléisis vaginale-périnéale – opération de Labhardt). Ces opérations sont non physiologiques, excluent la possibilité d'activité sexuelle et des récidives de la maladie sont observées.
- Le septième groupe d'opérations est une intervention chirurgicale radicale: l'hystérectomie vaginale. Bien que cette intervention élimine complètement le prolapsus d'organe, elle présente néanmoins plusieurs inconvénients: récidives de la maladie sous forme d'entérocèle, perturbation persistante des fonctions menstruelles et reproductives.
Ces dernières années, la tactique de correction combinée du prolapsus génital par laparoscopie et accès vaginal est devenue populaire.
Méthodes orthopédiques de traitement du prolapsus génital. Les méthodes de traitement du prolapsus et du prolapsus génital chez la femme utilisant des pessaires sont utilisées chez les personnes âgées en cas de contre-indications au traitement chirurgical.
Traitement physiothérapeutique. Des méthodes de physiothérapie et de sphinctérotonisation diadynamique appliquées correctement et à temps sont d'une grande importance dans le traitement des troubles génitaux pubiens et de l'incontinence urinaire chez la femme.


 [
[