Expert médical de l'article
Nouvelles publications
Purulent pericarditis
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
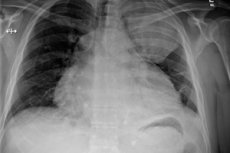
Les processus inflammatoires du péricarde (bourse péricardique) peuvent avoir des mécanismes d'origine et de développement différents, ainsi que des approches thérapeutiques et un pronostic différents. Cependant, la péricardite purulente a l'évolution la plus défavorable: de nombreux cas de cette maladie sont mortels. Les spécialistes soulignent l'importance cruciale d'un diagnostic chirurgical rapide et d'un traitement complémentaire bien pensé. [ 1 ]
Épidémiologie
La péricardite purulente est une affection rare qui touche moins de 1 % des patients souffrant de problèmes cardiaques. Selon les estimations d'Europe occidentale, cette pathologie est le plus souvent provoquée par des staphylocoques, des streptocoques et des pneumocoques. Parmi les lésions associées, l'empyème et la pneumonie sont fréquents.
Chez les patients immunodéprimés ou après une intervention chirurgicale thoracique, on isole généralement Staphylococcus aureus (30 %) et une infection fongique (20 %). Des agents pathogènes anaérobies peuvent être isolés de la région oropharyngée.
Les agents infectieux se propagent par voie hématogène, soit par la région rétropharyngée, soit par les valves cardiaques, soit par le sous-diaphragme.
Neisseria meninghitidis est capable d'affecter le péricarde en déclenchant un épanchement stérile associé au système immunitaire, ou par infection directe et développement d'une réponse purulente.
Le schéma microscopique chez les patients atteints d’une immunosuppression iatrogène et associée au VIH peut être plus diversifié et exotique.
En général, la péricardite purulente est définie comme une inflammation exsudative infectieuse (le plus souvent microbienne) du péricarde, au cours de laquelle se développe une accumulation de pus exsudatif dans la bourse péricardique. La péricardite purulente est dans la plupart des cas une maladie secondaire, qui se complique d'autres pathologies cardiovasculaires, respiratoires (pneumologiques), gastro-entérologiques et traumatiques.
Parmi les autres types de péricardite, la variante purulente survient dans environ 8 % des cas.
À ce jour, on observe une certaine augmentation du nombre total de péricardites et, en même temps, une diminution du nombre d’inflammations péricardiques purulentes.
La maladie se caractérise par un mauvais pronostic en cas de non-prestation de soins médicaux à temps, et par un pronostic assez bon en cas de traitement adéquat à temps.
La péricardite purulente s'accompagne d'une accumulation de pus exsudatif, tant dans un sinus isolé que dans toute la cavité péricardique. Le volume d'exsudat peut varier, de 100 à 1 000 ml. Les patients peuvent être atteints de tout âge et de tout sexe. [ 2 ]
Causes ng purulent pericarditis
La péricardite purulente est une maladie principalement secondaire qui se développe lorsqu'un agent infectieux - provenant d'autres foyers d'infection du corps - pénètre dans la cavité péricardique.
De nombreux micro-organismes présents dans l'environnement peuvent agir comme agents infectieux. Il peut s'agir de bactéries, de spirochètes, de rickettsies, de champignons pathogènes, de protozoaires et de virus. Ces agents infectieux peuvent avoir un effet direct sur le péricarde ou provoquer des altérations du système immunitaire, entraînant une défaillance des défenses immunitaires de l'organisme.
Le fonctionnement du système immunitaire est régulé par des mécanismes endocriniens et nerveux. De nombreux stress et autres facteurs pathogènes provoquent des troubles immunitaires, affaiblissant ainsi les défenses immunitaires contre les infections. Par conséquent, la péricardite purulente se développe très souvent dans un contexte de surcharge psycho-émotionnelle et de stress intense.
La défense antipathogène de l'organisme contre les invasions infectieuses est assurée par deux types d'immunité:
- L'immunité innée est déterminée par un facteur génétique (héréditaire);
- L’immunité acquise se forme au cours de la vie.
Chez la plupart des patients, un processus purulent péricardique survient dans le contexte d'une pneumopathie, d'un empyème pleural, d'une médiastinite, d'un abcès pulmonaire ou sous-diaphragmatique, d'une endocardite et d'une myocardite. Dans ce cas, l'agent pathogène pénètre dans la bourse péricardique à partir des structures anatomiques voisines.
Parfois, l'infection se propage à partir de foyers distants par un écoulement sanguin ou lymphatique. Ceci peut être observé en cas de péritonite ou d'ostéomyélite, de seigle et de septicémie, de diphtérie et d'amygdalite, de maladie parodontale et de phlegmon odontogène, d'abcès périamygdaliens ou des tissus mous. Dans certains cas, l'infection microbienne survient dans le contexte d'une baisse de l'immunité due à des pathologies virales (varicelle, grippe, rougeole, etc.): une péricardite purulente coccique se développe. [ 3 ], [ 4 ]
Le développement d'un processus purulent peut être une complication d'une ponction péricardique, de manipulations chirurgicales cardiaques et thoraciques, ou d'un traumatisme cardiaque mécanique. Des cas d'inflammation microbienne ont été rapportés, causés par la présence d'un anévrisme aortique, d'une tumeur maligne de l'œsophage ou de maladies fongiques. [ 5 ]
Agents pathogènes infectieux qui provoquent la plupart des cas de péricardite purulente:
- Flore coccale, micro-organismes gram (-) (Proteus, Pseudomonades, Klebsiella, Escherichia coli);
- Neisseria meningitidis (chez les patients atteints de méningite);
- Flore fongique et protozoaires (beaucoup moins fréquents que les bactéries).
Les agents responsables de la péricardite purulente sont particulièrement rares:
- Agents pathogènes microbiens (légionelles, actinobacilles, haemophilus influenzae, agents pathogènes de l’histoplasmose et de la tularémie);
- Pathogènes non microbiens de la blastomycose, de l'amibiase, de l'aspergillose, de la nocardiose, de la coccidiose, de la candidose, de la toxoplasmose.
Facteurs de risque
La péricardite purulente est une maladie rare qui touche principalement les personnes ayant déjà souffert de pathologies péricardiques ou dont l'immunité est affaiblie, par exemple après avoir suivi des cycles de chimiothérapie.
Les facteurs de risque supplémentaires peuvent inclure:
- Une histoire des interventions coronariennes;
- Hémodialyse;
- Suppression sévère des défenses immunitaires;
- Alcoolisme chronique, toxicomanie, stress sévère;
- Automédication avec des antibiotiques;
- Traumatismes thoraciques, maladies pulmonaires.
Auparavant, avant l'introduction de l'antibiothérapie en médecine, la péricardite purulente compliquait souvent des maladies telles que la pneumonie, l'endocardite, la méningite et d'autres pathologies infectieuses et inflammatoires, notamment l'ostéomyélite, la dermatite et l'otite moyenne.
Il est important de comprendre que certains facteurs ne sont pas à eux seuls responsables de la péricardite purulente, mais y contribuent largement. Il est important d'être conscient de ces facteurs, car nombre d'entre eux entraînent des effets indésirables potentiellement mortels pour la santé et la vie du patient.
La gravité de la péricardite, ses symptômes et son issue dépendent de l'état de santé général, de l'état des défenses immunitaires et des particularités physiologiques de chaque personne. Les personnes ayant un mode de vie sain, une alimentation équilibrée et le respect des normes d'hygiène sont beaucoup moins susceptibles de souffrir d'une péricardite purulente.
Ce n'est un secret pour personne que le stress fréquent, la consommation d'alcool et de drogues, une mauvaise alimentation et la présence de maladies chroniques affaiblissent considérablement l'immunité humaine et empêchent l'organisme de résister efficacement aux infections. L'alcool et les drogues perturbent le fonctionnement normal du système nerveux, réduisent son activité et bloquent les processus vitaux fondamentaux. Par conséquent, les organes internes sont endommagés, l'intoxication augmente et l'organisme perd sa capacité à se défendre.
Un autre point commun est l'utilisation incontrôlée, injustifiée et incorrecte des antibiotiques, qui entraîne une « accoutumance » des micro-organismes pathogènes et la destruction de la flore bénéfique. Suite à l'automédication avec des médicaments antibactériens, le système immunitaire perd sa capacité à lutter efficacement et de manière autonome contre l'infection, et le risque de développer des processus purulents est considérablement accru.
Pour prévenir l'apparition d'une pathologie, il est nécessaire de respecter scrupuleusement les règles et normes d'hygiène personnelle et générale, de refuser les mauvaises habitudes, d'éviter les situations stressantes et les blessures, de traiter en temps opportun tout processus infectieux et inflammatoire dans le corps, de ne pas s'automédiquer.
Facteurs de risque courants à surveiller:
- Taux élevés de cholestérol et de triglycérides dans le sang;
- Hypertension artérielle;
- Fumeur;
- Faible activité physique;
- Embonpoint;
- Diabète.
Un risque supplémentaire est toujours présent chez les personnes atteintes d’une maladie coronarienne, en particulier dans le contexte du tabagisme, de l’athérosclérose, de l’hypertension, de l’hypodynamie, de l’obésité, d’une immunité fortement ou durablement affaiblie. [ 6 ]
Pathogénèse
Le développement d'une péricardite purulente est dû à la pénétration d'un agent infectieux dans l'espace péricardique. L'infection active la production d'exsudat purulent, un épanchement dans la bourse péricardique. La pathologie est le plus souvent secondaire, c'est-à-dire qu'elle se développe en raison d'autres processus infectieux dans l'organisme. La maladie primaire est très rare.
Les spécialistes indiquent la présence de cinq principaux mécanismes pathogéniques de la péricardite purulente:
- Les agents pathogènes infectieux se propagent à partir de zones proches, par exemple localisées dans la poitrine.
- L'infection se propage par voie hématogène: elle atteint le péricarde avec la circulation sanguine.
- L'infection s'infiltre à partir du muscle cardiaque - par exemple, la myocardite peut entraîner le développement d'une péricardite purulente.
- Les interventions chirurgicales sur le cœur et les vaisseaux, les traumatismes pénétrants (plaies) contribuent à l'entrée d'agents infectieux directement dans le péricarde ou les structures voisines.
- L'infection du diaphragme se propage au sous-diaphragme et au péricarde.
La propagation de la flore pneumococcique se produit généralement à partir des organes respiratoires, mais Staphylococcus aureus migre plus souvent par voie hématogène.
La pathomorphologie de la péricardite purulente comprend les stades fibrineux, séreux et purulent-inflammatoire. Un épanchement modéré n'interfère pas avec la capacité d'aspiration des feuillets péricardiques; à ce stade, seuls une rougeur, un œdème et une desquamation du mésothélium, ainsi qu'un dépôt de fibrine entre les feuillets péricardiques sont observés. Entre l'épicarde et le péricarde, la présence de filaments de fibrine crée un effet de cœur « chevelu ».
Les processus d'épanchement intense dans la bourse péricardique s'accompagnent d'abord d'une accumulation d'exsudat, composé de fibres fibrineuses, de mésothélium exfolié et de cellules sanguines. Avec l'infection de la bourse péricardique, l'exsudat devient purulent: des agents pathogènes, des protozoaires, des infections fongiques, etc., apparaissent dans la composition.
Au stade de la formation de pus et de la cicatrisation, une calcification et une ossification des cicatrices peuvent survenir, ce qui altère considérablement la fonction cardiaque. Les processus cicatriciels peuvent s'étendre non seulement aux couches de l'épicarde et du péricarde, mais aussi à l'endocarde. La force et l'amplitude des contractions cardiaques sont altérées, et le septum interventriculaire subit la charge principale: une péricardite constrictive se développe. [ 7 ]
Symptômes ng purulent pericarditis
La péricardite purulente débute de manière aiguë, avec fièvre, frissons et essoufflement. La maladie est souvent précédée d'une amygdalite, d'une pneumopathie, ainsi que de lésions pulmonaires destructrices, d'une septicémie, etc. Des douleurs cardiaques et des souffles péricardiques sont souvent perceptibles. Des complications apparaissent assez rapidement (il est important de ne pas les manquer): médiastinite purulente, empyème pleural. L'apparition de complications augmente considérablement le risque de décès, même sous antibiothérapie. La cause du décès du patient est souvent:
- Tamponnade cardiaque;
- Changements restrictifs;
- Intoxication du corps.
Si la maladie sous-jacente (cause profonde) a été traitée avec des antibiotiques, la péricardite purulente peut commencer de manière floue et effacée, ce qui la rend beaucoup plus difficile à détecter.
Le principal signe de péricardite est généralement une douleur intrathoracique intense et une toux. Le tableau clinique n'étant pas spécifique, il est nécessaire de prêter attention à d'autres symptômes possibles; par exemple, le patient se sent un peu mieux en penchant le torse en avant. De plus, les symptômes suivants peuvent être présents:
- Essoufflement, y compris au repos;
- Sensation d’inconfort au niveau du membre gauche, de l’épaule, de l’omoplate, du cou;
- Syndrome douloureux accru lors d'une inspiration ou d'une expiration profonde.
À mesure que le processus inflammatoire purulent se développe, la fièvre augmente. Important: une fièvre associée à un autre processus infectieux peut détourner l'attention et masquer une péricardite purulente. Par conséquent, le diagnostic doit être abordé avec la plus grande prudence.
Les manifestations cliniques de base sont considérées comme les suivantes:
- Fièvre croissante;
- Respiration difficile;
- Douleur intrathoracique avec possible « recul » vers le côté gauche du tronc (principalement vers l'extrémité supérieure gauche ou l'omoplate);
- Paradoxalité du pouls;
- Foie hypertrophié;
- Augmentation de la pression veineuse centrale;
- Augmentation de l’accumulation de liquide dans la cavité abdominale;
- Auscultation: souffles de friction péricardiques.
Un nombre considérable de patients signalent de la fièvre et un état fébrile, et beaucoup éprouvent des difficultés respiratoires. Des douleurs thoraciques sont présentes chez environ un patient sur deux, et un pouls paradoxal et une augmentation de la pression veineuse centrale sont observés chez trois à quatre patients sur dix.
La symptomatologie clinique peut être complétée par un tableau de pathologies infectieuses concomitantes, notamment:
- Pneumonie (en particulier pneumonie à pneumocoque);
- Otite moyenne moyenne;
- Infections dermatologiques;
- Méningite (principalement à méningocoque);
- Ostéomyélite (staphylococcique);
- Abcès sous-diaphragmatiques.
Premiers signes
La péricardite purulente a le plus souvent une évolution aiguë et sévère, qui s'accompagne d'une intoxication marquée, d'une fièvre sévère, de signes de tamponnade cardiaque imminente sous forme aiguë ou subaiguë.
La variante purulente de la pathologie survient souvent à la suite d'un traumatisme cardiaque, avec accumulation de pus exsudatif dans la bourse péricardique. Dans une telle situation, la survie du patient ne peut être assurée que par un diagnostic et une intervention chirurgicale rapides. Plus l'inflammation purulente se développe rapidement, plus le pronostic est sombre.
La forme aiguë de la pathologie débute par une élévation de la température et l'apparition de douleurs lancinantes au niveau de la partie supérieure du cœur ou du tiers inférieur du sternum. Parfois, ces douleurs sont aiguës, rappelant un infarctus du myocarde ou une pleurésie. Une irradiation du membre gauche, de l'épaule ou du cou, ainsi que de l'épigastre, est possible.
Chez certains patients, la douleur est peu prononcée, mais se manifeste par une gêne importante, une sensation de lourdeur et de pression dans la poitrine. La respiration devient très difficile en marchant ou en se tenant debout. L'essoufflement est soulagé en s'asseyant et en se penchant légèrement en avant.
Lorsque le pus comprime les voies respiratoires supérieures, une toux sèche se produit, due à l'irritation du nerf diaphragmatique. Des vomissements réflexes surviennent chez certains patients.
Avec l'augmentation du volume d'exsudat purulent s'accumulant dans la bourse péricardique, une tamponnade cardiaque se développe. Cette complication s'accompagne d'une mauvaise irrigation sanguine du ventricule gauche et, par conséquent, d'une insuffisance du grand cercle sanguin. Le problème se manifeste par l'apparition d'œdèmes, un gonflement des veines du cou, une accumulation de liquide dans la cavité abdominale et une hypertrophie du foie.
Au même moment ou peu avant, la température commence à augmenter. Au début, elle est subfébrile – environ 37,5 °C –, puis la fièvre apparaît. Le pouls est paradoxal (diminue à l'inspiration) et la tension artérielle diminue.
Signes caractéristiques de la plupart des patients atteints de péricardite purulente:
- Fièvre hectique accompagnée de frissons terribles;
- Faiblesse grave, perte soudaine d’énergie;
- Transpiration abondante;
- Perte d'appétit.
Un dysfonctionnement cardiaque se manifeste par un bleuissement des extrémités, un essoufflement, des palpitations, une sensation de lourdeur et des douleurs cardiaques. Le tableau clinique évoque souvent une crise d'angine de poitrine.
La compression des structures voisines s'accompagne d'un gonflement des vaisseaux veineux cervicaux, de toux et de troubles de la déglutition.
L'examen révèle une zone élargie d'émoussement cardiaque de tous les côtés, un élargissement du faisceau vasculaire dans le IIe espace intercostal, des changements dans la configuration du cœur.
A l'auscultation, les bruits cardiaques sont étouffés, un rythme de « galop » et des arythmies sont possibles, une bronchophonie et des bruits respiratoires bronchiques sont notés.
La percussion révèle un son émoussé, qui diminue si le patient se penche en avant.
Si des soins rapides ne sont pas prodigués, la péricardite purulente se transforme en une variante fibrotique ou adhésive, qui nécessite une péricardectomie. [ 8 ]
Étapes
Dans la classification médicale moderne, la péricardite évolue selon les stades suivants:
- Stade fibrotique (l'exsudat s'accumule en quantité relativement faible, un dépôt de fibrine est perceptible entre les feuillets péricardiques et la capacité d'aspiration du péricarde est préservée);
- Stade séreux (l'exsudat s'accumule plus intensément, contient des éléments mésothéliaux, des cellules sanguines et des flocons de fibrine);
- Stade purulent (dans l'exsudat il y a des agents infectieux, il peut y avoir des processus de calcification, de cicatrisation, ce qui limite la fonction contractile cardiaque).
Le processus inflammatoire débute dans la partie viscérale, près de la base de l'organe. Une petite quantité d'exsudat est absorbée par la circulation sanguine, et un dépôt de fibrine commence sur les feuillets péricardiques. Progressivement, la réaction inflammatoire gagne tout le péricarde, rendant difficile la réabsorption du liquide. L'exsudat commence à s'accumuler. L'infection se déclare, accompagnée de fièvre et de signes d'intoxication. [ 9 ]
Formes
- Le type de péricardite effusive, fluide et exsudative.
Au cours du processus inflammatoire, une accumulation de sécrétions exsudatives se produit dans la cavité péricardique. Si la norme est de 15 à 50 ml de ce liquide, en cas de pathologie, ce volume atteint 0,5 litre et plus. Par conséquent, le liquide exerce une pression sur les structures cardiaques, détériore leur fonction, provoque des difficultés respiratoires, des douleurs sternales, une accélération du rythme cardiaque et une baisse de la tension artérielle. Le risque de décès augmente.
- Péricardite aiguë.
La forme aiguë de la pathologie est due à un processus infectieux, notamment une septicémie, des rhumatismes ou la tuberculose. La réaction inflammatoire se propage aux feuillets péricardiques externes et internes. La maladie évolue d'abord par une forme sèche, puis se transforme en péricardite exsudative.
- Forme chronique.
En l'absence de traitement rapide de la pathologie péricardique aiguë, le processus devient chronique: les feuillets péricardiques s'épaississent, puis adhèrent, se collent les uns aux autres. La température augmente et les patients se plaignent de fortes douleurs intrathoraciques.
- Forme constrictive.
La variante constrictive constitue une complication de la forme aiguë de péricardite exsudative. Cette pathologie survient souvent chez les patients atteints de maladies rénales ou hématologiques, de tuberculose, de rhumatismes, ou après des blessures antérieures. Le problème réside dans l'adhérence (collage) des feuillets de la bourse cardiaque, ce qui affecte négativement le fonctionnement de l'organe vital. Le péricarde s'épaissit, des sels de calcium s'y accumulent et des processus de calcification s'enclenchent: un « cœur-coquille » spécifique se forme.
- Forme traumatique.
Les blessures thoraciques au niveau du cœur (contondantes, pénétrantes, par balle, etc.) peuvent entraîner une inflammation traumatique. Les symptômes sont classiques: douleurs cardiaques, essoufflement.
- Forme purulente.
La péricardite purulente est souvent une complication d'une chirurgie cardiaque ou d'une inflammation post-traumatique. Cependant, dans la grande majorité des cas, le coupable est une infection, notamment un staphylocoque doré particulièrement répandu. La pathologie s'accompagne d'une accumulation de pus exsudatif dans la bourse péricardique. Le patient développe des signes d'intoxication: fièvre, dyspnée et douleurs cardiaques assez intenses.
- Forme non spécifique.
Le processus pathologique de type sec se développe à la suite d'une réaction allergique ou infectieuse et se manifeste par une alternance de poussées et de rémissions. Lors des poussées, le patient présente une augmentation de la température, des douleurs cardiaques et des souffles de friction péricardique.
- Forme fibrineuse.
La forme fibrineuse, ou sèche, de la pathologie est plus fréquente chez l'enfant et se développe souvent chez les patients souffrant de rhumatismes. La maladie se caractérise par la disparition complète de l'exsudat de la bourse séreuse du cœur, ce qui complique considérablement son fonctionnement. Elle s'accompagne de douleurs intenses et lancinantes, ainsi que de difficultés respiratoires.
De par la nature de l'épanchement exsudatif, l'inflammation péricardique peut être séreuse, fibrineuse, purulente et mixte - par exemple, purulente-fibrineuse ou séreuse-purulente.
La péricardite purulente-fibrotique se manifeste par une condensation d'exsudat avec formation de poches purulentes.
À son tour, la péricardite séreuse purulente est une affection transitoire dans laquelle l'exsudat séreux se transforme progressivement en liquide purulent et l'épanchement clair devient plus trouble: une inflammation purulente se développe. [ 10 ]
Complications et conséquences
Une intervention rapide permet de traiter efficacement la péricardite purulente. Si le traitement n'est pas retardé, l'inflammation purulente disparaît sans complications et n'affecte ni le fonctionnement de l'organisme ni la qualité de vie.
Des modifications irréversibles de l'organe et diverses complications surviennent si le patient consulte tardivement un médecin, ainsi qu'en présence de pathologies coronariennes chroniques et autres.
À quoi peut conduire une péricardite purulente:
- À la tamponnade cardiaque (la bourse péricardique se remplit de pus, le cœur est comprimé jusqu'à l'arrêt complet de son activité);
- À l'inflammation d'autres couches – endocarde, myocarde;
- À un épaississement fibrotique du péricarde et à une altération ultérieure de la fonction coronaire;
- À l’insuffisance cardiaque, accompagnée d’une insuffisance circulatoire intense affectant tous les organes et systèmes;
- Aux complications septiques.
La tamponnade cardiaque se développe suite à l'accumulation d'une grande quantité de pus dans l'espace péricardique et à une augmentation de la pression dans la bourse. Il en résulte une compression cardiaque et un collapsus circulatoire dus à une diminution du débit cardiaque et à une stase veineuse systémique. La tamponnade se développe rapidement ou progressivement, selon la vitesse d'accumulation de l'exsudat. Le tableau clinique de cette complication varie de la difficulté à respirer et l'apparition d'un œdème périphérique à l'apparition d'un collapsus circulatoire. Les premiers signes comprennent des palpitations, des difficultés respiratoires sévères, un œdème, une augmentation de la pression veineuse, un gonflement des veines jugulaires et un élargissement des bords d'une insuffisance cardiaque relative. La pression artérielle peut chuter jusqu'à un état collaptoïde.
Avec l'apparition progressive de la tamponnade, il faut prêter attention aux symptômes de déficit ventriculaire droit, d'hypertrophie hépatique, d'ascite et d'épanchement pleural, ainsi qu'à la paradoxalité du pouls (diminution marquée de la pression artérielle systolique - plus de 10 mm Hg. - à l'inspiration). [ 11 ]
Diagnostics ng purulent pericarditis
Le diagnostic standard comprend l'examen, l'interrogatoire du patient, l'écoute et la percussion. Parmi les méthodes de laboratoire les plus courantes, on trouve:
- Un test sanguin général pour déterminer le niveau de globules blancs et de sédimentation;
- Score de la protéine C-réactive;
- Évaluation de la troponine et de la créatine kinase (protéines et enzymes spécifiques du cœur).
Les analyses de sang montrent une augmentation du taux de sédimentation érythrocytaire et de la leucocytose, la formule leucocytaire est décalée vers la gauche, l'α-globuline, le fibrinogène et l'haptoglobine dans le plasma sont augmentés.
Le diagnostic instrumental est généralement représenté par les procédures suivantes:
- Électrocardiographie;
- Échocardiographie;
- Radiographie de contrôle des organes thoraciques;
- Parfois, un scanner ou une IRM.
Les radiographies révèlent de telles anomalies:
- Dilatation des contours cardiaques;
- Transformation d'un angle cardiopulmonaire aigu en angle obtus;
- Perte de tour de taille cardiaque;
- Forte diminution de l'amplitude de la pulsation des contours cardiaques (jusqu'à la perte complète dans le contexte de la préservation de la pulsation des gros vaisseaux).
L'électrocardiogramme montre une diminution des tensions du complexe QRS et de la dent en T.
L'échocardiographie est l'examen le plus instructif. Elle permet d'évaluer la nature et le volume de l'exsudat et de détecter les dépôts calciques.
Le liquide intrapéricardique est purulent, les protéines sont présentes en grande quantité, le taux de leucocytes dans l'épanchement dépasse 10 000/mL (principalement des macrophages et des granulocytes). Le taux d'adénosine désaminase n'est pas élevé.
La tomodensitométrie et l’imagerie par résonance magnétique sont utilisées pour déterminer la taille et l’étendue de la propagation exsudative.
La péricardiocentèse est réalisée en cas de péricardite purulente confirmée.
Si l'on suspecte une origine tuberculeuse d'une inflammation purulente du péricarde, l'exsudat péricardique est examiné directement. Mycobacterium tuberculosis peut être détecté par frottis, culture et histologie. [ 12 ]
Diagnostic différentiel
Le diagnostic différentiel est réalisé avec différents types de processus péricardiques inflammatoires, ainsi qu'avec des pathologies d'étiologie non inflammatoire (hydropéricarde, hémopéricarde, chylopéricarde). La différenciation se fait par exclusion, sur la base des résultats des mesures diagnostiques générales.
Une attention particulière est portée à la probabilité d’une autre cardiomégalie:
- Cardiomyopathies;
- Myocardite isolée;
- De certaines malformations cardiaques congénitales;
- Syndrome de la veine cave supérieure dans les processus tumoraux médiastinaux;
- Épanchement pleural gauche (le volume de l'épanchement change avec la respiration, est détecté postérieurement au ventricule gauche et est en même temps absent devant lui, ne s'accumule pas postérieurement à l'oreillette gauche);
- Cardiopathie due à une cirrhose hépatique.
Le diagnostic différentiel est réalisé en tenant compte des caractéristiques symptomatiques, avec l'implication de procédures de diagnostic en laboratoire et d'études d'imagerie.
Le début du tamponnement nécessite un diagnostic complémentaire.
L'accumulation d'exsudat non inflammatoire dans la bourse péricardique peut indiquer une péricardite exsudative. Ce phénomène doit être pris en compte lors du diagnostic et de la prescription du traitement. Ainsi, la probabilité de développer de telles affections est surveillée:
- Hydropéricarde – accumulation d'un volume important d'exsudat péricardique sans fibrine (appelé transsudat) dans la bourse cardiaque. Ce problème peut survenir en cas d'insuffisance ventriculaire droite sévère et s'accompagne d'œdème périphérique, d'ascite et d'exsudation pleurale. Il n'y a pas de douleur thoracique, de souffle de friction péricardique ni de modifications ECG typiques d'une péricardite.
- Hémopéricarde – accumulation de sang dans l'espace péricardique, par exemple en cas de blessure ou de traumatisme, après une chirurgie cardiaque. Ce trouble nécessite une péricardiocentèse en urgence.
- Chylopéricarde – survient lorsque l'espace péricardique est fusionné avec le canal lymphatique thoracique. Il peut survenir suite à un traumatisme, une malformation congénitale ou une complication d'un lymphangiome médiastinal, d'un hamartome, etc.
Traitement ng purulent pericarditis
Les mesures thérapeutiques pour la péricardite purulente comprennent:
- Adhésion au régime et au régime alimentaire;
- Thérapie anti-inflammatoire, symptomatique et étiotrope;
- Réduction du volume de pus exsudatif avec un meilleur contrôle de sa dynamique;
- Individuellement et, si indiqué, en thérapie pour l'insuffisance cardiaque.
Le repos au lit est prescrit avec la position semi-allongée recommandée - en particulier pendant la durée de la fièvre, de l'insuffisance circulatoire et du syndrome douloureux.
Les changements nutritionnels impliquent un régime fractionné avec élimination du sel et normalisation de la consommation d’alcool.
Un drainage d'urgence de la cavité péricardique est indiqué pour prévenir une tamponnade cardiaque. Des antibiotiques sont administrés par voie parentérale pendant au moins 14 à 28 jours, ainsi que par voie intrapéricardique, en association avec une détoxification intensive, des mesures immunotropes et un traitement symptomatique.
Lorsqu’une affection septique se développe, les doses de médicaments antibactériens sont similaires à celles prescrites pour la méningite.
Si le caractère fongique de la pathologie est confirmé, une péricardectomie est réalisée.
La péricardite purulente bactérienne est traitée par des pénicillines protégées en association avec des aminosides. Après avoir déterminé l'étiologie exacte du processus purulent inflammatoire, un traitement étiotrope est prescrit (selon l'agent causal).
La durée du traitement antibiotique est d’au moins 14 à 28 jours.
Une antibiothérapie intraveineuse est administrée jusqu'à la disparition complète de la fièvre et la normalisation du taux de leucocytes sanguins. Si le patient est dans un état critique ou si l'administration de pénicillines est impossible, en l'absence d'agent pathogène confirmé, la vancomycine, les fluoroquinolones et les céphalosporines de troisième génération sont prescrites.
Le traitement antibiotique se poursuit sous le contrôle du tableau du diagnostic bactériologique et de l'examen des écoulements purulents. [ 13 ]
Traitement chirurgical
La procédure chirurgicale la plus courante utilisée pour la péricardite purulente est la péricardiocentèse, ou ponction péricardique, qui peut rapidement prévenir et résoudre la tamponnade cardiaque et même clarifier la cause du processus inflammatoire.
Cette procédure est impossible chez les patients atteints de coagulopathies, ainsi que chez ceux sous traitement anticoagulant actif. Une numération plaquettaire inférieure à 50 x 109/L constitue une contre-indication relative.
La péricardiocentèse ne peut pas être réalisée si le patient est présent:
- Anévrisme de l'aorte;
- Rupture post-infarctus du muscle cardiaque;
- Hémopéricarde traumatique.
Ces cas sont des indications de chirurgie cardiaque.
Le cardiologue doit examiner les résultats de la radiographie thoracique et de l'échocardiographie avant de procéder à la ponction. L'intervention peut être réalisée en mode standard ou sous contrôle électrocardiographique.
Pour une évacuation adéquate du pus exsudatif dans la bourse péricardique, le patient doit adopter une position semi-assise. La pression artérielle et les valeurs de saturation sont également vérifiées.
Instrumentation nécessaire pour réaliser une péricardiocentèse:
- Aiguilles intra-aiguilles;
- Un outil en expansion;
- Instrument conducteur;
- Cathéter radio-opaque courbé;
- Adaptateur de tube multidirectionnel.
Le point de ponction péricardique (si la méthode de Larrey est utilisée) est le sommet de l'angle reliant l'arcade costale gauche à la base de la moelle. Si la méthode de Marfan est utilisée, la ponction est réalisée à la base de la moelle gauche.
La péricardiocentèse est une manipulation assez complexe comportant des risques de lésions des tissus coronaires et des artères coronaires. Parmi les complications les plus graves figurent la perforation ou la rupture de l'artère coronaire ou du myocarde, mais ces problèmes sont très rares. Parmi les autres complications possibles, on peut citer:
- Pneumothorax;
- La formation d’une embolie gazeuse;
- Troubles du rythme cardiaque;
- Perforation des organes abdominaux;
- Œdème pulmonaire;
- Formation d'une fistule de l'artère mammaire interne.
Il est important de comprendre que la réalisation d’une péricardiocentèse chez les patients atteints de péricardite purulente est une mesure nécessaire, sans laquelle il existe un risque de décès.
Dans certains cas, une péricardiectomie (ablation chirurgicale ou résection large des feuillets pariétaux et viscéraux) est nécessaire. Cette intervention est indiquée chez les patients présentant un volume important d'exsudat purulent, des récidives fréquentes, une résistance aux traitements médicamenteux, ainsi qu'en l'absence d'effet des péricardiocentèses répétées.
La prévention
La prévention de la péricardite purulente consiste en un ensemble de mesures de nature générale, car des mesures préventives spécifiques n'ont pas été développées.
Tout d’abord, il est nécessaire de traiter en temps opportun tout processus infectieux-inflammatoire dans le corps, sans attendre l’aggravation du problème et la propagation d’agents infectieux dans tout le corps.
Il est recommandé de pratiquer une activité physique modérée, de mener une vie active, de faire de longues promenades au grand air, de nager, de faire du vélo et de la randonnée. Presque toute activité physique qui procure du plaisir et soulage les tensions nerveuses est la bienvenue.
Il convient de s'habituer aux procédures de durcissement: un excellent effet réparateur donne une douche ou un arrosage contrasté, une marche pieds nus sur l'herbe, l'eau ou la neige, un frottement humide et un enveloppement.
Il ne faut pas négliger un repos suffisant. Pour une personne en bonne santé, la durée de sommeil idéale est d'au moins 8 heures (idéalement 9 heures) par jour. Certaines personnes particulièrement actives ne devraient pas négliger de se reposer pendant la journée.
L'alimentation joue un rôle important dans le développement de nombreuses maladies, dont la péricardite. On sait depuis longtemps que la consommation régulière d'aliments gras, salés et épicés a des effets néfastes sur le système cardiovasculaire: obésité, détérioration de l'élasticité vasculaire, troubles circulatoires et problèmes de tension artérielle. De plus, une alimentation riche en sel affecte la fonction rénale, provoquant des œdèmes, et sollicite excessivement le cœur. La consommation régulière de thé, de café et de boissons alcoolisées est également déconseillée.
Les mesures préventives spécifiques en présence de processus infectieux-inflammatoires et d'immunosuppression doivent être discutées avec le médecin traitant (cardiologue, interniste, infectiologue, rhumatologue, immunologiste). Il est important de ne pas négliger les mesures préventives, car tout problème est plus facile à prévenir. Il ne faut en aucun cas prendre des antibiotiques « à titre prophylactique ». Toute prescription d'antibiothérapie doit être effectuée par un médecin spécialiste, sur la base des indications existantes.
Prévoir
La péricardite purulente nécessite une intervention médicale urgente et une surveillance constante du patient. Sans traitement adéquat et rapide, l'issue est fatale. Si la pathologie est diagnostiquée à temps et que toutes les mesures thérapeutiques nécessaires sont mises en œuvre, 85 % des patients guérissent sans séquelles à long terme. L'antibiothérapie intraveineuse doit être instaurée de manière empirique avant même l'obtention des données bactériologiques diagnostiques. Outre l'antibiothérapie, le drainage est une étape particulièrement importante. Le pus exsudatif s'écoule et s'accumule souvent rapidement. La thrombolyse intrapéricardique est utilisée pour prévenir l'écoulement de l'exsudat: ce traitement médicamenteux est utilisé jusqu'à la décision finale d'intervention chirurgicale. Dans certains cas, une péricardiostomie sous-clavière et un lavage péricardique cavitaire sont indiqués. Ces procédures permettent un drainage plus complet du pus.
L'absence de traitement compétent est une garantie d'issue fatale pour un patient atteint de la forme purulente de la maladie: le décès survient suite à une intoxication croissante et au développement d'une tamponnade cardiaque. Un traitement médicamenteux adéquat et rapide augmente considérablement les chances d'une issue favorable. Une thérapie complexe, réalisée par des spécialistes qualifiés dans un service ou une clinique de cardiologie spécialisé, permet de réduire la mortalité à 10-15 %.
Une péricardite purulente réalisée et même traitée avec succès est une indication pour une consultation ultérieure auprès d'un spécialiste en cardiologie ou en chirurgie cardiaque.

