Expert médical de l'article
Nouvelles publications
Testicule
Dernière revue: 20.11.2021

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Ovaire (testicule, orchis grec, s.didymis) - glande sexuelle masculine. Les testicules sont placés dans le scrotum, couvert tégument commun et dartos coque restant formé par la saillie des feuilles de paroi abdominale antérieure lors de l'abaissement de l'oeuf espace rétropéritonéal dans le scrotum. Les oeufs proviennent de bourgeons mésenchymateux indifférenciés situés entre le pli du rein primaire et la racine du mésentère. Testicule - corps ovale, aplati latéralement. La fonction des testicules est la formation de cellules sexuelles mâles et d'hormones, donc les testicules sont simultanément les glandes de sécrétion externe et interne.
En termes fonctionnels, les testicules sont excrétoires ainsi qu'un organe endocrinien. Ils servent d'organe cible pour les hormones hypophysaires avec un mécanisme de rétroaction négative complexe.
L'hormone principale qui produit des testicules (cellules de Leydig), la testostérone. Dans les testicules, les œstrogènes, principalement l'œstradiol, sont également produits.
La testostérone a une activité anabolique prononcée, stimule l'érythropoïèse. La testostérone a un certain nombre de métabolites inactifs et actifs. Parmi les métabolites actifs, les plus connus sont la 5-a-dihydrotestosgérone et l'androstérone. Le métabolisme de la testostérone se produit sous l'influence des enzymes 5-a-réductase. Les récepteurs d'androgènes sont situés dans les noyaux des cellules de la glande sexuelle dans les muscles et d'autres organes.
La surface interne des tubules contournés est bordée de deux types de cellules - les sustanocytes et les spermatogonies, qui sont appelées cellules sexuelles primaires. Dans les tubes séminifères, la maturation des spermatocytes se produit.
Les oeufs, ou testicules, sont situés dans la région périnéale dans un réceptacle spécial - le scrotum, avec le testicule gauche en bas à droite. Ils sont séparés les uns des autres par une cloison à septum et entourés de membranes. La surface de chaque testicule est lisse, brillante. Durée du testicule de la largeur moyenne de 4 cm - 3 cm, épaisseur -. 2 cm La masse est de 20 testicules Testicule '30 a une texture dense, de forme ovale aplatie et quelque peu latéralement. On distingue deux surfaces: une surface latérale convexe (faciès de lateralis) et de la surface médiane (faciès de medialis), et deux bords: le bord avant (margo antérieure) et le bord arrière (margo postérieur), qui est adjacente à l'épididyme. Les testicules ont une extrémité supérieure (extremitas supérieure) et une extrémité inférieure (extremitas inférieure). A l'extrémité supérieure du testicule est souvent trouvé petit processus de taille - testicule appendice (appendice testiculaire), qui est un vestige du conduit d'paramezonefralnogo d'extrémité crânienne.
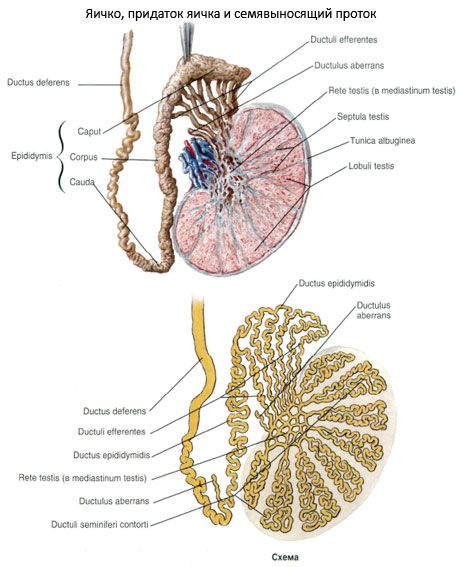
La structure du testicule. À l'extérieur, le testicule est recouvert d'une couleur blanchâtre par une membrane fibreuse appelée tunica albuginea. Sous la coque est la substance du testicule - parenchyme du testicule (parenchyme testiculaire). De la surface intérieure du bord arrière de l'albuginée dans le tissu du parenchyme testiculaire introduit de l'excroissance des valikoobrazny conjonctif - médiastin testis (médiastin testis), à partir duquel les minces barrières conjonctifs selon testicule (septula testis), se divisant en segments parenchyme testiculaire (lobules testiculaire) sont en forme d'éventail. Ceux-ci ont la forme d'un cône, et leurs sommets dirigés vers le testicule médiastin et bases - à l'albuginée. Dans le testicule, il y a de 250 à 300 lobules. Dans le parenchyme de chaque deux ou trois segments de tubules séminifères contournés (tubes séminifères contorti), contenant l'épithélium spermatogenèse. Chacun des tubules a une longueur d'environ 70 à 80 cm et un diamètre de 150 à 300 um. En direction de médiastin testis, tubules séminifères contournés dans les lobules sommets sont fusionnés les uns aux autres et forment un tubules séminifères droites courtes (tubes séminifères recti). Ces conduits se heurtent rete testis (rete testis), qui est disposé à l'intérieur du médiastin testis. De rete testis commencent 12-15 tubules efférentes testiculaire (émissaires efférents des testicules), de procéder à l'épididyme, où ils circulent dans le canal de l'épididyme.
Les tubules séminifères tortueux sont recouverts d' épithélium spermatogène et de cellules de soutien (cellules de Sertoli) situées sur la membrane basale. Les cellules de l'épithélium spermatogène, situées à différents stades de la spermatogenèse, forment plusieurs rangées. Parmi eux, les cellules souches, les spermatogonies, les spermatocytes, les spermatides et les spermatozoïdes sont distingués. Les spermatozoïdes ne sont produits que dans les parois des tubes séminifères contournés du testicule. Tous les autres tubes et conduits du testicule sont les voies d'excrétion des spermatozoïdes.
Vaisseaux et nerfs du testicule et de son appendice. Testicule et épididyme de fournir l' artère testiculaire (une branche de l'aorte abdominale) et en partie par une artère du canal déférent (une branche de l'artère iliaque interne), une anastomose de l' artère des testicules. Le sang veineux du testicule et de l'épididyme s'écoule à travers les veines testiculaires formant un plexus veineux lobé dans le cordon spermatique. Les veines de ce plexus coulent à droite de la veine cave inférieure, à gauche - à gauche de la veine rénale. Les vaisseaux lymphatiques du testicule et de l'épididyme tombent dans les ganglions lymphatiques lombaires.
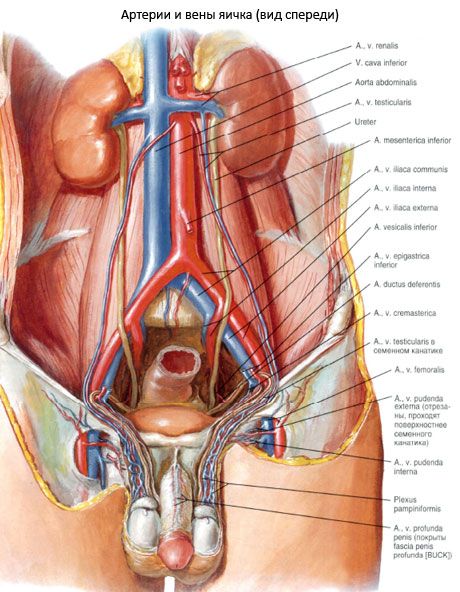
L'ovule et son appendice reçoivent une innervation sympathique et parasympathique du plexus ovarien. Le plexus contient également des fibres nerveuses sensibles.
Les cellules de soutien (cellules de Sertoli) ont une forme pyramidale, des organites bien développés (en particulier un réticulum endoplasmique non guéri et le complexe de Golgi). Ces cellules atteignent la lumière du tubule convoluté avec leur apex. Cellules de soutien sont un micro-environnement pour l'épithélium spermatogène, ils fournissent leur trophique, et isoler les cellules germinales émergentes à partir de substances toxiques, de divers antigènes, entravent le développement de réactions immunitaires. Les cellules de Sertoli peuvent agir comme phagocytes. Les cellules de soutien synthétisent les protéines androgéno-dépendantes, qui transfèrent les hormones sexuelles mâles aux cellules spermatogènes.
À l'extérieur de la membrane basale du tube séminifère convoluté se trouve une fine couche de tissu conjonctif lâche (fibreux) contenant des myocytes lisses (cellules contractiles qui ont de l'actine). Les tubules séminifères directs sont revêtus d'épithélium prismatique, les tubules du réseau des testicules sont cubiques. L'épithélium qui tapisse les tubules terminaux est représenté par des cellules hautement ciliées et sécrétoires. En outre, le testicule a une plus grande variété de cellules - les endocrinocytes interstitiels (cellules de Leydig). Ils sont situés dans un tissu conjonctif fibreux lâche entre les tubes séminifères contournés, autour des capillaires sanguins. Les cellules de Leydig sont grandes, rondes ou polygonales, riches en inclusions de glycoprotéines et possèdent un réticulum endoplasmique prononcé.
Qu'est-ce qu'il faut examiner?
Quels tests sont nécessaires?

