Expert médical de l'article
Nouvelles publications
Lymphome à cellules T: périphérique, angio-immunoblastique, non hodgkinien, anaplasique
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
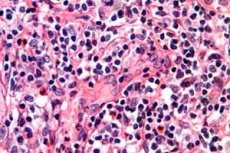
Le cancer est considéré comme l'une des maladies humaines les plus dangereuses. Si l'on considère également que plusieurs maladies mortelles, qui ont fauché la vie de nombreuses personnes, se cachent derrière un diagnostic terrible, on s'intéressera inévitablement à cette question afin d'éviter un sort similaire. Prenons l'exemple du lymphome T, l'un des cancers du sang les plus dangereux, affectant le système lymphatique et la peau. C'est à cause de cette pathologie que de nombreuses personnes âgées ne vivent pas assez longtemps pour percevoir leur retraite tant attendue ou en bénéficient très peu. Cependant, à vrai dire, les personnes âgées ne sont pas les seules à être à risque de développer cette pathologie.
Épidémiologie
En ce qui concerne les statistiques sur les lymphomes, le lymphome à cellules T occupe une place importante parmi les pathologies sanguines cancéreuses observées chez les personnes âgées. Cependant, on peut difficilement le qualifier de maladie des personnes âgées, car des cas ont été signalés à plusieurs reprises, même chez les enfants et les adolescents. Par ailleurs, les hommes sont plus prédisposés à cette maladie que les femmes.
Le caractère épidermotrope de la pathologie suggère que la maladie est principalement localisée au niveau de la peau, des membranes organiques et des ganglions lymphatiques situés à proximité. La forme la plus fréquente de la maladie est le lymphome cutané à cellules T, et plus particulièrement la mycose fongoïde.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Causes Lymphome à cellules T
Le lymphome est une tumeur constituée de cellules modifiées du système lymphatique. Dans le cas du lymphome T, les lymphocytes T participent au processus pathologique. Ils se développent dans le thymus à partir des préthymocytes, contenus dans la moelle osseuse rouge, d'où ils migrent vers le thymus.
Les lymphocytes T sont un facteur qui assure la réponse immunitaire de l'organisme face à diverses influences externes et régule les processus internes. Ainsi, tout processus inflammatoire dans l'organisme entraîne une redistribution des lymphocytes T, qui s'accumulent près de la lésion le long du flux lymphatique. Une fois l'inflammation stoppée, les ganglions lymphatiques retrouvent leur taille et leur élasticité initiales. Malheureusement, cela n'est pas toujours le cas.
Les scientifiques ne sont pas encore en mesure de répondre pleinement à la question de savoir quelles sont les causes de l'accumulation incontrôlée de lymphocytes en un point précis, sans raison apparente, ni celles de la mutation des cellules du système lymphatique, qui se divisent (prolifèrent) intensément, entraînant une croissance tissulaire indésirable dans l'organisme. Cette prolifération cellulaire incontrôlée entraîne une augmentation de la taille des ganglions lymphatiques et des organes, alimentés par les lymphocytes T mutés. Tout cela provoque de dangereuses perturbations du fonctionnement des organes et des glandes, pouvant entraîner le décès du patient.
La plupart des scientifiques sont enclins à penser que le lymphome à cellules T est la conséquence d'une leucémie non spécifiée. La leucémie se caractérise par l'apparition de cellules modifiées formées à partir d'hémocytoblastes immatures de la moelle osseuse, précurseurs des cellules sanguines. Dans la leucémie à cellules T, des mutations sont observées dans les lymphoblastes et les prothymocytes, précurseurs des lymphocytes T.
De tels clones malins issus de la moelle osseuse rouge peuvent également pénétrer dans le thymus, puis, sous forme de lymphocytes T mutés sujets à une prolifération incontrôlée, dans le système lymphatique. Ainsi, la leucémie T de type 1 (HTLV 1 – virus T-lymphotrope humain 1), qui appartient à la famille des rétrovirus, devient la cause la plus probable du développement du lymphome T.
Cependant, cette théorie n'explique pas la malignité des lymphocytes T matures, initialement non pathogènes. Il s'avère qu'ils ont subi l'influence négative de facteurs autres que le virus HTLV 1, ce qui a entraîné des mutations.
L'une des théories expliquant la formation du lymphome à cellules T repose sur l'hypothèse d'un impact négatif de certains virus (par exemple, les virus de l'herpès de type 6 et de type 4, le virus de l'hépatite et le VIH) sur la qualité des lymphocytes. Ces virus sont fréquemment retrouvés chez les patients atteints de cancer du sang, ce qui ne permet pas d'exclure leur influence.
La production de lymphocytes T étant contrôlée par le système immunitaire, tout dysfonctionnement de ce dernier peut entraîner une augmentation de la production de lymphocytes T à partir de cellules de moelle osseuse non matures, et un risque accru de mutations chromosomiques. Une réponse immunitaire inadéquate aux agents irritants peut également se manifester par une accumulation de clones de lymphocytes à division rapide dans les couches épithéliales de la peau, entraînant la formation de micro-abcès, observés dans le lymphome cutané à cellules T.
Simultanément à la prolifération des lymphocytes, on observe une diminution de l’activité des cellules qui assurent la protection antitumorale.
Les lymphocytes et certaines autres cellules de l'organisme sont capables de produire des molécules d'information spécifiques appelées cytokines. Ces molécules, selon leur type, assurent l'interaction entre les cellules, déterminent leur durée de vie, stimulent ou inhibent la croissance, la division, l'activité et la mort cellulaires (apoptose). Elles assurent également le travail coordonné des glandes immunitaires, nerveuses et endocrines. Parmi les cytokines, certaines inhibent les processus inflammatoires et tumoraux, et d'autres régulent la réponse immunitaire. Une diminution de l'activité de ces molécules peut favoriser la formation de tumeurs.
Facteurs de risque
Les facteurs de risque de développement du lymphome à cellules T comprennent:
- Processus inflammatoires dans le corps qui provoquent une réaction correspondante du système immunitaire et conduisent à l'accumulation de lymphocytes dans la zone touchée.
- La présence d’une infection virale dans l’organisme (virus de l’herpès de types 1, 4 et 8, virus de l’hépatite B et C, virus lymphocytaire, infection par le VIH et même Halicobacter pylori).
- Fonctionnement inadéquat du système immunitaire dû à des mutations et des modifications structurelles préexistantes. On parle de pathologies auto-immunes, caractérisées par l'introduction d'immunosuppresseurs dans l'organisme, qui inhibent le fonctionnement du système immunitaire.
- Contact prolongé avec des substances cancérigènes.
- Prédisposition héréditaire et états d'immunodéficience congénitale.
- Exposition à long terme aux rayonnements ionisants et ultraviolets et à certains produits chimiques qui provoquent des mutations des lymphocytes.
- Évolution chronique de divers types de dermatoses (psoriasis, dermatite atopique, etc.), entraînant une présence prolongée de lymphocytes dans la zone affectée, provoquant une diminution de l'immunité et la prolifération de clones malins dans la zone affectée. Cela peut conduire à la formation d'un processus malin sur la peau.
- Âge avancé.
Le plus souvent, le développement de la maladie n'est pas dû à une seule cause, mais à l'effet combiné de plusieurs facteurs. C'est peut-être pourquoi certaines manifestations de la maladie sont observées principalement à l'âge adulte, après que l'organisme a été affecté négativement par de nombreux facteurs pendant une longue période.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Symptômes Lymphome à cellules T
Lorsqu'on aborde les symptômes de la maladie, il est important de comprendre que la diversité des types de lymphomes à cellules T influence le tableau clinique de chaque cas. Cependant, certains signes communs sont caractéristiques de nombreuses pathologies oncologiques.
Les premiers signes, bien que non spécifiques, du développement de la maladie sont considérés comme étant:
- perte d'appétit sans cause, perturbation du processus digestif,
- perte de poids, malgré le fait que la quantité et la teneur calorique des aliments n'ont pas subi de changements significatifs,
- faiblesse chronique, baisse des performances,
- apathie envers ce qui se passe autour,
- réaction accrue aux facteurs de stress,
- transpiration accrue (hyperhidrose), surtout la nuit,
- température constante légèrement élevée (les températures subfébriles sont comprises entre 37 et 37,5 degrés),
- constipation chronique, si la tumeur est localisée dans la région pelvienne,
Les symptômes spécifiques du lymphome à cellules T comprennent:
- hypertrophie et durcissement persistants des ganglions lymphatiques,
- une augmentation de la taille des organes internes (le plus souvent le foie et la rate),
- rougeurs et brûlures de la peau, apparition de lésions à croissance rapide sous forme d'ulcères, de plaques, de papules,
- perturbation de la structure (destruction) du tissu osseux.
Formes
La maladie peut avoir différentes évolutions, c'est pourquoi on distingue les formes de pathologie suivantes:
- Forme aiguë.
Elle se caractérise par une évolution rapide de la maladie. Il ne s'écoule pas plus de deux semaines entre l'apparition des premiers signes et la révélation complète de tous les symptômes. Cette évolution est observée chez plus de la moitié des patients diagnostiqués avec un lymphome à cellules T.
Dans cette forme de pathologie, l'hypertrophie ganglionnaire est généralement absente. Le décès survient dans les six mois suivant le début de la maladie, suite à des complications telles qu'une pneumonie, une infection des zones cutanées affectées, une destruction osseuse avec intoxication par des produits de décomposition, une diminution de l'immunité, une leptoméningite avec troubles mentaux, etc.
- Forme lymphomateuse.
Le tableau clinique est similaire à celui décrit précédemment. Cependant, l'un des symptômes de la pathologie est une hypertrophie des ganglions lymphatiques. Cette évolution de la maladie est observée chez un cinquième des patients.
- Forme chronique.
Le tableau clinique est plus lent à se développer et moins prononcé. Les systèmes nerveux, digestif et squelettique ne sont pas touchés, sauf en cas de maladie aiguë. La durée de vie des patients est d'environ deux ans.
- Forme fumante.
Forme la plus rare de la maladie, touchant 5 patients sur 100. On observe un faible nombre de lymphocytes T mutés, et la prolifération est plus lente que dans d'autres formes de lymphome. Néanmoins, des symptômes de lésions cutanées et pulmonaires sont perceptibles. L'espérance de vie des patients est d'environ 5 ans.
Nous parlerons plus en détail des manifestations du lymphome à cellules T, en examinant divers types de pathologie et les caractéristiques de leur évolution.
Étant donné que les lymphomes à cellules T peuvent différer non seulement par la localisation du processus pathologique, mais également par les manifestations externes et le mécanisme de formation, il est habituel de les classer dans les types suivants:
- Lymphome cutané à cellules T.
La cause de l'apparition de tels néoplasmes est considérée comme étant des mutations des lymphocytes T matures sous l'influence de facteurs défavorables (virus, radiations, brûlures), à la suite desquelles ils acquièrent la capacité de se multiplier activement et de former des amas de clones mutés dans la couche épidermique.
Tableau clinique: apparition de diverses éruptions cutanées (plaques, cloques, boutons, papules, etc.).
La pathologie évolue généralement en trois stades. Au début de la maladie, les patients remarquent l'apparition de plaques eczémateuses qui commencent à démanger et à peler, puis des formations en plaques apparaissent à leur place, grossissant progressivement et s'élevant à la surface du corps. Ensuite, des clones mutants circulant dans le système lymphatique rejoignent les « mauvais » lymphocytes cutanés; le cancer métastase, entraînant le décès du patient en 2 à 5 ans.
- Lymphome périphérique à cellules T.
Ce concept englobe tous les éléments tumoraux formés par les lymphocytes T ou NK (éléments anti-inflammatoires et cellules tueuses naturelles à effet antitumoral). Seules les cellules matures sujettes à une prolifération excessive sont impliquées dans le processus. Ces lymphomes peuvent se former dans les ganglions lymphatiques et sur les organes internes proches des ganglions affectés. Ils altèrent la qualité du sang, l'état de la peau et de la moelle osseuse, et entraînent la destruction du tissu osseux.
Tableau clinique: ganglions lymphatiques enflés au niveau du cou, de l'aine et des aisselles. Ce type de pathologie se caractérise par des symptômes non spécifiques de la maladie décrits ci-dessus, ainsi que par des manifestations désagréables associées à une hypertrophie des organes (généralement le foie et la rate). Les patients constatent l'apparition de difficultés respiratoires, de toux récurrentes sans cause et de lourdeurs d'estomac.
Les médecins diagnostiquent rarement un « lymphome périphérique » s'ils ne peuvent classer la pathologie dans un type spécifique. Le lymphome périphérique se caractérise par une évolution aiguë (agressive) avec formation de métastases vers d'autres organes.
- Lymphome T angio-immunoblastique.
Sa caractéristique est la formation de phoques dans les ganglions lymphatiques, infiltrés par des immunoblastes et des plasmocytes. Dans ce cas, la structure du ganglion est effacée, mais un grand nombre de vaisseaux sanguins pathologiques se forment autour, provoquant l'apparition de nouvelles pathologies.
La maladie évolue de manière aiguë. On observe immédiatement une augmentation de la taille des ganglions lymphatiques, du foie et de la rate, une éruption cutanée et d'autres symptômes cancéreux. Des plasmocytes peuvent être retrouvés dans le sang.
- Lymphome lymphoblastique à cellules T, dont l’évolution ressemble à celle de la leucémie aiguë lymphoblastique T.
Les lymphocytes T de structure irrégulière participent au développement du processus tumoral. N'ayant pas le temps de mûrir, leur noyau est imparfait et ils se divisent donc rapidement, formant les mêmes structures irrégulières.
Il s’agit d’une pathologie assez rare qui a un pronostic assez bon si la maladie est détectée avant qu’elle n’affecte le système de moelle osseuse.
Les lymphomes à cellules T de divers types passent généralement par 4 étapes dans leur développement:
- Au premier stade de la pathologie, on observe une augmentation d'un seul ganglion lymphatique ou des ganglions lymphatiques d'un groupe.
- Le deuxième stade est caractérisé par une augmentation des ganglions lymphatiques de différents groupes situés d'un côté du diaphragme.
- Le troisième stade de la maladie est indiqué lorsque les ganglions lymphatiques sont hypertrophiés des deux côtés du diaphragme, ce qui indique la propagation du processus malin.
- Le quatrième stade est celui de la propagation des métastases. Le cancer affecte non seulement le système lymphatique et la peau, mais se propage également aux organes internes (reins, poumons, foie, tube digestif, moelle osseuse, etc.).
Ainsi, plus le lymphome est détecté tôt, plus grandes sont les chances de survie. Au stade 4, ces chances sont pratiquement nulles.
Lymphome médiastinal à cellules T
Le nombre de cas de cancer a malheureusement tendance à augmenter. Chaque année, les cliniques d'oncologie accueillent un nombre croissant de patients, dont la majeure partie est diagnostiquée avec un lymphome T médiastinal.
Pour ceux qui ne sont pas tout à fait familiers avec la terminologie médicale et l'anatomie humaine, nous expliquerons que le médiastin n'est pas l'un des organes, c'est la zone entre le sternum et la colonne vertébrale, où se trouvent tous les organes de la poitrine (œsophage, bronches, poumons, cœur, thymus, plèvre, de nombreux nerfs et vaisseaux).
Si la division incontrôlée des lymphocytes T entraîne le développement d'une tumeur dans l'un des organes du thorax, on parle de lymphome médiastinal. Son danger réside dans sa propagation rapide à d'autres organes. En effet, les cellules cancéreuses se déplacent facilement dans le système lymphatique, irriguant divers organes (y compris ceux touchés par la maladie), au moins au sein d'un groupe de ganglions lymphatiques et au-delà.
Les symptômes du lymphome médiastinal sont généralement typiques de toutes les pathologies oncologiques (faiblesse, nausées, perte de poids, essoufflement, etc.). Un symptôme spécifique indiquant la localisation du processus pathologique est l'augmentation des ganglions lymphatiques dans la poitrine et autour de celle-ci (cou, aisselles, aine, abdomen). Il est important qu'en appuyant sur les ganglions lymphatiques gonflés, le patient ne ressente aucune douleur, ce qui indique non pas un processus inflammatoire, mais une évolution maligne.
Au cours de son évolution, le lymphome T médiastinal passe non pas par 4, mais par 5 stades:
- L'apparition de plusieurs taches suspectes sur la peau
- Le nombre de lésions cutanées augmente, mais les ganglions lymphatiques restent inchangés
- Un gonflement apparaît au niveau des taches,
- Les taches commencent à devenir enflammées et rouges,
- Le processus se propage vers l’intérieur jusqu’aux organes de la région médiastinale.
Le lymphome médiastinal à cellules T est le plus souvent diagnostiqué chez les personnes d'âge moyen et âgées, et chez ces dernières, il est plus grave, métastasant rapidement dans tout le corps.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Diversité des lymphomes cutanés à cellules T
La particularité de ce type de lymphome réside dans le fait que la prolifération cellulaire incontrôlée ne provient pas des ganglions et organes lymphatiques, mais de la peau, d'où le processus se propage à l'organisme. Parmi les lymphomes cutanés à cellules T, on trouve des sous-types à croissance rapide (agressifs) et des variétés à évolution lente.
Les médecins classent les lymphomes suivants comme agressifs qui métastasent rapidement vers d’autres organes et glandes:
- Le syndrome de Sézary est une pathologie caractérisée par une augmentation du taux d'éosinophiles dans le sang. Dans ce cas, trois symptômes sont obligatoirement présents: une érythrodermie (rougeur de la peau avec desquamation lamellaire, éruptions cutanées étendues), une adénopathie (hypertrophie des ganglions lymphatiques) et la présence de cellules spécifiques à noyaux repliés dans le sang, détectées lors d'analyses de laboratoire et de biopsies.
- La leucémie-lymphome à cellules T de l'adulte est une tumeur cutanée causée par le rétrovirus HTLV-1. Symptômes: lésions cutanées et ganglionnaires, hypertrophie du foie et de la rate (hépatosplénomégalie), résorption osseuse complète et non compensée due à des métastases (ostéolyse).
- Lymphome T extraganglionnaire de type nasal (réticulose polymorphe). Il se développe à partir de leucocytes T de type NK de forme irrégulière. Il affecte la peau, les voies respiratoires supérieures (bronches, trachée, poumons) et le tube digestif, ainsi que les structures médio-crâniennes du visage (palais, nez, certaines parties du système nerveux central). Des lésions cutanées sous forme de plaques de couleur brun-bleu sont observées dès le stade 3 de la maladie.
- Lymphome cutané périphérique non spécifié à cellules T. Caractérisé par l'apparition de lésions dans les couches épidermiques et une hypertrophie des ganglions lymphatiques, le processus peut ensuite se propager en profondeur.
- Lymphome cutané primitif agressif à cellules T CD8+ épidermotropes. Des éléments polymorphes (nodules, plaques, taches) se forment sur la peau, souvent avec des ulcérations en leur centre. L'infiltrat peut également être retrouvé dans les poumons, les testicules chez l'homme, les muqueuses et le système nerveux central.
- Lymphome cutané à cellules T γ/δ, caractérisé par des nodules nécrotiques et des tumeurs apparaissant principalement sur les extrémités, parfois sur les muqueuses. La moelle osseuse, les ganglions lymphatiques et la rate sont rarement touchés.
Il s'agit d'une liste non exhaustive de lymphomes à croissance rapide, dont l'espérance de vie ne dépasse pas deux ans. Une évolution rapide est plus fréquente pour les lymphomes périphériques. Cela est probablement dû au fait que la lymphe circule de la périphérie vers le centre, ce qui permet aux leucocytes « malades » d'atteindre rapidement divers organes internes, où ils peuvent se fixer et se multiplier rapidement.
Une progression lente du processus est observée dans des pathologies telles que:
- Le mycosis fongoïde, que de nombreux patients n'associent même pas à une tumeur cancéreuse en raison de sa similitude avec certaines pathologies dermatologiques, se manifeste par l'apparition de plaques cutanées de formes et de tailles variées (parfois couvertes de squames et prurigineuses, évoquant le psoriasis), qui grossissent progressivement et se transforment en tumeur. On observe également un gonflement cutané, une adénopathie (lymphadénopathie), un épaississement de la peau des paumes et de la plante des pieds (hyperkératose), une perte de cheveux, une usure des ongles, un gonflement et une éversion des paupières, ainsi qu'une hypertrophie du foie et de la rate.
- Le lymphome T anaplasique primitif, un sous-type de cette pathologie, est communément appelé « lymphome à grandes cellules ». Il se caractérise par l'apparition de nodules rouge violacé de différentes tailles (1 à 10 cm) sur la peau. Il peut s'agir d'éruptions cutanées isolées, mais l'apparition de nodules en grand nombre est également fréquente.
- Lymphome T sous-cutané de type panniculite. Le processus tumoral débute dans le tissu sous-cutané. Symptômes: augmentation du taux d'éosinophiles dans le sang, démangeaisons et éruptions cutanées, fièvre constante, hypertrophie du foie et de la rate, hypertrophie des ganglions lymphatiques, ictère, syndrome œdémateux, perte de poids.
- Lymphome cutané primitif à cellules T pléomorphes CD4+. L'infiltrat est constitué de petites et de grandes cellules. Des lésions en plaques et nodulaires sont visibles sur le visage, le cou et le haut du tronc.
Ces sous-types et d’autres sous-types de lymphome cutané à cellules T vous permettent de vivre avec la maladie pendant 5 ans ou plus.
Complications et conséquences
Quant aux pathologies tumorales à cellules T, classées comme lymphomes malins non hodgkiniens, ce n'est pas tant la pathologie elle-même qui est effrayante, mais ses complications. Aux premiers stades, le lymphome à cellules T n'affecte que la peau et le système lymphatique, ce qui se manifeste par une gêne mineure. Cependant, l'augmentation de la taille de la tumeur et la propagation de métastases à d'autres organes perturbent progressivement le fonctionnement de l'organisme, entraînant le décès des patients.
Un ganglion lymphatique très dilaté peut comprimer la veine cave supérieure, qui irrigue le cœur, l'œsophage, le tube digestif, les voies respiratoires, urinaires et biliaires, limitant ainsi la circulation des fluides, de l'air et des aliments. La compression de la moelle épinière entraîne des douleurs et une altération de la sensibilité des membres, ce qui affecte leur activité.
Les cellules cancéreuses peuvent se propager par le système lymphatique jusqu'aux os, au cerveau, à la moelle épinière, au foie et à d'autres organes, lavés par la lymphe passant par l'un des groupes ganglionnaires. La tumeur augmente la taille de l'organe, réduisant son volume interne ou détruisant sa structure, ce qui affecte nécessairement sa fonctionnalité.
La dégradation d'un grand nombre de cellules tumorales entraîne une intoxication du corps avec une augmentation de la température, une faiblesse et une perturbation de la fonction articulaire en raison de l'accumulation d'acide urique dans celles-ci (formé à la suite de la décomposition du noyau cellulaire).
Toute maladie oncologique survient dans un contexte de baisse générale de l'immunité, ce qui permet à divers types d'infections (bactéries, virus, champignons) de pénétrer librement dans l'organisme. Ainsi, le lymphome peut se compliquer de maladies infectieuses.
Les conséquences des lymphomes à cellules T dépendent du degré de malignité du processus, de la vitesse de sa propagation, de la précision du diagnostic et de la rapidité du traitement.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Diagnostics Lymphome à cellules T
Malgré la similitude de nombreux types de lymphomes à cellules T, leur évolution et leurs approches thérapeutiques peuvent différer. Le médecin doit donc aborder le diagnostic avec une attention particulière afin de déterminer précisément le type et le stade d'évolution de la maladie, et d'élaborer une stratégie pour la combattre.
Le diagnostic du lymphome à cellules T commence généralement par un examen par un oncologue. Il est essentiel d'informer le médecin de tous les symptômes et de leur date d'apparition. Cela permet de déterminer avec précision le stade de la maladie et son pronostic. Il est également important de signaler les cas de cancer dans la famille.
Lors du rendez-vous, le médecin palpe les ganglions lymphatiques hypertrophiés et évalue leur intensité. En cas de cancer, les ganglions lymphatiques sont indolores.
Le patient est ensuite adressé pour des examens. Dans un premier temps, une analyse sanguine (générale et biochimique) et une analyse d'urine sont prescrites, qui permettent de détecter des processus inflammatoires, des modifications de la concentration de divers composants sanguins (par exemple, une augmentation des éosinophiles), la présence de composants étrangers ou modifiés et de substances toxiques.
De plus, un test sanguin immunologique est effectué. Si ce test révèle une insuffisance d'IgG, il existe une forte probabilité de tumeur maligne du système lymphatique. Un test sanguin de recherche d'anticorps peut révéler la présence de virus dans l'organisme susceptibles de provoquer un lymphome.
En option, dans les cliniques privées, vous pouvez subir une étude génétique moléculaire complète, qui comprend des analyses de sang et d'urine, une analyse PCR, des tests d'hormones, d'infections, de virus, etc., ou mieux encore, un dépistage du cancer du corps.
Ensuite, en cas de pathologies cutanées, un prélèvement est effectué sur la zone affectée. En cas d'hypertrophie ganglionnaire ou de suspicion de lésion des organes internes, une biopsie par ponction est réalisée. Le matériel obtenu est ensuite envoyé pour analyse cytologique.
Le diagnostic instrumental du lymphome à cellules T comprend:
- Radiographie,
- Imagerie par ordinateur et par résonance magnétique, qui permet de voir l'état du corps de l'intérieur sous différents angles.
- Échographie de la cavité abdominale pour suspicion de lymphome médiastinal.
- Scintigraphie pour la détection des métastases et des lésions du tissu osseux.
- Tomographie axiale par ordinateur.
En fonction du type de lymphome à cellules T et de son stade, l’oncologue sélectionne les méthodes de diagnostic les plus appropriées à la maladie.
Diagnostic différentiel
Le diagnostic différentiel est essentiel pour établir un diagnostic précis, notamment dans les lymphomes cutanés, qui ressemblent à bien des égards à des pathologies dermatologiques (par exemple, eczéma, psoriasis, dermatite), et dans les pathologies accompagnées d'adénopathies. Ce dernier point est crucial, car l'hypertrophie des ganglions lymphatiques peut être aussi bien maligne (dans les lymphomes) que bénigne (dans les processus inflammatoires).
Qui contacter?
Traitement Lymphome à cellules T
Les pathologies oncologiques n'ont jamais été considérées comme faciles à traiter, mais le lymphome à cellules T, malgré tous les dangers de la situation, ne constitue pas une raison pour abandonner. Le schéma thérapeutique et, plus largement, l'issue du traitement dépendent toujours de la rapidité des mesures antitumorales et du type de pathologie à cellules T.
Les principales méthodes de lutte contre les néoplasmes lymphatiques malins sont:
- Thérapie systémique avec des médicaments chimiques qui arrêtent la croissance tumorale (chimiothérapie).
- Exposition de la tumeur à des rayonnements ionisants (thérapie par faisceau d'électrons, qui est la seule méthode de traitement physiothérapeutique des lymphomes malins).
- Prise de corticoïdes (traitement anti-inflammatoire),
- Prise de médicaments activant les processus antitumoraux dans l'organisme (biothérapie). Ces médicaments sont fabriqués directement à partir des structures cellulaires du patient.
- Greffe de moelle osseuse. Dans ce cas, une chimiothérapie intensive (thérapie myéloablative) est d'abord administrée, visant à détruire complètement les cellules cancéreuses et à inhiber le système immunitaire afin d'éviter le rejet du greffon. Le patient reçoit ensuite des cellules souches saines, provenant d'un donneur ou des siennes, prélevées avant le début de la chimiothérapie.
- Prendre des médicaments qui stimulent le système immunitaire et des vitamines pour renforcer l’immunité.
- Traitement chirurgical. L'ablation chirurgicale de la tumeur n'est pratiquée qu'en cas de lésions isolées, principalement lorsque le processus tumoral est diagnostiqué dans le tube digestif. Pour éviter une récidive tumorale après son ablation, une chimiothérapie associant plusieurs médicaments antitumoraux simultanément est indiquée (polychimiothérapie).
Le traitement chirurgical du lymphome T n'est pas toujours justifié. Premièrement, dans la plupart des cas, plusieurs lésions sont détectées, et la migration des cellules pathologiques par le système lymphatique contribue à la propagation assez rapide de la maladie à d'autres organes (métastases), ce qui nécessite parfois non pas une, mais plusieurs interventions. Et si l'on considère que le cancer affaiblit considérablement l'organisme, tous les patients ne peuvent pas supporter une seule, et encore moins plusieurs interventions chirurgicales.
L'approche thérapeutique peut bien sûr varier en fonction de la localisation et de la prévalence du processus. Ainsi, pour le traitement d'une forme légère de mycosis fongoïde (érythémateux), les corticoïdes et les interférons sont indiqués. La chimiothérapie et la radiothérapie ne sont pas prescrites.
Dans d'autres formes de lymphomes cutanés à cellules T, un traitement systémique et local peut être prescrit. Le traitement local des pathologies cutanées cancéreuses à cellules T peut être réalisé avec le gel « Valchlor », produit aux États-Unis. Malheureusement, ce médicament n'est toujours pas disponible dans notre pays.
Le principe actif du médicament est la méchloréthamine. Les médicaments contenant ce principe actif (par exemple, « Embikhin ») sont utilisés pour le traitement systémique des formes T du cancer de la peau. Des agents anticancéreux tels que la vinblastine, la fludarabine, la dacarbazine, la chlorbutine, l'adriamycine, la vincristine et le cyclophosphamide, entre autres, peuvent également être utilisés dans le cadre d'une polychimiothérapie.
En cas de pathologies cutanées, des antibiotiques antitumoraux (par exemple, la rubomycine), des corticostéroïdes (par exemple, la prednisolone, la triamcinolone) et une photothérapie (généralement la thérapie PUVA) sont également utilisés.
Dans la biothérapie des lymphomes à cellules T, on peut utiliser à la fois des préparations cellulaires de patients et des anticorps monoclonaux sous forme de Rituxan, MabThera, Campath, Campath, Avastin et Bexar.
Le traitement des conséquences de la thérapie myéloablative à haute dose est effectué à l'aide des médicaments « Filstim », « Zarcio », « Neupomax », etc.
Les médicaments peuvent être administrés par voie orale ou intraveineuse. La plupart des médicaments sont destinés à être administrés par perfusion. Le traitement doit être réalisé sous la stricte surveillance d'un oncologue.
La radiothérapie du lymphome T dure généralement de 21 à 40 jours. L'irradiation est locale, sans endommager les autres parties du corps. La durée et la dose d'irradiation sont déterminées par un radiologue en fonction de la localisation et du stade de la tumeur.
Aux stades initiaux de la pathologie, la radiothérapie peut être prescrite comme méthode de traitement indépendante, puis elle est utilisée en association avec la chimiothérapie.
Dans les formes indolentes de lymphome T, les médecins ne se précipitent pas pour prescrire un traitement conservateur, adoptant une approche attentiste. Le patient est suivi régulièrement par un oncologue et, en cas d'exacerbation, un traitement efficace adapté au type de pathologie lui sera prescrit.
Médicaments contre le lymphome à cellules T
Il convient de souligner d'emblée que le traitement du cancer, quelle que soit son étiologie, est une question sérieuse qui doit être traitée par des spécialistes. Le choix des médicaments efficaces pour une pathologie spécifique et le schéma thérapeutique à utiliser sont décidés par un médecin spécialiste. Les médecins déconseillent catégoriquement de prescrire un traitement à soi-même.
Il existe aujourd'hui de nombreux médicaments pour traiter les maladies tumorales. Concernant leur efficacité, il convient de noter qu'une mise en route rapide du traitement donne généralement des résultats positifs. Il est clair que même la chimiothérapie est hors de portée des patients à un stade avancé du cancer. De plus, chaque organisme est unique, et ce qui apporte le soulagement souhaité à l'un ne sauve pas toujours la vie d'un autre patient.
Examinons quelques-uns des médicaments que les médecins utilisent pour traiter les lymphomes à cellules T d’origines diverses.
"Embikhin" est un médicament cytostatique alkylant, dont l'action vise à détruire la structure cellulaire des clones de lymphocytes T présentant des mutations génétiques.
Le médicament est administré par voie intraveineuse selon l’un des deux schémas suivants:
- La méthode de choc est conçue pour une chimiothérapie de 4 jours. Le patient reçoit quotidiennement, une fois par jour, le médicament à une dose de 0,1 mg par kilogramme de poids corporel. Parfois, la dose complète est prescrite une seule fois.
- Méthode fractionnée. Le médicament est administré 3 fois par semaine. La posologie habituelle est de 5 à 6 mg. Le traitement comprend 8 à 20 prises.
Il peut être administré dans les cavités pleurales et abdominales.
Le médicament n'est pas prescrit en cas de complications de la maladie, d'anémie sévère et de certaines maladies du sang (leucopénie et thrombocytopénie). La question de son utilisation se posera également en cas de lésions rénales et hépatiques graves, ainsi que de pathologies cardiovasculaires.
Les effets secondaires fréquents comprennent des modifications des caractéristiques sanguines, des symptômes d'anémie, des troubles gastro-intestinaux et parfois une faiblesse et des maux de tête. Si le médicament pénètre sous la peau pendant l'injection, il peut provoquer la formation d'un infiltrat et une nécrose tissulaire au point d'injection. La gravité des principaux effets secondaires lors d'un traitement intensif est beaucoup plus importante qu'en cas d'administration fractionnée du médicament.
La vinblastine est un médicament antinéoplasique à base de pervenche, un alcaloïde. Son effet antitumoral est dû au blocage de la division cellulaire.
Le médicament ne peut être administré que par voie intraveineuse, en évitant toute pénétration sous la peau. La dose est choisie en fonction du schéma de chimiothérapie choisi. La posologie standard est de 5,5 à 7,4 mg par mètre carré de surface corporelle (dose pédiatrique: 3,75 à 5 mg par mètre carré). Le médicament est prescrit une fois par semaine, parfois toutes les deux semaines.
Il existe un autre schéma d'administration, dans lequel le traitement est débuté par la dose pédiatrique minimale, puis augmenté progressivement jusqu'à 18,5 mg par m² de surface corporelle. Chez l'enfant, la dose initiale sera de 2,5 mg et la dose maximale de 12,5 mg par m².
Le déroulement du traitement avec le médicament dépend du nombre de globules blancs dans le sang.
Ce médicament n'est pas utilisé en cas d'insuffisance médullaire sévère, de pathologies infectieuses, de grossesse et d'allaitement. Il ne peut pas être utilisé en cas d'hypersensibilité à ses composants.
Effets secondaires fréquents: leucopénie et granulocytopénie. Des troubles affectant d’autres organes et systèmes sont observés beaucoup moins fréquemment.
La « rubomycine » est un médicament qui appartient à la catégorie des agents antibactériens antitumoraux, c'est-à-dire qu'il combat simultanément les cellules cancéreuses et bactériennes.
Le médicament est également administré par voie intraveineuse afin d'éviter l'apparition d'infiltrations et de nécroses cutanées. Le traitement est prescrit pendant 5 jours, à raison de 0,8 mg pour 1 kg de poids corporel. Le traitement est répété après 7 à 10 jours. Le médicament est désormais prescrit pour une période de 3 à 5 jours, à raison de 0,5 à 1 mg pour 1 kg de poids corporel par jour. Chez l'enfant, la dose est de 1 à 1,5 mg pour 1 kg de poids corporel par jour.
Il existe de nombreux schémas thérapeutiques contre le cancer utilisant le médicament en association avec d’autres agents antitumoraux, dans lesquels la posologie et la fréquence d’administration peuvent différer.
Les contre-indications à l'utilisation du médicament sont les pathologies graves du cœur, des vaisseaux sanguins, du foie et des reins, l'insuffisance médullaire, la grossesse et l'allaitement. En cas de pathologies infectieuses aiguës, il existe un risque de complications diverses. La consommation d'alcool est interdite.
Les effets secondaires les plus courants sont la granulocytopénie et la thrombocytopénie (diminution de la concentration de granulocytes et de plaquettes dans le sang).
« Campas » est un médicament à base d'anticorps monoclonaux qui se lient aux lymphocytes et les dissolvent, tandis que les cellules souches de la moelle osseuse restent intactes, ce qui signifie que la production de lymphocytes T n'est pas affectée. Les lymphocytes matures et malins meurent.
Le médicament est administré par perfusion intraveineuse, qui dure au moins deux heures. Pour éviter les réactions allergiques et la douleur, des analgésiques et des antihistaminiques sont administrés avant la perfusion.
Le médicament est administré sur 3 jours selon un schéma posologique progressif: 3, 10 et 30 mg, la réaction de l'organisme étant surveillée en permanence. Le médicament est ensuite administré un jour sur deux pendant 1 à 3 mois. La posologie maximale reste de 30 mg par jour.
Si le médicament est mal toléré et que des effets secondaires surviennent, la dose est augmentée progressivement seulement après que la réaction au médicament soit revenue à la normale.
L'utilisation du médicament est interdite chez les patients présentant une pathologie infectieuse systémique au stade aigu, notamment en cas d'infection par le VIH, de tumeurs non lymphocytaires, pendant la grossesse et l'allaitement, et en cas d'hypersensibilité aux composants. L'administration du médicament est arrêtée en cas de réactions toxiques ou de progression de la maladie.
Il n’existe pas suffisamment d’informations sur l’effet du médicament sur le corps de l’enfant.
Les effets secondaires les plus fréquents du médicament sont: frissons, fièvre, fatigue, baisse de la tension artérielle et maux de tête. De nombreuses personnes présentent des réactions gastro-intestinales telles que nausées, parfois accompagnées de vomissements, diarrhée, modifications de la composition sanguine (diminution des granulocytes et des plaquettes, anémie), hyperhidrose et réactions allergiques. Une septicémie, un herpès simplex et une pneumonie peuvent également se développer. Les patients signalent souvent une sensation d'essoufflement (dyspnée).
« Neupomax » est un médicament qui stimule la production de leucocytes, la substance active est le filgrastim.
L'administration de fortes doses de chimiothérapie avant une greffe de moelle osseuse entraîne souvent une diminution de la production de globules blancs, qui doit être corrigée avant l'intervention. Le même phénomène peut être observé après une chimiothérapie conventionnelle. Par conséquent, les patients atteints de neutropénie (production insuffisante de globules blancs neutrophiles) se voient prescrire des médicaments à base de filgrastim.
Le médicament est prescrit un jour après la chimiothérapie, à la dose de 5 µg par jour. Il est administré par voie sous-cutanée. La durée du traitement ne dépasse pas 14 jours. Le traitement est poursuivi jusqu'à l'obtention d'un nombre optimal de neutrophiles dans le sang.
Dans le cadre d'un traitement myéloablatif, le médicament est prescrit à la dose de 10 µg pendant 4 semaines. Il est administré par voie intraveineuse, par perfusion.
Le médicament n'est pas utilisé en cas de neutropénie congénitale sévère (syndrome de Kastmann) ni en cas d'hypersensibilité à ses composants. La prudence est de mise en cas de drépanocytose.
Les effets secondaires du médicament comprennent: symptômes dyspeptiques, myalgies et arthralgies, hypertrophie du foie et de la rate, infiltration pulmonaire, spasmes bronchiques et dyspnée. On observe également parfois une diminution de la densité osseuse, des pics de tension artérielle, une accélération du rythme cardiaque, un œdème facial, des saignements de nez et une faiblesse. Dans certains cas, des modifications de la composition sanguine sont observées: diminution du taux de plaquettes et augmentation du nombre de leucocytes (thrombocytopénie et leucocytose). Des protéines et du sang peuvent être retrouvés dans les urines (protéinurie et hématurie).
 [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
[ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
Traitements alternatifs contre le cancer
Il semblerait qu'il existe des méthodes efficaces pour lutter contre le cancer (radiothérapie et chimiothérapie), et qu'il existe suffisamment de médicaments capables de tuer les cellules malignes, mais ces traitements ne sont pas accessibles à tous. De plus, les méthodes de médecine traditionnelle engendrent de nombreux problèmes nouveaux qui doivent être traités.
Par exemple, les conséquences de la chimiothérapie peuvent se manifester par une alopécie (perte de cheveux active), une prise de poids due à une augmentation de l'appétit, des troubles du rythme cardiaque et le développement d'une insuffisance cardiaque. Dans certains cas, un nouveau diagnostic (généralement un autre type de cancer du sang) s'ajoute au diagnostic existant. Chez les hommes, la chimiothérapie peut menacer l'infertilité (incapacité à procréer).
Les complications après une radiothérapie ne sont pas rares. Elles peuvent inclure une diminution de la fonction thyroïdienne (une hypothyroïdie se développe généralement), le développement d'une pneumopathie radique, caractérisée par des formations cicatricielles dans le tissu pulmonaire, une inflammation des intestins ou de la vessie (colite et cystite), une production insuffisante de salive et des brûlures dues aux radiations.
Il s'avère que traiter une chose, c'est en paralyser une autre. Cette situation et le coût élevé des traitements contre le lymphome à cellules T et d'autres pathologies oncologiques incitent les gens à rechercher de plus en plus de nouvelles méthodes pour traiter cette terrible maladie.
De nombreux articles sur Internet évoquent le traitement du cancer par des méthodes alternatives. Certains rejettent les traitements traditionnels, arguant qu'ils n'ont pas sauvé la vie de leurs proches, tandis que d'autres les utilisent activement et obtiennent de bons résultats. Nous ne prendrons position ni sur l'un ni sur l'autre, mais nous nous contenterons de fournir quelques informations sur les médicaments utilisés en dehors des centres d'oncologie.
De nombreux partisans des traitements alternatifs contre le cancer (dont de nombreux médecins!) s'accordent à dire que la cause des tumeurs malignes est l'environnement acide de l'organisme, qui manque d'oxygène pour le fonctionnement normal des cellules. L'augmentation du pH de l'environnement interne améliore la respiration cellulaire et stoppe la prolifération cellulaire. Il s'avère que les produits qui réduisent l'acidité de l'organisme et améliorent l'apport d'oxygène aux cellules peuvent stopper le développement de processus malins.
À cet égard, un produit présent dans presque toutes les cuisines joue un rôle particulier: le bicarbonate de soude. En tant qu'alcali, il est capable de réduire l'acidité de tout environnement, y compris l'environnement interne de l'organisme. Il est recommandé de l'utiliser par voie orale (alcalinisant le tube digestif et pénétrant dans le sang en quantité suffisante) et sous forme d'injections, permettant ainsi à l'alcali d'être diffusé dans tout le corps par voie sanguine. Il est toutefois recommandé d'éteindre le bicarbonate de soude avec de l'eau bouillante au préalable.
Selon la méthode du médecin italien (!) Tulio Simoncini, il faut prendre du soda deux fois par jour, une demi-heure avant les repas (en augmentant progressivement la dose de 1/5 à 2 cuillères à café), dilué dans de l'eau chaude et avalé avec un verre de liquide (eau, lait). Il est nécessaire que la solution de soda entre en contact direct avec les cellules cancéreuses; c'est pourquoi on utilise également des lotions, des inhalations, des injections et des douches vaginales pour traiter divers types de cancer.
L'un des adeptes de cette méthode de traitement du cancer est notre compatriote le professeur Ivan Pavlovitch Neumyvakin, qui a développé un système de traitement de divers types de cancer utilisant de la soude et du peroxyde d'hydrogène. Dans ce cas, on n'utilise pas de peroxyde pur, mais une solution (1 à 10 gouttes de peroxyde d'hydrogène à 3 % pour 50 ml d'eau). Le remède est pris trois fois par jour, une heure avant les repas, en augmentant le nombre de gouttes de peroxyde d'une goutte chaque jour (une goutte le premier jour, deux le deuxième, etc.). Après 10 jours de traitement, une pause de 5 jours est observée.
D'ailleurs, pour réduire l'acidité du milieu intérieur et prévenir le cancer, les scientifiques partisans de l'alcalinisation de l'organisme recommandent de porter une attention particulière à son alimentation, car celle-ci contient des aliments qui peuvent augmenter ou diminuer le pH. Parmi les aliments alcalinisants figurent les légumes verts, les fruits (sauf les plus sucrés), les abricots secs, les amandes, le lait et les produits laitiers, les baies et les légumes. En revanche, la viande, les saucisses et les viandes fumées, le poisson et les fruits de mer, les œufs, les viennoiseries, le jus de raisin, les confitures et les conserves, au contraire, augmentent l'acidité de l'organisme. Par ailleurs, le citron sans sucre est considéré comme un produit alcalinisant, malgré son acidité, mais consommé avec du sucre, son effet sera inverse.
Une méthode intéressante pour lutter contre le cancer est le jus de betterave, qui améliore également la respiration cellulaire et freine la croissance et le développement des cellules cancéreuses. Compte tenu de la richesse en vitamines et minéraux de ce légume-racine rouge vif, on peut affirmer avec certitude qu'un traitement à base de ce jus renforcera le système immunitaire, le système nerveux et les autres systèmes de l'organisme. L'organisme pourra ainsi lutter seul contre diverses maladies, dont le cancer.
Le jus de betterave complète avantageusement les traitements traditionnels et atténue même leurs effets secondaires. Il existe également des informations sur la guérison du cancer grâce au jus de betterave seul, bien moins coûteux qu'un traitement en oncologie.
Pour le traitement, utilisez du jus fraîchement pressé, conservé au réfrigérateur pendant au moins 2 heures, préparé à partir de variétés de table aux couleurs vives. Pour obtenir un effet antitumoral suffisant, buvez 600 ml de jus par jour. Buvez-le légèrement réchauffé une demi-heure avant les repas. Vous pouvez le mélanger avec du jus de carotte.
Buvez du jus de betterave par petites gorgées, 100 ml par dose, quotidiennement. Le traitement est long (1 an ou plus). Pour stabiliser l'état, buvez 1 verre de jus par jour.
Il est également utile de manger des betteraves bouillies, car avec un traitement thermique à court terme, elles ne perdent pratiquement pas leurs propriétés bénéfiques.
Ce n'est d'ailleurs pas un hasard si les guérisseurs traditionnels ont choisi la betterave. Ses propriétés antitumorales sont reconnues par la médecine officielle. Un médicament antitumoral a même été développé à base de betterave.
De nombreuses plantes ont également des propriétés antitumorales et, bien que le traitement à base de plantes du lymphome à cellules T et d’autres types de cancer ne soit pas encore répandu, il existe des critiques positives sur ce traitement.
Même en médecine officielle, les plantes contenant des poisons caryoclastiques capables de tuer les cellules pathogènes sont reconnues comme des agents antitumoraux. Ces poisons comprennent les alcaloïdes, les lactones et les glycosides cardiaques contenus dans de nombreuses plantes:
- contenant des alcaloïdes: Colchicum lucidum et Colchicum magnificum (tubercules), chélidoine, épine-vinette, rue, absinthe, reine-des-prés jaune et quelques autres,
- contenant des lactones: Podophila peltata et Himalayan podophila, eucommia, helenium, Vernonia almond, gaillardia.
- Contenant des glycosides cardiaques: bryone blanche, aronia dioïque et noir, concombre fou, coloquinte, avran médicinal, etc.
Il est important de comprendre que les plantes mentionnées ci-dessus contiennent des substances toxiques, ce qui signifie que leur dosage est strictement limité.
Les fruits du sophora du Japon, les graines de radis, le trèfle, le sureau et la reine-des-prés sont également réputés pour leurs effets anti-inflammatoires et antitumoraux. Des extraits de ginseng, d'échinacée et d'éleuthérocoque peuvent également être utilisés comme immunomodulateurs contre le lymphome T. Des plantes populaires comme l'ortie, le calendula, le plantain, le pissenlit et la sève ne sont pas en reste.
L'homéopathie ne guérit pas complètement les tumeurs malignes agressives, mais certains de ses remèdes sont tout à fait adaptés en complément et en prévention. Ainsi, si des exacerbations d'un lymphome malin sont observées après un traitement traditionnel, un homéopathe peut prescrire l'utilisation à long terme de préparations homéopathiques telles que Barium carbonicum (5 granules sous la langue 2 fois par jour) et Conium (7 granules avant le coucher).
Le Carcinosinum et le Phytolacca se sont révélés être des médicaments antitumoraux efficaces, et l'Echinacea compositum, le Mucosa compositum, l'Edas-308, le Galium-Hel et d'autres médicaments homéopathiques sont utilisés comme immunostimulants.
La prévention
La prévention du développement de pathologies oncologiques à forte mortalité, dont le lymphome T, est une question complexe. À vrai dire, les scientifiques n'ont toujours pas de réponse claire à cette question: comment prévenir l'apparition du cancer?
Si l'on considère les facteurs qui augmentent le risque de développer des pathologies oncologiques, on comprend qu'ils ne peuvent pas tous être exclus de notre vie. Les personnes présentant une prédisposition héréditaire et un déficit immunitaire devront déployer des efforts considérables pour éviter le sort de leurs proches atteints de maladies oncologiques.
Il est important de comprendre que le risque de cancer est plus faible chez les personnes qui traitent rapidement les pathologies inflammatoires (y compris dermatologiques) afin d'éviter leur chronicité, qui ne travaillent pas avec des substances cancérigènes, qui vivent dans une zone écologiquement propre et qui ne sont pas exposées aux radiations. Il y a donc lieu de réfléchir, car votre vie est en jeu.
Le traitement des affections pouvant évoluer vers un cancer (états précancéreux) joue également un rôle important dans la prévention du cancer. Les phytothérapeutes ont même développé un mélange de plantes qui prévient la division cellulaire incontrôlée. Il contient: 5 g de feuilles d'ortie et de plantain, 10 g de fleurs de reine des prés et 3 g de racines de réglisse.
Mélangez les matières premières soigneusement broyées, prélevez 10 g de la préparation et faites infuser 1 tasse d'eau bouillante, puis laissez reposer au bain-marie pendant environ 20 minutes. Après filtration, le verre n'est pas plein. Il faut compléter avec de l'eau bouillante.
L'infusion obtenue doit être bue quotidiennement, trois fois par jour. Un verre suffit pour une journée. Il est conseillé de la boire une demi-heure avant les repas pendant un ou deux mois.
Quoi qu’il en soit, il vaut mieux prendre toutes les mesures pour prévenir le cancer plutôt que de lutter farouchement pour sa vie après avoir entendu un terrible diagnostic.
Prévoir
Le pronostic du lymphome à cellules T est sombre, surtout pour les formes agressives, contre lesquelles il n'y a parfois tout simplement pas de temps à perdre. Plus la maladie est détectée tôt, plus les chances de la vaincre sont grandes. Si la maladie est détectée dès le début de son développement, les chances de survie sont de 85 à 90 %, selon le type de pathologie et l'âge du patient.
Le pronostic est plus sombre pour les lymphomes angio-immunoblastiques et lymphoblastiques T si le processus s'est propagé à la moelle osseuse et à d'autres organes. Dans le cas du lymphome angio-immunoblastique T, les patients décèdent généralement après 2 à 3 ans, et seulement un peu plus de 30 % vivent plus longtemps. Dans le cas du lymphome lymphoblastique compliqué, une amélioration n'est observée que chez un cinquième des patients. Cependant, si le traitement est précoce, le pronostic est généralement favorable.
En ce qui concerne le mycosis fongoïde, tout dépend de la forme et du stade de la pathologie. La forme classique est caractérisée par le meilleur pronostic. Un traitement rapide, en l'absence de complications, peut prolonger la vie des patients de 10 ans ou plus. En cas de pathologies complexes, l'espérance de vie est réduite à 2 à 5 ans. En revanche, dans la forme Vidal-Brock, la plupart des patients décèdent dans l'année.
Le lymphome à cellules T, comme d'autres cancers, nourrit nos peurs. Par conséquent, le pronostic vital dépend largement de l'attitude du patient. La pratique médicale a connu des cas de guérison « miraculeuse », lorsque des personnes au bord de la mort, que les médecins ne pouvaient plus aider, ont guéri uniquement parce qu'elles croyaient en la possibilité de vaincre cette maladie mortelle. Quelles que soient les circonstances, il ne faut jamais abandonner, car la vie est la plus grande valeur pour l'être humain et elle mérite qu'on se batte pour elle.
 [ 65 ]
[ 65 ]

