Expert médical de l'article
Nouvelles publications
Gingival exostosis
Last reviewed: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
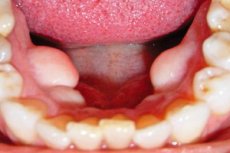
Les excroissances osseuses pathologiques ne se rencontrent pas seulement en orthopédie, mais aussi en dentisterie. L'une de ces formes est l'exostose gingivale, également appelée « pointe osseuse ». Cette néoplasie se forme à partir du cartilage parodontal et fait partie des tumeurs bénignes sans tendance à la malignité. Malgré son apparente innocuité, l'exostose provoque une gêne importante chez le patient, altère les fonctions d'élocution et de mastication et, de manière générale, nuit à la qualité de vie. [ 1 ]
Causes ng gingival exostosis
L'exostose gingivale est une pathologie qui peut survenir à tout âge et à tout sexe. La prédisposition génétique joue un rôle important: les exostoses héréditaires se forment plus souvent durant l'enfance, leur croissance s'intensifiant pendant la période de restructuration hormonale, notamment à la puberté.
Les experts soulignent les raisons les plus courantes suivantes pour la formation d’exostose gingivale:
- Foyers purulents dans le parodonte, fistules et flux, processus atrophiques et destructeurs dans l'os;
- Défauts de développement d’une dent particulière;
- Évolution chronique de la périostite;
- Changements hormonaux qui affectent la structure osseuse;
- Lésions osseuses syphilitiques;
- Extraction incorrecte ou hypertraumatique d’une dent;
- Blessures à la mâchoire, y compris fractures complètes ou partielles, luxations.
Chez certains enfants, une exostose gingivale se forme lors du remplacement des dents de lait par des molaires.
Statistiquement, les causes les plus fréquentes d’exostose gingivale sont:
- Complications de l' extraction dentaire;
- Blessures de la mâchoire accompagnées d'une régénération active des tissus affectés avec division cellulaire active et prolifération.
Souvent, l'exostose se forme chez les patients qui refusent la fixation de l'attelle du menton et ne parviennent pas à assurer l'immobilité de la mâchoire pendant la période de récupération osseuse après une fracture. [ 2 ]
Facteurs de risque
Les facteurs provoquant l’apparition d’une exostose gingivale seraient:
- Prédisposition héréditaire; [ 3 ]
- Blessures traumatiques, tant directement à la gencive qu’aux mâchoires;
- Troubles de la morsure et autres défauts, y compris les défauts congénitaux;
- Pathologies aiguës et chroniques de la cavité buccale.
Les spécialistes soulignent également d’autres facteurs probables:
- Troubles métaboliques;
- Intoxication chronique;
- Mauvaises habitudes.
L'exostose gingivale d'origine génétique est le plus souvent multiple, sa localisation est généralement symétrique.
Pathogénèse
Une croissance osseuse et cartilagineuse se produit sous les tissus mous de la gencive. À un stade précoce de développement, le problème reste longtemps invisible: l'exostose ressemble d'abord à une tumeur cartilagineuse, qui, après un certain temps, durcit et se transforme en protubérance osseuse. Une capsule osseuse dense, semblable à une coquille, se forme à sa surface.
Visuellement, une exostose gingivale peut prendre différentes formes, allant d'oblongue ou hérissée à arrondie ou en forme de champignon. Sa taille peut également varier de quelques millimètres à 1 à 2 cm. Les exostoses sont le plus souvent uniques, plus rarement multiples, et situées symétriquement.
Au fil du temps, la tumeur progresse, s'agrandit, commence à gêner la mastication et perturbe la fonction d'élocution. Dans les cas négligés, l'exostose gingivale entraîne une déformation de la mâchoire, des troubles de l'occlusion et de la croissance dentaire. Ce défaut est visible à l'œil nu et se manifeste par un épaississement sous-gingival. [ 4 ]
Chez certains patients, les excroissances osseuses et cartilagineuses se développent très lentement et ne posent aucun problème pendant des décennies. Ces exostoses sont découvertes par hasard, notamment lors d'une radiographie ou d'un contrôle dentaire de routine.
Symptômes ng gingival exostosis
Au stade initial de développement de l'exostose gingivale, aucun symptôme évident n'est observé. Un léger épaississement de la gencive est simplement palpable, pratiquement indolore et sans gêne. Cependant, après un certain temps, la croissance s'accélère. À ce stade de développement, les premiers symptômes apparaissent:
- Une sensation persistante de corps étranger dans la bouche;
- Rougeur, élargissement de la gencive dans la zone du foyer pathologique;
- Modifications de la parole (si la croissance est importante);
- Parfois - douleur lors de la palpation du néoplasme).
L'apparition d'un épaississement n'est pas associée à une infection tissulaire et n'a pas de tendance à la malignité. Elle est uniquement associée à une gêne croissante, rapportée par la quasi-totalité des patients. Dans certains cas, l'exostose complique la prise en charge de certaines interventions dentaires, comme la pose de prothèses dentaires.
Une exostose gingivale après extraction dentaire peut se former à la base des incisives ou des canines. Cette formation pathologique prend une forme pycnotique.
La croissance commence de manière asymptomatique. Au premier stade, une petite masse, qui grossit lentement, apparaît sous la gencive, et ne peut être détectée qu'accidentellement. À mesure que la tumeur se développe, les symptômes correspondants apparaissent:
- Une « bosse » visualisée qui est dure lorsqu’elle est ressentie;
- Eclaircissement de la gencive au niveau du foyer pathologique;
- Sensation constante de présence d’un corps étranger dans la cavité buccale;
- Problèmes de mastication et d'élocution;
- Dans les cas avancés - déformation de la mâchoire, asymétrie faciale.
L'exostose gingivale peut s'accompagner de douleur uniquement à proximité des fibres et des terminaisons nerveuses, lorsque l'excroissance appuie sur la racine de la dent ou lorsqu'un processus inflammatoire se développe. L'inflammation peut être provoquée par le frottement systématique des tissus mous des lèvres ou des joues sur l'excroissance pathologique, avec pénétration d'un agent infectieux dans la plaie formée. Dans ce cas, la tumeur gonfle, rougit et dégage une odeur désagréable de la cavité buccale. [ 5 ]
Complications et conséquences
Il n'est pas recommandé de traiter l'exostose gingivale sans traitement, car ces néoplasmes ont tendance à se multiplier constamment. Dans la plupart des cas, l'ablation chirurgicale de l'excroissance pathologique est la seule méthode efficace pour éliminer complètement le défaut.
Si le problème n’est pas corrigé, il peut affecter négativement les prothèses dentaires, interférer avec la parole et l’alimentation normales, déformer la mâchoire et affecter la morsure des dents.
L'exostose gingivale disparaît-elle d'elle-même? Si son apparition est liée à une intoxication, à des troubles hormonaux ou métaboliques, qui peuvent être éliminés, les petites excroissances (jusqu'à 2-3 mm) peuvent régresser. Cependant, dans la plupart des cas, il est nécessaire de consulter un chirurgien.
Il est important de savoir que chez certains patients, l’exostose gingivale peut réapparaître, ce qui est particulièrement pertinent pour ceux qui ont une prédisposition génétique à cette pathologie.
L'exostose gingivale fait référence à des excroissances bénignes sans tendance à se transformer en processus malin.
Diagnostics ng gingival exostosis
Comme cette pathologie gingivale est pratiquement asymptomatique, elle est le plus souvent détectée lors d'un examen dentaire. Parfois, une excroissance suspecte est signalée par le patient lui-même.
Après inspection visuelle et palpation de la formation pathologique, le médecin peut orienter le patient vers des examens complémentaires: radiographie, orthopantomogramme. En fonction des résultats du diagnostic, le spécialiste établit un diagnostic et décrit les caractéristiques de l'exostose (localisation, taille, configuration, complications): la croissance est généralement ronde ou hérissée, sans adhérence aux tissus gingivaux. [ 6 ]
Si nécessaire, le médecin prescrira des examens complémentaires:
- Biopsie avec analyse histologique;
- Un scanner ou une IRM;
- Examens de laboratoire ( analyses sanguines générales et biochimiques, réaction de Wasserman).
Diagnostic différentiel
Dans certains cas, les excroissances osseuses gingivales atteignent des tailles importantes et prennent une configuration atypique, sans s'accompagner de douleur. Dans de telles situations, il est essentiel d'établir un diagnostic différentiel, notamment en cas de formations kystiques, d'épulis ou de tumeurs mésenchymateuses (ostéochondrome). À cette fin, le médecin prescrit au patient des examens complémentaires:
- Tomodensitométrie pour clarifier la taille et la localisation du néoplasme, sa localisation par rapport aux racines dentaires et aux autres composants dento-alvéolaires;
- Biopsie pour écarter une tumeur maligne.
Si indiqué, il est possible de prescrire une imagerie par résonance magnétique, une consultation chez un orthodontiste, un oncologue.
Le diagnostic différentiel permet souvent d'identifier:
- Fractures radiculaires, foyers purulents;
- Fissures et autres blessures osseuses;
- Formations cachées d'autres exostoses.
Qui contacter?
Traitement ng gingival exostosis
Le traitement non chirurgical de l'exostose gingivale n'est possible que si l'apparition du problème est associée à des troubles pouvant être éliminés de manière conservatrice. Par exemple, si la cause profonde de la formation de l'excroissance est un trouble métabolique et que la taille de la tumeur est inférieure à 3 mm, un traitement de la maladie sous-jacente et une correction métabolique sont prescrits. Avec la normalisation de l'état de l'organisme, ces exostoses peuvent régresser. [ 7 ]
Si la cause de la croissance n'a pu être établie, ou s'il est impossible d'agir sur cette cause, un traitement chirurgical est prescrit, consistant en l'ablation chirurgicale de l'exostose gingivale. La chirurgie est fortement recommandée:
- Si le néoplasme grossit rapidement;
- S'il y a de la douleur;
- S'il y a une asymétrie faciale, des anomalies de morsure;
- S'il y a des problèmes d'élocution et d'alimentation;
- Si l’exostose gingivale empêche la pose d’implants dentaires ou de prothèses dentaires.
L'intervention chirurgicale peut être refusée si le patient présente:
- Trouble de la coagulation;
- Diabète;
- Troubles hormonaux prononcés qui empêchent la cicatrisation ultérieure des plaies;
- Tumeurs malignes.
La manipulation chirurgicale standard pour l'élimination de l'exostose gingivale est réalisée comme suit:
- Un anesthésique est injecté dans la gencive, la cavité buccale est traitée avec un agent antiseptique;
- Effectuer une incision gingivale, exposer la zone de néoplasme pathologique;
- La saillie est retirée à l'aide d'une perceuse avec un accessoire spécial, puis cet endroit est soigneusement nettoyé;
- Si des lésions osseuses sont détectées, le défaut est recouvert d’une plaque spéciale;
- Le tissu retiré est remis en place et suturé.
La thérapie laser est souvent pratiquée: après avoir traité la zone affectée, un faisceau laser est dirigé vers elle, ce qui chauffe et fait fondre les tissus en excès. Cette procédure se caractérise par une cicatrisation tissulaire plus facile et plus rapide.
L'intervention peut durer de 1 à 2 heures, selon la complexité de la manipulation et la méthode utilisée.
Que faire après l'ablation d'une exostose gingivale? La phase principale de rééducation dure environ une semaine, mais la guérison complète des tissus peut être envisagée environ 20 à 30 jours après l'intervention. Durant cette période, il est recommandé:
- Prendre des analgésiques et des anti-inflammatoires non stéroïdiens selon la prescription d’un médecin (le traitement peut durer de 3 à 5 jours);
- Rincer la bouche avec des solutions antiseptiques pour prévenir le développement de pathologies infectieuses;
- Lorsque cela est indiqué, appliquer des préparations topiques pour stimuler la réparation des tissus et accélérer la cicatrisation des plaies;
- En présence d'inflammation purulente, prenez des agents antibactériens (selon la prescription d'un médecin).
Pendant la période de récupération, il est important de respecter les recommandations suivantes:
- Éliminer la consommation d’aliments rugueux, durs et rigides;
- Ne consommez que des aliments et des boissons chauds et mous;
- Ne touchez pas la zone de la plaie avec les doigts, des objets ou la langue;
- Durant les 48 premières heures après l’intervention, limitez l’activité physique, évitez les flexions brusques, ne soulevez pas de poids;
- Éliminez le tabagisme et la consommation d’alcool (la fumée de cigarette et les boissons alcoolisées provoquent une irritation des tissus endommagés et aggravent le cours des processus de récupération).
Après l'ablation d'une exostose, la plupart des patients présentent des douleurs gingivales, un gonflement et parfois une fièvre subfébrile. Cet état est une réaction normale de l'organisme aux lésions tissulaires. À mesure que la cicatrisation progresse, la sensation de bien-être se normalise.
La prévention
Afin d’éviter la formation d’exostoses, il est nécessaire de respecter ces recommandations médicales:
- Maintenir une hygiène dentaire et buccale;
- Consultez systématiquement le dentiste même si vos dents sont en état normal - pour des contrôles préventifs;
- Consultez rapidement un médecin en cas de maladie, y compris les maladies dentaires.
Des mesures doivent être prises pour éviter d'éventuelles blessures à la mâchoire. Les athlètes doivent notamment porter un équipement de protection (casque, protège-dents, etc.) lors de la pratique de la boxe, de la lutte et d'autres sports à risque.
N'oubliez pas non plus les possibilités d'autodiagnostic: si les premiers symptômes suspects apparaissent, il est important de ne pas tarder à consulter un médecin.
Prévoir
Des excroissances osseuses et cartilagineuses bénignes peuvent survenir sans cause apparente. Dans ce cas, la chirurgie est considérée comme le seul traitement efficace. Cette intervention est peu traumatisante et, dans la plupart des cas, ne nécessite ni anesthésie générale ni équipement complexe.
Si le néoplasme a été retiré, mais que sa cause n'a pas été éliminée, il existe un certain risque de prolifération tissulaire - récidive, au même endroit ou avec un changement de localisation.
L'auto-résorption de l'exostose est possible si elle est apparue dans l'enfance ou après élimination de la cause de son apparition (par exemple, après correction du métabolisme ou normalisation hormonale). Si l'excroissance persiste, voire s'aggrave, il est conseillé de la retirer. Le choix du médecin pour l'opération se fait non pas en fonction du coût de l'intervention, mais plutôt en fonction des qualifications et de l'expérience du dentiste ou du chirurgien. En général, l'exostose gingivale a un pronostic favorable.

