Expert médical de l'article
Nouvelles publications
Erythème noueux
Dernière revue: 05.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
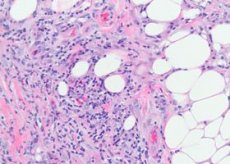
L'érythème noueux (synonyme: érythème noueux) est un syndrome basé sur une inflammation allergique ou granulomateuse du tissu sous-cutané. Cette maladie appartient au groupe des vascularites. L'érythème noueux est une forme polyétiologique de vascularite profonde.
L'érythème noueux est une forme indépendante de panniculite, caractérisée par la formation de ganglions sous-cutanés palpables, rouges ou violets, sur les tibias et parfois ailleurs. Il se développe souvent en présence d'une maladie systémique, notamment d'infections streptococciques, de sarcoïdose et de tuberculose.
Quelles sont les causes de l’érythème noueux?
L'érythème noueux se développe le plus souvent chez les femmes entre 20 et 30 ans, mais peut survenir à tout âge. Son étiologie est inconnue, mais un lien avec d'autres maladies est suspecté: infection streptococcique (surtout chez l'enfant), sarcoïdose et tuberculose. D'autres facteurs déclenchants possibles sont les infections bactériennes (Yersinia, Salmonella, mycoplasmes, chlamydia, lèpre, lymphogranulomatose vénérienne), les infections fongiques (coccidioïdomycose, blastomycose, histoplasmose) et les infections virales (Epstein-Barr, hépatite B); la consommation de drogues (sulfamides, iodures, bromures, contraceptifs oraux); les maladies inflammatoires chroniques de l'intestin; les tumeurs malignes et la grossesse. Un tiers des cas sont idiopathiques.
L'érythème noueux est dû à la tuberculose primaire, à la lèpre, à la yersiniose, à la lymphogranulomatose vénérienne et à d'autres infections. L'apparition de la maladie après la prise de médicaments contenant des sulfamides et de contraceptifs a été décrite. Chez la moitié des patients, la cause de la maladie est indéterminée. La pathogénèse de la maladie est caractérisée par une réaction hyperergique de l'organisme aux agents infectieux et aux médicaments. Elle se développe dans de nombreuses maladies aiguës et chroniques, principalement infectieuses (amygdalite, infections virales, yersiniose, tuberculose, lèpre, rhumatismes, sarcoïdose, etc.), en cas d'intolérance médicamenteuse (iode, brome, sulfamides), de certaines maladies lymphoprolifératives systémiques (leucémie, lymphogranulomatose, etc.) et de tumeurs malignes des organes internes (cancer hypernéphroïde).
Pathomorphologie de l'érythème noueux
Les vaisseaux du tissu sous-cutané sont principalement touchés: petites artères, artérioles, veinules et capillaires. Au niveau du derme, les modifications sont moins prononcées et se manifestent uniquement par de petits infiltrats périvasculaires. Dans les lésions récentes, des amas de lymphocytes et un nombre variable de granulospasmes neutrophiles apparaissent entre les lobules des cellules adipeuses. À certains endroits, des infiltrats plus massifs de nature lymphohistiocytaire avec un mélange de granulocytes éosinophiles peuvent être observés. On observe une capillarite, des artériolites destructrices-prolifératives et une veinolite. Dans les vaisseaux de plus gros calibre, on observe, en plus des modifications dystrophiques de l'endothélium, une infiltration par des éléments inflammatoires. Certains auteurs pensent donc qu'une vascularite avec modifications vasculaires primaires est à l'origine des lésions cutanées de cette maladie. Dans les lésions anciennes, les granulocytes neutrophiles sont généralement absents, les modifications de la granulation avec présence de cellules étrangères prédominantes. Cette maladie se caractérise par la présence de petits nodules histiocytaires situés radialement autour de la scissure centrale. Parfois, ces nodules sont pénétrés par des granulocytes neutrophiles.
L'histogenèse de l'érythème noueux est mal comprise. Malgré l'association indéniable de la maladie avec une grande variété de processus infectieux, inflammatoires et néoplasiques, il est souvent impossible d'identifier le facteur étiologique. Chez certains patients, des complexes immuns circulants, des taux élevés d'IgG, d'IgM et du composant C3 du complément sont détectés dans le sang.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
Histopathologie
Histologiquement, le substrat de l'érythème noueux est un infiltrat périvasculaire constitué de lymphocytes, de neutrophiles, d'un grand nombre d'histiocytes, d'une prolifération endothéliale des veines sous-cutanées, d'artérioles capillaires, d'un œdème du derme dû à une perméabilité accrue de la membrane vasculaire et d'une dermohypodermite nodulaire aiguë.
Symptômes de l'érythème noueux
L'érythème noueux se caractérise par la formation de plaques et de nodules mous érythémateux, qui s'accompagne de fièvre, de malaise général et d'arthralgies.
Les éruptions cutanées de type érythème noueux sont l'une des principales manifestations du syndrome de Sweet (dermatose aiguë fébrile neutrophilique), également caractérisé par une forte fièvre, une leucocytose neutrophilique, des arthralgies et la présence d'autres éruptions cutanées polymorphes (vésiculopustuleuses, bulleuses, érythème polymorphe exsudatif, érythémateuses, en plaques, ulcéreuses), localisées principalement sur le visage, le cou et les membres, dont le développement est lié à une vascularite à complexes immuns. On distingue l'érythème noueux aigu et chronique. L'érythème noueux aigu survient généralement sur fond de fièvre et de malaise, se manifestant par des ganglions dermohypodermiques de forme ovale, souvent multiples, assez volumineux, à développement rapide, de forme hémisphérique, légèrement surélevés par rapport à la peau environnante, douloureux à la palpation. Leurs limites sont floues. La localisation prédominante est la face antérieure des articulations du tibia, du genou et de la cheville; l'éruption peut également être généralisée. La peau au-dessus des ganglions est d'abord rose vif, puis devient bleuâtre. Un changement de couleur sur plusieurs jours est caractéristique, comme une ecchymose « florissante » – du rouge vif au jaune-vert. La résorption des ganglions survient en 2 à 3 semaines, plus rarement plus tard; des rechutes sont possibles.
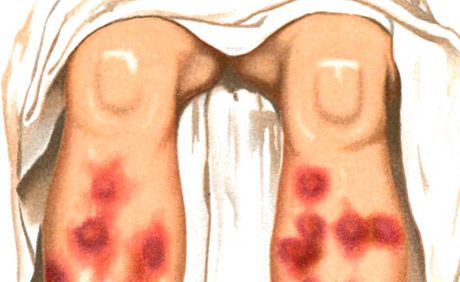
Le processus aigu se caractérise par des foyers nodulaires, denses et douloureux à la palpation, de forme hémisphérique ou aplatie. L'éruption apparaît souvent en vagues, localisées symétriquement sur les surfaces d'extension des tibias, plus rarement sur les cuisses, les fesses et les avant-bras. Quelques jours après leur apparition, les foyers commencent à régresser avec une coloration caractéristique, passant du rouge rosâtre au brun livide et au jaune verdâtre, selon le type d'ecchymose. L'évolution de l'élément est de 1 à 2 semaines. Les ganglions ne fusionnent pas et ne s'ulcèrent pas. Une poussée d'éruption cutanée est généralement observée au printemps et en automne. Elle s'accompagne de symptômes généraux: fièvre, frissons, douleurs articulaires. L'érythème nodulaire peut acquérir un caractère migratoire chronique (érythème nodulaire migratoire de Befverstedt).
Diagnostic de l'érythème noueux
Le diagnostic d'érythème noueux est clinique, mais d'autres examens doivent être réalisés pour déterminer les facteurs étiologiques, tels qu'une biopsie, un test cutané (dérivé protéique purifié), une numération formule sanguine, une radiographie pulmonaire et un prélèvement de gorge. La vitesse de sédimentation est généralement élevée.
La maladie doit être différenciée de l'érythème induré de Bazin, de la vascularite nodulaire de Montgomery-O'Leary-Barker, de la thrombophlébite migratoire subaiguë de la syphilis, de la tuberculose coliquative primaire de la peau, du sarcoïde sous-cutané de Darier Russi et des néoplasmes cutanés.
Qu'est-ce qu'il faut examiner?
Comment examiner?
Quels tests sont nécessaires?
Qui contacter?
Traitement de l'érythème noueux
L'érythème noueux disparaît presque toujours spontanément. Le traitement comprend le repos au lit, l'élévation du membre, des compresses froides et la prise d'anti-inflammatoires non stéroïdiens. L'iodure de potassium, à raison de 300 à 500 mg par voie orale trois fois par jour, est utilisé pour réduire l'inflammation. Les glucocorticoïdes systémiques sont efficaces, mais ne doivent être utilisés qu'en dernier recours, car ils peuvent aggraver la maladie sous-jacente. Si la maladie sous-jacente est identifiée, un traitement doit être instauré.
Prescrire des antibiotiques (érythromycine, doxycycline, pénicilline, céporine, kéfzol); des agents désensibilisants; des salicylates (aspirine, askofène); des vitamines C, B, PP, askorutine, rutine, flugaline, sinkumar, delagyl, plaquenil; des angioprotecteurs: complamine, escusan, diprofène, trental; des anticoagulants (héparine); des anti-inflammatoires non stéroïdiens (indométhacine 0,05 g 3 fois par jour, voltarène 0,05 g 3 fois par jour, médintol 0,075 g 3 fois par jour - facultatif); nicotinate de xanthinol 0,15 g 3 fois par jour (théonikol 0,3 g 2 fois par jour); prednisolone 15-30 mg par jour (en cas d'efficacité thérapeutique insuffisante, avec progression du processus). Un assainissement des foyers d'infection est effectué. La chaleur sèche, l'UHF, les rayons UV, les compresses avec une solution à 10% d'ichtyol sont prescrits localement.

