Expert médical de l'article
Nouvelles publications
Vasorésection et vasectomie chez l'homme: quelle est la différence?
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
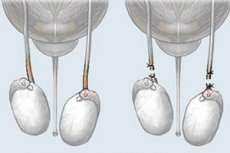
L’intervention chirurgicale sur l’appareil reproducteur masculin, en particulier sur les canaux déférents – la vasorésection – est considérée comme une méthode de contraception masculine permanente par stérilisation (c’est-à-dire l’absence de spermatozoïdes dans le liquide séminal).
L'essence de cette procédure est l'excision d'une partie du canal déférent, empêchant ainsi les spermatozoïdes de pénétrer dans l'éjaculat. On atteint alors un état d'azoospermie excrétoire programmée, entraînant une perte de fertilité (capacité à féconder). Après la vasorésection, les testicules continuent de produire des spermatozoïdes, mais leur mouvement est bloqué. Cependant, toutes les fonctions sexuelles, principalement érectiles, sont préservées.
Cette opération porte un autre nom, plus courant chez les médecins: la vasectomie. Vasorésection et vasectomie: quelle est la différence? Ce sont des termes synonymes. Vasorésection: du latin vas (vaisseau) et resectio (coupure), et vasectomie: du latin vas (vaisseau) et ektome (excision, ablation).
Indications pour la procédure
Parmi les indications de cette opération, on trouve tout d'abord la décision de l'homme de ne pas avoir d'enfants, ou le fait que sa famille compte suffisamment d'enfants et qu'il ne souhaite pas en multiplier. Il est possible qu'un conseil génétique ait révélé des mutations chromosomiques ou des pathologies congénitales graves liées au chromosome Y dans sa famille, et que l'on craigne leur transmission par les mâles.
En outre, la décision de recourir à une vasectomie peut être motivée par le fait que, compte tenu de l'état de santé de la femme, la grossesse est associée à une menace pour sa vie et est donc hautement indésirable.
Indications médicales de la vasorésection: lésion tuberculeuse du canal déférent ou son inflammation abcédée (déférentite), ainsi qu'inflammation récurrente de l'épididyme - épididymite, se développant avec une inflammation chronique de la vésicule séminale - vésiculite (spermatocystite).
À l’étranger, la vasorésection (vasectomie) chez les hommes est devenue une méthode assez courante de prévention des grossesses non désirées chez les femmes au cours des 40 dernières années (selon l’OMS, environ 40 à 60 millions d’hommes dans le monde ont subi cette procédure).
Aux États-Unis, selon les données officielles, près de 10 % des couples mariés ayant des enfants ont recours à la vasectomie. On observe des chiffres à peu près identiques au Canada, en Grande-Bretagne et aux Pays-Bas. La Nouvelle-Zélande arrive en tête en termes de vasectomie: 25 % des hommes mariés empêchent la naissance d'enfants.
Il convient de garder à l'esprit qu'une vasectomie est probablement irréversible; les patients potentiels doivent donc en être informés. Bien que les fonctions du canal déférent puissent être restaurées chirurgicalement, une vasectomie inversée (inversion de vasectomie) est alors pratiquée. Cependant, malgré tous les progrès de la microchirurgie, une telle opération reste techniquement très complexe et n'atteint le résultat souhaité que dans 40 à 45 % des cas. Par ailleurs, comme l'indiquent les chirurgiens, une tentative de vasectomie inversée a plus de chances de réussir si elle est réalisée au plus tard cinq ans après la stérilisation.
Préparation
La préparation à la vasorésection comprend des analyses de sang (générales, pour les MST, le VIH, les virus de l'hépatite et la coagulation - coagulogramme) et des analyses d'urine (générales), ainsi qu'une échographie de la région urogénitale et un ECG.
Environ deux semaines avant l’intervention, arrêtez de prendre de l’acide acétylsalicylique (aspirine) et d’autres médicaments anticoagulants (warfarine, AINS).
Trois jours avant l'opération, il est recommandé de laver le scrotum et les zones environnantes avec un savon antibactérien et de raser les poils de la zone génitale. Le matin de l'opération, prenez une douche et apportez des sous-vêtements propres et ajustés (pour soutenir le scrotum et minimiser le gonflement postopératoire).
 [ 1 ]
[ 1 ]
Technique vasorésection
La vasorésection est réalisée sous anesthésie locale – injection d’anesthésique local (pour certains patients, une sédation est également utilisée); la durée de l’opération peut aller jusqu’à 30 minutes.
Le chirurgien urologue, à travers une petite incision dans la fosse inguinale latérale, réalise une division longitudinale du muscle qui soulève le testicule et expose le cordon spermatique, séparant le canal déférent et les vaisseaux qu'il contient (ils sont maintenus ensemble avec les tissus périvasculaires par une pince).
Ensuite, le canal déférent est vasolitisé: il est ligaturé en deux points (jusqu'à deux cm de distance) (c'est-à-dire qu'on utilise des ligatures). Le canal est ensuite disséqué au milieu de cet espace, et ses extrémités sont soit enfouies dans les tissus voisins et fixées par un fil résorbable (interposition fasciale), soit cautérisées par électrocoagulation. Une technique de vasolituration ouverte peut être utilisée, lorsque seule la partie du canal menant au pénis est obstruée (ligature).
La plaie est fermée par suture couche par couche; des sutures interrompues sont appliquées sur la peau, rapprochant les bords de l'incision.
Des manipulations similaires sont effectuées sur le deuxième conduit (du côté opposé).
Il existe une technique permettant de réaliser une vasorésection par une seule incision, ainsi qu'une vasectomie mini-invasive - sans scalpel, par une petite ponction de la peau du scrotum (à l'aide d'un instrument spécial).
Contre-indications à la procédure
La vasorésection est contre-indiquée en cas d'hémophilie et de troubles de la coagulation dus à une thrombopénie ou à un diabète sucré. Elle s'applique également aux cas suivants:
- la présence de maladies sexuellement transmissibles et d’autres infections urogénitales transmises par contact sexuel;
- maladies testiculaires (orchite, épidédymite, orchoépidymite, etc.);
- urétrite fongique et bactérienne;
- cystite chronique;
- formations tumorales dans la région pelvienne.
Conséquences après la procédure
Après avoir étudié les plaintes et les avis des patients après une vasorésection, les spécialistes ont compilé une liste des conséquences à court terme (assez rapides) de cette procédure et des complications qui surviennent plus tard.
Le plus souvent, les conséquences après la procédure se manifestent sous la forme de douleurs dans le scrotum (normalement - pendant plusieurs jours) et d'hématomes locaux et de gonflement des tissus dans la région génitale (jusqu'à deux semaines).
Après une vasorésection, des saignements mineurs peuvent également survenir (se manifestant par des pertes sanguines du pénis ou du sang dans l'éjaculat). Le développement d'une infection bactérienne secondaire (avec augmentation de la température corporelle à +38 °C) n'est pas exclu.
Complications après la procédure
Les complications tardives après l’intervention peuvent inclure une orchialgie chronique (douleur testiculaire), signalée par 1 à 3 % des patients.
Lorsque le canal déférent est obstrué par une pression accrue dans l'épididyme, une varicocèle peut se développer, accompagnée d'une sensation de pression dans les testicules et d'une douleur tiraillante. On observe également la formation d'une hydrocèle autour du testicule, provoquant un gonflement du scrotum et une douleur sourde qui s'intensifie lors de l'éjaculation. Pour la même raison, le canal déférent de l'épididyme s'étire et se rompt (généralement asymptomatique).
En raison de l'affaiblissement de la ligature, les spermatozoïdes continuent de s'écouler dans le scrotum par le canal déférent sectionné, et après deux à trois semaines, des granulomes spermatogènes (spermatozoïdes) peuvent se former. Le plus souvent, ils ne sont pas ressentis par les patients et disparaissent avec le temps. Cependant, si les granulomes sont volumineux (moins de 1 % des cas), un traitement (injections de stéroïdes) ou une ablation chirurgicale sont nécessaires.
Une épididymite congestive (dans 2,8 à 5,6 % des cas) et des kystes anormaux (spermatocèles) qui se forment sur l'épididyme sont possibles.
Environ 50 à 80 % des hommes (52 à 68 % selon l'Association européenne d'urologie) développent une réaction immunitaire contre leurs propres spermatozoïdes après une vasorésection, c'est-à-dire que des anticorps anti-spermatozoïdes sont détectés dans le sang. Cela peut provoquer des processus inflammatoires, car les anticorps de l'organisme forment des complexes immuns circulants qui provoquent la même réaction qu'en présence d'une infection. C'est pourquoi, comme l'ont montré des études étrangères, la vasectomie pratiquée dans les premières années suivant l'intervention augmente le risque de développer des maladies de l'appareil génito-urinaire.
Soins après la procédure
Quels sont les soins post-vasectomie?
Il est nécessaire de: rester au lit pendant au moins deux jours; appliquer du froid sur la zone du scrotum (pour éviter les hématomes et les gonflements) – surtout dans les 24 premières heures; garder la zone génitale propre, effectuer des procédures d'hygiène; porter des sous-vêtements serrés ou un bandage de soutien.
La consommation d'alcool est proscrite pendant au moins deux semaines et toute activité physique est proscrite pendant un mois et demi. L'activité sexuelle peut être reprise quelques semaines après l'opération, mais l'homme ou sa partenaire doit utiliser d'autres méthodes de contraception jusqu'à ce que le succès de la vasorésection soit confirmé par les résultats de l'analyse du sperme post-vasectomie (PVSA).
Les patients peuvent arrêter d'utiliser d'autres méthodes de contraception lorsque le PVSA montre une azoospermie, ou la présence d'un seul spermatozoïde immobile (RNMS ou ≤ 100 000/mL), selon l'American Urological Association.
Changements dans le corps humain après une vasorésection
Après la vasorésection, l'organisme masculin continue de produire de la testostérone et des gonadotrophines hypophysaires. La physiologie du système reproducteur reste inchangée, ce qui signifie qu'aucun problème sexuel (comme l'impuissance) ne survient, car les nerfs impliqués dans l'érection et l'éjaculation ne sont pas affectés.
Même la production de liquide séminal et la spermatogenèse continuent, mais l'homme ne remarquera pas de diminution du volume de sperme, car les spermatozoïdes qui ne trouvent pas de « sortie » sont utilisés par les macrophages dans la lumière des tubules épididymaires.
Il est vrai qu'il peut y avoir une augmentation de l'épaisseur des parois des canaux déférents en raison d'une fibrose interstitielle et, chez 35 % des patients, du tissu cicatriciel se forme au site de leur excision.
La vasorésection, méthode de contraception masculine, ne garantit pas une efficacité à 100 %. Par exemple, selon des médecins britanniques, une grossesse survient chez un patient sur deux mille ayant recours à cette intervention.
 [ 13 ]
[ 13 ]

