Expert médical de l'article
Nouvelles publications
Périartérite noueuse
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
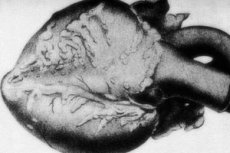
Une pathologie rare – la périartérite noueuse – s'accompagne de lésions des vaisseaux artériels de moyen et petit calibre. Au niveau des parois vasculaires, des processus de désorganisation du tissu conjonctif, d'infiltration inflammatoire et de modifications sclérotiques se produisent, entraînant l'apparition d'anévrismes clairement définis. [ 1 ]
Autres noms de la maladie: périartérite, artérite nécrotique, panartérite.
Épidémiologie
La périartérite nodulaire est une pathologie systémique, une vascularite nécrosante, qui endommage les vaisseaux artériels de moyenne et petite taille de type musculaire. Le plus souvent, la maladie s'étend à la peau, aux reins, aux muscles, aux articulations, au système nerveux périphérique, au tube digestif et à d'autres organes, plus rarement aux poumons. La pathologie se manifeste généralement initialement par des symptômes généraux (fièvre, détérioration générale de l'état de santé), puis des signes plus spécifiques s'y ajoutent.
Les méthodes les plus courantes pour diagnostiquer la maladie sont la biopsie et l’artériographie.
Les médicaments les plus acceptables pour le traitement sont les glucocorticoïdes et les immunosuppresseurs.
L’incidence de la périartérite noueuse est de deux à trente cas pour 1 million de patients.
L'âge moyen des personnes atteintes est de 45 à 60 ans. Les hommes sont plus souvent touchés (6/1). Chez les femmes, la maladie se manifeste souvent selon le type asthmatique, avec développement d'asthme bronchique et d'hyperéosinophilie.
Dans environ 20 % des cas de périartérite noueuse diagnostiquée, on découvre que les patients sont atteints d’hépatite (B ou C). [ 2 ], [ 3 ]
Causes périartérite noueuse
Les scientifiques n'ont pas encore identifié de cause claire au développement de la périartérite nodulaire. Cependant, les principaux facteurs déclenchants de la maladie sont les suivants:
- réaction à la prise de médicaments;
- persistance de l'infection virale (hépatite B).
Les experts ont dressé une liste assez impressionnante de médicaments impliqués dans le développement de la périartérite nodulaire. Parmi ces médicaments, on trouve:
- antibiotiques bêta-lactamines;
- médicaments macrolides;
- médicaments à base de sulfamides;
- quinolones;
- agents antiviraux;
- sérums et vaccins;
- inhibiteurs sélectifs de la recapture de la sérotonine (fluoxétine);
- anticonvulsivants (phénytoïne);
- Lévodopa et carbidopa;
- thiazides et diurétiques de l'anse;
- Hydralazine, Propylthiouracile, Minocycline, etc.
Un patient sur trois ou quatre atteint de périartérite noueuse présentait un antigène de surface de l'hépatite B (AgHBs) ou des complexes immuns associés. D'autres antigènes de l'hépatite B (AgHBe) et des anticorps dirigés contre l'antigène AgHBc, formés lors de la réplication virale, ont également été détectés. Il est à noter que l'incidence de la périartérite noueuse en France a significativement diminué ces dernières décennies grâce à la vaccination généralisée contre l'hépatite B.
Par ailleurs, environ un patient sur dix est porteur du virus de l'hépatite C, mais le lien entre cette maladie et le virus n'a pas encore été prouvé par les scientifiques. D'autres infections virales sont également suspectées: virus de l'immunodéficience humaine, cytomégalovirus, virus de la rubéole et d'Epstein-Barr, virus T-lymphotrope de type I, parvovirus B-19, etc.
Il y a tout lieu de croire que la vaccination contre l’hépatite B et la grippe est impliquée dans le développement de la périartérite noueuse.
Un autre facteur suspecté est la prédisposition génétique, qui nécessite également des preuves et des études plus approfondies. [ 4 ]
Facteurs de risque
La périartérite nodulaire est une maladie mal comprise, mais les spécialistes la considèrent déjà comme polyétiologique, car de nombreuses causes et facteurs peuvent être impliqués dans son développement. On retrouve souvent un lien avec des infections focales: streptococciques, staphylococciques, mycobactériennes, fongiques, virales, etc. L'hypersensibilité à certains médicaments, par exemple aux antibiotiques et aux sulfamides, joue un rôle important. Cependant, dans de nombreux cas, même avec un diagnostic précis, le facteur étiologique ne peut être identifié.
Voici les facteurs de risque que les médecins connaissent aujourd’hui:
- catégorie d'âge supérieure à 45 ans, ainsi que les enfants de 0 à 7 ans (facteur génétique);
- changements brusques de température, hypothermie;
- exposition excessive aux rayons ultraviolets, bronzage excessif;
- stress physique et mental excessif;
- tout effet dommageable, y compris les blessures ou les interventions chirurgicales;
- hépatite et autres maladies du foie;
- troubles métaboliques, diabète sucré;
- hypertension;
- introduction des vaccins et persistance de l'HbsAg dans le sérum sanguin.
Pathogénèse
La pathogenèse de l'apparition de la périartérite nodulaire consiste en la formation d'une réponse hyperallergique du corps à l'influence de facteurs étiologiques, dans le développement d'une réaction auto-immune de type antigène-anticorps (en particulier, contre les parois des vaisseaux sanguins), dans la formation de complexes immuns.
Les cellules endothéliales étant dotées de récepteurs pour le fragment Fc des IgG avec la première fraction du complément Clq, les mécanismes d'interaction entre les complexes immuns et les parois vasculaires sont facilités. On observe un dépôt de complexes immuns dans les parois vasculaires, ce qui entraîne le développement d'un processus inflammatoire immunitaire.
Les complexes immuns formés stimulent le complément, ce qui entraîne des dommages aux parois et la formation de composants chimiotactiques qui attirent les neutrophiles vers la zone endommagée. [ 5 ]
Les neutrophiles exercent une fonction phagocytaire vis-à-vis des complexes immuns, mais, simultanément, des enzymes protéolytiques lysosomales sont libérées, endommageant les parois des vaisseaux sanguins. De plus, les neutrophiles « adhèrent » à l'endothélium et, en présence de complément, libèrent des radicaux libres d'oxygène, provoquant des lésions vasculaires. Parallèlement, la libération endothéliale de facteurs favorisant la coagulation sanguine et la formation de thrombus dans les vaisseaux affectés est potentialisée.
Symptômes périartérite noueuse
La périartérite nodulaire se manifeste par des symptômes généraux non spécifiques: la personne a une température constamment élevée, elle perd progressivement du poids et est gênée par des douleurs dans les muscles et les articulations.
Une augmentation de la température sous forme de fièvre persistante est typique dans 98 à 100 % des cas: la courbe de température est irrégulière, l'antibiothérapie est inefficace, mais la corticothérapie est efficace. La température peut ensuite se normaliser, en cas de développement d'une pathologie multiviscérale.
L'émaciation des patients est pathognomonique. Certains patients perdent 35 à 40 kg en quelques mois. Le degré d'émaciation dépasse celui observé dans les oncopathologies.
Les douleurs musculaires et articulaires sont particulièrement caractéristiques du stade initial de la périartérite noueuse. La douleur touche le plus souvent les grosses articulations et les muscles du mollet. [ 6 ]
Les pathologies polyorganiques sont divisées en plusieurs types, qui déterminent les symptômes de la maladie:
- Lorsque les vaisseaux rénaux sont touchés (ce qui se produit chez la plupart des patients), la pression artérielle augmente. L'hypertension est persistante et stable, entraînant une rétinopathie sévère. Une perte de la fonction visuelle est possible. L'analyse d'urine révèle une protéinurie (jusqu'à 3 g/jour), une micro ou une macrohématurie. Dans certains cas, le vaisseau dilaté par l'anévrisme se rompt, provoquant une hémorragie périrénale. Une insuffisance rénale se développe au cours des trois premières années de la maladie.
- Lorsque les vaisseaux de la cavité abdominale sont endommagés, les symptômes apparaissent dès les premiers stades de la périartérite nodulaire. Les principaux symptômes sont des douleurs abdominales diffuses, persistantes et progressives. Des troubles dyspeptiques sont observés: diarrhées sanglantes jusqu'à dix fois par jour, perte de poids, nausées et vomissements. En cas de perforation ulcéreuse, des signes de péritonite aiguë apparaissent. Il existe un risque d'hémorragie gastro-intestinale.
- Les douleurs cardiaques ne sont pas typiques en cas d'atteinte coronarienne. Des crises cardiaques surviennent, généralement localisées. Les phénomènes de cardiosclérose s'aggravent rapidement, entraînant l'apparition d'arythmies et de signes d'insuffisance cardiaque.
- En cas d'atteinte du système respiratoire, on observe des bronchospasmes, une hyperéosinophilie et des infiltrations éosinophiles pulmonaires. La formation d'une inflammation vasculaire pulmonaire est caractéristique: la maladie s'accompagne de toux, d'expectorations peu abondantes et, plus rarement, d'hémoptysie, aggravant les symptômes d'insuffisance respiratoire. La radiographie révèle une vascularisation fortement accentuée de type pulmonaire congestif, avec une infiltration du tissu pulmonaire (principalement au niveau de la racine).
- Lorsque le système nerveux périphérique est atteint, on observe une poly et une mononévrite asymétriques. Le patient souffre de douleurs intenses, d'engourdissements et parfois de faiblesse musculaire. Les jambes sont le plus souvent touchées, les bras moins souvent. Certains patients développent une polymyéloradiculonévrite, une parésie des pieds et des mains. On observe souvent des nodules particuliers le long des troncs vasculaires, des ulcères et des foyers nécrotiques cutanés. Une nécrose des tissus mous et le développement de complications gangréneuses sont possibles.
Premiers signes
Le tableau clinique initial de la périartérite noueuse se manifeste par de la fièvre, une sensation de fatigue extrême, des sueurs nocturnes accrues, une perte d'appétit et une émaciation, ainsi qu'une faiblesse musculaire (surtout ressentie au niveau des extrémités). De nombreux patients développent des douleurs musculaires, accompagnées d'une myosite ischémique focale et de douleurs articulaires. Les muscles affectés perdent de leur force et des processus inflammatoires articulaires peuvent se développer. [ 7 ]
La gravité des premiers signes varie, en fonction notamment de l’organe ou du système organique affecté:
- les lésions du système nerveux périphérique se manifestent par des troubles moteurs et sensitifs des nerfs cubital, médian et péronier; le développement d'une polyneuropathie symétrique distale est également possible;
- le système nerveux central répond à la pathologie par des maux de tête; les accidents vasculaires cérébraux (ischémiques et hémorragiques) sont moins fréquents dans le contexte de l'hypertension artérielle;
- les lésions rénales se manifestent par une hypertension artérielle, une diminution de la quantité quotidienne d'urine, une urémie, des modifications générales du sédiment urinaire, l'apparition de sang et de protéines dans l'urine en l'absence de cylindres cellulaires, des douleurs dans le bas du dos et, dans les cas graves, des signes d'insuffisance rénale;
- le tube digestif se manifeste par des douleurs au niveau du foie et de l'abdomen, des nausées, des vomissements, de la diarrhée, des symptômes de malabsorption, une perforation intestinale et une péritonite;
- il peut n’y avoir aucun signe pathologique du cœur, ou des symptômes d’insuffisance cardiaque peuvent apparaître;
- sur la peau, on observe un livedo réticulaire, des nodules douloureux rougis, une éruption cutanée sous forme de bulles ou de vésicules, des zones de nécrose et des lésions ulcéreuses;
- Les organes génitaux sont touchés par l'orchite, les testicules deviennent douloureux.
Lésions rénales dans la périartérite noueuse
Les reins sont touchés chez plus de 60 % des patients atteints de périartérite noueuse. Dans plus de 40 % des cas, l'atteinte se traduit par une insuffisance rénale.
La probabilité de développer des troubles rénaux dépend du sexe et de la catégorie d'âge des patients, de la présence de pathologies des muscles squelettiques, du système valvulaire du cœur et du système nerveux périphérique, du type de progression et de la phase de la maladie, de la présence d'antigènes d'hépatite virale et des valeurs cardiovasculaires.
Le taux de développement de la néphropathie est directement déterminé par le taux de protéine C-réactive et de facteur rhumatoïde dans le sang.
Les troubles rénaux liés à la périartérite noueuse sont causés par une sténose et l'apparition de microanévrismes des vaisseaux rénaux. L'ampleur des modifications pathologiques est liée à la gravité des troubles du système nerveux. Il est important de comprendre que les lésions rénales réduisent considérablement les chances de survie des patients. Cependant, l'influence de certains dysfonctionnements rénaux sur l'évolution de la périartérite noueuse n'a pas été suffisamment étudiée.
Le processus inflammatoire s'étend généralement aux vaisseaux artériels interlobaires et, plus rarement, aux artérioles. La glomérulonéphrite n'est vraisemblablement pas typique de la périartérite nodulaire et s'observe principalement dans le contexte d'une angéite microscopique.
L’aggravation rapide de l’insuffisance rénale est causée par de multiples infarctus des reins. [ 8 ]
Insuffisance cardiaque
Une atteinte cardiovasculaire est observée dans un cas sur dix. La pathologie se manifeste par des modifications hypertrophiques du ventricule gauche, une accélération du rythme cardiaque et une arythmie cardiaque. L'inflammation des vaisseaux coronaires dans la périartérite nodulaire peut provoquer une angine de poitrine et le développement d'un infarctus du myocarde.
Dans les préparations macroscopiques, des épaississements nodulaires en chapelet sont observés dans plus de 10 % des cas, de quelques millimètres à quelques centimètres de diamètre (jusqu'à 5,5 cm en cas de lésion de gros troncs vasculaires). La coupe met en évidence un anévrisme, souvent avec remplissage thrombotique. L'histologie joue le rôle diagnostique final. Une caractéristique typique de la périartérite nodulaire est une atteinte vasculaire polymorphe. Une combinaison de différents types de désorganisation du tissu conjonctif est notée: [ 9 ]
- gonflement mucoïde, modifications fibrinoïdes avec sclérose ultérieure;
- rétrécissement de la lumière vasculaire (jusqu'à l'oblitération), formation de caillots sanguins, anévrismes et, dans les cas graves, rupture des vaisseaux sanguins.
Les modifications vasculaires deviennent un mécanisme déclencheur du développement de nécrose, de processus atrophiques et sclérotiques, et d'hémorragies. Certains patients souffrent de phlébite.
Au niveau cardiaque, on observe une atrophie de la couche adipeuse épicardique, une dystrophie myocardique brune et, en cas d'hypertension, une hypertrophie ventriculaire gauche. Dans les lésions coronaires, on observe une nécrose myocardique focale, une dystrophie et une atrophie des fibres musculaires. Les infarctus du myocarde sont relativement rares, principalement dus à la formation d'un flux sanguin collatéral. Une thrombovascularite est détectée dans les troncs artériels coronaires. [ 10 ]
Manifestations cutanées de la périartérite noueuse
Des signes cutanés de la maladie sont observés chez un patient sur deux atteint de périartérite nodulaire. Souvent, l'apparition d'éruptions cutanées est le premier signe, ou l'un des premiers signes, de la maladie. Les symptômes suivants sont typiques:
- éruption vésiculaire et bulleuse;
- purpura papulopétechial vasculaire;
- parfois – apparition d’éléments nodulaires sous-cutanés.
En général, les manifestations cutanées de la périartérite noueuse sont hétérogènes et variées. Les signes courants peuvent inclure:
- la nature de l’éruption est inflammatoire;
- l'éruption est symétrique;
- il existe une tendance au gonflement, aux changements nécrotiques et aux hémorragies;
- au stade initial, l'éruption cutanée est localisée dans la région des membres inférieurs;
- un polymorphisme évolutif est noté;
- un lien peut être établi avec des infections préexistantes, la prise de médicaments, des changements de température, des processus allergiques, des pathologies auto-immunes et une circulation veineuse altérée.
Les lésions cutanées sont très variées, allant des taches, nodules et purpura à la nécrose, aux ulcères et aux érosions.
Périartérite noueuse chez les enfants
La périartérite juvénile est une forme de périartérite nodulaire, que l'on observe principalement chez les patients pédiatriques. Cette variante de la maladie se caractérise par une composante hyperergique, des lésions vasculaires périphériques et un risque important de complications thrombo-angiotiques telles que nécrose des tissus secs et processus gangréneux. Les atteintes viscérales sont relativement légères et n'affectent pas l'évolution de la pathologie, mais l'évolution est prolongée et ponctuée de rechutes périodiques.
La forme classique de la périartérite juvénile a une évolution sévère: on observe des lésions rénales, une hypertension artérielle, une ischémie abdominale, des crises vasculaires cérébrales, une inflammation des vaisseaux coronaires, une vascularite pulmonaire et une mononévrite multiple.
Parmi les causes de la maladie, les facteurs allergiques et infectieux sont principalement évoqués. La forme classique de périartérite nodulaire est associée à l'hépatite B. L'apparition de la maladie est souvent associée à des infections virales respiratoires aiguës, des otites et des amygdalites, et plus rarement à l'introduction de vaccins ou de traitements médicamenteux. Une prédisposition génétique n'est pas exclue: des pathologies rhumatologiques, allergiques ou vasculaires sont souvent observées chez les parents directs d'un enfant malade.
L'incidence de la périartérite noueuse chez l'enfant est inconnue: la maladie est diagnostiquée très rarement.
La pathogenèse est souvent due à des processus de complexes immuns avec augmentation de l'activité du complément et accumulation de leucocytes dans la zone de fixation des complexes immuns. Une réaction inflammatoire se produit dans les parois des troncs artériels de petit et moyen calibre. Il en résulte une vascularite proliférative-destructive, une déformation du lit vasculaire, une inhibition de la circulation sanguine, une perturbation des propriétés rhéologiques et de coagulation du sang, ainsi qu'une thrombose et une ischémie tissulaire. Une fibrose murale se développe progressivement et des anévrismes pouvant atteindre 10 mm de diamètre se forment.
Étapes
La périartérite nodulaire peut survenir à des stades aigus, subaigus et chroniques récurrents.
- La phase aiguë se caractérise par une courte période initiale, avec une généralisation intense des lésions vasculaires. L'évolution de la maladie est sévère dès son apparition. Le patient présente une forte fièvre rémittente, des sueurs abondantes, d'importantes douleurs articulaires, des myalgies et des douleurs abdominales. En cas d'atteinte de la circulation périphérique, de larges foyers de nécrose cutanée se forment rapidement et une gangrène distale se développe. En cas d'atteinte des organes internes, on observe des crises vasculaires cérébrales intenses, un infarctus du myocarde, une polynévrite et une nécrose intestinale. La phase aiguë peut durer de 2 à 3 mois, voire plus, jusqu'à un an.
- La phase subaiguë débute progressivement, principalement chez les patients dont la localisation prédominante du processus pathologique se situe au niveau des organes internes. Pendant plusieurs mois, les patients présentent une fièvre légère ou une température qui atteint périodiquement des valeurs élevées. On observe une émaciation progressive, des douleurs articulaires et des céphalées. Par la suite, on observe une crise cérébrovasculaire, un syndrome abdominal ou une polynévrite. La pathologie reste active jusqu'à trois ans.
- La phase chronique peut être observée aussi bien dans les phases aiguës que subaiguës de la maladie. Les patients commencent à connaître une alternance de périodes d'exacerbation et de disparition des symptômes. Au cours des premières années, des rechutes sont observées tous les six mois, puis les rémissions peuvent s'allonger.
Evolution aiguë de la périartérite noueuse
La phase aiguë de la périartérite noueuse est généralement sévère, car certains organes vitaux sont touchés. Outre les manifestations cliniques, des modifications biologiques influencent également l'évaluation de l'activité de la maladie, bien qu'elles ne soient pas suffisamment spécifiques. Une augmentation de la VS, une éosinophilie, une leucocytose, une augmentation des gammaglobulines et du nombre de CIC, ainsi qu'une diminution du taux de complément peuvent être observées.
La périartérite noueuse se caractérise par une évolution fulminante ou par des phases aiguës périodiques, dans un contexte de progression constante de la pathologie. Une issue fatale peut survenir à tout moment, avec l'apparition d'une insuffisance rénale ou cardiovasculaire, ou de lésions du tube digestif (la perforation intestinale étant particulièrement mortelle). Les troubles rénaux, cardiaques et du système nerveux central sont souvent aggravés par une hypertension artérielle persistante, entraînant de graves complications tardives, pouvant même entraîner le décès du patient. En l'absence de traitement, le taux de survie à cinq ans est estimé à environ 13 %. [ 11 ]
Complications et conséquences
La gravité de l'état des patients et la probabilité de complications sont dues à une augmentation persistante de la pression artérielle, jusqu'à 220/110-240/170 mm Hg.
La phase active de la maladie se termine souvent par des troubles de la circulation cérébrale. La progression de la pathologie conduit à une hypertension maligne, à l'apparition d'un œdème cérébral et, chez certains patients, à une insuffisance rénale chronique, à une hémorragie cérébrale et à une rupture rénale.
Souvent, un syndrome rénal se développe, une ischémie de l'appareil rénal juxtaglomérulaire se développe et le mécanisme du système rénine-angiotensine-aldostérone est perturbé.
Au niveau du tube digestif, on observe des ulcères locaux et diffus, des foyers de nécrose intestinale et de gangrène, ainsi qu'une appendicite. Les patients présentent une douleur abdominale intense, des saignements intestinaux peuvent se développer et des signes d'irritation péritonéale apparaissent. Les troubles inflammatoires intra-intestinaux ne présentent pas de signes histologiques de rectocolite hémorragique. Une hémorragie interne, une pancréatite avec nécrose pancréatique et un infarctus de la rate et du foie peuvent survenir.
Les lésions du système nerveux peuvent être compliquées par le développement d'une crise vasculaire cérébrale, qui se manifeste brutalement par des céphalées et des vomissements. Le patient perd alors connaissance, des convulsions cloniques et toniques, ainsi qu'une hypertension artérielle soudaine sont observées. Après la crise, des lésions cérébrales apparaissent souvent, accompagnées d'une paralysie du regard, d'une diplopie, d'un nystagmus, d'une asymétrie faciale et d'une déficience visuelle.
En général, la périartérite noueuse est une pathologie potentiellement mortelle qui nécessite un diagnostic précoce et un traitement agressif et continu. Seules ces conditions permettent d'obtenir une rémission stable et d'éviter l'apparition de conséquences graves et dangereuses.
Résultat de la périartérite noueuse
Plus de 70 % des patients atteints de périartérite nodulaire présentent une hypertension artérielle et des signes d'insuffisance rénale progressive dans les 60 premiers jours suivant l'apparition de la maladie. Des lésions du système nerveux sont possibles, la sensibilité étant préservée, mais l'activité motrice étant limitée.
Les vaisseaux abdominaux peuvent s'enflammer, provoquant de fortes douleurs abdominales. Les complications graves incluent souvent des ulcères gastriques et intestinaux, une nécrose de la vésicule biliaire, une perforation et une péritonite.
Les vaisseaux coronaires sont moins fréquemment touchés, mais une telle évolution est également possible: les patients développent un infarctus du myocarde. Lorsque les vaisseaux cérébraux sont endommagés, des accidents vasculaires cérébraux surviennent.
Sans traitement, la quasi-totalité des patients décèdent dans les premières années suivant l'apparition de la pathologie. Les complications les plus fréquentes entraînant le décès sont: artérite étendue, processus infectieux, infarctus du myocarde et accident vasculaire cérébral.
Diagnostics périartérite noueuse
Le diagnostic commence par le recueil des plaintes du patient. Une attention particulière est portée à la présence d'éruptions cutanées, à la formation de foyers nécrotiques et de lésions cutanées ulcéreuses, à la douleur au niveau de l'éruption, des articulations, du corps, des membres, des muscles, ainsi qu'à une faiblesse générale.
Un examen externe de la peau et des articulations est obligatoire: la localisation de l'éruption cutanée et des zones douloureuses est évaluée. Les lésions sont soigneusement palpées.
Pour évaluer le niveau d’activité de la maladie, des tests de laboratoire sont effectués:
- test sanguin clinique général;
- test sanguin biochimique thérapeutique général;
- évaluation du taux d'immunoglobulines sériques dans le sang;
- étude du taux de complément avec ses fractions dans le sang;
- évaluation de la teneur en concentration de la protéine C-réactive dans le plasma sanguin;
- détermination du facteur rhumatoïde;
- Examen général du liquide urinaire.
Dans la périartérite nodulaire, on observe une hématurie, une cylindrurie et une protéinurie dans les urines. L'analyse sanguine révèle une leucocytose neutrophile, une anémie et une thrombocytose. Le tableau biochimique est représenté par une augmentation des fractions de γ et α2-globulines, de fibrine, d'acides sialiques, de séromuqueux et de protéine C-réactive.
Des examens instrumentaux sont réalisés pour clarifier le diagnostic. Une biopsie cutanéo-musculaire est notamment réalisée: le biomatériau prélevé au niveau du tibia ou de la paroi abdominale antérieure permet de détecter des infiltrats inflammatoires et des zones nécrotiques des parois vasculaires.
La périartérite nodulaire s'accompagne souvent de modifications vasculaires anévrismales visibles lors de l'examen du fond d'œil.
L'échographie Doppler des vaisseaux rénaux permet de déterminer leur sténose. La radiographie pulmonaire de surveillance visualise l'augmentation du volume pulmonaire et sa perturbation. L'électrocardiogramme et l'échographie cardiaque aident à identifier les cardiopathies.
Les échantillons microscopiques pouvant être utilisés pour l'étude sont l'artère mésentérique au stade exsudatif ou prolifératif de l'artérite, le tissu sous-cutané, le nerf sural et les muscles. Les échantillons prélevés au niveau du foie et des reins peuvent donner un résultat faussement négatif en raison d'une erreur de sélection. De plus, une telle biopsie peut provoquer un saignement dû à des microanévrismes non diagnostiqués.
Un échantillon macroscopique sous forme de tissu pathologiquement altéré excisé est fixé dans une solution d'éthanol, de chlorhexidine et de formol pour un examen histologique plus approfondi.
Une biopsie de tissu non affecté par la pathologie est inappropriée, car la périartérite nodulaire est focale. Par conséquent, on prélève du tissu pour biopsie, dont la lésion est confirmée par un examen clinique.
Si le tableau clinique est minime ou absent, l'électromyographie et les tests de conduction nerveuse permettent d'identifier la zone de biopsie envisagée. En cas de lésions cutanées, il est préférable de prélever du biomatériau dans les couches profondes ou la graisse sous-cutanée, en excluant les couches superficielles (elles présentent des indicateurs erronés). La biopsie testiculaire est également souvent inappropriée.
Critères diagnostiques
Le diagnostic de périartérite nodulaire repose sur l'anamnèse, les symptômes caractéristiques et les résultats des analyses de laboratoire. Il est important de noter que les modifications des paramètres biologiques sont non spécifiques, car elles reflètent principalement le stade d'activité de la pathologie. Compte tenu de cela, les spécialistes distinguent les critères diagnostiques suivants:
- Douleurs musculaires (surtout au niveau des membres inférieurs), faiblesse générale. Myalgies diffuses, n'affectant ni la région lombaire ni les épaules.
- Syndrome douloureux dans les testicules qui n'est pas lié à des processus infectieux ou à des blessures traumatiques.
- Cyanose inégale sur la peau des membres et du corps, semblable au livedo réticulaire.
- Perte de poids de plus de 4 kg, qui n’est pas associée à des régimes et à d’autres changements nutritionnels.
- Polyneuropathie ou mononévrite avec tous les signes neurologiques.
- Une augmentation de la pression artérielle diastolique au-dessus de 90 mm Hg.
- Augmentation de l’urée sanguine (plus de 14,4 mmol/litre – 40 mg%) et de la créatinine (plus de 133 μmol/litre – 1,5 mg%), qui n’est pas liée à une déshydratation ou à une obstruction des voies urinaires.
- Présence d'HBsAg ou d'anticorps correspondants dans le sang (hépatite virale B).
- Modifications vasculaires sur l'artériogramme sous forme d'anévrismes et d'occlusions de vaisseaux artériels viscéraux, sans lien avec des modifications athérosclérotiques, des processus dysplasiques fibromusculaires et d'autres pathologies non inflammatoires.
- Détection de l'infiltration de cellules granulocytaires et mononucléaires des parois vasculaires lors du diagnostic morphologique de biomatériaux prélevés sur des vaisseaux artériels de petite et moyenne taille.
La confirmation d'au moins trois critères permet de poser un diagnostic de périartérite noueuse.
Classification
Il n'existe pas de classification universellement acceptée de la périartérite noueuse. Les spécialistes classent généralement la maladie selon les signes étiologiques et pathogéniques, les caractéristiques histologiques, la gravité de l'évolution et le tableau clinique. L'écrasante majorité des praticiens utilisent une classification morphologique basée sur les modifications cliniques des tissus, la profondeur de la localisation et le calibre des vaisseaux lésés.
On distingue les types cliniques suivants de la maladie:
- La variante classique (rénale-viscérale, rénale-polynévritique) se caractérise par des lésions des reins, du système nerveux central, du système nerveux périphérique, du cœur et du tube digestif.
- La variante monoorgano-nodulaire est un type bénin de pathologie, se manifestant par des viscéropathies.
- La variante dermato-thrombangique est une forme lentement progressive, qui s'accompagne d'une augmentation de la pression artérielle, du développement d'une névrite et d'une perturbation du flux sanguin périphérique provoquée par l'apparition de formations nodulaires le long de la lumière vasculaire.
- Variante pulmonaire (asthmatique) – se manifeste par des changements dans les poumons, asthme bronchique.
Selon la classification internationale CIM-10, l'inflammation vasculaire nodulaire occupe la classe M30 avec la distribution suivante:
- M30.1 – type allergique avec atteinte pulmonaire.
- M30.2 – type juvénile.
- M30.3 – modifications des tissus muqueux et des reins (syndrome de Kawasaki).
- M30.8 – autres conditions.
Selon la nature de l'évolution de la périartérite nodulaire, on distingue les formes de pathologie suivantes:
- La forme fulminante est un processus malin qui se caractérise par une atteinte rénale, une thrombose des vaisseaux intestinaux et une nécrose des anses intestinales. Le pronostic est particulièrement sombre: le patient décède dans l'année suivant le début de la maladie.
- La forme rapide n'évolue pas très rapidement, mais présente par ailleurs de nombreux points communs avec la forme fulminante. La survie est faible et les patients décèdent souvent d'une rupture brutale d'une artère rénale.
- La forme récurrente se caractérise par l'arrêt de l'évolution de la maladie grâce au traitement. Cependant, la progression de la pathologie reprend lorsque la posologie des médicaments est réduite ou sous l'influence d'autres facteurs déclenchants, par exemple dans le contexte du développement d'un processus infectieux et inflammatoire.
- La forme lente est le plus souvent thrombo-angitique. Elle s'étend aux nerfs périphériques et au réseau vasculaire. La maladie peut s'intensifier progressivement sur une période de dix ans, voire plus, en l'absence de complications graves. Le patient devient invalide et nécessite un traitement constant et ininterrompu.
- La forme bénigne est considérée comme la variante la plus bénigne de la périartérite nodulaire. La maladie évolue de manière isolée, les principales manifestations cutanées étant limitées, avec de longues périodes de rémission. Le taux de survie des patients est relativement élevé, sous réserve d'un traitement adapté et régulier.
Lignes directrices cliniques
Le diagnostic de périartérite noueuse doit être basé sur les manifestations cliniques et les données de laboratoire pertinentes. Des résultats positifs de biopsie sont essentiels pour confirmer la maladie. Un diagnostic précoce est nécessaire: un traitement d'urgence agressif doit être instauré avant que la pathologie ne s'étende aux organes vitaux.
Les symptômes cliniques de la périartérite nodulaire se caractérisent par un polymorphisme prononcé. Les signes de la maladie, avec ou sans présence du VHB, sont similaires. L'évolution la plus aiguë est typique d'une pathologie d'origine médicamenteuse.
Il est recommandé aux patients suspectés de périartérite noueuse de subir une histologie. Celle-ci révèle un tableau typique d'artérite nécrosante focale avec infiltration cellulaire mixte de la paroi vasculaire. La biopsie des muscles squelettiques est considérée comme la plus instructive. Lors d'une biopsie d'organes internes, le risque d'hémorragie interne augmente significativement.
Pour déterminer les tactiques de traitement, les patients atteints de périartérite nodulaire doivent être divisés en fonction de la gravité de la pathologie, et également identifier le type réfractaire de la maladie, qui n'est pas caractérisé par un développement symptomatique inverse, ou même une augmentation de l'activité clinique en réponse à une thérapie pathogénique classique d'un mois et demi.
Diagnostic différentiel
La périartérite nodulaire se distingue principalement des autres pathologies systémiques connues affectant le tissu conjonctif.
- La périartérite microscopique est une forme de vascularite nécrosante qui affecte les capillaires, les veinules et les artérioles, avec formation d'anticorps antineutrophiles. La maladie se caractérise par l'apparition d'une glomérulonéphrite, une augmentation progressive de la pression artérielle, une insuffisance rénale progressive, le développement d'une alvéolite nécrosante et une hémorragie pulmonaire.
- La granulomatose de Wegener s'accompagne de modifications tissulaires destructrices. Des ulcères apparaissent sur la muqueuse nasale, la cloison nasale est perforée et le tissu pulmonaire se désintègre. Des anticorps antineutrophiles sont souvent détectés.
- La vascularite rhumatoïde se caractérise par l'apparition de lésions ulcéreuses trophiques sur les jambes et le développement d'une polyneuropathie. Lors du diagnostic, le degré du syndrome articulaire (présence d'une polyarthrite érosive avec altération de la configuration articulaire) est nécessairement évalué et le facteur rhumatoïde est détecté.
De plus, des manifestations cutanées similaires à une périartérite nodulaire apparaissent dans le contexte d'une embolie septique ou d'un myxome auriculaire gauche. Il est important d'exclure toute affection septique avant même d'utiliser des immunosuppresseurs pour traiter la périartérite nodulaire.
Une association de symptômes tels que polyneuropathie, fièvre et polyarthrite est observée chez les patients atteints de la maladie de Lyme (également appelée borréliose). Pour exclure la maladie, il est nécessaire de retracer l'anamnèse épidémiologique. Les moments permettant de suspecter une borréliose sont les suivants:
- piqûres de tiques;
- visitant les zones focales naturelles pendant les périodes d'activité particulière des tiques (fin du printemps - début de l'automne).
Pour établir un diagnostic, une analyse sanguine est réalisée pour détecter la présence d'anticorps contre Borrelia.
Qui contacter?
Traitement périartérite noueuse
Le traitement doit être le plus précoce et le plus long possible, avec la mise en place d'un schéma thérapeutique individuel en fonction de la gravité des symptômes cliniques et du stade de la périartérite noueuse.
Dans la période aiguë, le repos au lit est obligatoire, ce qui est particulièrement important si les foyers pathologiques de périartérite noueuse sont situés sur les membres inférieurs.
L'approche thérapeutique est toujours globale, avec l'ajout recommandé de cyclophosphamide (2 mg/kg par jour par voie orale), qui contribue à accélérer l'apparition de la rémission et à réduire la fréquence des exacerbations. Pour éviter les complications infectieuses, le cyclophosphamide n'est utilisé qu'en cas d'inefficacité de la prednisolone.
En général, le traitement est souvent inefficace. L'intensité du tableau clinique peut être réduite par l'administration précoce de prednisolone à raison d'au moins 60 mg/jour par voie orale. Chez les patients pédiatriques, il est conseillé de prescrire des immunoglobulines normales par voie intraveineuse.
La qualité du traitement est évaluée en présence d'une dynamique positive dans l'évolution clinique, d'une stabilisation des valeurs biologiques et immunologiques et d'une diminution de l'activité de la réaction inflammatoire.
Il est recommandé de corriger ou d'éliminer radicalement les pathologies concomitantes susceptibles d'influencer négativement l'évolution de la périartérite nodulaire. Ces pathologies comprennent les foyers d'inflammation chronique, le diabète sucré, les fibromes utérins, l'insuffisance veineuse chronique, etc.
Le traitement externe des érosions et des ulcères comprend l'utilisation de solutions à 1-2 % de colorants à l'aniline, de pommades épithélialisantes (Solcoseryl), de pommades hormonales, d'agents enzymatiques (Iruskol, Himopsin) et l'application de Dimexide. La chaleur sèche est utilisée pour les ganglions.
Médicaments
Médicaments efficaces dans le traitement de la périartérite noueuse:
- Glucocorticoïdes: Prednisolone 1 mg/kg deux fois par jour par voie orale pendant 2 mois, puis réduction de la posologie à 5-10 mg/jour le matin (un jour sur deux) jusqu’à disparition des symptômes cliniques. Effets secondaires possibles: exacerbation ou développement d’un ulcère gastrique ou duodénal, affaiblissement de l’immunité, œdème, ostéoporose, altération de la sécrétion d’hormones sexuelles, cataracte, glaucome.
- Immunosuppresseurs (en cas d'inefficacité des glucocorticoïdes), cytostatiques (azathioprine au stade actif de la pathologie à raison de 2 à 4 mg/kg par jour pendant un mois, puis transition vers une dose d'entretien de 50 à 100 mg/jour pendant un an et demi à deux ans), cyclophosphamide par voie orale à raison de 1 à 2 mg/kg par jour pendant deux semaines, avec une nouvelle réduction progressive de la posologie. En cas d'aggravation importante du processus pathologique, 4 mg/kg par jour sont prescrits pendant trois jours, puis 2 mg/kg par jour pendant une semaine, avec une réduction progressive de la posologie sur trois mois. La durée totale du traitement est d'au moins un an. Effets secondaires possibles: suppression du système hématopoïétique, diminution de la résistance aux infections.
- Thérapie pulsée par 1 000 mg de méthylprednisolone ou 2 mg/kg de dexaméthasone par jour par voie intraveineuse pendant trois jours. Parallèlement, le premier jour, du cyclophosphamide est administré à raison de 10 à 15 mg/kg par jour.
Un schéma thérapeutique combiné utilisant des glucocorticoïdes et des cytostatiques est justifié:
- traitement efférent sous forme de plasmaphérèse, lymphocytaphérèse, immunosorption;
- traitement anticoagulant (héparine 5 000 unités 4 fois par jour, énoxaparine 20 mg par jour par voie sous-cutanée, nadroparine 0,3 mg par jour par voie sous-cutanée;
- traitement antiplaquettaire (Pentoxifylline 200-600 mg par jour par voie orale, ou 200-300 mg par jour par voie intraveineuse; Dipyridamole 150-200 mg par jour; Rhéopolyglucine 400 mg par voie intraveineuse en goutte-à-goutte, tous les deux jours, à raison de 10 perfusions; Clopidogrel 75 mg par jour);
- médicaments anti-inflammatoires non stéroïdiens - inhibiteurs non sélectifs de la COX (diclofénac 50-150 mg par jour, ibuprofène 800-1200 mg par jour);
- inhibiteurs sélectifs de la COX-2 (Méloxicam ou Movalis 7,5 à 15 mg par jour avec de la nourriture, Nimésulide ou Nimesil 100 mg deux fois par jour, Célécoxib ou Celebrex 200 mg par jour);
- agents aminocholiniques (hydroxychloroquine 0,2 g par jour);
- angioprotecteurs (Pamidine 0,25-0,75 mg trois fois par jour, nicotinate de xanthinol 0,15 g trois fois par jour, pendant un mois);
- préparations enzymatiques (Wobenzym, 5 comprimés trois fois par jour pendant 21 jours, puis 3 comprimés trois fois par jour pendant une longue période);
- médicaments antiviraux et antibactériens;
- médicaments symptomatiques (médicaments pour normaliser la pression artérielle, pour normaliser l'activité cardiaque, etc.);
- vasodilatateurs et inhibiteurs calciques (par exemple, Corinfar).
Le traitement par cyclophosphamide n'est administré qu'en cas d'indication impérieuse et d'inefficacité des glucocorticoïdes. Les effets secondaires possibles de ce médicament sont: effets myélotoxiques et hépatotoxiques, anémie, cystite hémorragique stérile, nausées et vomissements sévères, infection secondaire.
Le traitement immunosuppresseur doit être accompagné d'une surveillance mensuelle des paramètres sanguins (numération formule sanguine, numération plaquettaire, transaminases hépatiques sériques, phosphatases alcalines et activité bilirubinique).
Les glucocorticoïdes systémiques sont pris (administrés) principalement le matin, avec une réduction progressive obligatoire de la posologie et une augmentation de l'intervalle d'administration (administration).
Traitement de physiothérapie
La physiothérapie est contre-indiquée en cas de périartérite noueuse.
Traitement à base de plantes
Bien que la périartérite nodulaire soit une pathologie relativement rare, il existe des méthodes traditionnelles pour la traiter. Cependant, la possibilité d'un traitement à base de plantes doit être discutée au préalable avec le médecin traitant, car il est nécessaire de prendre en compte la gravité de la maladie et le risque d'effets secondaires indésirables.
Aux premiers stades de la périartérite noueuse, l’utilisation de préparations à base de plantes peut être justifiée.
- Trois citrons moyens et 5 cuillères à soupe de clous de girofle sont hachés, mélangés à 500 ml de miel et arrosés de 0,5 l de vodka. Bien mélanger le tout, verser dans un bocal, fermer le couvercle et placer au réfrigérateur pendant 14 jours. Filtrer ensuite la teinture et commencer à prendre 1 cuillère à soupe trois fois par jour, une demi-heure avant les repas.
- Préparez un mélange de tanaisie, d'immortelle et de rhizomes d'aunée. Prenez 1 cuillère à soupe du mélange, versez un verre d'eau bouillante et laissez infuser une demi-heure. Prenez 50 ml d'infusion trois fois par jour avant les repas.
- Préparez un mélange à parts égales de fleurs de violette séchées, de feuilles de chélidoine et d'airelles séchées. Versez 2 cuillères à soupe du mélange dans 0,5 l d'eau bouillante et laissez refroidir. Prenez 50 ml 4 fois par jour, entre les repas.
- Mélangez 1 cuillère à soupe d'immortelle, d'absinthe et d'aunée, versez 1 litre d'eau bouillante et laissez reposer deux heures. Filtrez ensuite l'infusion et prenez 100 ml trois fois par jour.
Un moyen simple et efficace de renforcer les parois vasculaires en cas de périartérite nodulaire est de consommer régulièrement du thé vert. Il est conseillé d'en boire trois tasses par jour. Vous pouvez également prendre des teintures alcoolisées de zamaniha ou de ginseng, qui aideront à éliminer plus rapidement les manifestations indésirables de la maladie. Ces teintures sont disponibles en pharmacie.
Traitement chirurgical
Le traitement chirurgical n'est pas le traitement principal de la périartérite noueuse. La chirurgie peut être indiquée uniquement en cas de sténose critique, cliniquement causée par une ischémie régionale, ou en cas d'occlusion des principaux troncs artériels (artérite de Takayasu). Les autres indications chirurgicales sont:
- thromboangéite oblitérante;
- gangrène périphérique et autres changements irréversibles dans les tissus;
- sténose sous-pharyngée dans la granulomatose de Wegener (dilatation mécanique de la trachée en association avec l'utilisation locale de glucocorticoïdes).
Une intervention chirurgicale d'urgence est prescrite en cas de complications abdominales: perforations intestinales, péritonites, infarctus intestinal, etc.
La prévention
Il n'existe pas de méthode claire pour prévenir la périartérite nodulaire, car les véritables causes de la maladie ne sont pas entièrement connues. Il est impératif d'éviter toute exposition aux facteurs pouvant favoriser le développement de la pathologie: éviter l'hypothermie, le surmenage physique et psycho-émotionnel, adopter un mode de vie sain, bien manger et se protéger des infections bactériennes et virales.
Lorsque les premiers signes suspects de la maladie apparaissent, vous devez consulter un médecin dès que possible: dans ce cas, les chances de diagnostiquer et de traiter la périartérite nodulaire au stade initial de son développement augmentent.
La prévention des exacerbations de la maladie chez les patients en rémission de périartérite nodulaire repose sur une surveillance régulière au dispensaire, un traitement d'entretien et de renforcement systématique, l'élimination des allergènes, la prévention de l'automédication et de la prise incontrôlée de médicaments. Les patients atteints de vascularite ou de périartérite nodulaire ne doivent recevoir ni sérum ni vaccin.
Prévoir
Sans traitement, la périartérite nodulaire entraîne le décès dans les cinq ans chez 95 patients sur 100. De plus, la grande majorité des décès surviennent dans les 90 premiers jours de la maladie. Cela peut se produire si la pathologie est mal diagnostiquée ou inopportune.
Les principales causes de décès dans la périartérite noueuse sont une inflammation vasculaire étendue, l'ajout de pathologies infectieuses, une crise cardiaque et un accident vasculaire cérébral. [ 12 ]
L'utilisation opportune de glucocorticoïdes augmente de plus de moitié le taux de survie à cinq ans. Un effet encore plus optimal peut être obtenu en associant glucocorticoïdes et cytostatiques. Si la disparition complète des symptômes de la maladie est obtenue, la probabilité d'exacerbation est estimée à environ 56-58 %. Les lésions de la moelle épinière et du cerveau sont considérées comme un facteur défavorable au pronostic. [ 13 ]
La périartérite nodulaire d'origine génétique de l'enfant est complètement guérie dans environ un cas sur deux. Chez 30 % des enfants, la maladie présente une disparition persistante des symptômes malgré un traitement médicamenteux constant. La mortalité dans la petite enfance est de 4 %: le décès est dû à des lésions des structures cérébrales et des nerfs crâniens. [ 14 ]
Même avec une évolution favorable, la périartérite noueuse nécessite une surveillance rhumatologique régulière. [ 15 ] Pour éviter les rechutes, le patient doit éviter les maladies infectieuses, les changements brusques de température et toute automédication. Dans certains cas, les rechutes peuvent être provoquées par une grossesse ou un avortement.

