Expert médical de l'article
Nouvelles publications
Mélanome
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
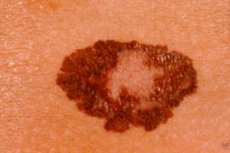
Le mélanome est une tumeur cutanée maligne qui se développe à partir des mélanocytes - des cellules qui migrent au début de la période embryonnaire du neuroectoderme vers la peau, les yeux, les voies respiratoires et les intestins.
Les mélanocytes sont capables de former des « nids » particuliers de cellules présentant différents degrés de différenciation. À l'extérieur, ces amas de mélanocytes apparaissent sous forme de nævus (taches de naissance). Le mélanome a été décrit pour la première fois en 1806 par René Laennec.
Épidémiologie
Le taux d'incidence, toutes tranches d'âge confondues, est actuellement d'environ 14 cas pour 100 000 habitants par an. Parallèlement, selon les estimations de l'Institut national du cancer, la probabilité de développer la maladie chez la population blanche des États-Unis est de 1 pour 100. Chez les personnes noires, cette tumeur est extrêmement rare; son risque pour cette catégorie n'est donc pas déterminé.
Le mélanome est extrêmement rare chez l'enfant: son incidence est d'environ 1 % des cas, toutes tranches d'âge confondues. Son incidence augmente avec l'âge. Cependant, on distingue deux pics d'incidence chez l'enfant: entre 5 et 7 ans et entre 11 et 15 ans.
Causes mélanomes
Dans le développement du mélanome, on distingue deux principaux facteurs prédisposants: les traumatismes et l'exposition au soleil. Ces deux types d'impacts provoquent une dégénérescence maligne des éléments cutanés. Il est donc nécessaire d'éliminer les nævus des zones les plus exposées aux traumatismes liés aux vêtements et aux chaussures, et d'éviter les expositions excessives au soleil et aux solariums.
D'autres facteurs prédisposant au développement de néoplasmes cutanés malins sont la race blanche (plus la peau est claire, plus le risque est élevé), des antécédents familiaux de cette tumeur, la présence d'un grand nombre de nævus sur la peau et, pour les adultes, l'âge inférieur à 45 ans. Des doses d'insolation courtes mais intenses sont plus dangereuses pour le mélanome qu'une insolation constante.
À titre préventif, le plus efficace est de réduire le temps passé en plein soleil et de porter des chapeaux et des vêtements qui couvrent la peau autant que possible; les crèmes solaires sont moins efficaces.
Symptômes mélanomes
Dans 70 % des cas, le mélanome se développe à partir de nævus, dans 30 % des cas, sur des zones cutanées « propres ». La tumeur peut se localiser n'importe où sur le corps. Le plus souvent (50 % des cas), elle apparaît sur la peau des extrémités, un peu moins souvent (35 %), sur le tronc et, plus rarement (25 %), sur la tête et le cou.
À quoi ressemble le mélanome?
- Propagation superficielle: se développe à partir d'un nævus existant et présente une croissance lente sur plusieurs années. Il s'agit de la forme la plus courante de tumeur maligne.
- Un nodule est un nodule cutané lâche. Il s'ulcère souvent et se développe rapidement. Il arrive en deuxième position en termes de fréquence après l'extension superficielle.
- Lentigo malin (tache de rousseur mélanique de Hutchinson) – semblable à une extension superficielle, typique des personnes âgées. Généralement localisé sur le visage.
- Lentigo périphérique: affecte la paume des mains et la plante des pieds, et peut être localisé sur le lit de l'ongle. Plus fréquent chez les personnes de couleur. Le pronostic est généralement défavorable, car la tumeur peut rester non diagnostiquée jusqu'à ce qu'elle atteigne une taille significative.
Il existe trois signes précoces et quatre signes tardifs du mélanome.
Premiers signes:
- taux de croissance élevés;
- prolifération d'une des zones de la peau avec sa déformation:
- ulcération et saignement spontané.
Signes tardifs:
- l'apparition de satellites (ensemencements tumoraux intradermiques) autour de la tumeur primaire:
- hypertrophie des ganglions lymphatiques régionaux (en cas de lésions métastatiques);
- intoxication tumorale;
- visualisation de métastases à distance à l'aide de méthodes instrumentales.
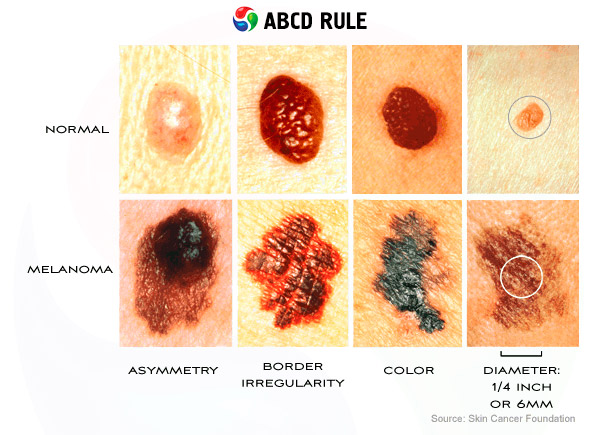
Dans les pays anglophones, l'acronyme ABCD est utilisé pour rappeler les signes d'un néoplasme:
- A (Asymétrie) – asymétrie de forme et de répartition pigmentaire. La lettre « A » signifie également que l'aspect de la tumeur doit être évalué.
- B (Bordures) - les bords du cancer ont souvent une forme irrégulière en forme d'étoile et saignent (Saignement).
- C (Changement) - si l'une des caractéristiques change, la tache de naissance doit être examinée pour détecter une malignité.
- D (Diamètre) - le diamètre de la plupart des mélanomes est supérieur à 6 mm, bien que des néoplasmes plus petits soient également possibles.
Le mélanome se caractérise par des métastases lymphogènes, principalement localisées au niveau des ganglions lymphatiques régionaux, et des métastases hématogènes, localisées au niveau des poumons, du cerveau et d'autres organes. Le risque de métastases augmente avec l'épaisseur de la tumeur et la profondeur de son invasion du derme et du tissu sous-cutané.
Où est-ce que ça fait mal?
Étapes
Lors de l'évaluation de la tumeur primitive, la profondeur de l'invasion cancéreuse dans la peau et les tissus sous-jacents est importante. En pratique clinique, la classification de Clark (Clark, 1969) est utilisée, qui prévoit cinq degrés d'invasion.
- Invasion de Clark de grade I (mélanome in situ) - le cancer est situé dans l'épithélium sans pénétrer la membrane basale.
- Invasion de Clark de grade II: le néoplasme pénètre la membrane basale et se propage dans la couche papillaire du derme.
- Invasion de grade III de Clark - le cancer se propage dans la couche papillaire du derme, les cellules tumorales s'accumulant à la frontière des couches papillaire et réticulaire sans pénétrer dans cette dernière.
- Invasion de grade IV de Clark: le néoplasme se propage dans la couche réticulaire du derme.
- Invasion de Clark de grade V: le cancer se propage à la graisse sous-cutanée et à d’autres structures.
Breslow (1970) a proposé d'évaluer la profondeur de pénétration du mélanome dans la peau et les tissus sous-jacents par l'épaisseur de la tumeur retirée. Les deux principes (Clark et Breslow) sont combinés dans la classification proposée par l'American Joint Committee on Cancer Classification (AJCCS) (il est toutefois recommandé de privilégier les critères de Breslow).
- Stade Ia - l'épaisseur est de 0,75 mm et/ou le degré d'invasion selon Clark II (pT1), les métastases régionales (N0) et distantes (M0) sont absentes.
- Stade Ib - épaisseur de 0,76 à 1,50 mm et/ou degré d'invasion selon Clark III (pT2): N0. M0.
- Stade IIa - épaisseur 1,51-4,00 mm et/ou degré d'invasion selon Clark IV (pT3). N0. M0.
- Stade IIb - épaisseur supérieure à 4,00 mm et/ou degré d'invasion selon Clark V (pT4); N0, MO.
- Stade III - métastases aux ganglions lymphatiques régionaux ou métastases en transit (satellites); tout pT, N1 ou N2, MO.
- Stade IV - métastases à distance: tout pT. tout N. Ml.
Formes
Il existe quatre types de formations pigmentées sur la peau.
- Non dangereux pour le mélanome: vrai nævus pigmenté, nævus intradermique, papillomes, verrues, nævus pileux.
- Mélanocarcinome: nævus borderline, nævus bleu, nævus pigmenté géant.
- À la frontière de la malignité: juvénile (naevus mixte, naevus de Spitz) - ne métastase pas, mais a tendance à récidiver.
- Tumeur maligne - mélanome.
 [ 17 ]
[ 17 ]
Diagnostics mélanomes
L'un des critères diagnostiques est l'interdiction catégorique de l'aspiration et de la biopsie incisionnelle (exérèse partielle de la tumeur ou d'un nævus suspect). Une telle intervention favorise la croissance et le métagazage intensifs de la tumeur. En cas de mélanome, seule une exérèse complète dans des tissus sains, suivie d'un examen histologique, est autorisée. La thermographie est une méthode préopératoire permettant d'évaluer la malignité d'une tumeur cutanée. En présence d'une tumeur ulcérée et hémorragique, il est possible de réaliser une empreinte de sa surface, suivie d'un examen cytologique.
Le diagnostic d’éventuelles métastases lymphogènes et hématogènes repose sur le plan d’examen standard d’un patient oncologique.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ]
Tests diagnostiques obligatoires
- Examen physique complet avec évaluation de l'état local
- Test sanguin clinique
- Analyse d'urine clinique
- Biochimie sanguine (électrolytes, protéines totales, tests de la fonction hépatique, créatinine, urée, lactate déshydrogénase, phosphatase alcaline, métabolisme phosphore-calcium)
- Coagulographie
- Thermographie
- Échographie de la zone affectée Échographie des organes abdominaux et de l'espace rétropéritonéal
- Radiographie des organes thoraciques en cinq projections (rachidienne, deux latérales, deux obliques)
- ECG
- La dernière étape est la vérification histologique du diagnostic. Il est possible de réaliser des empreintes à partir de la préparation pour l'examen cytologique.
 [ 22 ]
[ 22 ]
Tests diagnostiques supplémentaires
- En présence d'une tumeur hémorragique ulcérée - examen cytologique de l'empreinte de la surface de la tumeur
- Si des métastases pulmonaires sont suspectées - TDM des organes thoraciques
- Si des métastases dans la cavité abdominale sont suspectées - échographie, scanner de la cavité abdominale
- Si des métastases cérébrales sont suspectées - EchoEG et TDM du cerveau
Qu'est-ce qu'il faut examiner?
Comment examiner?
Diagnostic différentiel
Le diagnostic différentiel entre le mélanome et les éléments non malins sur la peau d'un enfant est souvent difficile. Les critères diagnostiques peuvent inclure la croissance rapide caractéristique de ce type de cancer, dépassant la croissance de l'enfant, la forme irrégulière ou irrégulière des bords de la tumeur, les saignements fréquents et une modification de la couleur du nævus lorsqu'il dégénère en néoplasie maligne. La variabilité de la couleur de cette tumeur complique également le diagnostic. Outre le brun typique, sa surface peut présenter des nuances de bleu, de gris, de rose, de rouge ou de blanc.
Qui contacter?
Traitement mélanomes
La principale méthode de traitement est l'ablation chirurgicale radicale du mélanome: excision du fascia dans les tissus sains avec une réserve importante de peau intacte en périphérie tumorale. La réserve de tissus sains en périphérie est choisie en fonction de l'épaisseur de la tumeur: néoplasie intraépithéliale: 5 mm; jusqu'à 1 cm d'épaisseur: 10 mm; plus de 1 cm d'épaisseur: 20 mm. Lors du diagnostic de ganglions lymphatiques régionaux atteints de métastases, un curage ganglionnaire est réalisé simultanément à l'ablation de la tumeur primitive.
Traitement conservateur
Le mélanome est considéré comme l'une des tumeurs les plus résistantes à la chimioradiothérapie. Cependant, un traitement conservateur est utilisé pour les métastases de cette tumeur à des fins palliatives. Ces dernières années, des résultats encourageants ont été obtenus avec l'utilisation de préparations d'interféron aux stades III-IV de la tumeur.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Tactiques par rapport aux formations
Toute formation cutanée suspecte de mélanome, ainsi que les nævus, en présence d'au moins un des signes de malignité mentionnés ci-dessus, doivent être retirés au scalpel dans les tissus sains jusqu'au fascia, puis examinés histologiquement. La chirurgie par cryolaser est applicable aux nævus non altérés, à des fins esthétiques ou lorsqu'ils sont localisés dans des zones potentiellement lésées et/ou fortement exposées au soleil sur des zones cutanées ouvertes.
Prévoir
Le pronostic du mélanome s'aggrave progressivement en fonction du degré d'invasion et du stade de la tumeur. La profondeur de l'invasion influence le taux de survie à 10 ans comme suit: stade I: la survie approche 100 %, stade II: 93 %, stade III: 90 %, stade IV: 67 %, stade V: 26 %. La dépendance du taux de survie à 10 ans au stade de la maladie est la suivante: au stade I, jusqu'à 90 % des patients survivent, au stade II: jusqu'à 70 %, au stade III, selon diverses estimations, entre 20 et 40 %, et au stade IV, le pronostic est fatal. Selon la localisation, on distingue des groupes de pronostic favorable (tête et cou), défavorable (tronc) et incertain (membres). On peut considérer que les localisations distales sont associées à un meilleur pronostic que les localisations proximales et centrales. Un mélanome sur une zone cutanée habituellement couverte par les vêtements indique un pronostic moins favorable.

