Expert médical de l'article
Nouvelles publications
Callosités sanglantes sur les pieds et les mains
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
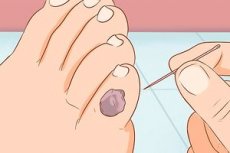
Les callosités sont des lésions cutanées causées par une friction et une pression simultanées, et un cal sanguinolent ou sanglant fait référence à des callosités humides avec formation d'une cloque (ampoule ou bulle) contenant du liquide et du sang.
Causes callosité sanguinolente
Les principales causes d'apparition d'ampoules sanglantes aux pieds sont dues à des chaussures mal choisies: trop serrées, comprimant les orteils ou le talon, avec un dos rugueux et des coutures intérieures, ou mal ajustées, le pied bougeant à l'intérieur de la chaussure lors de la marche. L'apparition de telles ampoules sous les gros orteils est provoquée par des talons hauts. [ 1 ]
De plus, une activité physique accrue, qui augmente la friction cutanée, peut également entraîner la formation de cloques. Cela concerne en premier lieu les callosités humides du talon.
Ainsi, une ampoule sanglante au talon peut apparaître chez les coureurs: la tension dans les muscles du mollet transfère une tension supplémentaire au tendon d'Achille, qui tire l'os du talon du pied vers le haut plus fortement et plus rapidement (ce qui entraîne une augmentation du frottement de la peau qui le recouvre).
Des callosités sanglantes sur les mains apparaissent lors du travail avec des outils ou lors d'activités sportives avec des équipements, qui s'accompagnent de frottements répétés (frictionnels) et de pressions mécaniques sur la peau des paumes et/ou des doigts. [ 2 ]
Facteurs de risque
Outre des chaussures inadaptées (ou neuves, pas encore rodées) et des charges excessives, les facteurs de risque d'irritation de la peau des pieds, des talons ou des orteils – avec apparition d'ampoules et de callosités sanglantes – comprennent une transpiration accrue des pieds (la peau humide est blessée plus rapidement, car une transpiration accrue augmente la friction) et diverses modifications pathologiques des structures anatomiques des pieds, qui entraînent des perturbations du mouvement du pied, c'est-à-dire de sa biomécanique normale. [ 3 ]
Cela fait référence à la présence de pieds plats, d'hallux valgus, de déformation de Haglund (une excroissance osseuse et cartilagineuse à l'arrière du talon), d'orteil de Morton (lorsque le deuxième orteil est plus long que le gros orteil), de mauvaise cicatrisation d'une ancienne fracture, etc.
L'apparition fréquente de cloques sanglantes sous le premier orteil peut être le résultat d'une limitation fonctionnelle des articulations des gros orteils (hallux limitus), connue des orthopédistes, qui réduit leur souplesse lors des mouvements et augmente la pression mécanique sur les tissus mous.
L’excès de poids augmente également considérablement la pression sur les pieds.
Pathogénèse
Lors de la marche, la peau du pied est soumise à des pressions, des frottements et des cisaillements, ce qui peut entraîner à terme des lésions cutanées sous forme d'ampoules.
Les cloques de friction sont causées par une contrainte de cisaillement excessive entre la couche basale (la plus basse) de la peau et la couche cornée (la plus haute). Les couches cutanées proches de la couche épineuse de l'épiderme (stratum spinosum) sont les plus sensibles au cisaillement. Lorsque cette couche se sépare du tissu sous-jacent, du plasma (un liquide clair) se diffuse hors des cellules. Il s'agit d'une vésicule cornée courante. [ 4 ]
La pathogénèse des ampoules de sang est liée au fait que, lorsque la peau du pied entre en contact avec les chaussures, une force de cisaillement se produit. Celle-ci, se répétant cycliquement pendant la marche, affecte les couches profondes du derme et endommage leurs cellules. Lorsque les tissus des zones de frottement accru du pied – articulations des doigts, protubérances osseuses de l'arrière du talon, coussinets métatarsiens – ne peuvent plus résister à la force de frottement et de pression, des ruptures microscopiques (séparation des cellules cutanées) apparaissent dans la couche basale du derme, entraînant la formation d'un espace où l'exsudat s'accumule.
La présence de sang - un cal sanglant - indique que la pression a conduit à une violation de l'intégrité des petits vaisseaux sanguins et des anastomoses veineuses des couches papillaires et réticulaires du derme, le sang est entré dans l'épiderme (colorant ses cellules en raison d'une hémorragie locale) et est sorti dans la cavité de la cloque, où il s'est mélangé à l'exsudat normal.
Symptômes callosité sanguinolente
Les premiers signes, ou plutôt les signes précurseurs d'une ampoule, sont une zone de peau rouge et chaude au toucher au niveau de la zone frottée (sur la jambe ou sur les mains).
Les principaux symptômes d’une ampoule de sang sont un gonflement localisé, une douleur, une accumulation de liquide entre les couches de la peau et l’apparition d’une ampoule remplie de sang.
Conséquences et complications
Les conséquences d'une rupture de cloque ou d'une tentative de perforation sont une infection par des bactéries cutanées obligatoires courantes, comme les staphylocoques, ainsi que par d'autres microbes présents dans l'environnement. Le développement de l'infection se manifeste par la propagation d'une hyperémie et d'un œdème (gonflement) accru de la peau et du tissu sous-cutané autour du cal, dont la rougeur et la douleur s'intensifient.
Les complications de l'infection entraînent une inflammation purulente. Chez les personnes diabétiques, cela peut entraîner une gangrène et, chez les personnes immunodéprimées, le développement d'une septicémie.
Diagnostics callosité sanguinolente
Le diagnostic se limite à l’examen physique du membre, car une ampoule sanglante est un diagnostic clinique.
Diagnostic différentiel
Le diagnostic différentiel comprend l'érythrodysesthésie palmo-plantaire ( syndrome palmo-plantaire ), qui est un effet secondaire de certains médicaments cytostatiques utilisés dans la chimiothérapie anticancéreuse; la dermatose hémorragique bulleuse induite par l'héparine ou la pemphigoïde bulleuse.
Qui contacter?
Traitement callosité sanguinolente
Le traitement le plus adapté pour une ampoule de sang est de la laisser cicatriser pendant quelques semaines: la vésicule est maintenue dans des conditions stériles, le liquide se résorbe progressivement, la mitose se produit avec la formation de nouvelles cellules cutanées, et l'enveloppe de la vésicule se dessèche progressivement avant de tomber. Pendant cette période de cicatrisation, il est nécessaire de la protéger avec un pansement hydrocolloïde spécial (Compeed, Reliance, Alpe, Corn Milplast, Septona, etc.).
Pour réduire la douleur, il est recommandé d’appliquer de la glace sur le cor ou de prendre des analgésiques tels que l’ibuprofène ou d’autres anti-inflammatoires non stéroïdiens à effet analgésique.
Si, comme cela arrive souvent, l'ampoule éclate spontanément, sa coque ne doit jamais être retirée, car la guérison en dessous se produit plus rapidement et sans complications.
Les avis sur la perforation d'une ampoule sanglante, lorsqu'elle gêne la marche, sont diamétralement opposés. Certains médecins considèrent que tenter de l'ouvrir est une procédure risquée en raison du risque d'infection et conseillent donc de consulter un médecin.
Si vous décidez de soulager la douleur d'une ampoule en la perforant, vous devez le faire avec une aiguille de seringue stérile, horizontalement au fond de l'ampoule (sans toucher la peau endommagée), en traitant préalablement sa surface avec de l'alcool médical ou de la vodka, puis avec le même alcool ou de la teinture alcoolique de propolis. Le cal est recouvert par le dessus d'un pansement stérile, ou mieux encore, d'un pansement bactéricide ou colloïdal.
Au moindre signe d'inflammation, la cloque sanglante est lubrifiée avec des pommades telles que la tétracycline, le Levomekol (Levosin), la Baneocin, l'Oflokain ou une autre pommade avec un antibiotique, ainsi qu'une pommade ou une crème avec du sulfathiazole d'argent (Sulfargin, Argosulfan, etc.).
La prévention
Pour éviter de vous frotter les pieds jusqu'à l'apparition d'ampoules sanglantes, vos chaussures doivent être à votre taille, et cela ne concerne pas seulement leur pointure et leur largeur. Pour en savoir plus, consultez la publication « Comment bien choisir ses chaussures ».
De plus, dans n'importe quel salon orthopédique, vous pouvez acheter des autocollants spéciaux en silicone pour l'arrière des chaussures afin de protéger le talon des forts frottements de la peau du tendon d'Achille et de la formation d'ampoules et de callosités sanglantes.
Si vos pieds transpirent beaucoup, des remèdes efficaces contre la transpiration des pieds vous aideront.
Et encore une chose: si des callosités, y compris sanglantes, apparaissent très souvent, quelles que soient les chaussures que vous portez, consultez un orthopédiste ou un podologue qui identifiera le problème et vous aidera à le résoudre.
Et pour éviter les ampoules sanglantes sur vos mains lorsque vous commencez à travailler avec des outils, il vous suffit de mettre des gants.
Prévoir
Un cal sanguinolent guérit en un mois ou un peu plus longtemps, le pronostic est donc bon. Cependant, il est possible qu'avec le temps, une zone d'hyperkératose (kératinisation accrue) apparaisse à cet endroit, avec la formation d'un autre cal cutané, cette fois sec.

