Expert médical de l'article
Nouvelles publications
Causes et pathogénie de la pleuropneumonie
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
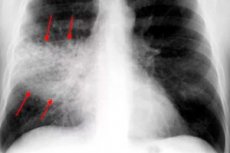
La pneumonie bactérienne lobaire, ou pneumonie focale non segmentaire, ou inflammation croupeuse aiguë des lobes du poumon, affectant une partie de sa membrane séreuse (plèvre) peut être diagnostiquée comme une pleuropneumonie, bien que cette définition ne soit pas incluse dans la classe CIM-10 des maladies du système respiratoire.
Évidemment, cela est dû au fait que la pleurésie – sèche ou avec épanchement pleural – est le plus souvent considérée comme une conséquence, c’est-à-dire une complication de la pneumonie streptococcique et staphylococcique, qui survient, bien que pas toujours, mais au moins dans trois ou quatre cas sur dix.
Causes
La pneumonie est causée par une infection, et la cause la plus fréquente de pleuropneumonie (pneumonie lobaire) a toujours été et est toujours considérée comme le pneumocoque Streptococcus pneumoniae - un streptocoque α-hémolytique, un anaérobie (qui fait partie du microbiote nasopharyngé chez les personnes en bonne santé).
Des études cliniques ont identifié d’autres causes de pleuropneumonie, notamment des agents pathogènes tels que:
- gamma-protéobactérie Klebsiella pneumoniae (bacille de Friedlander);
- souches encapsulées et non encapsulées d’Haemophilus influenzae (bacilles de Pfeiffer) – une bactérie commensale des voies respiratoires supérieures;
- SARM – Staphylococcus aureus résistant à la méthicilline (staphylocoque doré), qui provoque une pneumonie à épanchement pleural;
- Streptococcus pyogenes, un streptocoque β-hémolytique du groupe A, présent sur la muqueuse du pharynx;
- Pseudomonas aeruginosa (bacille du pus bleu), qui provoque une pneumonie nosocomiale (acquise à l’hôpital);
Parmi les infections plus rares, les pneumologues citent le bacille Gram négatif aquatique non sporulé Legionella pneumophila, dont l'inhalation peut provoquer une pneumonie grave (avec un taux de mortalité allant jusqu'à 7-8 %), ainsi que la pneumonie à Mycoplasma. La bactérie M. pneumoniae, propagée par les gouttelettes en suspension dans l'air et par contact, provoque généralement des infections respiratoires bénignes, la plus fréquente étant la trachéobronchite. Cependant, la pratique montre que chez les patients pédiatriques, M. pneumoniae joue un rôle dans le développement de la pneumonie communautaire (jusqu'à 56-59 % des cas chez les enfants de quatre à six ans).
La pleuropneumonie peut être la conséquence d'invasions parasitaires importantes, notamment d'ascaridiose chez l'enfant. À lire également: Causes de pneumonie aiguë chez l'enfant
Facteurs de risque
Les facteurs prédisposant au développement de la pleuropneumonie sont les mêmes que pour toute pneumonie et comprennent:
- portage asymptomatique de bactéries, en particulier de pneumocoques Streptococcus pneumoniae (enregistré dans différentes parties du monde à des niveaux allant de 13 % à 87 %);
- complications infectieuses et inflammatoires après la grippe;
- maladies chroniques des voies respiratoires supérieures et inférieures, en particulier infections respiratoires aiguës, trachéites et bronchites;
- dépendance au tabac et à l'alcool;
- diminution temporaire de l’immunité et états d’immunodéficience persistants;
- alitement prolongé (ou allongé forcé dans certaines conditions), entraînant une détérioration de la ventilation pulmonaire;
- fibroses héréditaires et auto-immunes associées à la sclérodermie systémique, au lupus érythémateux, à la mucoviscidose.
Les facteurs de risque de pneumonie nosocomiale comprennent l’utilisation d’anesthésie par inhalation (lors d’interventions chirurgicales), l’intubation trachéale et la ventilation artificielle.
Pathogénèse
Comme on le sait, les éléments structurels des poumons sont des lobes constitués de segments, dont le tissu est constitué de lobules. Les lobes pulmonaires sont entourés extérieurement d'une fine membrane de tissu conjonctif (séreux): la plèvre viscérale, qui s'étend également dans les espaces entre les lobes. La cavité pleurale (formée par les feuillets pleuraux – pariétal et viscéral) contient du liquide pleural (généralement 10 à 20 ml), facilitant la circulation entre les poumons et la paroi thoracique.
Les voies respiratoires inférieures ne sont pas stériles: elles sont constamment exposées aux micro-organismes pathogènes. La pathogenèse de l'inflammation qu'elles provoquent est liée à l'invasion et à la propagation des bactéries susmentionnées dans le parenchyme pulmonaire au niveau alvéolaire, ainsi qu'à la réponse des cellules immunitaires de l'organisme à cette invasion.
Les macrophages alvéolaires du tissu pulmonaire sont censés engloutir et détruire les agents pathogènes, mais les bactéries sont capables de surmonter cette défense et commencent à se multiplier.
Par exemple, la pneumolysine, une toxine pneumococcique, est une enzyme libérée par les microbes qui se lie au cholestérol dans la membrane cytoplasmique des cellules pulmonaires pour former des pores – de grandes structures oligomériques en arc et en anneau qui endommagent la membrane cellulaire (rendant ainsi le contenu cellulaire accessible aux bactéries). La réponse inflammatoire est due à la liaison de la toxine aux récepteurs TLR4, et les effets pro-apoptotiques résultent de la stimulation de l'activité de médiateurs inflammatoires tels que le TNF-α, l'IL-1β, l'IL-8, le G-CSF et les prostaglandines.
L'effet de la bactérie Legionella pneumophila se concentre sur l'apoptose des macrophages alvéolaires dans les acini et les bronchioles respiratoires des poumons humains.
Dans le cas de la pleuropneumonie, l'inflammation s'accompagne de l'apparition d'un exsudat contenant de la fibrine et d'une infiltration ultérieure de zones individuelles ou de l'ensemble du tissu du lobe affecté du poumon, ce qui conduit à ses modifications structurelles - compactage homogène.
Épidémiologie
Bien que l'incidence de la pneumonie aux États-Unis et au Canada dépasse les 5 millions de cas par an, 80 % des nouveaux cas sont considérés comme ambulatoires, et la pneumonie bactérienne lobaire, ou pleuropneumonie, est diagnostiquée chez 12 patients sur mille, le plus souvent des hommes. Le risque de décès dans les cas graves est estimé par les statistiques des CDC entre 7,3 % et 11,6 % (13,4 % dans les pays d'Amérique latine).
Selon l'European Respiratory Journal, jusqu'à 12,5 % des pneumonies nosocomiales sont causées par Staphylococcus aureus: chez les adultes, le taux est généralement de 5,15 à 7,06 cas pour mille personnes par an, mais chez les moins de 4 ans et les plus de 60 ans, il est supérieur à 12 cas pour mille. Le taux de mortalité en Europe est de 9 %.


 [
[