Expert médical de l'article
Nouvelles publications
Types et stades de la streptodermie chez l'enfant
Dernière revue: 07.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
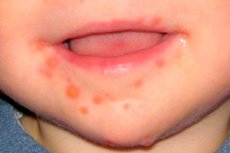
La streptodermie infantile présente plusieurs caractéristiques. Il s'agit d'une maladie cutanée d'origine bactérienne, caractérisée par l'apparition d'une éruption cutanée pouvant évoluer en plaies suintantes et suppurer. Dans les cas particulièrement graves, des ulcères et des érosions peuvent apparaître à la surface de la peau. [ 1 ] Le traitement est long. La principale méthode de traitement est l'antibiothérapie. Dès l'apparition des premiers signes, il est nécessaire de consulter un médecin au plus vite, qui choisira le traitement optimal. [ 2 ] Plus le traitement est précoce, plus les chances de guérison complète sont grandes.
Streptodermie chez les enfants sur la tête, le visage, le menton, derrière l'oreille
La streptodermie est assez fréquente chez les enfants et peut être localisée presque partout: sur la tête, sur le visage, sur le menton, derrière l’oreille. [ 3 ] Afin de se débarrasser de la maladie, un traitement approprié est nécessaire. La streptodermie étant une maladie d’origine bactérienne, le traitement repose sur une antibiothérapie.
Étant donné qu'une maladie bactérienne ne peut se développer que dans un contexte d'immunité réduite et de microflore perturbée, une immunocorrection peut s'avérer nécessaire. Pour cela, il est nécessaire de consulter un immunologiste, de se soumettre à un examen et, si nécessaire, de prescrire un traitement approprié. Il est déconseillé de prescrire soi-même des médicaments pour le système immunitaire: il est essentiel d'examiner l'état immunitaire de la personne et, en fonction des principaux indicateurs immunologiques, de choisir le traitement approprié.
Il est important de prendre en compte qu'un mauvais choix de remède peut avoir de graves effets indésirables. Une immunité excessive et élevée est aussi néfaste qu'une immunité réduite. Avec une immunité accrue, une agression auto-immune se développe, dans laquelle des complexes immuns et des anticorps attaquent les cellules et les tissus de l'organisme, provoquant des réactions destructrices correspondantes. Le lupus érythémateux disséminé, les rhumatismes, l'arthrite et diverses maladies du sang sont des exemples de maladies auto-immunes. [ 4 ], [ 5 ] Avec une immunité accrue, le risque de développer une leucémie et des tumeurs malignes augmente considérablement.
Il est également nécessaire de normaliser la microflore, car une diminution de la résistance à la colonisation et des propriétés protectrices des muqueuses contribue également à la progression de la maladie et au développement de rechutes. Un traitement complexe est souvent prescrit: antibiothérapie, antifongiques, immunomodulateurs, probiotiques.
Streptodermie dans le nez, sous le nez
L'apparition d'une streptodermie n'importe où, même dans le nez ou sous le nez, est le signe d'une infection bactérienne, ou plus précisément streptococcique. Le seul traitement d'une infection bactérienne est l'antibiothérapie, administrée selon un schéma thérapeutique spécifique. On utilise des traitements locaux et systémiques (médicaments administrés par voie orale).
Bien que le choix d'un antibiotique dépende de plusieurs facteurs, dont le nombre de micro-organismes détectés, il est préférable d'opter pour des antibiotiques à spectre étroit. Ces antibiotiques ciblent spécifiquement l'infection streptococcique, responsable de la streptodermie.
Mais il existe parfois des cas d'infection combinée (infection mixte), dans lesquels une autre infection rejoint l'infection streptococcique, qui est la principale. Il peut s'agir de n'importe quel micro-organisme, à Gram positif comme à Gram négatif. [ 6 ] Par conséquent, il est recommandé d'effectuer au préalable une analyse préliminaire de sensibilité aux antibiotiques. Si, en plus de l'infection streptococcique, une autre microflore est présente en quantités pathologiques, des agents universels sont prescrits qui agissent sans tenir compte des spécificités de la microflore. Il s'agit souvent d'antibiotiques à large spectre (ils peuvent avoir des effets à la fois bactériostatiques et bactéricides).
Streptodermie dans la bouche
Les cas de streptodermie buccale sont rares, mais ne sont pas exclus. Cela indique souvent une immunité réduite et des troubles de la microflore: dysbactériose, dysbiose. Un état similaire peut être observé chez les nourrissons dont l'immunité n'est pas encore complètement formée, la microflore étant en cours de formation. [ 7 ] Ce phénomène est également observé chez les enfants affaiblis, souvent malades, ayant été en contact avec des enfants malades, ainsi qu'après une antibiothérapie, une maladie infectieuse ou une maladie somatique grave.
Le traitement principal repose sur l'utilisation d'agents antibactériens locaux pour l'irrigation buccale: miramistine, stop-angine, néomycine, Bioporox, Ingalipt, solution de Lugol, etc. Les antibiotiques sont obligatoirement prescrits par voie interne. Les antibiotiques à spectre étroit sont choisis après identification précise de l'agent causal de la maladie (il a été confirmé qu'il s'agit bien d'une streptodermie causée par une infection streptococcique, une infection complexe ou une infection mixte a été exclue). Cela est dû au fait que les antibiotiques à spectre étroit agissent de manière ciblée sur les bactéries, les tuent et soulagent le processus inflammatoire. Ils agissent précisément sur le micro-organisme responsable de la maladie. En revanche, si la cause est un autre micro-organisme, ou un complexe de micro-organismes, l'antibiotique sera inefficace. Le problème est qu'un tel traitement non seulement ne donnera aucun résultat, mais entraînera également des effets secondaires, alourdissant la charge sur l'organisme d'un enfant déjà affaibli. Par conséquent, avant de prescrire un traitement, vous devez consulter un médecin et subir un examen bactériologique avec une analyse de la sensibilité aux antibiotiques des souches isolées de micro-organismes.
Streptodermie sur les lèvres
L'apparition de streptodermie sur les lèvres d'un enfant est l'un des principaux signes d'affaiblissement immunitaire. On l'observe le plus souvent après une antibiothérapie, une longue maladie, un rhume, une infection, une maladie somatique ou une intervention chirurgicale. On l'observe souvent après la sortie de l'hôpital ou de l'hôpital de jour, car l'enfant pourrait avoir contracté une infection nosocomiale.
Souvent, lorsque la streptodermie apparaît sur les lèvres des enfants, l'antibiothérapie standard ne suffit pas. Un traitement complémentaire peut être nécessaire. Par exemple, lors de l'utilisation de certains médicaments, des médicaments supplémentaires peuvent être nécessaires, tels que:
- prébiotiques (médicaments contenant des composants et des métabolites qui stimulent la croissance et la reproduction de la microflore normale de l'enfant);
- probiotiques (médicaments visant à restaurer une microflore normale),
- hépatoprotecteurs (médicaments qui protègent le foie des effets indésirables des médicaments);
- uroprotecteurs (médicaments visant à protéger les reins et les voies urinaires).
Dans les cas particulièrement graves, un traitement complexe associe des antifongiques et des antibiotiques. Le schéma thérapeutique peut également inclure des immunomodulateurs (immunostimulants), des probiotiques, des prébiotiques et des agents symptomatiques. Cependant, ces prescriptions ne doivent être effectuées que par un médecin possédant les qualifications appropriées (immunologiste, bactériologiste).
Streptodermie dans les yeux des enfants
Chez l'enfant, la streptodermie peut également apparaître au niveau des yeux. Elle est particulièrement fréquente chez les nourrissons, ainsi que chez les enfants affaiblis et souvent malades, ou ayant récemment souffert de maladies infectieuses et somatiques graves. Les facteurs de risque doivent également être pris en compte. Si un enfant souffre de maladies oculaires chroniques ou de maladies ophtalmologiques fréquentes, il est automatiquement à risque. Le groupe à risque de streptodermie oculaire comprend notamment les enfants ayant des antécédents de blessures ou d'interventions chirurgicales oculaires. Les facteurs de risque incluent divers foyers d'infection (infection virale persistante, parasites, acariens, mycose). Cela est dû au fait que tous ces micro-organismes peuvent pénétrer dans l'œil et y provoquer un processus inflammatoire et purulent. La streptodermie oculaire peut se développer chez les enfants porteurs de lentilles, car le contact entre l'œil et la lentille crée un environnement sans oxygène propice à la reproduction des micro-organismes. Le streptocoque se développe alors, ce qui entraîne le développement de la streptodermie. [ 8 ]
La streptodermie oculaire peut également se développer chez les nouveau-nés, car leur microflore n'est pas encore complètement formée. Il faut également tenir compte du fait que l'œil du nouveau-né est en phase d'adaptation à de nouvelles conditions, subit un stress accru et, par conséquent, le risque de contracter une infection bactérienne augmente considérablement.
Les facteurs prédisposants comprennent toutes les maladies dans lesquelles le contexte biochimique et hormonal est perturbé et l’immunité est réduite.
Streptodermie sur le corps de l'enfant
La streptodermie peut être observée chez l'enfant à presque tout âge. Elle touche aussi bien les nouveau-nés que les enfants d'âge scolaire et les adolescents. Sans traitement, la streptodermie progresse rapidement et peut se transformer en ulcères et érosions persistants. Le traitement doit donc être instauré le plus tôt possible.
La streptodermie est une maladie bactérienne causée par des bactéries du genre Streptococcus. Le plus souvent, il s'agit du pyodermite streptococcique, qui affecte la peau. Le processus bactérien entraîne le développement d'un processus infectieux et inflammatoire. La diminution de l'immunité peut être considérée comme le principal mécanisme contribuant à la formation d'un processus inflammatoire et infectieux. Par conséquent, une diminution de l'immunité entraîne inévitablement une perturbation de la microflore. L'activité des mécanismes de protection et de compensation diminue, et des déséquilibres hormonaux apparaissent. [ 9 ]
Ce processus est soutenu par le développement et le maintien actif du processus inflammatoire: des éléments cellulaires, des cellules immunocompétentes, migrent activement vers le site de l'infection, activant ainsi l'immunité locale. Durant cette période, la température corporelle peut augmenter.
Le traitement principal de la streptodermie est l'antibiothérapie. Le médicament doit être choisi exclusivement par un médecin, en fonction non seulement du tableau clinique, mais aussi des résultats des analyses de laboratoire. Le traitement dure généralement au moins 10 à 15 jours. Il ne faut en aucun cas l'interrompre prématurément, même en l'absence de symptômes. Cela peut entraîner une rechute et une résistance de la microflore. Chez l'enfant, la streptodermie nécessite souvent un traitement complémentaire: probiotiques, immunomodulateurs, anti-inflammatoires et antiallergiques. Tous ces médicaments doivent être prescrits exclusivement par des spécialistes du profil concerné.
Streptodermie chez les enfants sur les mains, les épaules et les doigts
La particularité de la streptodermie chez l'enfant est qu'elle peut apparaître n'importe où: sur les bras, les épaules, les doigts. L'apparition de signes de cette maladie chez l'enfant indique une altération de la microflore et une immunité réduite. Avec une immunité locale normalement développée et la préservation de microbiocénoses normales, la streptodermie ne peut se développer (du moins, le risque est minime). Cela est dû au fait que les couches superficielles de la peau produisent des substances spécifiques qui ont un effet protecteur sur l'organisme. De ce fait, tous les micro-organismes pathogènes, y compris le streptocoque, l'agent responsable de la streptodermie, meurent. La microflore normale assure la résistance à la colonisation des muqueuses et de la peau. Grâce à cette propriété, les représentants de la microflore normale remplacent la microflore pathogène et empêchent les agents pathogènes d'être absorbés et de se multiplier sur la peau.
Si des signes de streptodermie sont détectés, la première chose à faire est de consulter un pédiatre ou un dermatologue. Après un diagnostic précis, la détermination du type de bactéries et de leurs caractéristiques quantitatives, un traitement approprié est prescrit. Le traitement standard est une antibiothérapie. D'autres types d'antibiothérapie sont utilisés moins fréquemment. Différents groupes d'antibiotiques sont utilisés. Il est parfois conseillé d'effectuer un traitement complexe, comprenant des antiparasitaires ou des antifongiques, des antibiotiques et des immunomodulateurs. Après la fin du traitement, des probiotiques ou des prébiotiques sont prescrits. Cependant, un traitement complexe n'est prescrit qu'après un examen complet de l'enfant. Une consultation avec un immunologue, un dermatologue ou un bactériologue (spécialiste des infections) est nécessaire. En présence d'une pathologie concomitante, une consultation complémentaire avec un spécialiste approprié peut être nécessaire, par exemple un gastro-entérologue en cas de maladies gastro-intestinales, ou un allergologue en cas d'antécédents de maladies allergiques. Il est important de comprendre que l'automédication est déconseillée; toutes les prescriptions doivent être faites exclusivement par un médecin.
Il est également nécessaire de consulter régulièrement un médecin pendant le traitement. Cela peut s'avérer nécessaire pour ajuster le traitement prescrit. Il est important de surveiller les résultats et d'évaluer l'efficacité de chaque étape du traitement afin de prévenir la formation de nouveaux foyers d'infection et sa propagation dans l'organisme. Pour cela, outre les antibactériens, des anti-inflammatoires et des analgésiques sont souvent utilisés. Des méthodes alternatives sont également souvent utilisées, mais elles sont toujours utilisées exclusivement dans le cadre d'un traitement complexe. Les décoctions et infusions à base de plantes sont souvent utilisées.
Streptodermie sur la jambe
La streptodermie peut affecter presque toutes les parties du corps. On la retrouve souvent sur les jambes. Le traitement est alors similaire à celui des streptodermies localisées sur le visage, les mains ou le corps. Si la maladie touche la partie inférieure de la jambe, notamment le tibia, la cheville ou le pied, des bains de pieds sont possibles. On peut utiliser des décoctions à base de plantes et des préparations médicinales spécifiques.
Pour réaliser un bain de pieds thérapeutique, vous devez préparer un récipient contenant de l'eau, une serviette et des chaussettes chaudes (de préférence en laine naturelle). Préparez d'abord une décoction, une infusion ou une suspension dans laquelle le soin sera effectué. En pharmacie, vous trouverez des produits spécifiques pour les bains de pieds thérapeutiques contre les maladies cutanées bactériennes et fongiques. Ils sont préparés en suivant scrupuleusement les instructions. En cas de streptodermie des pieds, vous pouvez également préparer vous-même un produit pour le bain, à la maison. Ces produits sont préparés à partir de plantes anti-inflammatoires et antiseptiques: camomille, calendula, ortie, stévia, tilleul, framboisier, menthe et feuilles de cassis. [ 10 ]
Il est recommandé de se faire un bain de pieds à la vapeur le soir, avant d'aller au lit. Le moment idéal se situe entre 21 h et 22 h, car c'est à ce moment-là que les réflexes de protection de l'organisme sont les plus activés et que son potentiel de récupération augmente. L'eau doit être chaude, mais pas brûlante. L'enfant doit se sentir à l'aise pendant l'intervention. La durée de l'intervention est de 15 à 20 minutes. Il est important de noter que les bains sont contre-indiqués en cas de température corporelle élevée. Il est également déconseillé de pratiquer cette procédure en cas de nez bouché, de rhume ou d'une autre maladie en phase aiguë, ou de problèmes cardiovasculaires. Après l'intervention, tamponnez votre pied avec une serviette, sans le frotter. Enfilez ensuite des chaussettes chaudes et allez vous coucher. Au lit, vous pouvez boire du thé chaud avec du miel ou de la confiture. Après quelques heures, vous pouvez appliquer une pommade médicamenteuse prescrite par un médecin.
Streptodermie sur les fesses
Le plus souvent, la streptodermie des fesses apparaît chez les enfants de moins de trois ans en raison de l'immaturité de la microflore et d'une immunité insuffisante. On l'observe chez les enfants qui portent des couches. L'accumulation de matières fécales dans la couche, un certain taux d'humidité et une température correspondant à la température corporelle de l'enfant constituent des conditions idéales pour le développement de la microflore bactérienne, notamment du streptocoque.
Étapes
Il existe 4 stades de développement de la streptodermie.
- La première étape – de la formation d’une vésicule remplie de contenu purulent ou séreux jusqu’à sa rupture et sa fissuration.
- La deuxième étape débute après l'éclatement de la cloque. Elle se caractérise par la formation d'ulcères et d'érosions à la surface de la peau, ainsi que par le développement d'un processus inflammatoire et infectieux.
- La troisième étape est la cicatrisation. Elle débute lorsque des croûtes apparaissent sur la peau au lieu d'érosions et d'ulcères.
- La quatrième étape correspond à l'épithélialisation complète, la cicatrisation. Les croûtes tombent. En règle générale, il n'y a ni traces ni cicatrices. Mal traitée, la maladie peut devenir chronique.
Formes
Il existe des streptodermies aiguës et chroniques, ainsi que des formes sèches et humides. Il existe également des fissures labiales streptococciques. Dans la streptodermie aiguë, la maladie se manifeste sous une forme aiguë: elle débute brutalement, une vésicule remplie de liquide apparaît, puis se fissure en un à deux jours, et des érosions et des ulcères se forment, qui ne guérissent pas rapidement. Le processus peut être douloureux et s'accompagner de fièvre, d'intoxication, de faiblesse et de léthargie.
La forme chronique se caractérise par une progression lente et prolongée de la maladie. La guérison complète n'est pas possible; des exacerbations surviennent au printemps et en automne. Elle débute généralement par une vésicule flasque à parois fines, qui peut persister 4 à 5 jours avant d'éclater. De petites érosions ou ulcères apparaissent à sa place.
La forme sèche se caractérise par la formation d'érosions cutanées sèches après l'éclatement de la vésicule. Dans la forme humide, les érosions sont humides et du liquide séreux est constamment observé à leur surface. Dans l'érosion sèche, des zones cutanées sèches se forment généralement autour de la plaie. Des fissures peuvent être observées.
En cas de lèvres gercées par un streptocoque, les coins des lèvres se fissurent et de petits ulcères apparaissent dessus.
Dans de rares cas, les enfants développent une streptodermie sèche, qui se développe souvent dans le contexte d'une réaction allergique ou d'une sécheresse cutanée accrue. La forme sèche est plus facile à traiter, se propage moins dans tout le corps, mais peut s'accompagner de fissures cutanées.
Traitement streptodermie chez un enfant
Pour guérir la streptodermie des fesses, il est nécessaire de respecter scrupuleusement les règles d'hygiène personnelle. Un traitement obligatoire est également requis: antibiothérapie et traitement complexe.
De nombreux médecins déconseillent les bains d'eau en cas de streptodermie. La peau doit être traitée avec des lingettes humides spéciales pour enfants. Des compresses peuvent être appliquées directement sur la zone affectée. Les compresses à base de plantes doivent être antibactériennes. [ 11 ], [ 12 ], [ 13 ] On peut les acheter en pharmacie ou les préparer soi-même. Pour ce faire, vous pouvez utiliser la recette ci-dessous.
- Recette n°1.
Ajoutez une cuillère à soupe de café, des feuilles et des tiges de fraisier et de l'origan dans un verre d'huile végétale préchauffée. Mélangez bien le tout, couvrez hermétiquement et laissez agir 30 à 40 minutes. Appliquez sur les zones affectées en compresse 2 à 4 fois par jour.
- Recette n°2.
Versez de la poudre de feuilles de cassis et de millepertuis dans un verre de vodka (environ 5 grammes de chaque poudre pour 50 grammes de vodka). Mélangez soigneusement, appliquez sur les zones affectées pendant 10 à 15 minutes, puis rincez avec un chiffon humide. Il est recommandé d'effectuer le traitement le soir, avant de vous coucher. Ensuite, couchez-vous, recouvert d'une couverture chaude, et dormez jusqu'au matin. La durée du traitement est de 14 à 21 jours.
- Recette n°3.
Mélanger la teinture d'éleuthérocoque, de leuzea et de rhodiola rosea dans un rapport 1:2:1, puis verser dans un verre de lait (de préférence cuit), porter à ébullition et réserver. Laisser infuser au moins 2 à 3 heures. Appliquer sur les zones affectées et boire une cuillère à soupe trois fois par jour.
- Recette n°4.
Pour préparer ce mélange, prenez du miel et du beurre (environ 50 grammes chacun), faites-les fondre au bain-marie, ajoutez 2 à 3 gouttes d'huiles essentielles de cyprès, d'anis et de sauge, et laissez agir au moins 2 à 3 heures. Appliquez une fine couche sur les zones concernées 2 à 3 fois par jour pendant un mois.
- Recette n°5.
Prenez des parts égales de cynorhodons, de raisins secs et de fleurs de tilleul écrasés. Prenez environ 2 à 3 cuillères à soupe de chaque composant, ajoutez 300 ml d'eau bouillante, remuez et laissez reposer au moins 1,5 à 2 heures. Boire 100 ml par jour, en ajoutant un tiers de cuillère à café de miel avant la prise. Appliquer en usage externe matin et soir, en compresse sur les zones affectées. La durée du traitement est de 28 jours.
- Recette n°6.
Comme base, prenez environ 250 à 300 ml d'huile d'argousier. Ajoutez ensuite environ une cuillère à soupe des ingrédients suivants: feuilles de framboisier écrasées, menthe, racine de réglisse. Mélangez et laissez agir au moins une heure. Appliquez une fine couche sur les zones concernées.
- Recette n°7.
Ajoutez du sel (1 cuillère à café), de la farine (2 cuillères à soupe) et du jus d'aloe vera (50 à 100 ml) à du lait chaud (250 ml). Faites bouillir 2 à 3 minutes à feu doux. Appliquez sur les zones concernées avant de vous coucher. Précaution: ne pas appliquer directement sur les zones concernées.
Pour la streptodermie sèche, on prescrit souvent aux enfants des émollients et des agents cicatrisants. Examinons quelques recettes de médecine traditionnelle pouvant être utilisées pour traiter la streptodermie sèche chez l'enfant.
- Recette n°1.
Environ 30 minutes avant de prendre la décoction de plantes ci-dessous, il est recommandé de laver la zone affectée avec une décoction de plantain aux propriétés bactéricides. Après 30 minutes, il est recommandé d'appliquer une compresse de la décoction suivante: cynorhodon, airelles rouges, feuilles d'ortie (environ une cuillère à soupe de chaque composant) dans un verre d'eau chaude. La compresse est appliquée pendant 30 à 40 minutes. Après avoir retiré la compresse, appliquez une crème adoucissante sur la zone affectée. Une crème pour bébé classique, de la vaseline ou de la glycérine feront l'affaire.
- Recette n°2.
Ajoutez une cuillère à soupe de cynorhodon, de cassis et de baies de sorbier à un verre d'huile végétale préchauffée. Mélangez bien le tout, couvrez hermétiquement et laissez agir 30 à 40 minutes. Appliquez une fine couche sur la peau 2 à 4 fois par jour.
- Recette n°3.
Les baies de sorbier et les feuilles d'ortie écrasées sont versées dans 250 ml de vin rouge (la proportion approximative est de 15 grammes de chaque produit pour 250 ml de vin). Bien mélanger et donner à boire à l'enfant 2 à 3 ml. Il est recommandé de boire le soir, avant d'aller au lit. Ensuite, se coucher, recouvert d'une couverture chaude, et dormir jusqu'au matin. La durée du traitement est de 15 jours. Renforce l'immunité et la résistance de l'organisme.
- Recette n°4.
Mélangez des cynorhodons et des cassis dans un rapport de 1:2, puis versez un verre d'eau bouillante dessus. Laissez agir au moins 20 à 30 minutes. Buvez en deux prises: le matin, puis 3 à 4 heures plus tard. Vous pouvez ajouter du miel selon votre goût. Il est recommandé de boire chaud. Renforce l'immunité et accélère la guérison. La durée du traitement est de 28 jours.
Использованная литература

