Expert médical de l'article
Nouvelles publications
Types de polypes endométriaux: polypes simples, fibreux, kystiques
Dernière revue: 07.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
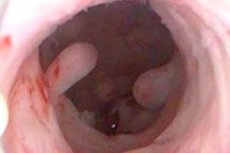
La croissance de tissu sur la muqueuse endométriale est un polype. Examinons les principales causes de son apparition, ses symptômes, ses types, son diagnostic et ses traitements.
Le polype endométrial est une anomalie gynécologique assez fréquente qui touche environ 10 % des femmes en bas âge et plus de 40 % après la ménopause. L'endomètre est la muqueuse de la cavité utérine, abondamment vascularisée. Il est composé de plusieurs structures et assure l'implantation optimale du blastocyste dans l'utérus. Il fait également partie du placenta, qui alimente l'embryon en oxygène et en nutriments.
Les causes exactes de la néoplasie n’ont pas été établies, mais un certain nombre de facteurs pouvant en être la cause ont été identifiés:
- Déséquilibre hormonal.
- Âge supérieur à 35 ans.
- Endométriose, fibromes.
- Processus inflammatoires chroniques dans l'utérus et ses structures.
- Pathologies endocriniennes.
- Avortements fréquents, fausses couches.
- Obésité et hypertension.
- Utilisation à long terme d'hormones sexuelles, de glucocorticoïdes.
- Retrait incomplet du placenta après un avortement ou un accouchement.
- Dispositif intra-utérin à long terme.
- Interventions chirurgicales sur les ovaires et l'utérus.
- Tumeurs ectopiques productrices d'hormones.
- Maladies du foie, des intestins, des voies biliaires.
- Violation de l'état immunitaire du corps.
- Conditions de stress à long terme et stress psychologique.
- Facteur héréditaire.
Les néoplasies intra-utérines locales sont dues à une prolifération pathologique de cellules de la couche fonctionnelle ou basale de la muqueuse utérine. Ces excroissances peuvent se former sur une membrane inchangée ou dans le contexte de processus hyperplasiques.
Types de polypes par étiologie:
- La couche fonctionnelle de l'endomètre est particulièrement sensible aux modifications pendant le cycle menstruel. En l'absence de fécondation, elle est rejetée par la couche basale. En cas de rejet incomplet, un polype fonctionnel se forme, composé de cellules glandulaires et stromales. Pendant les règles, cette croissance subit les mêmes modifications que l'ensemble de la couche endométriale.
- Les tumeurs glandulaires et glandulo-kystiques, avec ou sans modifications adénomateuses, se forment à partir des cellules de la couche basale. Si la néoplasie survient dans la partie isthmique de l'utérus, elle est généralement constituée de cellules caractéristiques de la muqueuse de l'orifice interne du col de l'utérus, c'est-à-dire des tissus endométriaux ou épithéliaux.
Les principaux types de polypes selon les caractéristiques histologiques (pathologiques et morphologiques):
- Fibreux – formé de cellules du tissu conjonctif fibreux. Peut contenir des fibres de collagène, des glandes isolées ou des cellules épithéliales non fonctionnelles. Constitué de vaisseaux aux parois sclérotiques épaissies.
- Glandulo-fibreuse – survient très rarement, généralement chez les femmes ayant des règles stables. Elle est constituée de glandes de différentes longueurs et formes, dont les lumières sont inégalement dilatées ou étirées. Les couches supérieures de la tumeur contiennent un grand nombre de cellules stromales. Plus près de la base, la structure de la tumeur est plus dense et peut être constituée de tissu fibreux. Les parois des vaisseaux sont épaissies et sclérosées. On observe des troubles circulatoires et des processus inflammatoires.
- Adénomateux – se développe extrêmement rarement et se caractérise par une prolifération accrue de tissus glandulaires dans le polype, avec des proliférations focales de cellules épithéliales à structure altérée provenant des glandes. Peut contenir des structures morphologiques d'autres types de polypes.
Malgré la diversité des formes, les signes cliniques de la pathologie ne présentent pas de caractéristiques spécifiques. De ce fait, les symptômes de la tumeur dépendent largement de son type, de sa taille et de sa localisation dans la cavité utérine.
Symptômes communs à tous les types de polypes endométriaux:
- Écoulement blanchâtre des voies génitales.
- Troubles du cycle menstruel.
- Saignement après une activité physique ou un rapport sexuel.
- Douleur pendant les rapports sexuels.
- Taches et saignements abondants pendant la postménopause.
- Douleur dans le bas-ventre.
- Infertilité.
La principale méthode de diagnostic des tumeurs intra-utérines locales est l'échographie abdominale et transvaginale. L'examen obligatoire comprend une hystéroscopie avec grattage. Un curetage diagnostique est nécessaire pour un examen pathomorphologique plus approfondi des tissus. Le traitement dépend de la taille et du nombre de tumeurs. S'il s'agit d'une tumeur unique, elle peut être retirée en laboratoire sous anesthésie locale.
Quel polype endométrial est le plus dangereux?
Les polypes sont des tumeurs bénignes de l'utérus, causées par la croissance de sa couche interne. Ces tumeurs peuvent être uniques ou multiples. Leur taille varie de 1 à 2 mm à 80 mm ou plus. Il s'agit généralement d'une tumeur ovale ou ronde, sur un pédoncule ou une base large. Ces tumeurs se caractérisent par l'absence de symptômes cliniques marqués. Leur présence ne peut être confirmée que par des méthodes instrumentales.
Le danger des polypes, quels qu'ils soient, réside dans leur capacité à dégénérer en tumeurs malignes avec le temps. C'est pourquoi des examens gynécologiques réguliers sont nécessaires. La dégénérescence des excroissances survient sous l'influence de divers facteurs:
- Troubles métaboliques.
- Diminution des défenses du système immunitaire.
- Maladies aiguës et chroniques du corps.
- Intoxications diverses.
- Conditions environnementales défavorables.
- Tension émotionnelle et plus encore.
Chacun de ces facteurs, ainsi que leur interaction, entraîne une modification des caractéristiques cellulaires. Les tissus deviennent atypiques, indifférenciés et commencent à se développer activement. La présence de cellules atypiques indique une dégénérescence maligne. Après un diagnostic complet, un traitement à long terme est prescrit au patient, conformément aux règles du traitement oncologique.
Un autre danger des tumeurs intra-utérines locales est l'infertilité. Très souvent, ces tumeurs apparaissent en raison de troubles hormonaux, qui à leur tour perturbent le cycle menstruel. Si elles sont diagnostiquées à temps, elles sont retirées et un traitement hormonal réparateur est prescrit à la femme. Cela permet de normaliser les fonctions reproductives.
Il convient également de noter que tous les types de polypes endométriaux s'accompagnent de saignements prolongés et fréquents. Il peut s'agir de règles abondantes après un long retard, de saignements intermenstruels ou de spotting. Dans tous les cas, lors d'une perte de sang, l'hémoglobine (protéine et fer) quitte l'organisme avec les globules rouges.
Dans ce contexte, une anémie ferriprive peut se développer. La femme se plaint d'une faiblesse constante, de maux de tête, de vertiges et d'un malaise général. Le manque d'oxygène affecte tous les tissus et organes. Le traitement comprend une correction hormonale, l'ablation chirurgicale des néoplasmes utérins et un traitement de l'anémie à long terme.
Polype endométrial simple
La cavité utérine est tapissée de l'intérieur par une muqueuse, l'endomètre. Il est composé d'une couche basale et d'une couche fonctionnelle. Au cours du cycle menstruel, la couche fonctionnelle se développe à partir de la couche basale. En l'absence de fécondation, l'endomètre est rejeté lors des règles suivantes.
Un polype endométrial simple se forme par rejet incomplet de la couche fonctionnelle. Très souvent, cela se produit dans le contexte d'une hyperplasie et d'un syndrome des ovaires polykystiques. La formation intra-utérine locale peut être constituée de cellules de structure basale et fonctionnelle.
- Les excroissances fonctionnelles sont rondes ou oblongues, et leur taille varie de 1 à 2 mm à 8 mm ou plus. Elles peuvent être rejetées pendant les règles; elles ne nécessitent donc ni traitement ni ablation.
- Les excroissances de la couche basale ne sont pas rejetées pendant les menstruations et ne sont pas affectées par les médicaments, elles nécessitent donc une ablation chirurgicale (hystéro-résectoscopie).
Le plus souvent, la croissance tissulaire ne provoque aucun symptôme. Cependant, dans certains cas, des saignements intermenstruels, des règles prolongées, des pertes vaginales et des douleurs après un rapport sexuel ou une activité physique, ainsi qu'une infertilité, peuvent apparaître.
Un polype endométrial simple est diagnostiqué par échographie. L'échographie est réalisée avant et après les règles. Elle permet de déterminer le type de tumeur: fonctionnelle, basale. Le traitement peut être assuré par des médicaments améliorant le rejet de l'endomètre. Si l'échographie ne révèle pas de néoplasie, mais qu'il existe des signes de sa présence, une biopsie par aspiration et un curetage sont indiqués. Les tissus prélevés sont soumis à une histologie, qui permet d'établir un plan de traitement.
Polype fibreux de l'endomètre
Ce type de néoplasme désigne des tumeurs bénignes du tissu conjonctif qui se développent à partir de la paroi interne de la cavité utérine. L'une des caractéristiques du polype fibreux de l'endomètre est qu'il est formé de tissu conjonctif. Dans de rares cas, il contient des cellules glandulaires.
La tumeur peut être pédonculée ou large, simple ou multiple. Elle est le plus souvent localisée au fond de l'utérus ou à l'embouchure des trompes de Fallope. Sa taille varie de microscopique (1 à 2 mm) à large (5 à 8 cm, voire plus).
Si les polypes sont petits, ils sont asymptomatiques et ne peuvent être détectés que par échographie. En cas de grosses tumeurs, des saignements intermenstruels, des règles irrégulières prolongées et des pertes pendant la ménopause et la postménopause peuvent apparaître. Des crampes et des douleurs persistantes dans le bas-ventre, ainsi qu'une détérioration générale de l'état de santé, sont possibles.
Dans la plupart des cas, les excroissances fibreuses se forment dans un contexte de déséquilibres hormonaux et de faibles taux d'œstrogènes. Les causes de ce trouble incluent également:
- Endométrite chronique – l’inflammation de la muqueuse provoque une perturbation du trophisme tissulaire et provoque des processus hyperplasiques.
- Complications lors de l'accouchement et interruption de grossesse.
- Traumatisme endométrial causé par l'utilisation à long terme d'un dispositif intra-utérin, après des procédures diagnostiques ou thérapeutiques.
- Maladies endocriniennes et vasculaires.
- Immunité réduite.
La néoplasie se forme lorsque l'immunité humorale et cellulaire est altérée. Le processus pathologique repose sur des processus inflammatoires, atrophiques et post-traumatiques locaux qui assurent la croissance tissulaire.
Le diagnostic commence par un examen gynécologique de la patiente et le recueil de l'anamnèse. Une échographie et une radiographie de contraste de l'utérus sont ensuite réalisées. L'ensemble des examens obligatoires comprend une hystéroscopie avec histologie. Les tissus fibreux sont différenciés des autres formes de néoplasies du corps et du col de l'utérus.
Les polypes fibreux se caractérisent par une faible vascularisation et une faible prolifération. Ces excroissances sont insensibles aux hormones, la correction hormonale est donc inefficace. Le traitement repose sur un curetage de la cavité utérine et une hystéro-sécrétoscopie.
Le risque de malignité est d'environ 0,5 %. Cependant, sans traitement, ils peuvent entraîner une infertilité. Une nécrose est également possible, car sous l'influence d'agents infectieux ou lors d'un pincement, le tissu de l'excroissance peut mourir et se décomposer. Le processus pathologique se manifeste par une inflammation et une intoxication aiguë.
Polype endométrial kystique
La surface interne de l'utérus est l'endomètre. Il est rejeté pendant le cycle menstruel et s'écoule avec des pertes sanglantes. Cependant, sous l'action de certains facteurs, la muqueuse ne se détache pas complètement, ce qui entraîne des dommages à sa structure et une croissance intense. Des excroissances kystiques de nature bénigne se forment sur elle.
Ces néoplasmes sont des polypes kystiques de l'endomètre. La néoplasie contient une sécrétion muqueuse qui s'accumule dans les lumières des glandes tordues et augmente progressivement de volume.
Causes de la pathologie:
- Dysfonctionnement des glandes surrénales et thyroïdiennes.
- Diabète sucré.
- Hypertension.
- Obésité.
- Prédisposition génétique.
Les principaux symptômes de la maladie:
- Troubles du cycle menstruel et ovulatoire.
- Écoulement des voies génitales avant ou après les menstruations.
- Saignements utérins abondants non associés au cycle menstruel.
- Douleur dans le bas-ventre.
- Étourdissements et faiblesse générale.
- Inconfort et douleur lors des rapports sexuels.
- Infertilité.
L'apparition des symptômes ci-dessus justifie une consultation médicale et un examen gynécologique complet. La principale méthode diagnostique est l'échographie utérine.
Le traitement est chirurgical: les polypes sont retirés chirurgicalement (hystéroscopie). Leur site de croissance est traité par cryochirurgie à l'azote liquide. Un grattage de la muqueuse est également indiqué pour réduire le risque de récidive. Un traitement hormonal est prescrit à la patiente, visant à rétablir le fonctionnement normal de l'appareil reproducteur.
 [ 1 ]
[ 1 ]
Polype adénomateux de l'endomètre
Un autre type de polypes endométriaux est la formation intra-utérine adénomateuse locale. Outre l'utérus, ces excroissances peuvent se former dans le rectum et le côlon, sur la muqueuse de l'estomac et des intestins. À l'extérieur, la néoplasie peut prendre la forme d'un tubercule ou se développer sur une jambe.
Le type adénomateux contient un épithélium glandulaire présentant des signes de prolifération, c'est-à-dire une réorganisation structurelle des glandes. L'une des caractéristiques d'une telle formation est qu'elle présente les conditions préalables à son évolution vers un cancer de l'endomètre.
Causes de la pathologie:
- Complications d'intervention chirurgicale, avortements, fausses couches, curetage.
- Processus inflammatoires chroniques dans l'utérus.
- Déséquilibre hormonal.
- Maladies vénériennes.
- Système immunitaire réduit.
- Prédisposition héréditaire.
- Un dispositif intra-utérin qui a été mal installé ou qui est en place depuis longtemps.
Les symptômes de cette pathologie se manifestent par des troubles du cycle menstruel, des saignements intermenstruels et une augmentation des pertes menstruelles. Des douleurs abdominales peuvent également survenir, irradiant jusqu'aux intestins. Lors des rapports sexuels, une gêne et des sensations douloureuses peuvent survenir. De tels symptômes nécessitent une consultation médicale immédiate.
Sans diagnostic et traitement rapides, un polype adénomateux peut entraîner une infertilité et une dégénérescence maligne. Le traitement est chirurgical. Un gynécologue-oncologue évalue la taille de la tumeur; si elle dépasse 2 cm, le risque de développer un cancer est d'environ 10 à 20 %. Lors de l'intervention chirurgicale, la cavité utérine est grattée pour retirer la tumeur. Un traitement réparateur complexe est ensuite prescrit.
Une attention particulière doit être portée aux mesures préventives. Il est recommandé de se soumettre à des examens gynécologiques réguliers, d'éviter les relations sexuelles occasionnelles et les mauvaises habitudes. Il est essentiel de se protéger contre les grossesses non désirées et les avortements ultérieurs avec traumatisme utérin.
Polype endométrial fonctionnel ou polype de type fonctionnel
Un polype endométrial est une excroissance sur la paroi interne de la cavité utérine. Il résulte d'une croissance tissulaire anormale. Un polype fonctionnel, ou pseudopolype, affecte uniquement le stroma endométrial. Il résulte d'un rejet incomplet de la muqueuse pendant les règles. Les tissus du néoplasme peuvent se modifier au cours du cycle. Ses cellules réagissent à l'action des hormones sexuelles et des tissus environnants.
Selon les caractéristiques histologiques, la croissance de type fonctionnel présente plusieurs types:
- Hyperplasique – provient des cellules épithéliales.
- Prolifératif – croissance active du tissu muqueux due au processus inflammatoire.
- Sécrétoire – prolifération cellulaire associée à une production accrue de liquide sécrétoire.
Les causes de néoplasie sont associées à des troubles hormonaux locaux et généraux. L'une des causes est une œstrogénie locale, c'est-à-dire une augmentation de l'activité œstrogénique dans un contexte de déficit en progestérone. Cette anomalie se développe en cas de troubles endocriniens, de stress, d'hypertension, de surpoids, de maladies gynécologiques, d'inflammation ou de lésion de la muqueuse utérine, et de troubles de la réparation tissulaire.
Environ 10 % des femmes ne soupçonnent pas que la muqueuse utérine est affectée. Cela s'explique par l'absence de symptômes due à la petite taille de l'excroissance. À mesure que le tissu se développe, les signes pathologiques suivants apparaissent:
- Douleur pendant les menstruations.
- Troubles du cycle menstruel.
- Écoulement sanglant pendant la période intermenstruelle, pendant la ménopause, après la ménopause.
- Douleur tiraillante dans le bas-ventre.
- Douleur pendant les rapports sexuels.
- Pertes de sang après un rapport sexuel.
L'apparition des symptômes ci-dessus justifie une consultation chez un gynécologue. Le médecin procède à un examen et à une échographie de l'utérus. Pour un diagnostic précis et la détermination du type de néoplasie, une laparoscopie thérapeutique et diagnostique est indiquée. Un dosage sanguin des hormones sexuelles (testostérone, progestérone, prolactine, estradiol) est également prescrit. Les tissus prélevés lors de la laparoscopie sont soumis à une histologie afin de confirmer leur bénignité.
 [ 2 ]
[ 2 ]
Polype endométrial focal
Une excroissance locale de la muqueuse utérine est un polype. Les foyers peuvent être uniques ou multiples. Dans la plupart des cas, la néoplasie est de petite taille. On peut également observer des néoplasmes récidivants après résection.
Le polype endométrial focal se développe sous l'influence de divers facteurs. Parmi les causes possibles, on peut citer:
- Troubles hormonaux.
- Troubles des ovaires.
- Traumatisme de l'endomètre.
- Maladies endocriniennes.
- Maladies inflammatoires de l'appareil reproducteur.
- Stresser.
La taille de la néoplasie ne dépasse généralement pas 10 mm, ce qui explique l'estompement des symptômes. Cependant, à mesure que le tissu se développe, les symptômes suivants apparaissent:
- Divers troubles du cycle menstruel.
- Saignement utérin non associé aux menstruations.
- Écoulement sanglant et douleur après un rapport sexuel.
- Augmentation de la quantité d’écoulement normal (écoulement épais et teinté de blanc).
En cas de suspicion de néoplasie, une série d'examens diagnostiques est réalisée, avec une échographie utérine obligatoire. Si la tumeur est localisée dans le canal cervical, elle est visible à l'examen de l'orifice cervical. Une histologie par raclage tissulaire est indiquée pour en déterminer la structure.
Si vous tardez à consulter un médecin et à obtenir un diagnostic, la prolifération tissulaire peut entraîner un certain nombre de complications: anémie post-hémorragique, saignements graves, fibromes utérins, strangulation d'un néoplasme, hyperplasie, cancer de l'endomètre, nécrose des polypes avec modifications ischémiques.
Le traitement dépend du type de tumeur focale, de l'âge de la patiente et de plusieurs autres facteurs. La tumeur peut disparaître spontanément après la ménopause. Dans tous les autres cas, un traitement chirurgical, un traitement médicamenteux et une surveillance de l'état de la patiente sont indiqués.
Polype basal de l'endomètre, ou polype de type basal
Un polype est une formation intra-utérine locale affectant la couche basale de l'endomètre. Dans la plupart des cas, cette croissance est bénigne, mais sous l'influence de certains facteurs, elle peut évoluer vers un cancer. Les polypes basaux peuvent être uniques ou multiples. Ils sont diagnostiqués chez 5 à 25 % des patientes, quel que soit leur âge.
La tumeur provient de la couche basale, mais contient des cellules glandulaires, du stroma et du tissu myométrial. Si sa taille ne dépasse pas 1 à 3 cm, la pathologie est asymptomatique. Cependant, à mesure qu'elle se développe, des troubles du cycle menstruel, des difficultés de conception, des pertes sanguines non liées aux règles et d'autres symptômes caractéristiques de toutes les formations endométriales apparaissent.
L'une des caractéristiques du type basal est que, contrairement au type fonctionnel, il n'est pas rejeté pendant les règles, c'est-à-dire qu'il est insensible aux variations hormonales. Le principal traitement est la chirurgie. Le médecin retire la tumeur, pratique un curetage de la cavité utérine et traite le site de croissance à l'azote liquide. Par la suite, la patiente se voit prescrire un ensemble de médicaments pour rétablir le cycle menstruel et la fonction reproductive.
 [ 3 ]
[ 3 ]
Polype endométrial prolifératif, ou polype de type prolifératif
L'endomètre est la muqueuse qui tapisse l'intérieur de l'utérus. Ses fonctions incluent l'implantation et le développement de l'embryon. Le cycle menstruel dépend des modifications de la muqueuse. La prolifération de l'endomètre est l'une des causes des troubles du corps féminin. Ce concept implique un processus actif de division cellulaire du tissu organique. Pendant les règles, la muqueuse utérine s'amincit et les tissus de la couche fonctionnelle sont rejetés. Ce processus est dû à la prolifération.
Les principales phases de la prolifération:
- Précoce – sa durée s'étend du 1er au 7e jour du cycle menstruel. Durant cette période, la muqueuse utérine se modifie. L'endomètre contient des cellules épithéliales, les artères sanguines sont inactives et le stroma a une structure similaire à un fuseau.
- La phase intermédiaire est une courte période, du 8e au 10e jour du cycle. Des structures cellulaires issues de divisions indirectes se forment sur la muqueuse.
- Tardif – du 11e au 14e jour du cycle. Des glandes contournées, un épithélium multicouche et des noyaux cellulaires volumineux et arrondis apparaissent sur l'endomètre.
La prolifération de l'endomètre n'est pas toujours le signe d'un fonctionnement normal du système reproducteur. Dans certains cas, la prolifération est un signe pathologique: les cellules se divisent activement, épaississant la muqueuse utérine. Dans ce contexte, un polype endométrial prolifératif peut apparaître.
Une tumeur proliférative peut être de deux types: glandulaire et atypique. Dans ce dernier cas, la tumeur contient des foyers adénomateux, localisés dans les ramifications des glandes. La transformation du tissu glandulaire en tumeur cancéreuse survient chez 3 femmes sur 100.
Signes de néoplasie proliférative:
- Trouble de la fonction menstruelle de l'utérus.
- Saignements utérins abondants.
- Décharge importante en dehors du cycle.
- Saignement intermenstruel avec caillots.
- Anémie, malaise général, étourdissements, faiblesse.
- Cycle anovulatoire.
- Infertilité.
Pour diagnostiquer une pathologie, le gynécologue recueille l'anamnèse et étudie les plaintes de la patiente. Un toucher vaginal bimanuel est réalisé, un frottis est prélevé et examiné au microscope. Une échographie transvaginale est obligatoire pour déterminer l'épaisseur de la muqueuse et identifier ses pathologies. Une hystéroscopie avec examen histologique du frottis est également indiquée.
Le traitement dépend du type de néoplasie proliférative. Il peut être conservateur ou chirurgical. Dans le premier cas, des médicaments sont prescrits pour corriger le déséquilibre hormonal. L'opération consiste à retirer complètement les zones déformées de l'endomètre et à racler la cavité utérine.
Polype endométrial hyperplasique
Les néoplasies intra-utérines focales résultent d'une croissance excessive de cellules muqueuses. Ces tumeurs peuvent être uniques ou multiples, et leur taille, leur structure et leur localisation dans l'organe varient. Le polype endométrial hyperplasique est associé aux facteurs suivants:
- Maladies oncologiques des organes génitaux et des glandes mammaires.
- Syndrome des ovaires polykystiques.
- Syndrome de résistance à l'insuline.
- Fibromes utérins.
- Endométrite chronique.
Les processus hyperplasiques s'accompagnent de saignements utérins non liés aux règles. Des pertes sanguines sont également observées à la ménopause. Dans certains cas, la pathologie est asymptomatique et peut être diagnostiquée après de longues tentatives infructueuses de grossesse.
Pour diagnostiquer les néoplasies utérines, une échographie transvaginale et un curetage de la muqueuse utérine sont réalisés, suivis d'une histologie des tissus prélevés. Le curetage est réalisé la veille des règles. Au cours de l'intervention, l'endomètre est entièrement retiré, y compris la partie inférieure de l'utérus et les angles tubaires. Le curetage est réalisé par hystéroscopie. La suite du traitement dépend des résultats histologiques. Si aucune cellule atypique n'est détectée, une correction hormonale est réalisée pour rétablir le cycle menstruel et traiter divers autres troubles.
Polype endométrial du canal cervical
Le canal cervical, partie anatomique de l'appareil reproducteur féminin et des organes génitaux internes, est un organe dont dépend le bon déroulement de la grossesse et de l'accouchement. Les polypes sont une pathologie structurelle du canal cervical. Ces néoplasmes se développent à partir de l'épithélium cylindrique de l'endocol.
Les principales causes de lésions du canal cervical:
- Traumatismes lors des manipulations obstétricales et pendant l'accouchement. Un dispositif intra-utérin mal installé peut entraîner des traumatismes.
- Infections sexuellement transmissibles.
- Modifications structurelles de la surface du col de l’utérus – érosion, leucoplasie.
- Violation de la microflore vaginale.
- Infection non spécifique – vaginite, endomyométrite, vulvovaginite, cervicite.
- Dysfonctionnement ovarien – polypose, myome.
- Pathologies endocriniennes – diabète, obésité, stress chronique.
- Troubles hormonaux.
Cette pathologie se manifeste par des pertes sanglantes et des douleurs après les rapports sexuels. De nombreuses femmes présentent des irrégularités menstruelles et une leucorrhée abondante (en cas d'infection, elle est mucopurulente). Si la tumeur appuie sur les glandes du canal cervical, un écoulement muqueux abondant apparaît. En cas de néoplasie importante, des douleurs lancinantes dans le bas-ventre surviennent.
Sans diagnostic et traitement rapides, les excroissances dans le canal cervical constituent une menace pour la santé des femmes:
- Transformation maligne.
- Risque de saignement utérin.
- Nécrose tumorale et intoxication de l'organisme.
- Hématomètre.
- Les femmes enceintes sont exposées à un risque d’avortement spontané, de placenta bas et de développement d’une insuffisance cervicale.
Dans la plupart des cas, un examen gynécologique standard suffit à détecter une pathologie. L'examen révèle un épaississement et une hypertrophie des parois du col de l'utérus. Une excroissance tissulaire focale peut obstruer le canal.
Le traitement est chirurgical. Tout d'abord, le canal cervical est entièrement gratté. D'autres techniques chirurgicales sont également utilisées pour les néoplasies: diathermocoagulation, cryodestruction, polypectomie au laser. Dans les cas particulièrement graves, l'amputation du col de l'utérus est indiquée. L'opération est pratiquée en cas de récidives fréquentes et de dégénérescence maligne des tissus. Ce traitement permet de préserver les fonctions reproductives de la patiente.
 [ 8 ]
[ 8 ]
Polype endométrial avec fibrose stromale focale
Les processus inflammatoires chroniques et les dysfonctionnements ovariens sont les principales causes de fibrose stromale endométriale. Dans ce contexte, des néoplasmes polypoïdes et d'autres modifications pathologiques des tissus utérins peuvent se former.
La maladie ne répond à aucun critère spécifique. Le plus souvent, les patientes se plaignent de règles irrégulières, de pertes sanguines avant ou après les règles, de douleurs et d'inconfort dans le bas-ventre. Le diagnostic de polype endométrial avec fibrose stromale focale n'est possible que par échographie transvaginale avec prélèvement de tissu pour histologie.
Le traitement est chirurgical. L'excroissance est retirée et l'endomètre est gratté par hystéroscopie. La lésion est traitée à l'azote liquide. Un traitement médicamenteux est utilisé pour rétablir le cycle menstruel et corriger les troubles hormonaux.
Petits polypes endométriaux
L'interruption de la prolifération des cellules endométriales utérines déclenche plusieurs processus pathologiques, dont la croissance de polypes. L'hyperplasie focale se manifeste par une croissance anormale de la muqueuse utérine sous forme d'excroissances uniques ou multiples sur une tige ou une base large.
Les petits polypes endométriaux isolés sont asymptomatiques, mais leur nombre important et leur croissance progressive perturbent les processus physiologiques de l'utérus. Dans ce contexte, les symptômes suivants apparaissent:
- Saignement utérin.
- Troubles du cycle menstruel.
- Douleur dans le bas-ventre.
- Douleur, inconfort et pertes sanglantes après l’intimité.
- Infertilité.
Le plus souvent, les petites néoplasies multiples sont localisées sur la paroi postérieure de la cavité utérine et aux angles tubaires. En règle générale, elles ne dépassent pas la cavité utérine, mais dans certains cas, la pathologie affecte le canal cervical.
Pour déterminer le problème, la patiente est examinée et une échographie est réalisée. Le diagnostic permet de détecter des hémorragies sous-muqueuses dues à un grand nombre de petits néoplasmes, des processus inflammatoires prononcés et une hyperémie de la couche basale de l'endomètre.
Le traitement est chirurgical. Les petites excroissances sont retirées à l'aide d'une curette et d'un hystérorésectoscope. Les tissus retirés sont ensuite soumis à un examen histologique afin de confirmer leur bénignité.
 [ 9 ]
[ 9 ]
Polype endométrial hormonal
L'une des causes de la formation de polypes endométriaux est un déséquilibre hormonal. La muqueuse utérine est une cible privilégiée des hormones sexuelles. Les œstrogènes déclenchent des processus prolifératifs dans l'endomètre, mais un déficit en progestérone entraîne des modifications hyperplasiques. Par conséquent, dans la plupart des cas, la maladie est associée à une hyperestrogénie. Les œstrogènes stimulent la croissance active des cellules normales, hyperplasiques ou malignes de la muqueuse.
Les changements hormonaux peuvent survenir à tout âge. Mais le plus souvent, ils surviennent pendant la grossesse et avant la ménopause. Les symptômes des néoplasies intra-utérines locales dépendent de leur taille, de leur nombre et de leur localisation.
Le polype endométrial hormonal a tendance à se développer activement et est le plus souvent de type fonctionnel. Le traitement de cette pathologie est chirurgical, suivi d'un traitement médicamenteux pour rétablir l'équilibre œstrogénique et progestérone.
Polype sécrétoire de l'endomètre
La croissance des polypes endométriaux est directement liée au cycle menstruel. La période entre l'ovulation et le début des saignements est la phase lutéale (corps jaune). Elle dure de 13 à 14 jours. Le corps jaune sécrète des androgènes, de la progestérone et de l'œstradiol. L'augmentation des taux d'œstrogènes et de progestérone modifie les couches de la muqueuse. Les glandes endométriales prolifèrent et commencent à sécréter, tandis que l'utérus se prépare à l'implantation de l'ovule fécondé.
Au stade sécrétoire, l'endomètre augmente significativement de taille. Des cellules glandulaires sécrétant du mucus apparaissent dans sa structure, et la membrane devient sacculaire. L'endomètre sécrétoire est assez dense, avec une surface lisse et une structure basale. Sous l'influence de certains facteurs, des excroissances, appelées polypes sécrétoires (glandulaires), peuvent y apparaître.
Une tumeur intra-utérine locale peut perturber l'implantation d'un ovule fécondé. Les symptômes de cette pathologie incluent des modifications du cycle menstruel avec des saignements abondants et prolongés, des pertes vaginales et des douleurs abdominales basses. Le diagnostic repose sur une échographie intravaginale et des analyses de laboratoire. Le traitement de tous les types de polypes est chirurgical. La deuxième étape du traitement consiste à corriger les taux hormonaux.
Polype endométrial rétrograde
Une formation intra-utérine locale peut se former sur fond d'endomètre inchangé, ainsi que dans des conditions pathologiques. Les excroissances glandulo-fibreuses apparaissent au stade d'atrophie, d'hyperplasie, de prolifération ou de régression, caractéristiques de la préménopause.
Le polype endométrial rétrograde se caractérise par une coloration en mosaïque. D'après les caractéristiques histologiques, il peut contenir des cellules atypiques. Très souvent, ces néoplasmes apparaissent dans le contexte de processus inflammatoires ou de troubles circulatoires, entraînant des modifications dystrophiques et nécrobiotiques des tissus.
Faux polype endométrial
Tous les néoplasmes polypiques se divisent en polypes véritables et pseudopolypes. Ces derniers incluent les tumeurs déciduales (placentaires), souvent diagnostiquées pendant la grossesse. Selon la structure histologique, un faux polype endométrial peut être glandulaire, fibreux ou adénomateux. Ce dernier type est dangereux en raison de sa dégénérescence maligne.
Les vrais et faux polypes sont différenciés par échographie ou colposcopie. La structure histologique des pseudopolypes est similaire à celle du tissu décidual de l'endomètre, mais leur structure comprend des composantes glandulaires. Entre les glandes se trouvent de larges sinus veineux avec une densité sanguine variable. Des ulcères, une absence d'épithélium de couverture, une nécrose ou une infiltration inflammatoire peuvent également être observés.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Polype stromal endométrial
Le stroma est un tissu conjonctif lâche, constitué de structures cellulaires présentant des enchevêtrements vasculaires à leur base. Le diagnostic de polype stromal de l'endomètre est réalisé par examen histologique. Ce diagnostic indique la prédominance des composants stromaux dans la structure de la tumeur pathologique.
Ce type de polype ne diffère pas des autres par ses symptômes et ses causes d'apparition. Son traitement est chirurgical, suivi d'une correction hormonale.
Dans les excroissances glandulaires, la composante stromale est faiblement exprimée, car le tissu glandulaire prédomine. Si le néoplasme présente une fibrose focale du stroma, si les glandes sont situées à des angles différents, ont des longueurs et des tailles différentes, alors le polype est stromal. L'hyperplasie atypique contient également des éléments stromaux, mais en faible quantité.
Polype endométrial atrophique
Selon les statistiques médicales, dans 95 % des cas, les polypes postménopausiques se développent dans le contexte d'une atrophie de la muqueuse utérine. La composition pathomorphologique de ces néoplasmes correspond à celle de l'endomètre. Dans ce cas, le degré de prolifération le plus élevé est observé avec une combinaison de structures adénomateuses et glandulaires.
Les polypes atrophiques sont le plus souvent diagnostiqués chez les femmes de plus de 50 ans, chez les patients présentant des lésions inflammatoires chroniques de l'appareil génito-urinaire. D'après l'histologie, ces formations ont une plus grande tendance à la malignité et nécessitent donc un traitement chirurgical.
Polype endométrial à la ménopause, à la ménopause et après la ménopause
La principale cause des polypes utérins et cervicaux est une perturbation de la production hormonale. Avec l'arrivée de la ménopause, des modifications du système hypothalamo-hypophysaire se produisent. La fréquence et l'intensité de la sécrétion d'hormones sexuelles sont perturbées, et un dysfonctionnement ovarien se développe. Différents types de polypes endométriaux peuvent se former dans le contexte de processus physiologiques.
- Les femmes ménopausées développent souvent des polypes glandulo-fibreux, composés de glandes endométriales et de stroma. Ces néoplasmes s'accompagnent de douleurs et saignent moins, car ils sont capsulés.
- Les formations kystiques glandulaires se développent rapidement. Le polype occupe la majeure partie de la cavité utérine et sa capsule fusionne avec les tissus environnants. De ce fait, on le distingue d'un carcinome de l'endomètre.
- Les glandulaires-angiomateux (contenant un nombre accru d'éléments stromaux) ont une capsule et une forme irrégulières, une structure hétérogène et un flux sanguin accru.
La postménopause est une période qui dure plus de 5 à 8 ans, à compter des dernières règles. Elle se caractérise par un arrêt complet de la fonction ovarienne. Cela entraîne de graves changements dans l'organisme féminin, car les taux d'œstrogènes et de progestérone diminuent constamment. Dans ce contexte, des pathologies ovariennes, une hyperplasie et des néoplasies utérines peuvent se développer. Parmi ces dernières, on trouve les polypes. Leur apparition est due à l'atrophie de l'endomètre et à un déclin hormonal.
La maladie se manifeste par des saignements utérins spontanés et des douleurs abdominales basses. Le traitement des polypes pendant la ménopause et la postménopause est le même que pour les femmes en âge de procréer. L'excroissance est retirée chirurgicalement, suivie d'un examen histologique. Pour prévenir les récidives, la muqueuse utérine est grattée et les foyers de croissance tissulaire excessive sont cautérisés au laser ou à l'azote liquide. Si les polypes contiennent des cellules atypiques, l'ablation complète de l'utérus est possible.
Polype endométrial et grossesse
En règle générale, un polype de la muqueuse utérine et une grossesse sont incompatibles, car la néoplasie empêche la fixation de l'ovule fécondé aux parois utérines. Cependant, dans certains cas, des excroissances polypiques apparaissent après la conception. Leur apparition est liée aux changements hormonaux chez la femme et aux facteurs suivants:
- Diminution générale de l'immunité.
- Infections des voies génitales.
- Traumatisme de la muqueuse utérine.
- Perte de poids.
- Complications des accouchements précédents.
Le plus souvent, on diagnostique chez les femmes enceintes des polypes déciduaux, qui ne représentent aucun danger pour la mère ou l'enfant. Ils disparaissent spontanément après l'accouchement et ne nécessitent aucun traitement. Cependant, ces néoplasmes nécessitent une surveillance constante. Si la tumeur se forme dans le canal cervical de l'utérus, elle peut devenir une source d'infection pour le fœtus, provoquer une dilatation prématurée du col de l'utérus et un accouchement. Dans ce cas, un traitement antibactérien local est mis en place.
En termes de symptômes, une tumeur intra-utérine locale peut ne se manifester d'aucune façon. Cependant, dans certains cas, les femmes ressentent une douleur persistante dans le bas-ventre, ainsi que de légers écoulements vaginaux sanglants ou malodorants. Un saignement abondant peut indiquer un traumatisme de la néoplasie.
Dans la plupart des cas, les médecins ne touchent pas les polypes avant l'accouchement, car ils peuvent disparaître spontanément et une intervention chirurgicale présente un risque élevé d'infection intra-utérine et purulente-septique. Si la néoplasie a entraîné une infertilité, après son ablation et un traitement hormonal, une femme peut tomber enceinte.
Dans tous les cas, tous les types de polypes endométriaux nécessitent un diagnostic et un traitement rapides pour minimiser le risque de complications et de leur transformation maligne.

