Expert médical de l'article
Nouvelles publications
Traitement de l'astrocytome du cerveau et de la moelle épinière
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
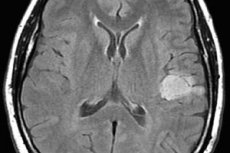
L'astrocytome cérébral est un terme générique désignant plusieurs variantes du processus tumoral du tissu glial, qui diffèrent par leur agressivité évolutive, leur risque de dégénérescence en tumeur maligne et le pronostic du traitement. Il est clair qu'il est impossible de parler d'un plan de traitement général. Parallèlement, non seulement les approches thérapeutiques des différents types d'astrocytomes diffèrent, mais les schémas thérapeutiques varient également pour chaque patient.
Il existe des protocoles officiels spécialement développés pour le diagnostic et le traitement de l'astrocytome, une tumeur gliale, ainsi que des schémas thérapeutiques recommandés pour chaque type de tumeur, en fonction de leur degré de malignité. À l'étranger, la médecine utilise un protocole commun et éprouvé pour le traitement des tumeurs bénignes et malignes, qui donne de bons résultats. Chez nous, cette uniformité n'est pas respectée. Les protocoles thérapeutiques sont souvent élaborés par les médecins traitants, en s'appuyant sur leur propre expérience, alors qu'ils devraient en réalité être élaborés par des spécialistes pour accompagner le médecin praticien.
En Ukraine, la mise en œuvre de protocoles thérapeutiques familiarisant les médecins avec les méthodes efficaces de diagnostic et de traitement d'une maladie spécifique (en l'occurrence, l'astrocytome) et permettant aux patients de contrôler le bien-fondé des actes du médecin est encore en phase de développement. Peu de spécialistes utilisent les méthodes internationales, et les protocoles nationaux sont souvent élaborés par des personnes inadaptées et répondent à des questions erronées (ils privilégient le coût du traitement, ce qui ne contribue pas à sauver la vie du patient, tandis que les méthodes existantes ne reçoivent pas l'attention nécessaire).
Il est clair que même les protocoles les plus scientifiques proposant des méthodes de traitement à l'efficacité prouvée ne sont pas des dogmes. La médecine ne s'arrête pas, développant sans cesse de nouvelles méthodes permettant de sauver un patient et de prolonger sa vie autant que possible. Par conséquent, les protocoles existants, qui sont essentiellement des recommandations cliniques documentées, doivent être régulièrement modifiés afin d'optimiser le travail du médecin.
Un traitement dont l'efficacité n'est pas prouvée, basé sur les connaissances et l'expérience d'un médecin, est l'une des causes d'un mauvais pronostic. En oncologie, le temps est un facteur essentiel, et le médecin n'a pas le droit à l'erreur de tester différentes méthodes de traitement sur le patient. Les protocoles de traitement des tumeurs de différentes malignités sont conçus pour faciliter le travail du médecin et le rendre aussi efficace que possible. Personne n'interdit le recours à de nouvelles méthodes dont l'efficacité n'est pas prouvée avec le consentement du patient ou de ses proches, mais cela doit se faire dans le cadre du protocole de traitement, en tant que procédures auxiliaires.
Étant donné que le traitement des maladies tumorales comprend différents types de soins pour le patient, le protocole de traitement de ces patients est basé sur les protocoles pertinents (par exemple, les protocoles de soins palliatifs pour le syndrome douloureux et les saignements chez les patients en phase terminale), qui sont utilisés non seulement dans la pratique des hôpitaux d'oncologie.
Aujourd'hui, les protocoles de traitement de l'astrocytome incluent l'utilisation de méthodes standard telles que la chirurgie, la chimiothérapie et la radiothérapie, qui n'ont rien à voir avec le traitement par ondes radio et consistent essentiellement à agir sur la lésion par rayonnement ionisant (radiothérapie). Examinons ces méthodes plus en détail.
Traitement chirurgical des astrocytomes
Si, dans le traitement de la plupart des maladies somatiques nécessitant une intervention chirurgicale, la chirurgie est considérée comme une mesure extrême, elle est privilégiée en cas de processus tumoral. En effet, la chirurgie classique est considérée comme la méthode de traitement tumoral la plus sûre pour l'homme, ses conséquences étant incomparables à celles de la chimiothérapie et de la radiothérapie. Il est vrai qu'il n'est pas toujours possible d'enlever une tumeur chirurgicalement; la décision de pratiquer une intervention est donc prise en tenant compte du concept d'« opérabilité ».
La nécessité d'une intervention chirurgicale pour un astrocytome cérébral est liée à la présence d'une tumeur cérébrale. En effet, à mesure que la tumeur se développe (quel que soit son degré de malignité), son effet de masse s'accroît (ses conséquences sont la compression des vaisseaux cérébraux, la déformation et le déplacement de ses structures). Pour déterminer l'étendue de l'intervention chirurgicale, l'âge du patient, son état général (selon l'échelle de Karnovsky et l'échelle de Glasgow), la présence de maladies concomitantes, la localisation de la tumeur et son accessibilité chirurgicale sont pris en compte. La tâche du chirurgien est d'éliminer autant de composants tumoraux que possible, en minimisant les risques de complications fonctionnelles et de décès, de rétablir la circulation du liquide céphalorachidien et de clarifier le diagnostic morphologique. L'opération doit être réalisée de manière à ne pas réduire la qualité de vie du patient, mais à lui permettre de vivre une vie plus ou moins épanouissante.
Le choix de la tactique chirurgicale repose sur les points suivants:
- localisation et accessibilité chirurgicale de la tumeur, possibilité de son ablation totale,
- âge, état du patient selon Karnovsky, maladies concomitantes existantes,
- la possibilité de réduire les conséquences de l'effet de masse à l'aide de l'opération choisie,
- intervalle entre les interventions chirurgicales en cas de tumeur récidivante.
Les options de traitement chirurgical des tumeurs cérébrales comprennent la biopsie ouverte et stéréotaxique, ainsi que la résection tumorale complète ou partielle. L'ablation d'un astrocytome cérébral a plusieurs objectifs. D'une part, elle permet de réduire la pression intracrânienne et l'intensité des symptômes neurologiques en réduisant au maximum le volume tumoral. D'autre part, elle constitue la meilleure option pour prélever la quantité nécessaire de biomatériau pour un examen histologique afin de déterminer avec précision le degré de malignité de la tumeur. La stratégie thérapeutique ultérieure dépend de ce dernier facteur.
S'il est impossible d'exciser la totalité de la tumeur (l'exérèse totale d'un astrocytome implique l'ablation de la tumeur dans le tissu sain visible, mais au moins 90 % des cellules tumorales), une résection partielle est pratiquée. Cela devrait contribuer à réduire les symptômes de l'hypertension intracrânienne et fournir des éléments pour une étude plus complète de la tumeur. Selon les recherches, l'espérance de vie des patients après une résection tumorale totale est supérieure à celle des patients ayant subi une résection subtotale [ 1 ].
L'ablation de la tumeur est généralement réalisée par craniotomie, une ouverture pratiquée dans les enveloppes osseuses et molles de la tête, à travers laquelle la tumeur est retirée chirurgicalement à l'aide d'un équipement microchirurgical, ainsi que d'une optique de navigation et de contrôle. Après l'opération, les méninges sont scellées hermétiquement par un implant. Une biopsie ouverte est également réalisée de cette manière.
Lors d'une biopsie stéréotaxique, le matériel à examiner est prélevé à l'aide d'une aiguille spéciale. Cette intervention mini-invasive est réalisée à l'aide d'un cadre stéréotaxique et d'un système de navigation (tomographe). Le biomatériau est prélevé à l'aide d'une aiguille spéciale, sans craniotomie. [ 2 ] Cette méthode est utilisée dans certains cas:
- si le diagnostic différentiel est difficile (il n'est pas possible de différencier la tumeur des foyers inflammatoires et dégénératifs, des métastases d'une autre tumeur, etc.),
- s'il n'est pas possible d'enlever la tumeur chirurgicalement (par exemple, s'il existe des contre-indications à la chirurgie) ou si une telle ablation est considérée comme inappropriée.
Pour un diagnostic très précis, le matériel d'examen histologique doit être une zone de tissu qui accumule intensément un agent de contraste.
Chez les patients âgés ou atteints de maladies somatiques graves, même l'utilisation de méthodes diagnostiques mini-invasives peut susciter des inquiétudes. Dans ce cas, les stratégies thérapeutiques reposent sur les symptômes cliniques et les données tomographiques.
Après l'ablation d'un astrocytome cérébral, son examen histologique est obligatoire pour déterminer le type de tumeur et son degré de malignité. Cet examen est nécessaire pour clarifier le diagnostic et peut influencer la prise en charge du patient, car le risque d'un diagnostic erroné persiste même après une biopsie stéréotaxique, parfois ouverte, lorsqu'une partie insignifiante des cellules tumorales est prélevée pour examen. [ 3 ] La dégénérescence tumorale est un processus graduel; par conséquent, toutes ses cellules au stade initial de malignité peuvent ne pas être atypiques.
Le diagnostic définitif et fiable repose sur l'analyse de la nature de la tumeur par trois pathomorphologistes. Si une tumeur maligne est détectée chez un enfant de moins de 5 ans, une étude génétique complémentaire est prescrite (une méthode immunohistochimique est utilisée pour étudier la délétion du gène INI, susceptible d'entraîner une modification des propriétés des cellules et leur division incontrôlée).
L'analyse immunohistochimique de la tumeur avec l'anticorps IDH1 est également réalisée dans le cas du glioblastome. Elle permet de prédire le traitement de cette forme agressive de cancer, qui entraîne la mort des cellules cérébrales en un an (et seulement si le traitement est appliqué).
L'examen histologique des tissus tumoraux ne permet de poser un diagnostic irréfutable que si le biomatériau est en quantité suffisante. En cas de faible quantité de biomatériau, d'absence de signe de malignité et d'indice d'activité proliférative focale (marqueur Ki-67) inférieur ou égal à 8 %, le diagnostic peut être double: « astrocytome de grade OMS 2 avec une tendance au grade 3 », OMS étant l'abréviation internationale de l'Organisation mondiale de la santé. [ 4 ] Une analyse immunohistochimique des protéines de la famille Bcl-2, Bcl-X et Mcl-1 est également réalisée [ 5 ]. Une corrélation entre ATRX, IDH1 et p53 dans le glioblastome et la survie des patients a été démontrée [ 6 ].
En cas d'astrocytome malin sans foyer nécrotique et avec un matériel de biopsie insuffisant, le diagnostic d'« astrocytome malin de grade OMS 3-4 » peut être posé. Cette formulation confirme une fois de plus que les astrocytomes sont prédisposés à la progression et à la dégénérescence en tumeur maligne. Par conséquent, même les néoplasmes de grade 1-2 sont mieux traités sans attendre qu'ils modifient leurs propriétés et leur comportement.
Technologies modernes (radiochirurgie)
Les petites tumeurs aux stades précoces de la maladie peuvent être retirées par des techniques mini-invasives, si nécessaire. Parmi celles-ci figurent la radiochirurgie stéréotaxique, qui permet d'éliminer les tumeurs bénignes et malignes sans incisions tissulaires, et la craniotomie par rayonnement ionisant.
Aujourd'hui, les neurochirurgiens et les neuro-oncologues utilisent deux systèmes efficaces: le cyber-knife basé sur l'irradiation photonique et le gamma-knife utilisant les rayons gamma. Ce dernier est réservé aux chirurgies intracrâniennes. Le cyber-knife permet d'éliminer des tumeurs de localisations diverses sans fixation traumatique rigide (avec le gamma-knife, la tête du patient est fixée par un cadre métallique vissé dans le crâne; pour le cyber-knife, un masque thermoplastique suffit), sans douleur ni anesthésie. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
L'astrocytome cérébral peut se trouver aussi bien dans la tête que dans la moelle épinière. Grâce au Cyber Knife, il est possible d'éliminer ces tumeurs sans intervention traumatique sur la colonne vertébrale.
Lors de l'ablation des astrocytomes du cerveau, les principales exigences sont:
- vérification de la tumeur, c'est-à-dire évaluation de la nature morphologique du néoplasme, clarification du diagnostic par biopsie,
- la taille de la tumeur ne dépasse pas 3 cm de diamètre,
- absence de maladies cardiaques et vasculaires graves (un ECG est requis),
- le statut de Karnofsky du patient n'est pas inférieur à 60 %,
- le consentement du patient à l'utilisation de la radiothérapie (c'est ce qui est utilisé dans les systèmes radiochirurgicaux).
Il est clair qu'il est inapproprié de traiter une maladie avancée avec cette méthode. Il est inutile d'irradier localement une tumeur volumineuse sans l'extirper chirurgicalement, car il n'y a aucune garantie que toutes les cellules pathologiques meurent. L'efficacité de la radiochirurgie dans le traitement des tumeurs diffuses à localisation floue est également discutable, car les rayonnements ionisants provoquent la mort non seulement des cellules cancéreuses, mais aussi des cellules cérébrales saines, ce qui, face à une tumeur volumineuse, peut rendre une personne handicapée à tous les niveaux.
L’inconvénient de la radiochirurgie est l’impossibilité de vérifier la tumeur après son ablation, car il n’y a pas de matériel biologique pour l’examen histologique.
Radiothérapie pour les astrocytomes
L'utilisation des technologies radiochirurgicales pour le traitement des astrocytomes bénins et malins hautement différenciés à un stade précoce de leur développement apporte une réponse complète à la question de savoir si les astrocytomes sont irradiés. La radiothérapie ralentit non seulement la croissance tumorale, mais provoque également la mort des cellules cancéreuses.
La radiothérapie est généralement utilisée en cas de tumeurs malignes; les tumeurs bénignes peuvent être retirées chirurgicalement. Cependant, le caractère insidieux des tumeurs gliales constituées d'astrocytes réside dans leur prédisposition à la récidive. Les tumeurs malignes comme bénignes peuvent récidiver. La récidive des astrocytomes cérébraux bénins s'accompagne souvent de la dégénérescence d'une tumeur généralement bénigne en tumeur cancéreuse. Par conséquent, les médecins préfèrent jouer la carte de la sécurité et consolider le résultat de l'opération par radiothérapie. [ 11 ]
Les indications de radiothérapie peuvent inclure un diagnostic de tumeur bénigne ou maligne confirmé par biopsie, ainsi qu'une récidive tumorale après traitement (y compris radiothérapie). La radiothérapie peut également être prescrite si la vérification tumorale est impossible (sans biopsie) en cas d'astrocytome localisé au tronc cérébral, à la base du crâne, au chiasma optique et dans d'autres zones difficiles d'accès chirurgical.
La plupart des patients atteints d'astrocytomes cérébraux étant hospitalisés en oncologie (la répartition des tumeurs gliales malignes et bénignes étant loin d'être en faveur de ces dernières), le traitement des tumeurs par radiochirurgie est moins fréquent que la radiothérapie fractionnée à distance. En cas de tumeurs malignes, elle est prescrite après l'ablation des cellules pathologiques. L'intervalle entre l'intervention chirurgicale et la première séance de radiothérapie est généralement de 14 à 28 jours. [ 12 ], [ 13 ]
En cas de tumeurs particulièrement agressives à croissance fulgurante, une radiothérapie peut être prescrite après 2 à 3 jours, si l'état du patient est satisfaisant. La lésion restante après l'ablation de la tumeur (lit) est irradiée, avec 2 cm de tissu sain autour. Selon la norme, la radiothérapie comprend 25 à 30 fractions prescrites sur une période de 1 à 1,5 mois.
La zone d'irradiation est déterminée en fonction des résultats de l'IRM. La dose totale de rayonnement sur la lésion ne doit pas dépasser 60 Gy, et si la moelle épinière est irradiée, elle doit être encore plus faible, jusqu'à 35 Gy.
L'une des complications de la radiothérapie est la formation d'une lésion nécrotique cérébrale après quelques années. Les modifications dystrophiques cérébrales entraînent une perturbation de ses fonctions, accompagnée de symptômes similaires à ceux de la tumeur elle-même. Dans ce cas, le patient est examiné et un diagnostic différentiel est réalisé (TEP à la méthionine, spectroscopie par ordinateur ou par résonance magnétique) afin de distinguer une nécrose radique d'une récidive tumorale. [ 14 ]
Parallèlement à la radiothérapie à distance, la radiothérapie de contact (curiethérapie) peut également être utilisée, mais elle est très rarement utilisée dans le cas des tumeurs cérébrales. Dans tous les cas, le flux de rayonnements ionisants, en affectant et en détruisant l'ADN pathologique des cellules, entraîne la mort des cellules tumorales, plus sensibles à cet impact que les cellules saines. Les accélérateurs linéaires modernisés permettent de réduire l'impact destructeur sur les tissus sains, ce qui est particulièrement important pour le cerveau.
La radiothérapie permet de détruire les cellules tumorales restantes et de prévenir leur récidive, mais ce traitement n'est pas indiqué chez tous les patients. Si les médecins estiment que le risque de complications est élevé, la radiothérapie n'est pas pratiquée.
Les contre-indications à la radiothérapie comprennent:
- localisation et croissance infiltrante de la tumeur dans les parties vitales du cerveau (tronc, centres nerveux sous-corticaux, hypothalamus).
- gonflement du tissu cérébral avec symptômes de luxation (déplacement) du cerveau
- présence d'hématome postopératoire,
- zones purulentes-inflammatoires dans la zone d'exposition aux rayonnements ionisants,
- comportement inadéquat du patient, excitabilité psychomotrice accrue.
La radiothérapie n'est pas administrée aux patients en phase terminale atteints de maladies somatiques graves, car elle ne peut qu'aggraver leur état et précipiter leur fin inévitable. Ces patients se voient prescrire un traitement palliatif (selon le protocole approprié) afin de réduire la douleur et de prévenir les hémorragies graves. Autrement dit, les médecins s'efforcent d'atténuer autant que possible les souffrances du patient durant les derniers jours et mois de sa vie.
Chimiothérapie pour l'astrocytome
La chimiothérapie est une méthode d'action systémique sur l'organisme visant à détruire les cellules atypiques restantes et à prévenir leur réapparition. L'utilisation d'agents puissants ayant un effet néfaste sur le foie et modifiant la composition du sang n'est justifiée que dans le cas de tumeurs malignes. [ 15 ] Une chimiothérapie précoce, une chimiothérapie parallèle et une chimiothérapie courte après radiothérapie sont possibles et bien tolérées [ 16 ].
S'agissant d'astrocytomes, une chimiothérapie peut parfois être prescrite pour une tumeur bénigne, en cas de risque élevé de dégénérescence cancéreuse. Par exemple, chez les personnes présentant une prédisposition héréditaire (des cas d'oncologie ont été confirmés dans la famille), les tumeurs bénignes peuvent récidiver et se transformer en tumeurs cancéreuses, même après ablation chirurgicale et radiothérapie.
Une situation identique peut être observée en cas de double diagnostic, lorsqu'il n'existe aucune certitude quant au faible degré de malignité de la tumeur ou lorsqu'il existe des contre-indications à la radiothérapie. Dans ces cas, le moindre mal est choisi, à savoir la chimiothérapie.
L'astrocytome malin du cerveau est une tumeur agressive à croissance rapide; il est donc nécessaire de la combattre avec des méthodes tout aussi agressives. Les astrocytomes étant classés comme des tumeurs cérébrales primitives, les médicaments sont sélectionnés pour le traitement de ce type d'oncologie, en tenant compte du type histologique de la tumeur.
En chimiothérapie de l'astrocytome, on utilise des médicaments antitumoraux cytostatiques à action alkylante. Les groupes alkyles de ces médicaments sont capables de se fixer à l'ADN des cellules atypiques, de le détruire et d'empêcher leur division (mitose). Parmi ces médicaments, on trouve: « Temodal », « Temozolomide », « Lomustine », « Vincristine » (un médicament à base d'alcaloïde de la pervenche), « Procarbazine », « Dibromodulcitol » [ 17 ], etc. Il est possible de prescrire:
- médicaments à base de platine (cisplatine, carboplatine), qui inhibent la synthèse de l'ADN dans les cellules atypiques, [ 18 ]
- les inhibiteurs de la topoisomérase (étoposide, irinotécan), qui empêchent la division cellulaire et la synthèse de l'information héréditaire),
- anticorps monoclonaux IgG1 (Bevacizumab), qui perturbent l'apport sanguin et la nutrition de la tumeur, empêchant sa croissance et ses métastases (ils peuvent être utilisés indépendamment, mais plus souvent en association avec des inhibiteurs de la topomérase, par exemple, avec le médicament Irinotecan). [ 19 ]
Pour les tumeurs anaplasiques, les plus efficaces sont les dérivés nitrés (Lomustine, Fotemustine) ou leurs associations (Lomustine + médicaments d'une autre série: Procarbazine, Vincristine).
En cas de récidive d'astrocytomes anaplasiques, le médicament de choix est le témozolomide (Temodal). Il est utilisé seul ou en association avec la radiothérapie; un traitement combiné est généralement prescrit pour les glioblastomes et les astrocytomes anaplasiques récidivants. [ 20 ]
Des schémas thérapeutiques à deux composants sont souvent utilisés pour traiter les glioblastomes: témozolomide + vincristine, témozolomide + bévacizumab, bévacizumab + irinotécan. Un traitement est prescrit sur 4 à 6 cycles espacés de 2 à 4 semaines. Le témozolomide est prescrit quotidiennement pendant 5 jours, les autres médicaments devant être administrés certains jours du traitement, 1 à 2 fois par jour.
On pense que cette thérapie augmente de 6 % le taux de survie à un an des patients atteints de tumeurs malignes. [ 21 ] Sans chimiothérapie, les patients atteints de glioblastome survivent rarement plus d’un an.
Pour évaluer l'efficacité de la radiothérapie et de la chimiothérapie, une nouvelle IRM est réalisée. Au cours des 4 à 8 premières semaines, une image atypique peut être observée: le contraste augmente, ce qui peut suggérer une progression tumorale. Il ne faut pas tirer de conclusions hâtives. Il est plus judicieux de réaliser une nouvelle IRM 4 semaines après la première et, si nécessaire, une TEP.
L'OMS définit des critères permettant d'évaluer l'efficacité du traitement, mais il est nécessaire de prendre en compte l'état du système nerveux central du patient et le traitement concomitant par corticoïdes. Un objectif acceptable d'un traitement complexe est d'augmenter le nombre de patients survivants et ceux ne présentant aucun signe de progression de la maladie dans les six mois.
Une disparition totale de la tumeur est considérée comme une régression complète; une diminution de la tumeur de 50 % ou plus correspond à une régression partielle. Des indicateurs plus faibles indiquent une stabilisation du processus, ce qui est également considéré comme un critère positif, permettant un arrêt de la croissance tumorale. En revanche, une augmentation de la tumeur de plus d'un quart indique une progression du cancer, ce qui est un symptôme de mauvais pronostic. Un traitement symptomatique est également mis en place.
Traitement de l'astrocytome à l'étranger
L'état de notre médecine est tel que les gens craignent souvent de mourir, non pas tant de la maladie que d'une erreur chirurgicale ou du manque de médicaments nécessaires. La vie d'une personne atteinte d'une tumeur cérébrale est inenviable. Que valent les maux de tête constants et les crises d'épilepsie? Le psychisme des patients est souvent à ses limites. C'est pourquoi non seulement un diagnostic professionnel et une approche thérapeutique adaptée sont essentiels, mais aussi une attitude appropriée du personnel médical envers le patient.
Dans notre pays, les personnes handicapées et atteintes de maladies graves se trouvent encore dans une situation ambiguë. Nombreux sont ceux qui expriment de la pitié pour elles, mais en réalité, elles ne reçoivent pas l'amour et l'attention dont elles ont besoin. Après tout, la pitié n'est pas le seul moyen de se remettre sur pied après une maladie. Ce dont nous avons besoin, c'est de soutien et de confiance: il y a presque toujours de l'espoir et il faut saisir chaque opportunité pour vivre, car la vie est la plus grande valeur sur Terre.
Même les personnes atteintes d'un cancer de stade 4, condamnées à une peine cruelle, ont besoin d'espoir et de soins. Même si l'on ne leur accorde que quelques mois, elles peuvent surmonter ces épreuves de différentes manières. Les médecins peuvent apaiser les souffrances du patient, et les proches peuvent tout faire pour que leur proche meure heureux.
Certaines personnes, avec le soutien d'autrui, accomplissent plus de choses en quelques jours et semaines qu'elles n'en accomplissent dans toute leur vie. Mais cela exige une attitude appropriée. Les patients atteints de cancer, plus que quiconque, ont besoin de l'aide de psychologues pour les aider à changer leur attitude face à la maladie. Malheureusement, cette aide n'est pas toujours proposée dans les établissements médicaux nationaux.
Nous disposons de dispensaires d'oncologie et de services spécialisés, nous traitons les cancers de diverses localisations et disposons de spécialistes qualifiés. Cependant, l'équipement de nos centres médicaux laisse souvent à désirer. Tous les médecins ne pratiquent pas d'opérations cérébrales, et l'accompagnement psychologique et l'attitude du personnel laissent généralement à désirer. Tout cela incite à rechercher des traitements à l'étranger, car les avis sur les cliniques étrangères sont extrêmement positifs et empreints de gratitude. Cela redonne espoir même à ceux qui semblent condamnés à l'échec en raison d'un diagnostic parfois erroné (un équipement de diagnostic inadéquat augmente le risque d'erreur).
Nous sommes déjà habitués au fait que des médecins étrangers prennent en charge des patients refusés par des spécialistes nationaux. Ainsi, de nombreux patients atteints d'astrocytome anaplasique malin ont déjà été traités avec succès dans des cliniques israéliennes. Ces patients ont pu continuer à vivre pleinement. Parallèlement, les statistiques de rechutes dans les cliniques israéliennes sont bien inférieures à celles de notre pays.
Aujourd'hui, Israël, grâce à ses cliniques dotées d'équipements de pointe et à son personnel hautement qualifié, est un leader dans le traitement des maladies oncologiques, notamment l'astrocytome cérébral. La haute réputation des spécialistes israéliens n'est pas fortuite: le succès des opérations est facilité par des équipements modernes, régulièrement mis à jour et améliorés, par le développement de méthodes et de schémas thérapeutiques efficaces et scientifiquement prouvés, ainsi que par l'attitude envers les patients, qu'ils soient citoyens ou visiteurs.
Les cliniques publiques et privées sont soucieuses de leur prestige et leur travail est contrôlé par les organismes publics et les lois en vigueur, que personne n'hésite à enfreindre (une mentalité différente). Dans les hôpitaux et les centres médicaux, la vie et la santé du patient sont primordiales, et le personnel médical et les organisations internationales spécialisées prennent soin d'eux. Les services d'accompagnement et d'assistance aux patients facilitent leur installation à l'étranger, permettent de réaliser rapidement et efficacement les examens nécessaires et offrent des possibilités de réduction du coût des services proposés en cas de difficultés financières.
Le patient a toujours le choix. Par ailleurs, un prix plus bas pour les services ne signifie pas une mauvaise qualité. En Israël, les cliniques privées, mais aussi publiques, peuvent se targuer d'une renommée internationale. De plus, cette renommée est méritée par de nombreuses opérations réussies et de nombreuses vies sauvées.
Lorsqu'on considère les meilleures cliniques israéliennes pour le traitement de l'astrocytome, il convient de noter les institutions gouvernementales suivantes:
- Hôpital universitaire Hadassah de Jérusalem. La clinique dispose d'un service dédié au traitement des tumeurs cancéreuses du système nerveux central (SNC). Le service de neurochirurgie offre aux patients une gamme complète de services diagnostiques: examen neurologique, radiographie, scanner ou IRM, électroencéphalographie, échographie (prescrite pour les enfants), PET-TDM, angiographie, ponction rachidienne, biopsie associée à un examen histologique.
Les opérations visant à retirer les astrocytomes de divers degrés de malignité sont pratiquées par des neurochirurgiens de renommée mondiale, spécialisés dans le traitement des patients atteints de cancer. Les stratégies et schémas thérapeutiques sont choisis individuellement, ce qui n'empêche pas les médecins d'adhérer à des protocoles thérapeutiques scientifiquement fondés. La clinique dispose d'un service de réadaptation neuro-oncologique.
- Centre médical Sourasky (Ichilov) à Tel-Aviv. L'un des plus grands établissements médicaux publics du pays, prêt à accueillir des patients étrangers, affiche une efficacité remarquable dans le traitement du cancer: 90 % d'efficacité, associée à 98 % de réussite des chirurgies cérébrales. L'hôpital Ichilov figure parmi les 10 cliniques les plus populaires. Il propose un examen complet et une prise en charge par plusieurs spécialistes simultanément, ainsi qu'une élaboration rapide du plan de traitement et un calcul de son coût. Tous les médecins de l'hôpital sont hautement qualifiés, ont effectué des stages dans des cliniques renommées aux États-Unis et au Canada, disposent d'un solide bagage de connaissances et d'une expérience pratique suffisante dans le traitement des patients atteints de cancer. Les opérations sont réalisées sous contrôle de neuronavigation, ce qui minimise les complications potentielles.
- Centre médical Itzhak Rabin. Établissement médical pluridisciplinaire doté du plus grand centre d'oncologie « Davidov », équipé des dernières technologies. Un cinquième des patients atteints de cancer en Israël sont traités dans ce centre, réputé pour la grande précision de ses diagnostics (100 %). Environ 34 à 35 % des diagnostics posés par les hôpitaux étrangers sont contestés ici. Les personnes qui se croyaient en phase terminale bénéficient d'une seconde chance et, chose la plus précieuse, de l'espoir.
Les dernières avancées en matière de thérapie ciblée, d'immunothérapie et de robotique sont utilisées dans le traitement des patients atteints de cancer. Pendant leur traitement, les patients sont hébergés dans des chambres de type hôtel.
- Centre médical d'État « Rambam ». Un centre moderne et bien équipé, des spécialistes de haut niveau, une vaste expérience dans le traitement des tumeurs cérébrales, une attention et une prise en charge de qualité, quel que soit le pays de résidence: voilà la possibilité de bénéficier d'un traitement de qualité rapidement. Il est possible de contacter l'hôpital sans intermédiaire et de se faire soigner en 5 jours. Il est également possible de participer à des expériences cliniques pour les patients présentant un pronostic défavorable aux traitements traditionnels.
- Centre médical Sheba. Hôpital universitaire d'État renommé, il collabore depuis de nombreuses années avec le Centre américain de cancérologie MD Anderson. Outre son équipement performant, sa grande précision diagnostique et ses opérations réussies d'ablation d'astrocytomes cérébraux, la clinique se distingue par un programme de soins spécifique incluant un soutien psychologique continu.
Parmi les cliniques privées proposant un traitement qualifié et sûr de l'astrocytome cérébral, la clinique multidisciplinaire « Assuta » de Tel-Aviv, construite sur les fondations de l'institut, mérite une attention particulière. Il s'agit de l'une des cliniques les plus réputées et les plus populaires, dont les tarifs sont comparables à ceux des hôpitaux publics et sont contrôlés par l'État. Diagnostics précis, méthodes modernes de traitement du cancer du cerveau, taux de guérison élevé au stade 1 (90 %), équipements de pointe des laboratoires, des salles de diagnostic et des blocs opératoires, conditions de confort pour les patients, professionnalisme de tous les médecins et du personnel médical junior impliqués dans la prise en charge des patients.
La particularité de presque toutes les cliniques privées et publiques d'Israël réside dans le professionnalisme de leurs médecins et dans leur attitude prudente et bienveillante envers leurs patients. Aujourd'hui, il n'y a pas de difficultés particulières de communication et d'inscription pour un traitement en Israël (sauf pour des raisons financières, car les patients étrangers y sont soignés contre rémunération). Le paiement des soins s'effectue généralement à réception, et il est également possible de les régler par versements échelonnés.
La forte concurrence, le contrôle gouvernemental et un financement suffisant obligent les cliniques israéliennes, comme on dit, à préserver leur image de marque. Nous ne connaissons pas cette concurrence, ni la capacité de réaliser des diagnostics précis et des traitements de qualité. Nous avons de bons médecins, mais ils sont impuissants face à la maladie, non par manque de connaissances et d'expérience, mais par manque d'équipement. Les patients aimeraient faire confiance à leurs spécialistes nationaux, mais ils ne le peuvent pas, car leur vie est en jeu.
Aujourd’hui, le traitement des tumeurs cérébrales en Israël est la meilleure option pour prendre soin de vous ou de vos proches, qu’il s’agisse d’un cancer du cerveau ou qu’il soit nécessaire d’opérer d’autres organes vitaux.

