Expert médical de l'article
Nouvelles publications
Méthodes de recherche sur le système nerveux autonome
Dernière revue: 07.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.

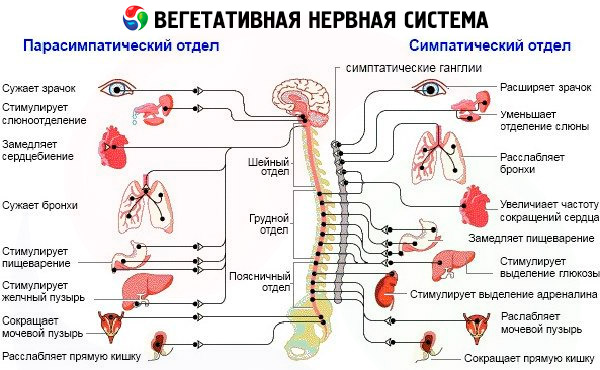
Lors de l'étude du système nerveux autonome, il est important de déterminer son état fonctionnel. Les principes de l'étude doivent reposer sur une approche clinique et expérimentale, axée essentiellement sur l'étude fonctionnelle et dynamique du tonus, de la réactivité autonome et du soutien autonome de l'activité. Le tonus et la réactivité autonomes donnent une idée des capacités homéostatiques de l'organisme, tandis que le soutien autonome de l'activité donne une idée des mécanismes adaptatifs. En présence de troubles autonomes, il est nécessaire de clarifier l'étiologie et la nature de la lésion dans chaque cas spécifique. Il convient de déterminer le niveau d'atteinte du système nerveux autonome: suprasegmentaire, segmentaire; l'intérêt prédominant pour les structures cérébrales: le cerveau principal (rhinencéphale, hypothalamus, tronc cérébral), les autres structures cérébrales, la moelle épinière; les formations végétatives parasympathiques et sympathiques: chaîne sympathique, ganglions, plexus, ganglions parasympathiques, atteinte des fibres sympathiques et parasympathiques, notamment de leurs segments pré- et postganglionnaires.
Étude du tonus végétatif
Par tonus végétatif (initial), nous entendons les caractéristiques plus ou moins stables de l'état des indicateurs végétatifs pendant la période de « repos relatif », c'est-à-dire d'éveil détendu. Les appareils régulateurs qui maintiennent l'équilibre métabolique et la relation entre les systèmes sympathique et parasympathique participent activement à la production du tonus.
Méthodes de recherche:
- questionnaires spéciaux;
- tableaux enregistrant les indicateurs végétatifs objectifs,
- une combinaison de questionnaires et de données objectives issues d'une étude de l'état végétatif.
Étude de la réactivité autonome
Les réactions végétatives qui surviennent en réponse à des stimuli externes et internes caractérisent la réactivité végétative. L'intensité de la réaction (amplitude des fluctuations des indicateurs végétatifs) et sa durée (retour des indicateurs végétatifs à leur niveau initial) sont importantes.
Lors de l'étude de la réactivité végétative, il est nécessaire de prendre en compte la loi du niveau initial, selon laquelle plus le niveau initial est élevé, plus le système ou l'organe est actif et tendu, et plus la réponse possible à un stimulus perturbateur est faible. Si le niveau initial est brusquement modifié, l'agent perturbateur peut provoquer une réaction paradoxale ou antagoniste de signe opposé, c'est-à-dire que l'ampleur de l'activation est probablement liée au niveau pré-stimulus.
Méthodes d'étude de la réactivité végétative: pharmacologiques - administration d'une solution d'adrénaline, d'insuline, de mésatone, de pilocarpine, d'atropine, d'histamine, etc.; physiques - tests de froid et de chaleur; impact sur les zones réflexes (pression): réflexe oculocardique (Dagnini - Aschner), sinus-carotidien (Tschermak, Hering), solaire (Thomas, Roux), etc.
Tests pharmacologiques
Méthodologie de réalisation des tests avec adrénaline et insuline. L'étude est réalisée le matin. En position horizontale, après 15 minutes de repos, la tension artérielle, la fréquence cardiaque, etc. du sujet sont mesurées. 0,3 ml d'une solution d'adrénaline ou d'insuline à 0,1 % à la dose de 0,15 U/kg est ensuite injecté sous la peau de l'épaule. La tension artérielle, le pouls et la respiration sont enregistrés 3; 10; 20; 30; et 40 minutes après l'injection d'adrénaline; après l'administration d'insuline, les mêmes indicateurs sont enregistrés toutes les 10 minutes pendant 1,5 heure. Nous avons considéré les fluctuations supérieures à 10 mm Hg comme une variation des pressions systolique et diastolique, une augmentation ou une diminution de 8 à 10 battements ou plus par minute comme une variation de la fréquence cardiaque, et une variation de la respiration de 3 battements ou plus par minute.
Évaluation des échantillons. Trois degrés de réactivité autonome ont été identifiés: normal, augmenté, diminué. Chez les individus sains, les résultats suivants ont été observés:
- absence de réponse à l’administration d’une substance pharmacologique chez 1/3 des personnes examinées;
- réaction végétative partielle (faible), caractérisée par une modification d'un ou deux indicateurs objectifs (tension artérielle, pouls ou respiration), parfois associée à de légères sensations subjectives ou à une modification de trois indicateurs objectifs sans sensations subjectives - chez 1/3 des personnes examinées;
- réaction végétative prononcée (augmentée), dans laquelle il y a un changement dans les trois indicateurs objectifs enregistrés en combinaison avec la manifestation de plaintes subjectives (sensation de battements de cœur, frissons, sensation de tension interne ou, au contraire, faiblesse, somnolence, vertiges, etc.) - chez 1/3 des personnes examinées.
Selon la nature des changements végétatifs et des sensations subjectives, on distingue les réactions sympatho-surrénales, vagus-insulaires, mixtes et biphasiques (avec ces dernières, la première phase peut être sympatho-surrénale et la seconde parasympathique, ou vice versa).
Activité physique
Méthodologie de réalisation d'un test au froid. La tension artérielle et la fréquence cardiaque sont mesurées en position allongée. Le sujet plonge ensuite la main opposée jusqu'au poignet dans de l'eau à +4 °C et la maintient pendant 1 minute. La tension artérielle et la fréquence cardiaque sont enregistrées immédiatement après l'immersion de la main dans l'eau, 0,5 et 1 minute après l'immersion, puis, après la sortie de l'eau, jusqu'à leur niveau initial. Si la fréquence cardiaque est examinée à l'aide d'un ECG, le nombre d'ondes R ou d'intervalles RR dans les intervalles de temps spécifiés est compté et le tout est recalculé pour obtenir la fréquence cardiaque à 1 minute.
Évaluation du test. Réactivité végétative normale: augmentation de la pression artérielle systolique de 20 mm Hg et diastolique de 10 à 20 mm Hg après 0,5 à 1 minute. Augmentation maximale de la pression artérielle: 30 secondes après le début du refroidissement. Retour à la valeur initiale après 2 à 3 minutes.
Déviations pathologiques:
- hyperexcitabilité des vasomoteurs (hyperréactivité) - une forte augmentation de la pression artérielle systolique et diastolique, c'est-à-dire une réaction sympathique prononcée (augmentation de la réactivité autonome);
- diminution de l'excitabilité des vasomoteurs (hyporéactivité) - légère augmentation de la pression artérielle (augmentation de la pression diastolique inférieure à 10 mm Hg), faible réaction sympathique (réactivité autonome réduite);
- diminution de la pression systolique et diastolique - réaction parasympathique (ou réaction perverse).
Pression sur les zones réflexes
Réflexe oculocardiaque (Dagnini-Aschner). Technique du test: après 15 minutes d’immobilité, enregistrer l’ECG pendant 1 minute, puis compter la fréquence cardiaque pendant 1 minute (bruit de fond initial). Appuyer ensuite sur les deux globes oculaires du bout des doigts jusqu’à l’apparition d’une légère douleur. Un oculocompresseur Barre peut être utilisé (pression de 300 à 400 g). 15 à 25 secondes après le début de la pression, enregistrer la fréquence cardiaque pendant 10 à 15 secondes à l’aide de l’ECG. Compter le nombre d’ondes R pendant 10 secondes et recalculer pendant 1 minute.
Il est possible d'enregistrer la fréquence cardiaque après une interruption de la pression pendant 1 à 2 minutes supplémentaires. Dans ce cas, la fréquence cardiaque est considérée comme le pourcentage d'augmentation de l'intervalle RR au cours des 10 dernières secondes de pression sur les globes oculaires par rapport à la valeur moyenne des intervalles RR calculée sur cinq segments RR de 10 secondes avant le début de la pression.
Vous pouvez également calculer la fréquence cardiaque non pas à partir de l'enregistrement ECG, mais par palpation toutes les 10 secondes pendant 30 secondes.
Interprétation: ralentissement normal du rythme cardiaque - réactivité autonome normale; ralentissement important (réaction parasympathique, vagale) - réactivité autonome accrue; ralentissement faible - réactivité autonome diminuée; pas de ralentissement - réactivité autonome pervertie (réaction sympathique).
Normalement, quelques secondes après le début de la pression, la fréquence cardiaque ralentit de 6 à 12 battements par minute. L'ECG montre un ralentissement du rythme sinusal.
Toutes les évaluations de tests indiquent à la fois l'intensité et la nature de la réaction. Cependant, les données numériques obtenues lors de l'examen de personnes en bonne santé varient d'un auteur à l'autre, probablement pour plusieurs raisons (fréquence cardiaque initiale différente, méthodes d'enregistrement et de traitement différentes). En raison de la fréquence cardiaque initiale différente (plus ou moins de 70-72 battements par minute), il est possible de calculer la réponse à l'aide de la formule de Galyu:
X = HRsp/HRsi x 100,
Où HRsp est la fréquence cardiaque dans l'échantillon; HRsi est la fréquence cardiaque initiale; 100 est le nombre de FC conventionnel.
Le ralentissement du pouls selon la formule de Galu est égal à: 100 - X.
Nous considérons qu'il est approprié de prendre comme norme la valeur M±a, où M est la valeur moyenne de la fréquence cardiaque sur 1 min dans le groupe d'étude; o est l'écart type par rapport à M. Si la valeur est supérieure à M+g, on parle d'augmentation de la réactivité végétative (sympathique ou parasympathique); si elle est inférieure, on parle de diminution de la réactivité végétative. Nous estimons nécessaire d'effectuer des calculs de cette manière pour d'autres tests de réactivité végétative.
Résultats de l'étude de la fréquence cardiaque dans des échantillons d'individus sains
Essayer |
M±a |
Réflexe oculocardiaque |
-3,95 ± 3,77 |
Réflexe du sinus carotidien |
4,9 ± 2,69 |
Réflexe solaire |
-2,75 ± 2,74 |
Réflexe sino-articulaire carotidien (Tschermak-Gering). Technique du test: après 15 minutes d’adaptation (repos) en position allongée, mesurer la fréquence cardiaque pendant 1 minute (enregistrement ECG: 1 minute) – le bruit de fond initial. Ensuite, appuyer alternativement (après 1,5 à 2 secondes) avec les doigts (index et pouce) sur la zone du tiers supérieur du muscle sterno-claido-mastoïdien, légèrement sous l’angle de la mâchoire inférieure, jusqu’à ce que la pulsation de l’artère carotide soit perceptible. Il est recommandé de commencer la pression du côté droit, car l’irritation est plus forte à droite qu’à gauche. La pression doit être légère et indolore pendant 15 à 20 secondes; à partir de la 15e seconde, commencer à enregistrer la fréquence cardiaque à l’aide de l’ECG pendant 10 à 15 secondes. Arrêter ensuite la pression et calculer la fréquence cardiaque par minute en fonction de la fréquence des ondes R de l’ECG. Le calcul peut être effectué à partir de l'intervalle RR, comme dans l'étude du réflexe oculocardiaque. L'état de récidive peut également être enregistré 3 et 5 minutes après l'arrêt de la pression. Parfois, la pression artérielle et la fréquence respiratoire sont enregistrées.
Interprétation: les valeurs obtenues à partir de sujets sains sont considérées comme des changements normaux de la fréquence cardiaque, c'est-à-dire une réactivité autonome normale.
Français Les valeurs supérieures à cette valeur indiquent une réactivité végétative accrue, c'est-à-dire une activité parasympathique accrue ou une activité sympathique insuffisante, tandis que les valeurs inférieures indiquent une réactivité végétative diminuée. Une fréquence cardiaque accrue indique une réaction déformée. Selon d'autres auteurs [Rusetsky II, 1958; Birkmayer W., 1976, et al.], la norme est considérée comme un ralentissement de la fréquence cardiaque après 10 s à 12 battements par 1 min, une diminution de la pression artérielle à 10 mm, un ralentissement de la fréquence respiratoire et parfois une augmentation de l'onde T sur l'ECG d'au moins 1 mm.
Anomalies pathologiques: ralentissement soudain et important du rythme cardiaque sans chute de la tension artérielle (type vagocardiaque); forte chute de la tension artérielle (supérieure à 10 mm Hg) sans ralentissement du pouls (type dépresseur); vertiges, évanouissements sans modification de la tension artérielle ou du pouls ou avec modification de ces paramètres (type cérébral) – augmentation de la tension artérielle [Birkmayer W., 1976]. Il est donc conseillé de calculer les valeurs de M±a.
Réflexe solaire – réflexe épigastrique (Toma, Roux). Technique du test: au repos, en décubitus dorsal, muscles abdominaux relâchés, l’ECG est enregistré avant le test (bruit de fond), la fréquence cardiaque est déterminée par les intervalles RR de l’ECG. La pression artérielle peut également être mesurée (indicateurs de fond initiaux). Une pression sur le plexus solaire est appliquée avec la main jusqu’à ce que la pulsation de l’aorte abdominale soit perceptible.
Vingt à trente secondes après le début de la pression, la fréquence cardiaque est à nouveau enregistrée pendant 10 à 15 secondes à l'aide d'un ECG. La fréquence cardiaque est calculée à partir du nombre d'ondes R sur l'ECG pendant 10 secondes, puis recalculée toutes les minutes. Le calcul peut être effectué à partir de l'intervalle RR, de la même manière que pour l'étude du réflexe oculocardiaque (voir ci-dessus).
Interprétation: la valeur M±o est considérée comme la norme. Le degré d'expression est déterminé: réactivité normale, augmentée ou exprimée, diminuée et pervertie, et la nature de la réaction: sympathique, vagale ou parasympathique.
Selon II Rusetsky (1958), W. Birkmayer (1976), plusieurs types de réactions sont notés:
- le réflexe est absent ou inversé (le pouls n'est pas suffisamment ralenti ou accéléré) - réaction de type sympathique;
- réflexe positif - ralentissement de plus de 12 battements par minute - type parasympathique;
- ralentissement de 4 à 12 battements par 1 min - type normal.
Les tests de réactivité permettent de calculer les coefficients indiqués dans l'étude du tonus végétatif. Les résultats obtenus donnent une idée de la force, du caractère et de la durée des réactions végétatives, c'est-à-dire de la réactivité des systèmes sympathique et parasympathique du SNA.
Recherche de soutien végétatif de l'activité
L'étude du soutien végétatif de diverses formes d'activité apporte également des informations importantes sur l'état du système nerveux végétatif, car les composantes végétatives sont un accompagnement obligatoire de toute activité. Nous appelons leur enregistrement l'étude du soutien végétatif de l'activité.
Les indicateurs de soutien végétatif permettent d'évaluer l'adéquation du soutien végétatif au comportement. Ils sont généralement étroitement liés à la forme, à l'intensité et à la durée de l'action.
Méthodes d'étude du soutien végétatif de l'activité
En physiologie clinique, l'étude du soutien végétatif est réalisée à l'aide d'une modélisation expérimentale de l'activité:
- physique - activité physique dosée: vélo ergométrique, marche dosée, lever les jambes en position horizontale à 30-40° un certain nombre de fois dans un certain laps de temps, test de maîtrise en deux étapes, squats dosés, développé couché sur dynamomètre jusqu'à 10-20 kg, etc.
- test de position - transition de la position horizontale à la position verticale et vice versa (test orthoclinostatique);
- mental - calcul mental (simple - soustraire 7 de 200 et complexe - multiplier des nombres à deux chiffres par des nombres à deux chiffres), composition de mots, par exemple 7 mots avec 7 lettres, etc.
- émotionnel - modélisation des émotions négatives: menace de choc électrique, reproduction de situations émotionnelles négatives vécues dans le passé, ou induction particulière d'émotions négatives associées à la maladie, induction de stress émotionnel à l'aide de la méthode de Kurt Lewin, etc. Modélisation des émotions positives de différentes manières, par exemple, parler d'une bonne issue de la maladie, etc. Pour enregistrer les changements végétatifs, les paramètres suivants sont utilisés: système cardiovasculaire: fréquence cardiaque, variabilité du PC, pression artérielle, indicateurs REG, pléthysmographie, etc.; système respiratoire - fréquence respiratoire, etc.; le réflexe galvanique cutané (GSR), le profil hormonal et d'autres paramètres sont étudiés.
Les paramètres étudiés sont mesurés au repos (tonus végétatif initial) et pendant l'activité. L'augmentation du paramètre durant cette période est évaluée comme un soutien végétatif de l'activité. Interprétation: les données obtenues sont interprétées comme un soutien végétatif de l'activité normal (les variations sont identiques à celles du groupe témoin), excessif (les variations sont plus intenses que dans le groupe témoin) et insuffisant (les variations sont moins prononcées que dans le groupe témoin).
L'activité est principalement assurée par le système ergotrope. Par conséquent, l'état des dispositifs ergotropes a été jugé en fonction du degré d'écart par rapport aux données initiales.
Étude du support végétatif dans le test orthoclinostatique. Ce test a été décrit par de nombreux auteurs [Rusetsky II, 1958; Chetverikov NS, 1968, entre autres] et comporte plusieurs modifications basées sur le test hémodynamique de Shelong. Nous n'en présenterons que deux variantes. La première variante (classique) est décrite dans le manuel de W. Birkmayer (1976); la seconde, que nous avons adoptée récemment, consiste à réaliser le test et à traiter les résultats obtenus selon la méthode proposée par Z. Servit (1948).
Nous considérons les tests orthoclinostatiques, effectués activement et non à l'aide d'une table tournante, non seulement comme des tests hémodynamiques, mais aussi comme des tests de soutien végétatif de l'activité, c'est-à-dire des déplacements végétatifs qui assurent le passage d'une position à une autre, puis le maintien de la nouvelle position.
Méthode de la première variante. Au repos et en position horizontale, la fréquence cardiaque et la tension artérielle sont mesurées. Le patient se lève ensuite lentement, sans mouvements inutiles, et se place confortablement près du lit. Immédiatement en position verticale, le pouls et la tension artérielle sont mesurés, puis à intervalles d'une minute pendant 10 minutes. Le sujet peut rester en position verticale de 3 à 10 minutes. Si des modifications pathologiques apparaissent à la fin du test, les mesures doivent être poursuivies. Le patient est invité à se recoucher; immédiatement après, la tension artérielle et la fréquence cardiaque sont mesurées à intervalles d'une minute jusqu'à ce qu'elles atteignent leur valeur initiale.
Interprétation. Réactions normales (soutien végétatif normal de l'activité): en position debout, augmentation brève de la pression systolique à 20 mm Hg, et, dans une moindre mesure, de la pression diastolique, et augmentation transitoire de la fréquence cardiaque à 30 par minute. En position debout, la pression systolique peut parfois chuter (de 15 mm Hg en dessous du niveau initial ou rester inchangée), tandis que la pression diastolique reste inchangée ou augmente légèrement, de sorte que l'amplitude de la pression par rapport au niveau initial peut diminuer. En position debout, la fréquence cardiaque peut augmenter jusqu'à 40 par minute par rapport au niveau initial. Après le retour à la position initiale (horizontale), la pression artérielle et la fréquence cardiaque devraient revenir à leur niveau initial en 3 minutes. Une brève augmentation de la pression peut survenir immédiatement après la position allongée. Il n'y a pas de plaintes subjectives.
La violation du soutien végétatif de l'activité se manifeste par les symptômes suivants:
- Une augmentation de la pression systolique de plus de 20 mm Hg.
- La pression diastolique augmente également, parfois plus significativement que la pression systolique, dans d'autres cas elle diminue ou reste au même niveau;
- Augmentation indépendante de la seule pression diastolique lors du passage à la position debout;
- Augmentation de la fréquence cardiaque en position debout de plus de 30 par minute;
- Lorsque vous vous levez, vous pouvez ressentir un afflux de sang à la tête et un assombrissement de votre vision.
Tous les changements ci-dessus indiquent un soutien végétatif excessif.
- Chute transitoire de la pression systolique de plus de 10 à 15 mm Hg immédiatement après le passage à la position debout. Parallèlement, la pression diastolique peut augmenter ou diminuer simultanément, réduisant ainsi considérablement l'amplitude de la pression (pression différentielle). Plaintes: oscillations et sensation de faiblesse au passage à la position debout. Ces phénomènes sont interprétés comme un manque de soutien végétatif.
- En position debout, la pression systolique chute de plus de 15 à 20 mm Hg par rapport à son niveau initial. La pression diastolique reste inchangée ou augmente légèrement: il s'agit d'un trouble de la régulation hypotonique, qui peut également être considéré comme un soutien végétatif insuffisant, un trouble de l'adaptation. Une baisse de la pression diastolique (régulation hypodynamique selon W. Birkmayer, 1976) peut également être considérée de la même manière. Une diminution de l'amplitude de la pression artérielle par rapport à son niveau initial de plus de deux fois indique non seulement des troubles de la régulation, mais aussi, à notre avis, un trouble du soutien végétatif.
- Une augmentation de la fréquence cardiaque en station debout de plus de 30 à 40 par minute avec une pression artérielle relativement inchangée constitue un soutien végétatif excessif (trouble régulateur de la tachycardie selon W. Birkmayer, 1976). Une tachypnée orthostatique peut survenir.
Modifications de l'ECG lors du test orthoclinostatique: augmentation de la fréquence du pouls sinusal, augmentation de l'onde P en dérivations standard II et III, diminution de l'intervalle ST et aplatissement ou onde T négative en dérivations II et III. Ces phénomènes peuvent survenir immédiatement après le passage à la position debout ou en station debout prolongée. Des modifications orthostatiques peuvent être observées chez des personnes en bonne santé. Elles ne sont pas le signe d'une anomalie cardiaque: il s'agit d'une altération de l'apport végétatif associée à une sympathicotonie (apport excessif).
Les règles pour passer en position couchée et en position allongée sont les mêmes.
Méthode de la deuxième variante. Après 15 minutes de repos en position horizontale, la tension artérielle du sujet est mesurée et la fréquence cardiaque est enregistrée par ECG pendant 1 minute. Le sujet se redresse calmement, ce qui prend environ 8 à 10 secondes. Ensuite, l'ECG est à nouveau enregistré en continu en position verticale pendant 1 minute et la tension artérielle est enregistrée. Ensuite, aux 3e et 5e minutes de station debout, l'ECG est enregistré pendant 20 secondes, et la tension artérielle est mesurée aux mêmes intervalles de temps après l'enregistrement de l'ECG. Le sujet s'allonge ensuite (test clinostatique) et les mêmes indices végétatifs sont enregistrés selon la méthode décrite ci-dessus, aux mêmes intervalles de temps. La fréquence cardiaque est enregistrée en comptant les ondes R à intervalles de 10 secondes de l'ECG.
Les données obtenues pendant la minute des tests orthostatiques et clinostatiques sont traitées selon Z. Servit (1948). Les indicateurs suivants sont calculés:
1. Accélération orthostatique moyenne par minute (AOA). Elle est égale à la somme de l'augmentation par rapport à la fréquence cardiaque initiale au cours des 10 premières secondes de la minute, de la deuxième et de la sixième, divisée par 3:
SOU = 1 + 2 + 6 / 3
L'indice de labilité orthostatique (OLI) est la différence entre la fréquence cardiaque la plus élevée et la plus basse en position orthostatique pendant 1 minute (sélectionnée parmi six intervalles de 10 secondes de la première minute) - la plage minimale de fluctuations de la fréquence cardiaque dans le test orthostatique.
La décélération clinostatique (CD) est la plus grande décélération de la fréquence cardiaque en 1 minute en position allongée après un passage d'une position verticale.
La différence orthoclinostatique (OCD) est la différence entre la plus grande accélération et la plus grande décélération lors des tests ortho- et clinostatiques (le calcul est également effectué pour six intervalles de 10 secondes en 1 minute du test).
L'indice clinostatique de labilité (ICL) est la différence entre le ralentissement le plus important et le plus faible de la fréquence cardiaque lors d'un test clinostatique (sélectionné à partir d'intervalles de 10 secondes d'une minute en position horizontale). Le calcul est effectué en une minute en position debout et couchée, puis la fréquence cardiaque aux 3e et 5e minutes ainsi que la valeur de la pression artérielle sont calculées. Les valeurs de M±a obtenues chez des sujets sains à différents intervalles de temps des tests spécifiés sont considérées comme la norme.
Une étude dynamique de l'état du système nerveux autonome donne une idée de son tonus autonome initial (déterminé par l'état des formations autonomes périphériques), de sa réactivité autonome et de son soutien autonome à l'activité, qui est déterminé par l'état des systèmes suprasegmentaux du cerveau qui organisent le comportement adaptatif.
Outre la méthode fonctionnelle-dynamique décrite ci-dessus, largement utilisée par les cliniciens pour l'enregistrement des paramètres spécifiés afin de caractériser l'état du système nerveux autonome au repos et en charge, on utilise la méthode REG, qui fournit des informations indirectes sur l'ampleur du remplissage sanguin pulsé, l'état de la paroi vasculaire des principaux vaisseaux, la vitesse relative du flux sanguin et la relation entre la circulation artérielle et veineuse. La pléthysmographie résout les mêmes problèmes: une augmentation des oscillations, c'est-à-dire une dilatation des vaisseaux sanguins, est évaluée comme une diminution des influences sympathiques; une diminution des oscillations, une tendance à la constriction, comme une augmentation de ces influences. L'échographie Doppler (USDG) indique l'état du lit vasculaire, qui reflète également indirectement l'état du système nerveux autonome.
Étude de l'excitabilité neuromusculaire
Les tests objectifs les plus couramment utilisés sont:
Induction du symptôme de Chvostek au repos et après 5 minutes d'hyperventilation. L'induction du symptôme de Chvostek s'effectue en frappant le marteau neurologique au point médian reliant la commissure labiale au lobe de l'oreille. Le degré d'expression est mesuré:
- I degré - réduction de la commissure labiale;
- II degré - ajout de réduction de l'aile du nez;
- III degré - en plus des phénomènes décrits ci-dessus, le muscle orbiculaire des yeux se contracte;
- Grade IV - une forte contraction des muscles de toute la moitié du visage.
Une hyperventilation de 5 minutes entraîne une nette augmentation du degré d'expression [Aljouianine Th. et al., 1958; Klotz HD, 1958]. Chez les personnes en bonne santé, un symptôme de Chvostek positif survient dans 3 à 29 % des cas. Dans la tétanie neurogène, il est positif dans 73 % des cas.
Test du brassard (symptôme de Trousseau). Technique: un garrot artériel ou un brassard pneumatique est appliqué sur l’épaule du patient pendant 5 à 10 minutes. La pression dans le brassard doit être maintenue 5 à 10 mm Hg au-dessus de la pression systolique du patient. Lorsque la compression est retirée en phase post-ischémique, des spasmes carpopédiques, appelés « main de l’obstétricien », apparaissent. La fréquence du symptôme de Trousseau dans la tétanie varie de 15 à 65 %. Il indique une forte excitabilité neuromusculaire périphérique.
Test de Trousseau-Bonsdorff. Technique: un brassard pneumatique est placé sur l’épaule du patient et la pression y est maintenue pendant 10 minutes à un niveau supérieur de 10 à 15 mm Hg à la pression systolique, ce qui provoque une ischémie du bras. Dans la seconde moitié de la période ischémique, une hyperventilation est ajoutée (inspirations et expirations profondes maximales à une fréquence de 18 à 20 par minute) pendant 5 minutes. Résultats du test: faiblement positif: apparition de fasciculations visibles au niveau des muscles interosseux, notamment au niveau du premier espace interphalangien, modification de la forme de la main (tendance à la « main d’obstétricien »); positif: image prononcée de spasme carpopédal; négatif: absence des phénomènes décrits ci-dessus.
Étude électromyographique. L'EMG permet d'enregistrer l'activité électrique des muscles impliqués dans le spasme tétanique. Cette activité est caractérisée par des potentiels successifs (doublets, triplets, multiplets) qui se produisent à intervalles courts (4 à 8 ms) avec une fréquence de 125 à 250 pps. Ces potentiels et d'autres phénomènes en EMG sont observés pendant l'étude, à l'aide de tests de provocation.
D'autres tests révèlent l'excitabilité neuromusculaire: le syndrome du coude de Bechterew, le symptôme de Schlesinger, le symptôme du rouleau musculaire, mais ils sont moins informatifs et sont moins souvent utilisés.
Méthodes d'étude du syndrome d'hyperventilation
- Analyse des sensations subjectives (plaintes) caractérisées par la polysystémie et le lien des plaintes avec la fonction respiratoire.
- La présence de troubles respiratoires pendant ou au début de la maladie.
- Résultats positifs du test d'hyperventilation.
- Tests d'excitabilité neuromusculaire.
- Possibilité d'arrêter un paroxysme d'hyperventilation en inhalant un mélange d'air contenant 5% de CO2, ou en respirant « dans un sac » (papier ou polyéthylène) pour accumuler son propre CO2, à l'aide duquel l'attaque est arrêtée.
- Le patient présente une hypocapnie de l’air alvéolaire et une alcalose du sang.
Technique du test d'hyperventilation: le patient est en position horizontale ou semi-allongée (sur une chaise). Il commence à respirer profondément à un rythme de 16 à 22 respirations par minute. Le test dure, selon la tolérance, de 3 à 5 minutes. Un test d'hyperventilation positif présente deux variantes de progression. La première variante: des modifications émotionnelles, végétatives, tétaniques et autres surviennent pendant le test, qui disparaissent 2 à 3 minutes après la fin du test. La seconde variante: l'hyperventilation entraîne le développement d'un paroxysme végétatif, qui, amorcé pendant le test, se poursuit après sa fin. La transition du test vers un paroxysme complet est observée initialement au niveau de la respiration; le sujet ne peut interrompre son hyperventilation et continue de respirer fréquemment et profondément. La détresse respiratoire s'accompagne de troubles végétatifs, musculo-toniques et émotionnels. Il est généralement admis que l'apparition de sensations subjectives pendant le test, similaires à celles qui surviennent spontanément, constitue un critère positif pour établir un diagnostic de syndrome d'hyperventilation.
À partir de 50 ans, le test doit être réalisé avec prudence. Les contre-indications sont l'hypertension artérielle, la présence de pathologies cardiaques et pulmonaires, et une athérosclérose sévère.
Méthodes supplémentaires d'étude de l'état fonctionnel du système nerveux
Recherche de caractéristiques émotionnelles et personnelles
Les troubles végétatifs, notamment cérébraux, sont psychovégétatifs. Par conséquent, en cas de troubles végétatifs, il est nécessaire d'examiner la sphère mentale. L'une des méthodes d'étude est une étude détaillée de la psychanamnèse, identifiant la présence de traumatismes psychologiques infantiles et actuels. L'analyse clinique des troubles émotionnels est importante. L'examen psychologique est réalisé à l'aide de diverses méthodes: la méthode d'étude multidimensionnelle de la personnalité (MIP) modifiée par F.B. Berezina et M.I. Miroshnikov (1976), les tests de Spielberger, d'Eysenck et de Cattell, ainsi que le test projectif de Rorschach, le test d'aperception thématique (TAT), le test des phrases inachevées, le test de Rosenzweig (test de frustration), etc. Les tests les plus instructifs dans l'étude des troubles végétatifs sont les MIP, de Spielberger et de Cattell.
Études électrophysiologiques
L'EEG est utilisé non seulement pour clarifier la localisation du processus et, dans certains cas, sa nature (décharges généralisées hypersynchrones épileptiques), mais aussi pour étudier l'état fonctionnel des systèmes d'activation et de désactivation non spécifiques du cerveau pendant le sommeil, en état de veille détendu et tendu, qui est modélisé par diverses charges: hyperventilation, stimulation lumineuse, sonore, stress émotionnel, charge mentale, etc.
La méthode la plus courante pour tester les systèmes cérébraux non spécifiques est l'enregistrement polygraphique de l'EEG, de l'ECG, de la GSR, de l'EMG et de la fréquence respiratoire. Les variations de ces indicateurs reflètent les relations entre les systèmes activateurs ascendants et descendants (Mi). La relation et l'état des systèmes cérébraux désynchronisés (formation réticulaire du tronc cérébral) et synchrones (système thalamocortical) sont évalués par l'analyse visuelle et informatique de l'EEG (calcul de l'indice a, de l'indice de synchronisation actuel, etc.). Pendant le sommeil, les données EEG permettent d'obtenir des informations sur les caractéristiques de la représentation des différents stades du sommeil, leurs périodes de latence, leurs cycles de sommeil et leur activité motrice (AMS).
Ces dernières années, l'utilisation de l'informatique a considérablement accru les possibilités de recherche neurophysiologique. L'utilisation de la méthode de moyennage a permis d'isoler les potentiels évoqués de l'EEG spontané, principalement ceux provoqués par des stimuli sensoriels et moteurs.
Ainsi, l’étude des potentiels évoqués somatosensoriels permet une évaluation efficace et différenciée de l’état fonctionnel de différents niveaux de systèmes d’afférentation spécifiques et non spécifiques.
L'étude des mécanismes d'organisation de l'action et des systèmes effecteurs permet d'enregistrer le potentiel moteur associé à l'exécution des mouvements volontaires et reflétant à la fois les processus généraux d'organisation de l'action et de prise de décision, ainsi que les mécanismes plus locaux d'activation des motoneurones corticaux.
L'enregistrement de la déviation négative contingente (CND) est utilisé pour étudier les mécanismes de l'attention dirigée, de la motivation et de la prévision probabiliste, ce qui nous permet d'évaluer l'état des systèmes cérébraux non spécifiques.
L'étude des caractéristiques des mécanismes d'organisation topographique de l'activité cérébrale est possible à l'aide de la construction de cartes spectrales d'EEG spontané.
L'analyse spectrale compressée (CSA) utilisant l'algorithme de transformée de Fourier rapide permet de déterminer la puissance spectrale des rythmes EEG et leur réactivité à diverses charges fonctionnelles, ce qui renseigne également sur l'état des systèmes cérébraux non spécifiques. De plus, l'EEG CSA révèle la nature de l'interaction interhémisphérique (asymétrie interhémisphérique) impliquée dans les réactions adaptatives.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Étude des fonctions hormonales et neurohumorales
Les troubles végétatifs sont souvent associés à des troubles neuro-endocriniens et métaboliques. Ils sont liés à des modifications des rapports neurohormonaux et neurohumoraux (dues à des modifications de la médiation des neurotransmetteurs), qui, à leur tour, sont des indicateurs des capacités d'adaptation de l'organisme et de l'état des systèmes ergo- et trophotropes.
Dans certains cas, il est nécessaire d'examiner à la fois le profil hormonal et les relations neurohumorales: la fonction thyroïdienne (métabolisme basal utilisant la méthode d'absorption radio-isotopique complexe de I), l'état du système hypothalamus-hypophyse-cortex surrénalien (détermination des corticostéroïdes et de leurs métabolites dans le sang et l'urine), examen de la fonction ovarienne (température rectale, symptôme pupillaire, CII, profil hormonal), métabolisme des glucides, des protéines, de l'eau et du sel, etc.
Afin d'étudier l'état des relations neurohumorales, la teneur en catécholamines (adrénaline, noradrénaline, dopamine, DOPA et leurs métabolites), en acétylcholine et ses enzymes, en histamine et ses enzymes (diamine oxydase), l'effet histaminopexique (HPE) de la sérotonine par excrétion de 5-OIAC dans l'urine est déterminée dans le sang, l'urine et le liquide céphalo-rachidien.
En même temps, ces indicateurs peuvent être utilisés pour évaluer l’état des systèmes LRK spécifiques et non spécifiques, ainsi que la réaction des appareils ergo- et trophotropes centraux et des systèmes végétatifs périphériques.
Les analyses humorales (électrolytiques) du sodium, du potassium, du calcium total, du phosphore inorganique, du chlore, du dioxyde de carbone et du magnésium permettent d'identifier une tétanie neurogène latente. Les coefficients indiquant le rapport entre les ions monovalents (sodium, potassium) et les ions bivalents (calcium, magnésium) sont déterminés. Le syndrome de tétanie neurogène (STN) est principalement normocalcémique, mais il existe une tendance relative à l'hypocalcémie. Chez les patients atteints de STN, le coefficient reflétant la prédominance des ions monovalents sur les ions bivalents est significativement augmenté.
Étude des fonctions de la division segmentaire du système nerveux autonome
Le développement de l'enseignement moderne sur la pathologie du système nerveux autonome a nécessité une révision des anciennes approches méthodologiques et le développement de nouvelles méthodes de recherche. Des exigences particulières sont imposées aux méthodes développées aujourd'hui. Les tests de recherche sur le système nerveux autonome doivent être:
- suffisamment informatif concernant le dysfonctionnement autonome (évaluation quantitative des résultats);
- spécifique, avec des résultats bien reproductibles dans des études répétées (le coefficient de variation ne doit pas dépasser 20-25 %); 3) physiologiquement et cliniquement fiable (sûr);
- non invasif;
- facile et rapide à réaliser.
Il existe encore peu de tests répondant à ces exigences.
Les méthodes développées pour l’étude du système nerveux autonome dans les systèmes cardiovasculaire, sudomoteur et pupillaire répondent aux exigences ci-dessus dans une plus large mesure que d’autres et entrent donc plus rapidement dans la pratique clinique.
L'étude des troubles végétatifs segmentaires doit être menée en tenant compte non seulement de la localisation de la lésion, mais aussi des symptômes indiquant une perte ou une irritation des formations végétatives périphériques. Il est nécessaire, si possible, de déterminer leur nature (sympathique ou parasympathique). Il est souhaitable de clarifier l'intérêt d'une partie spécifique de l'arc végétatif: afférente ou efférente.
Certaines des méthodes utilisées peuvent fournir des informations sur les dispositifs végétatifs suprasegmentaires, en enregistrant le tonus végétatif initial, la réactivité végétative et le soutien végétatif de l'activité; en outre, il est possible d'obtenir des informations sur l'état des parties segmentaires du système nerveux végétatif.
Système cardiovasculaire
Méthodes de détermination de l'état de la voie efférente sympathique
- Détermination des variations de pression artérielle associées au passage à la position verticale. La différence de pression artérielle systolique en position allongée et 3 minutes après le passage à la position debout est calculée.
Interprétation: une baisse de la pression artérielle systolique de 10 mm Hg maximum est une réaction normale, indiquant l'intégrité des fibres vasoconstrictrices efférentes; une baisse de 11 à 29 mm Hg est une réaction limite; une baisse de 30 mm Hg ou plus est une réaction pathologique, indiquant une insuffisance sympathique efférente.
- Détermination des variations de la pression artérielle sous charge isométrique. À l'aide d'un dynamomètre, déterminer la force maximale exercée dans une main. Ensuite, pendant 3 minutes, le patient serre le dynamomètre avec une force égale à 30 % de la force maximale. Calculer la différence de pression artérielle diastolique à la 3e minute de la pression du dynamomètre et avant la charge, au repos.
Interprétation: une augmentation de la pression artérielle diastolique de plus de 16 mm Hg est une réaction normale; une augmentation de 10 à 15 mm Hg est une réaction limite; une augmentation de moins de 10 mm Hg est une réaction pathologique, indiquant une insuffisance sympathique efférente.
- Évaluation de l'état des fibres sympathiques vasoconstrictrices efférentes. À cette fin, plusieurs tests sont utilisés, basés sur l'enregistrement du pléthysmogramme de la main ou de l'avant-bras:
- La manifestation d'un stress mental, d'un stimulus douloureux ou d'un bruit soudain entraîne généralement une diminution du remplissage sanguin de la main et une augmentation de la pression artérielle due à une vasoconstriction périphérique. L'absence de modification du remplissage sanguin et de la pression artérielle indique une lésion des fibres sympathiques efférentes alimentant les vaisseaux cutanés;
- Lors de la réalisation de la manœuvre de Valsalva ou du test de rotation sur la chaise de Barany, une diminution du remplissage sanguin se produit généralement en raison d'une vasoconstriction accrue. L'absence de modification du remplissage sanguin indique une atteinte des vasoconstricteurs périphériques sympathiques;
- Une inspiration profonde et brusque provoque une constriction réflexe des vaisseaux des avant-bras. Dans ce test, la réaction repose sur un réflexe spinal, dont les voies afférentes sont inconnues, et les voies efférentes sont constituées de fibres vasoconstrictrices sympathiques. L'absence de diminution du remplissage sanguin dans ce test indique également une insuffisance efférente sympathique;
- Lors des squats et des élévations passives des jambes en décubitus ventral, la pléthysmographie montre une augmentation du remplissage sanguin due à une diminution de la vasoconstriction. Lorsque les fibres vasoconstrictrices sympathiques qui irriguent les vaisseaux des muscles squelettiques sont endommagées, le remplissage sanguin reste inchangé.
Il convient de noter que les tests pléthysmographiques mentionnés ci-dessus ne permettent pas de délimiter clairement la norme et la pathologie, et que leur utilisation en médecine générale est donc limitée. Cependant, les résultats obtenus dans le groupe de sujets peuvent être comparés aux données du groupe témoin.
- Tests pharmacologiques:
- Détermination des taux plasmatiques de noradrénaline (NA): Les taux plasmatiques de noradrénaline sont maintenus par la libération des terminaisons nerveuses sympathiques et de la médullosurrénale. La quantité de neurotransmetteur libérée dans le sang étant proportionnelle à l'activité du système nerveux sympathique, les taux plasmatiques de noradrénaline peuvent servir d'indice de l'activité du système nerveux sympathique. On pense qu'une diminution des taux plasmatiques de noradrénaline est due à une libération anormale des terminaisons efférentes sympathiques dans les vaisseaux sanguins plutôt qu'à des modifications de sa captation ou de sa diffusion à travers la barrière hémato-encéphalique ou d'autres membranes. Chez un individu sain, les taux plasmatiques de noradrénaline restent constants en décubitus dorsal et augmentent fortement en position verticale. Dans les positions centrales du système nerveux autonome, il existe un certain taux plasmatique de noradrénaline qui ne varie pas en position verticale. Dans les lésions périphériques (neurone sympathique postganglionnaire), le taux de noradrénaline en décubitus dorsal est fortement réduit et n'augmente pas lors du test orthostatique. Ainsi, il est possible de différencier les lésions préganglionnaires des lésions postganglionnaires:
- Test à la tyramine: la tyramine libère de la noradrénaline et de la dopamine à partir des vésicules présynaptiques postganglionnaires. Une augmentation insuffisante de la noradrénaline plasmatique (catécholamines) après administration de tyramine indiquerait une déficience de la capacité du neurone postganglionnaire à libérer de la noradrénaline, c'est-à-dire un déficit du système sympathique postganglionnaire distal;
- Test à la noradrénaline: l’administration intraveineuse de faibles doses de noradrénaline provoque de nombreux effets cardiovasculaires chez une personne en bonne santé, notamment une augmentation de la pression artérielle systémique. Chez certains patients présentant une atteinte autonome, une réponse exagérée de la pression artérielle se produit en raison de ce que l’on appelle une hypersensibilité de dénervation, qui survient lors de la destruction des terminaisons nerveuses présynaptiques. À l’inverse, une dénervation complète entraîne une réponse de la pression artérielle inférieure à la normale lors de ce test;
- Test d'anapriline: l'absence de ralentissement du rythme cardiaque lors de l'administration intraveineuse d'anapriline (pas plus de 0,2 mg/kg) indique une lésion des nerfs sympathiques allant au cœur.
- Enregistrement des potentiels d'action des nerfs périphériques sympathiques allant vers les vaisseaux cutanés, les muscles striés et les glandes sudoripares. Une méthode électrophysiologique moderne permet, grâce aux dernières technologies de microélectrodes, d'enregistrer l'activité neuronale des nerfs autonomes périphériques, de déterminer les périodes de latence des réponses autonomes à différents types de stimuli et de calculer la vitesse de conduction de l'excitation le long des fibres sympathiques efférentes.
Méthodes de détermination de l'état de la voie efférente parasympathique
- Modifications de la fréquence cardiaque au passage à la position debout. Chez les personnes en bonne santé, la fréquence cardiaque augmente rapidement au passage à la position debout (la valeur maximale est observée après le 15e battement), puis diminue après le 30e. Le rapport entre l'intervalle RR au 15e battement et l'intervalle RR au 30e est appelé « rapport 30:15 » ou coefficient « 30:15 ». Il est généralement égal ou supérieur à 1,04; 1,01-1,03 est un résultat limite; 1,00 indique une influence vagale insuffisante sur le cœur.
- Modification de la fréquence cardiaque lors d'une respiration profonde et lente: 6 fois par minute. Détermination du rapport entre l'intervalle RR maximal allongé à l'expiration et l'intervalle RR maximal raccourci à l'inspiration. Chez les personnes en bonne santé, en raison d'une arythmie sinusale due à l'influence du nerf vague, ce rapport est toujours supérieur à 1,21. Des valeurs comprises entre 1,11 et 1,20 sont limites. En cas de diminution de l'arythmie sinusale, c'est-à-dire d'insuffisance du nerf vague, cet indicateur ne dépassera pas 1,10.
- Modification de la fréquence cardiaque pendant la manœuvre de Valsalva. Le coefficient de Valsalva est calculé. La respiration est effectuée dans un embout buccal relié à un manomètre; la pression est maintenue à 40 mm Hg pendant 15 s. Parallèlement, la fréquence cardiaque est enregistrée à l'aide d'un ECG. Calcul du coefficient de Valsalva: rapport entre l'intervalle RR allongé dans les 20 secondes suivant le test et l'intervalle RR raccourci pendant le test. Normalement, il est égal ou supérieur à 1,21; les valeurs limites se situent entre 1,11 et 1,20; un coefficient inférieur ou égal à 1,10 indique une altération de la régulation parasympathique du rythme cardiaque. Physiologiquement, pendant le test, au moment de la tension, une tachycardie et une vasoconstriction apparaissent, suivies d'une augmentation de la pression artérielle, puis d'une bradycardie.
- Tests pharmacologiques:
- Test d'atropine. Un bloc parasympathique cardiaque complet est obtenu par l'administration d'atropine à une dose de 0,025 à 0,04 mg/kg, respectivement de 1,8 à 3 mg de sulfate d'atropine. L'effet est obtenu en 5 minutes et dure 30 minutes. Une tachycardie prononcée est observée. Chez les patients présentant une lésion des branches cardiaques du nerf vague, on ne constate aucune augmentation de la fréquence cardiaque.
Méthodes de détermination de l'état de la voie sympathique afférente
Manœuvre de Valsalva: la respiration est effectuée dans un embout buccal relié à un manomètre; la pression dans le manomètre est maintenue à 40 mm Hg pendant 15 s.
Dans ce cas, on observe une augmentation de la pression intrathoracique, de la pression artérielle et une modification de la fréquence cardiaque. Toutes les modifications durent normalement 1,5 à 2 minutes et comportent quatre phases: Phase 1: augmentation de la pression artérielle due à une augmentation de la pression intrathoracique; Phase 2: chute des pressions systolique et diastolique due à une modification du flux veineux; après 5 secondes, le niveau de pression artérielle est rétabli, ce qui est associé à une vasoconstriction réflexe; la fréquence cardiaque augmente dans les 10 premières secondes; Phase 3: chute brutale de la pression artérielle jusqu'au niveau de la fin de la 2e phase, associée à la libération de l'aorte; cet état dure 1 à 2 secondes après la disparition de la pression intrathoracique; Phase 4: augmentation de la pression systolique au-dessus du niveau de repos pendant 10 secondes, augmentation de la pression différentielle, augmentation ou non de la pression diastolique. La phase 4 se termine lorsque la pression artérielle revient à son niveau initial.
Lorsque la voie afférente sympathique est endommagée, un blocage de la réponse dans la 2ème phase se produit, qui se traduit par une baisse de la pression systolique et diastolique et une augmentation de la fréquence cardiaque.
Si l'on sait que le nerf vague fonctionne normalement (selon les données cliniques et les résultats des tests) et qu'en même temps il n'y a pas de changement de la fréquence cardiaque pendant l'hypo- et l'hypertension artérielle, alors on peut supposer que la partie afférente de l'arc sympathique a été endommagée, c'est-à-dire le chemin menant au sinus carotidien dans le cadre de la IXe paire de nerfs crâniens.
Les méthodes modernes d'étude de l'appareil végétatif du système cardiovasculaire sont la surveillance non invasive de la pression artérielle et l'analyse de la variabilité de la fréquence cardiaque (analyse spectrale de la PC). Ces méthodes permettent une évaluation quantitative intégrative de la fonction végétative dans divers états fonctionnels et permettent de clarifier l'influence et le rôle des liens sympathiques et parasympathiques dans la régulation végétative du système cardiovasculaire.
Système gastro-intestinal
Les méthodes utilisées pour étudier les fonctions végétatives de ce système sont basées sur l'étude de la motilité de l'ensemble du tractus gastro-intestinal, qui est sous le contrôle des divisions parasympathiques et sympathiques du système nerveux autonome.
Avant de passer à la description des méthodes, il est nécessaire d'avertir que les résultats positifs peuvent être interprétés comme une pathologie végétative en cas d'exclusion de toutes les causes évidentes de troubles gastro-intestinaux (infection, inflammation, traumatisme, tumeur, adhérences, pathologie du foie et de la vésicule biliaire, etc.).
Étude de la fonction excrétrice. Méthodes de détermination de l'état de la voie efférente parasympathique.
- Acidité gastrique. L'insuline est administrée à raison de 0,01 U/kg, puis l'acidité gastrique est mesurée. Chez une personne en bonne santé, l'acidité augmente en réponse à l'hypoglycémie, en raison de l'activité du nerf vague. L'absence d'augmentation de l'acidité indique une lésion des branches vagues qui relient les cellules pariétales de l'estomac. Il s'agit d'ailleurs d'une procédure standard pour évaluer une vagotomie chirurgicale. Si les cellules pariétales sont endommagées ou absentes, l'acidité gastrique ne sera pas augmentée en réponse à la pentagastrine ou à l'histamine.
- Gastrochromoscopie. Basée sur la capacité de la muqueuse gastrique à sécréter un colorant – le rouge neutre – après 12 à 15 minutes d'administration intramusculaire et après 5 minutes d'administration intraveineuse. En cas d'insuffisance sécrétoire, la sécrétion du colorant est significativement retardée; en cas d'achylie, elle est totalement absente (prédominance de l'influence sympathique).
- Réponse des polypeptides pancréatiques à l'hypoglycémie. La libération de polypeptides pancréatiques par le pancréas se produit pendant l'hypoglycémie et est médiée par le nerf vague. Pour cette raison, une augmentation insuffisante ou absente des polypeptides pancréatiques en réponse à l'administration d'insuline est considérée comme une insuffisance parasympathique.
Étude de la fonction motrice et d'évacuation de l'estomac et des intestins
Les méthodes décrites indiquent des lésions des fibres parasympathiques préganglionnaires ou une insuffisance sympathique.
Méthodes: scintigraphie, radiographie, manométrie. On peut détecter un ralentissement des mouvements œsophagiens, survenant en cas de lésion des fibres parasympathiques préganglionnaires du nerf vague, et une perturbation du rythme des mouvements en cas de dégénérescence axonale des nerfs œsophagiens.
Les méthodes de contraste d'examen de l'estomac et des intestins, l'électrogastrographie et l'échographie permettent de détecter des troubles de la fonction motrice sous forme de péristaltisme et d'évacuation ralentis dus à des lésions des nerfs parasympathiques (nerf vague) et une augmentation de la fonction motrice due à une insuffisance sympathique.
- Méthode kymographique par ballonnet. Son principe repose sur l'enregistrement de la pression intragastrique, dont les fluctuations correspondent en grande partie aux contractions gastriques. Le niveau de pression initial caractérise la tonicité des parois de l'estomac. Un ballonnet en caoutchouc rempli d'air est relié à un manomètre à eau par un système de tubes et une capsule de Marey. Les fluctuations du liquide dans le manomètre sont enregistrées sur un kymographe. L'analyse des kymogrammes permet d'évaluer le rythme, l'intensité des contractions gastriques et la fréquence des ondes péristaltiques par unité de temps. Les influences provenant des nerfs sympathiques réduisent le rythme et l'intensité des contractions, ainsi que la vitesse de propagation des ondes péristaltiques dans l'estomac, et inhibent la motilité. Les influences parasympathiques stimulent la motilité.
- La méthode du cathéter ouvert est une variante de la méthode kymographique par ballonnet. Dans ce cas, la pression est perçue par le ménisque du liquide.
- L'électrogastrographie présente les avantages d'une méthode sans sonde pour évaluer l'activité motrice de l'estomac. Les biopotentiels de l'estomac sont enregistrés à la surface du corps du patient à l'aide des appareils EGG-3 et EGG-4. Le système de filtrage permet d'identifier les biopotentiels dans une plage étroite qui caractérise l'activité motrice de l'estomac. Lors de l'évaluation des gastrogrammes, la fréquence, le rythme et l'amplitude par unité de temps sont pris en compte. Cette méthode consiste à placer une électrode active dans la zone de projection de l'estomac sur la paroi abdominale antérieure, ce qui n'est pas toujours possible.
- Enregistrement des biopotentiels gastriques à distance [Rebrov VG, 1975] à l'aide de l'appareil EGS-4M. L'électrode active est placée sur le poignet droit, l'électrode indifférente sur la cheville droite.
- L'électrographie est une étude simultanée de la fonction motrice de l'estomac et des intestins. Cette méthode repose sur le fait que la fréquence des contractions musculaires est spécifique à chaque section du tube digestif et coïncide avec la fréquence du rythme électrique principal [Shede H., Clifton J., 1961; Christensen J., 1971]. En sélectionnant cette fréquence à l'aide de filtres à bande étroite, lors du placement d'électrodes à la surface du corps, il est possible de suivre la nature des variations du potentiel total des sections correspondantes du tube digestif, y compris l'intestin grêle et le gros intestin.
- Radiotélémétrie. La pression intragastrique est déterminée à l'aide d'une capsule insérée dans l'estomac, qui comprend un capteur de pression et un émetteur radio. Les signaux radio sont reçus par une antenne fixée au corps du patient et transmis via un convertisseur à un appareil d'enregistrement. Les courbes sont analysées de la même manière qu'avec l'électrogastrographie.
Il n’existe pas encore de tests simples, fiables et informatifs pour diagnostiquer l’insuffisance autonome du système gastro-intestinal.
Système urogénital
Dans ce domaine, il manque encore des tests informatifs simples pour l'étude des nerfs autonomes; les méthodes utilisées sont basées sur l'étude des fonctions des organes effecteurs finaux.
Méthodes de détermination de l'état des voies efférentes parasympathiques et sympathiques
- La mictiourométrie est une méthode quantitative qui utilise des appareils spéciaux - les débitmètres urinaires - pour évaluer la fonction d'évacuation de la vessie, contrôlée par le système nerveux parasympathique.
- La cystométrie est une méthode quantitative qui évalue les fonctions motrices et sensitives de la vessie. La relation entre la pression intravésicale et le volume vésical permet de déterminer le niveau de lésion: au-dessus des centres spinaux, des fibres parasympathiques préganglionnaires et des nerfs postganglionnaires.
- La profilométrie urétrale est une méthode permettant d'évaluer l'état de l'urètre à l'aide d'un graphique construit, c'est-à-dire un profil de pression sur toute sa longueur lors de l'évacuation de l'urine. Elle permet d'exclure une pathologie des voies urinaires inférieures.
- La cystouréthrographie est une méthode de contraste permettant de détecter une dyssynergie des sphincters interne et externe.
- L'échographie est une méthode moderne non invasive d'examen des fonctions de la vessie, permettant d'évaluer toutes les étapes de la miction et du remplissage.
- L'électromyographie du sphincter anal externe est une méthode utilisée pour diagnostiquer la dyssynergie du sphincter externe de la vessie, qui fonctionne de manière similaire au sphincter anal externe.
- Surveillance des érections pendant le sommeil nocturne: elle est utilisée pour le diagnostic différentiel de l'impuissance organique et psychogène. En cas de lésion organique des fibres parasympathiques, l'érection est absente le matin et pendant le sommeil nocturne, tandis que chez les personnes en bonne santé et en cas d'impuissance psychogène, l'érection est préservée.
- L'étude des potentiels sympathiques cutanés évoqués à la surface des organes génitaux est réalisée pour évaluer la fonction des nerfs efférents sympathiques. Lorsqu'ils sont endommagés, les périodes de latence des réponses sont allongées et leurs amplitudes réduites.
Peau (transpiration, thermorégulation)
Méthodes de détermination de l'état de la voie sympathique efférente
- Étude des potentiels évoqués sympathiques cutanés. La méthode repose sur le phénomène GSR et consiste à enregistrer les biopotentiels cutanés en réponse à une stimulation électrique du nerf médian. Le lien efférent du GSR étant le système nerveux sympathique, les caractéristiques de la réponse obtenue ont commencé à être utilisées pour analyser cette partie du système nerveux autonome. Quatre paires d'électrodes de surface (20 x 20 x 1,5 mm) sont placées sur les paumes et les pieds. L'enregistrement est réalisé à l'aide d'un électroneuromyographe doté d'une sensibilité d'amplification de 100 μV, dans la gamme de fréquences de 1,0 à 20,0 Hz, avec une période d'analyse de 5 s. Des impulsions rectangulaires irrégulières uniques d'une durée de 0,1 s servent de stimulus électrique. L'intensité du courant est choisie comme standard en fonction de l'apparition d'une réponse motrice du pouce lors de la stimulation dans la zone de projection du nerf médian au niveau du poignet. Les stimuli sont administrés de manière aléatoire, à un intervalle d'au moins 20 s après l'extinction du GSR spontané. En réponse au stimulus, 4 à 6 réponses galvaniques cutanées sont moyennées, appelées potentiels sympathiques cutanés évoqués (PSE). Les périodes de latence et les amplitudes I des PSE sont déterminées. Le caractère informatif de cette méthode a été démontré par une série d'études menées auprès de patients atteints de diverses formes de polyneuropathies systémiques, endocriniennes et auto-immunes. Dans ce cas, une augmentation de la LA et une diminution de l'AMP des PSE ont été évaluées comme une altération de la conduction de l'excitation le long des fibres sudoripares autonomes, et l'absence de réponses comme une altération importante de la fonction des fibres sudoripares. Cependant, lors de l'analyse des PSE, il convient de toujours tenir compte du fait que les paramètres de latence et d'amplitude peuvent varier non seulement en cas de troubles du système nerveux périphérique, mais aussi du système nerveux central. L'interprétation des données PSE du point de vue de l'ampleur des lésions du SNV nécessite la prise en compte des résultats des méthodes de recherche clinique et paraclinique (ENMG, EP, EEG, IRM, etc.). Les avantages de la méthode sont son caractère non invasif, sa sécurité totale et l’évaluation quantitative des résultats.
Une autre méthode informative est le test quantitatif du réflexe axonal sudomoteur (QSART), qui stimule la sudation locale par iontophorèse à l'acétylcholine. L'intensité de la sudation est enregistrée par un susceptomètre spécial, qui transmet les informations sous forme analogique à un ordinateur. L'étude est réalisée dans une salle spécialement isolée, au repos et sous charges thermiques (thé chaud, etc.). La nécessité d'une salle et d'un équipement techniques spécifiques pour mener des recherches limite l'application généralisée de cette méthode.
De nos jours, les tests au colorant sont beaucoup moins fréquemment utilisés pour évaluer la fonction sudorale. Certains d'entre eux sont décrits ci-dessous. La défaillance de la partie efférente de l'arc réflexe sympathique est déterminée par l'absence de sudation dans une zone donnée du corps. La localisation est établie par l'observation de la sudation à l'aide du test à l'iode-amidon de Minor ou du test au chrome-cobalt de Yuzhelevsky. La sudation est mesurée par différentes méthodes:
-
- Test d'aspirine: la prise de 1 g d'acide acétylsalicylique avec un verre de thé chaud provoque une transpiration diffuse à travers l'appareil cérébral; en cas de lésions corticales, un type de transpiration monoplégique se produit plus souvent - son absence ou sa diminution.
- Le réchauffement du sujet dans une boîte à air sec, une chambre de chauffage ou l'immersion des deux membres dans de l'eau chaude (43 °C) provoque des réflexes sudoripares spinaux via les cellules des cornes latérales de la moelle épinière. En cas de lésion de segments de la moelle épinière, les procédures de réchauffement, ainsi que le test à l'aspirine, révèlent l'absence ou la diminution de la transpiration dans les zones concernées.
- Test à la pilocarpine: l'injection sous-cutanée de 1 ml de solution de pilocarpine à 1 %, agissant sur les glandes sudoripares terminales, provoque normalement une sécrétion sudorale dans une zone spécifique du corps. L'absence ou la diminution de la transpiration lors de ce test est observée en cas d'absence ou de lésion des glandes sudoripares.
- Test du réflexe axonal: la stimulation par courant faradique, l'injection intradermique d'acétylcholine (5 à 10 mg) ou l'électrophorèse de l'acétylcholine provoquent généralement une piloérection locale et une sudation après 5 minutes. L'absence de piloérection, une sudation diminuée ou absente indique une atteinte des ganglions sympathiques ou des neurones postganglionnaires.
- Étude de la température superficielle de la peau à l'aide de thermoviseurs: l'intensité du rayonnement infrarouge est enregistrée, ce qui constitue l'essence même des thermogrammes obtenus. Les effets isothermes permettent de quantifier la valeur du rayonnement infrarouge. Les températures sont exprimées en degrés. L'interprétation des thermogrammes repose sur la présence d'une asymétrie thermique, ainsi que sur la valeur du gradient terminal longitudinal, reflétant la différence de température entre les zones distale et proximale de la peau. L'étude des thermogrammes et de l'intensité de la température cutanée a montré que la moitié supérieure du corps est plus chaude que la moitié inférieure, que les membres droits et gauches présentent une image symétrique, que les parties proximales des membres sont plus chaudes que les parties distales, et que la différence est négligeable et progressive. Chez les patients atteints de troubles autonomes cérébraux, la distribution de la température cutanée par indicateurs thermographiques est représentée par les types suivants:
- « thermoamputation » bilatérale au niveau du tiers inférieur de l'avant-bras avec hypothermie des mains et des pieds, avec une forte baisse de température de 2 à 4 °C;
- hyperthermie des mains et des pieds, plus fréquente chez les patients atteints du syndrome hypothalamique;
- différents types d'asymétries:
- « thermoamputation » unilatérale de la main;
- asymétrie « thermoamputation » des mains et des pieds.
Lorsque des parties segmentaires du système nerveux autonome sont affectées, on observe principalement divers types d’asymétries.
Élève
Il est connu que les systèmes sympathique et parasympathique innervent les muscles qui dilatent et contractent la pupille. Les recherches neuropharmacologiques permettent de différencier les lésions pré- et postganglionnaires des nerfs autonomes innervant les muscles de l'iris. L'analyse permet de différencier l'apparition d'un ptosis et d'un myosis dus à une lésion des fibres sympathiques du muscle dilatant la pupille, du syndrome de Claude Bernard-Horner, basé sur une lésion plus proximale des voies sympathiques menant à ce muscle, ainsi que du syndrome d'Adie (dilatation tonique des pupilles), actuellement associé à une lésion des fibres parasympathiques postganglionnaires innervant le muscle dilatant la pupille, et de la mydriase due à une lésion des fibres préganglionnaires.
La méthode d'analyse neuropharmacologique repose sur le phénomène d'hypersensibilité à la dénervation des fibres sympathiques et parasympathiques postganglionnaires. Il a été démontré qu'en cas d'hypersensibilité à la dénervation de la pupille rétrécie en cas de myosis ou de ptosis, la lésion est localisée non pas dans la fibre sympathique préganglionnaire, mais dans la fibre postganglionnaire à la base du crâne ou le long de l'artère carotide interne. En cas d'hypersensibilité à la dénervation de la pupille dilatée en cas de mydriase, une lésion des fibres préganglionnaires du tronc cérébral, du sinus caverneux ou de la moelle épinière cervicale est également peu probable. Ce phénomène est typique des lésions des fibres sympathiques postganglionnaires, que ce soit dans le ganglion ciliaire ou dans les couches externes de l'œil.
Il existe plusieurs règles lors de l'examen des pupilles et de la réalisation de tests neuropharmacologiques:
- 1 goutte du médicament est instillée dans chaque œil à intervalles de 2 minutes;
- comme le test est effectué pour détecter le défaut, il peut être nécessaire d'instiller les gouttes trois fois à 10 minutes d'intervalle, soit 6 gouttes dans chaque œil;
- chez les patients présentant des anomalies unilatérales de la taille des pupilles, les deux pupilles doivent être examinées;
- On considère qu'une hypersensibilité à la dénervation est détectée si la pupille dilatée se contracte et que l'autre ne répond pas. En l'absence de réponse, la concentration du médicament peut être augmentée, à condition d'examiner les deux yeux. Une hypersensibilité à la dénervation de la pupille dilatée ne peut être exclue que si la pupille normale commence à se contracter en l'absence d'une contraction plus forte de la pupille dilatée.
En cas de pathologie pupillaire bilatérale, la comparaison est impossible; un seul œil doit être examiné, l'autre servira de témoin.
Tests d'hypersensibilité par dénervation sympathique dans le myosis
- Administration d'adrénaline à 0,1 %: la pupille normale ne se dilate pas en réponse à l'instillation d'adrénaline. En cas d'hypersensibilité par dénervation, l'adrénaline provoque une mydriase. L'hypersensibilité maximale survient en cas de lésion de la voie sympathique postganglionnaire. La pupille se dilate de plus de 2 mm. L'adrénaline n'entraîne pas de modification significative de la taille de la pupille en cas de lésion des fibres sympathiques préganglionnaires (en particulier du « premier neurone »). En cas de syndrome de Horner complet, ce test est donc négatif.
- Test avec une solution de cocaïne à 4 %: la cocaïne est rarement utilisée seule, car elle ne permet pas de localiser l’atteinte du nerf sympathique. Elle est plus souvent associée au test à l’adrénaline. Méthodologie du test combiné: 2 gouttes de solution de cocaïne à 4 % sont administrées, et si nécessaire, l’opération est répétée trois fois. Une mydriase marquée avec myosis indique une atteinte de la fibre sympathique préganglionnaire. En l’absence de réaction, une solution d’adrénaline à 0,1 % est instillée après 30 minutes: une légère dilatation de la pupille peut indiquer une atteinte possible de la fibre préganglionnaire, son « second neurone »; une dilatation marquée de la pupille est un signe diagnostique d’atteinte de la fibre sympathique postganglionnaire.
Test d'hypersensibilité par dénervation parasympathique dans la mydriase
Des gouttes de mécholyl à 2,5 % sont utilisées. Une goutte de solution est administrée dans chaque œil, puis instillée à nouveau après 5 minutes. La pupille toniquement dilatée réagit au mécholyl par un myosis prononcé. La pupille intacte ne réagit pas. Ce test est révélateur du syndrome d'Adie.
Ophtalmoplégie interne: l'identification de ses causes ne nécessite pas de tests pharmacologiques, mais une analyse topique neurologique est nécessaire.
En plus des tests pharmacologiques, il en existe d’autres.
- Durée du cycle pupillaire. À l'aide d'une lampe à fente, une fine bande lumineuse traverse le bord de la pupille. En réponse, des contractions rythmiques et une constriction de la pupille sont observées. La durée d'un tel cycle (constriction-expansion) chez les personnes en bonne santé est de 946 ± 120 ms. Une augmentation de la durée du cycle pupillaire indique une insuffisance parasympathique.
- La photographie Polaroïd de la pupille avec un flash électronique est une méthode permettant de déterminer la taille de la pupille dans l'obscurité. Déterminer la taille de la pupille adaptée à l'obscurité par rapport au diamètre externe de l'iris permet d'évaluer l'état de l'innervation sympathique. Une dilatation pupillaire insuffisante indique une insuffisance sympathique. Cette méthode est sensible aux modifications minimes de la fonction sympathique.
- La pupillométrie par télévision infrarouge est une méthode quantitative qui permet de déterminer les dimensions exactes de la pupille au repos, en réponse à la lumière et dans l'obscurité, ce qui fournit des informations complètes pour évaluer l'innervation autonome de la pupille.
- Hétérochromie de l'iris: le système nerveux sympathique affecte la formation de mélanine et détermine la couleur de l'iris. Une altération de la pigmentation d'un iris indique une atteinte des fibres sympathiques dans la petite enfance. La dépigmentation chez l'adulte est extrêmement rare. L'hétérochromie chez l'adulte peut être due à une maladie locale ou à une anomalie congénitale isolée. La dépigmentation peut être observée avec d'autres symptômes d'atteinte de l'innervation sympathique dans le syndrome de Claude Bernard-Horner (généralement congénital).
Qu'est-ce qu'il faut examiner?

