Expert médical de l'article
Nouvelles publications
Leucoplasie œsophagienne
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
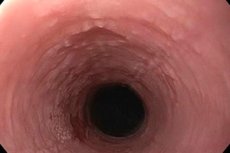
Si la couche épithéliale de la muqueuse du tube digestif supérieur commence à se kératiniser intensément, on parle alors de leucoplasie de l'œsophage. Au stade initial de la maladie, une plaque dense se forme, facilement éliminable et pratiquement exempte de signes inflammatoires. Avec le temps, des lésions destructrices de la muqueuse apparaissent sur les joues, la langue et la cavité buccale. En l'absence de traitement, le risque de développer une maladie maligne est élevé. [ 1 ]
Épidémiologie
Si l'on considère les statistiques générales des patients qui consultent pour une leucoplasie œsophagienne, la maladie est le plus souvent retrouvée chez les patients âgés de 30 à 70 ans, et plus souvent chez les hommes (plus de 4 % chez les hommes contre 2 % chez les femmes).
Pour cent cas de leucoplasie, on peut observer jusqu'à 6 % de pathologies précancéreuses et jusqu'à 5 % de cancers à un stade précoce. Il s'agit principalement de patients atteints de leucoplasie œsophagienne verruqueuse et érosive-ulcéreuse: chez ces patients, l'état précancéreux peut être reclassé en carcinome épidermoïde invasif.
Un carcinome initial ou évolutif des muqueuses de l'œsophage dû à une kératinisation intense est parfois similaire à une leucoplasie. Par conséquent, toute personne suspectée d'être atteinte de cette maladie doit être orientée vers des examens histologiques et autres afin de diagnostiquer rapidement une affection précancéreuse ou maligne.
Il convient de noter que la leucoplasie de l'œsophage est une pathologie extrêmement rare comparée à la leucoplasie de la cavité buccale. Ces deux maladies sont souvent identifiées en raison de la similitude de leurs manifestations cliniques. Dans certains pays, pour une formulation plus précise du diagnostic, le terme « leucoplasie de l'œsophage » est remplacé par celui de « métaplasie épidermoïde de l'œsophage ».
Causes leucoplasie œsophagienne
Les experts n'ont pas encore déterminé l'étiologie exacte du développement de la leucoplasie de l'œsophage. Cependant, on peut déjà affirmer avec certitude que cette pathologie survient sous l'influence de facteurs dommageables principalement externes, notamment une irritation thermique, mécanique ou chimique. Le risque de développer cette maladie est considérablement accru par l'influence simultanée de plusieurs de ces facteurs. Par exemple, la leucoplasie de l'œsophage et de la cavité buccale est fréquente chez les fumeurs « malveillants »: leurs muqueuses sont régulièrement exposées aux effets thermiques et chimiques des résines de nicotine et de la fumée de cigarette. [ 2 ]
Si nous l'examinons plus en détail, les raisons suivantes peuvent conduire au développement d'une leucoplasie de l'œsophage:
- troubles neurodystrophiques affectant les tissus muqueux;
- processus inflammatoires chroniques de la peau et des muqueuses, du système digestif;
- prédisposition génétique (dyskératose dite « familiale »);
- hypovitaminose de la vitamine A;
- involution des tissus muqueux;
- troubles hormonaux, déséquilibre hormonal prolongé ou sévère;
- lésions infectieuses de la cavité buccale et du tube digestif;
- influences professionnelles néfastes, y compris les maladies professionnelles chroniques;
- tabagisme, abus d'alcool;
- manger des aliments excessivement chauds, abuser des assaisonnements et des épices piquants;
- consommation systématique d'aliments secs, consommation régulière d'aliments grossiers et secs;
- maladies dentaires, présence d'implants dentaires;
- problèmes dentaires ou dents manquantes, ce qui vous empêche de mâcher correctement les aliments;
- immunité pathologiquement affaiblie.
Facteurs de risque
Les personnes de plus de 30 ans peuvent être considérées comme à risque de leucoplasie œsophagienne. Chez l'enfant, cette pathologie est beaucoup moins fréquente.
Les experts identifient un certain nombre de facteurs qui peuvent contribuer à l’apparition de ce trouble:
- maladies virales, portage d’infections virales (en particulier, virus de l’herpès, etc.);
- pathologies infectieuses et inflammatoires, notamment celles à évolution longue ou chronique;
- blessures mécaniques, chimiques ou thermiques régulières (interventions fréquentes et répétées de gastroduodénoscopie, consommation d’aliments secs trop grossiers ou d’aliments chauds, consommation de liquides agressifs – par exemple, alcool fort, etc.);
- tabagisme systématique;
- induction régulière de vomissements (par exemple, en cas de troubles de l’alimentation);
- nuisances et pathologies professionnelles (inhalation de vapeurs chimiques, de poussières, travail avec des acides et des bases);
- altération de l'absorption des vitamines, apport insuffisant de vitamines dans l'organisme;
- un affaiblissement brutal ou sévère du système immunitaire (en particulier chez les patients atteints du VIH et d’autres affections d’immunodéficience);
- facteur héréditaire (présence d'une pathologie similaire chez des proches parents).
Outre les causes immédiates de la leucoplasie œsophagienne, les médecins soulignent l'importance particulière des facteurs de risque associés à la prédisposition génétique, aux caractéristiques individuelles et au mode de vie du patient. La correction ou l'élimination rapide de ces facteurs peut constituer une mesure efficace de prévention de cette pathologie: une consultation systématique avec un thérapeute ou un gastro-entérologue permet aux patients non seulement d'en savoir plus sur leur santé, mais aussi de détecter la pathologie le plus tôt possible. Si nécessaire, le médecin prescrira immédiatement les examens diagnostiques appropriés et mettra en place un traitement ciblé. [ 3 ]
Pathogénèse
La formation de foyers pathologiques de leucoplasie œsophagienne est influencée par divers facteurs étiologiques qui ont un impact négatif sur les muqueuses et l'organisme dans son ensemble. Cependant, le mécanisme pathogénique de la maladie n'a pas été étudié en profondeur: l'implication des interférons et d'autres médiateurs immunitaires dans la pathogenèse ne prouve pas la spécificité du développement de la leucoplasie.
Il est probable que, sous l'influence de certains irritants, l'expression de la protéine d'adhésion spécifique au tissu épithélial soit perturbée. Cela entraîne une augmentation des interactions intercellulaires des cellules épithéliales, ce qui active les processus d'hyperdifférenciation cellulaire.
Il en résulte une kératinisation excessive, physiologiquement anormale, et, parallèlement, une augmentation de la « maturité » cellulaire avec suppression de l'apoptose. Ces processus empêchent les cellules kératinisées « à longue durée de vie » « liées » les unes aux autres de s'exfolier, ce qui entraîne la formation de couches hyperkératosiques denses. [ 4 ]
Au fil du temps, sous l'effet de diverses influences externes, des modifications destructrices se produisent dans les tissus, entraînant une prolifération cellulaire accrue dans la couche basale. Il est à noter que tous ces processus se produisent sans activation de la réactivité immunitaire, caractéristique de la leucoplasie. Par conséquent, le traitement de cette pathologie doit reposer sur la normalisation des interactions intercellulaires.
Symptômes leucoplasie œsophagienne
Pour de nombreux patients, la leucoplasie de l'œsophage s'accompagne d'une diminution significative de la qualité de vie et le risque de malignité de la maladie affecte négativement l'état psychologique général des patients.
Les principaux types de leucoplasie œsophagienne sont:
- leucoplasie plate ou simple de l'œsophage;
- type de maladie verruqueuse;
- type érosif-ulcératif;
- leucoplasie molle.
La leucoplasie simple est la plus fréquente. Lors d'un examen externe, aucune anomalie pathologique n'est généralement détectée. La palpation ne révèle pas d'hypertrophie des ganglions lymphatiques voisins. Lors de l'examen du pharynx, le médecin examine la muqueuse, qui doit normalement être suffisamment humide, brillante et rose pâle. Lorsque la leucoplasie de l'œsophage s'étend au pharynx et à la cavité buccale, des taches claires limitées se forment, de forme nette, sans protubérances (une sorte de pellicule blanchâtre indétachable). Souvent, les zones de kératose s'étendent plus loin, jusqu'à la face interne des joues et des lèvres. Important: la tache blanchâtre ne peut être retirée, même par la force.
La leucoplasie œsophagienne verruqueuse peut se développer à partir d'une pathologie simple (plate). Les patients se plaignent d'une sensation de brûlure derrière le sternum, d'une irritation ou d'une sécheresse constante de la gorge, et d'une gêne à la déglutition (surtout en cas de repas secs). Aucune douleur ni aucun autre symptôme n'est détecté. L'examen des patients révèle la présence de mauvaises habitudes (tabagisme, abus d'alcool) et de maladies concomitantes des systèmes digestif, endocrinien ou cardiovasculaire.
La leucoplasie de type verruqueux peut se présenter sous deux formes:
- leucoplasie en plaques de l'œsophage (accompagnée de la formation de lésions blanches en forme de plaques);
- leucoplasie verruqueuse de l'œsophage (des excroissances denses se forment comme des verrues).
Il est possible de remarquer de tels changements dans la muqueuse uniquement lors d'une endoscopie, ou lorsque le processus se propage à l'arrière de la langue et à ses surfaces latérales, à la cavité buccale, au processus alvéolaire et au palais.
Dans la variante en plaque, les foyers pathologiques sont limités, dépassent légèrement de la surface de la muqueuse et se caractérisent par une configuration irrégulière et des contours nets.
Dans la variante verruqueuse, un tubercule dense apparaît au-dessus de la muqueuse, il est impossible de former un pli. La couleur de l'élévation varie du blanchâtre au jaune foncé.
La forme érosive de la leucoplasie œsophagienne se caractérise par la formation de lésions et de fissures érosives, conséquence de l'absence de traitement des formes simples ou verruqueuses de la pathologie. En raison des lésions tissulaires évidentes, le patient ressent des douleurs, une sensation de brûlure, une compaction et une pression. La douleur survient après une exposition à n'importe quel irritant, notamment en mangeant ou en buvant. Des saignements des plaies sont possibles.
Les premiers signes de la leucoplasie œsophagienne varient d'une personne à l'autre. Bien souvent, le problème apparaît sans symptômes évidents, passant inaperçu pendant de nombreuses années.
Dans d’autres cas, la leucoplasie se manifeste par certaines sensations d’inconfort – par exemple, des difficultés à avaler, un mal de gorge et une sensation de brûlure derrière le sternum, etc. Cependant, ces signes apparaissent généralement à un stade relativement tardif de la maladie. [ 5 ]
Étapes
Les stades de la leucoplasie de l'œsophage et de la cavité buccale sont déterminés par le type de maladie:
- Au premier stade, de légers dépôts apparaissent sur la muqueuse, impossibles à éliminer avec un écouvillon. Les autres signes pathologiques sont généralement absents. Le traitement est alors le plus efficace, car seule la couche sous-muqueuse de l'œsophage est touchée.
- Le deuxième stade se caractérise par l'apparition de tubercules surélevés, qui peuvent se propager et fusionner. Parallèlement, les ganglions lymphatiques les plus proches peuvent être touchés.
- Au troisième stade, des microlésions se forment au niveau des tubercules, sous forme de fissures ou d'érosions. D'autres symptômes douloureux apparaissent, tels que des douleurs et des brûlures, provoquées par la pénétration de particules d'aliments et de boissons dans les plaies. Cet inconfort constant perturbe l'état psychoneurologique du patient: irritabilité et insomnie apparaissent. Un rétrécissement important de la lumière œsophagienne est possible.
Le tableau clinique à un stade ou à un autre de la leucoplasie de l'œsophage peut se manifester de manière globale et unique, car il dépend de nombreux facteurs: la présence d'autres pathologies, les caractéristiques individuelles du patient, la prévalence du processus pathologique, etc. Par conséquent, si une gêne survient pendant ou après avoir mangé, une consultation professionnelle avec un médecin du profil approprié est nécessaire - en particulier, un gastro-entérologue ou un dentiste.
Formes
La classification moderne présentée par l'Organisation mondiale de la Santé distingue les leucoplasies homogènes et hétérogènes. La forme hétérogène est également subdivisée en érythroplasies, nodulaires, tachetées et verruqueuses.
Il existe des informations selon lesquelles dans certains cas sur deux, la leucoplasie non homogène est une dysplasie épithéliale et présente un risque élevé de malignité.
Il existe une autre classification incluant le concept d'« état précancéreux épithélial »: elle inclut l'érythroplasie et la leucoplasie. Selon cette classification histologique, la leucoplasie se divise en hyperplasie épithéliale focale sans signes d'atypicité cellulaire, ainsi qu'en dysplasie légère, modérée et sévère. La dysplasie, quant à elle, est caractérisée par une dysplasie intraépithéliale squameuse (avec trois degrés de gravité).
La classification spécifiée est utilisée pour la description pathomorphologique et le complément du diagnostic clinique.
Complications et conséquences
En l'absence de traitement approprié ou en cas de traitement inadapté de la leucoplasie, le processus pathologique s'aggrave et une compaction tissulaire se produit, ce qui peut entraîner un rétrécissement de l'œsophage (sténose persistante de la lumière). Les signes typiques de détérioration de l'état sont:
- l'apparition d'un enrouement, d'une respiration sifflante;
- toux persistante sans raison apparente;
- sensation constante d'un corps étranger dans la gorge;
- douleur, surtout lorsque vous essayez d'avaler de la nourriture.
Le patient commence à éprouver des difficultés à manger, perd du poids, devient irritable, son sommeil est perturbé et sa capacité de travail diminue.
Cependant, la conséquence la plus complexe et la plus dangereuse de la leucoplasie de l'œsophage pourrait être un processus tumoral d'étiologie maligne. Le plus souvent, cette complication se développe dans un contexte de formes verruqueuses et érosives-ulcéreuses de la maladie. Deux formes de cancer de l'œsophage sont distinguées:
- carcinome épidermoïde, qui se développe à partir des cellules épithéliales tapissant l’œsophage;
- adénocarcinome qui survient dans le segment inférieur de l'œsophage.
D’autres types de processus malins dans l’œsophage sont relativement rares.
Mais à un stade précoce de développement, la leucoplasie répond bien au traitement, qui est effectué simultanément à l'élimination des éventuels facteurs irritants, y compris les mauvaises habitudes.
Diagnostics leucoplasie œsophagienne
Le diagnostic général des maladies de l'œsophage comprend généralement:
- recueil d'anamnèse;
- examen visuel (inspection);
- oesophagoscopie;
- électrocardiographie (pour le diagnostic différentiel de la douleur thoracique);
- Examen radiographique de l'œsophage;
- oesophagomanométrie.
Les examens comprennent des analyses sanguines et urinaires. En cas de suspicion de dégénérescence maligne, une analyse sanguine peut être réalisée pour rechercher des marqueurs tumoraux – substances produites par les cellules tumorales et sécrétées dans les fluides biologiques. Les marqueurs tumoraux sont le plus souvent retrouvés dans le sang des patients atteints de pathologies oncologiques. [ 6 ]
Le diagnostic instrumental est toujours efficace lorsqu'il est associé à d'autres méthodes diagnostiques. La procédure principale est l'examen endoscopique de l'œsophage: un endoscope souple est inséré dans sa cavité, permettant un examen complet de la muqueuse et, si nécessaire, une biopsie (un échantillon de tissu est prélevé pour analyse histologique).
Le tableau endoscopique dépend du type de leucoplasie œsophagienne:
- Dans la forme plane, on observe une acanthose avec des modifications prolifératives des couches basale et épineuse, ainsi qu'une dysplasie à dominance parakératosique dans les cellules épithéliales. À l'extérieur, cela se manifeste par la formation de taches blanchâtres limitées ressemblant à des pellicules collées.
- Dans la forme verruqueuse, contrairement à la forme plane, l'hyperkératose prédomine. On observe une hypertrophie cellulaire typique des couches épineuses et basales, sur fond de légères atypies et de polymorphisme. Dans les structures sous-jacentes, le réseau capillaire s'élargit, et on observe des signes d'infiltration lymphoïde focale avec présence de quelques éosinophiles et plasmocytes. Des élévations de formes et de tailles variées, compactées et de couleur claire (sous forme de plaques ou d'excroissances verruqueuses) sont observées sur la muqueuse.
- Dans la forme érosive-ulcéreuse, tous les signes d'un processus inflammatoire chronique avec formation d'un infiltrat histiocytaire-lymphoïde sont détectés. Une hyperkératose intense se développe dans la couche d'épithélium déficient, une dysplasie de la couche basale apparaît et des foyers ulcérés apparaissent. Le tissu sous-jacent est sujet à une infiltration cellulaire. L'examen endoscopique révèle des érosions et/ou des fissures, parfois hémorragiques. Les foyers érosifs peuvent avoir un diamètre compris entre un millimètre et deux centimètres. [ 7 ], [ 8 ]
Les modifications hyperplasiques, parakératosiques et hyperkératosiques, l'augmentation du nombre de mitoses, la défaillance de la polarité basale, le polymorphisme nucléaire, la kératinisation cellulaire, l'hyperchromatisme et d'autres signes sont considérés par les spécialistes comme un état précancéreux. Un rapport incorrect de la triade, incluant l'activité proliférative, la différenciation cellulaire et les processus d'anaplasie biochimique, est observé. [ 9 ]
Diagnostic différentiel
La forme plane de la leucoplasie doit être différenciée de l'évolution typique du lichen plan, caractérisé par une structure morphologique caractéristique et une unification symétrique de papules polygonales. La localisation prédominante des éléments pathologiques du lichen plan est la zone rétromolaire et le bord labial rouge.
Le type typique de leucoplasie se différencie de l'hyperkératose limitée, dans laquelle se forme une zone plate, tapissée de squames denses et entourée d'une fine élévation légère.
La leucoplasie verruqueuse se distingue de l'infection à Candida. Cette maladie se caractérise par l'apparition de pellicules blanchâtres-grisâtres, bien en contact avec la muqueuse. En essayant de les retirer de force, on découvre une surface ulcéreuse saignante. Une analyse cytologique est réalisée pour un diagnostic complémentaire.
Le type érosif-ulcératif de leucoplasie nécessite une différenciation avec un type similaire de lichen plan, dans lequel de petits nodules apparaissent le long des bords des lésions pathologiques (ils peuvent également être présents sur la peau).
De plus, la maladie doit être distinguée des manifestations de la syphilis secondaire, des lésions mécaniques chroniques de la muqueuse, de l'œsophagite par reflux, ainsi que des brûlures chimiques et thermiques de l'œsophage. Pour identifier ces pathologies, il est important de prendre en compte la configuration des lésions, leur élévation au-dessus de la surface de la muqueuse, la présence de brillance, la séparation de particules lors du grattage et la présence de modifications du fond.
Il n'est pas toujours possible de poser un diagnostic sur la base d'un examen externe et de l'anamnèse. Il ne faut pas oublier une variante de la pathologie, telle que la leucoplasie idiopathique de l'œsophage, qui se développe sans cause apparente. Dans ce cas, le diagnostic différentiel est particulièrement important.
Tous les spécialistes ne soulignent pas la nécessité de distinguer des concepts tels que la leucoplasie de l'œsophage et de la cavité buccale: ces termes sont souvent copiés. De plus, lors du décryptage histologique, un signe de déclaration tel que « leucoplasie de l'œsophage » peut être totalement absent: il est bien plus important pour le médecin traitant de connaître la nature des processus histologiques, c'est-à-dire ceux à l'origine de la formation de foyers de compaction, résultant d'une atrophie, d'un œdème, d'une infiltration, d'une acanthose de la région épithéliale moyenne, d'une hyperkératose des zones superficielles du tissu épithélial pavimenteux de l'œsophage. Des informations sur la présence de cellules atypiques et de dysplasie sont également nécessaires. Pour cela, il est nécessaire d'adopter une approche élargie de l'examen des patients.
Qui contacter?
Traitement leucoplasie œsophagienne
La leucoplasie œsophagienne est traitée de manière plus efficace par une intervention chirurgicale utilisant l'azote liquide, le laser ou un coagulateur électrique. La cryochirurgie est considérée comme la méthode la plus optimale, car elle présente un risque minimal de récidive.
Le traitement doit être complet. Outre la cautérisation des foyers pathologiques, il est nécessaire de suivre une antibiothérapie et de suivre un régime alimentaire strict pendant une durée suffisamment longue, excluant totalement les boissons alcoolisées, les aliments difficiles à digérer, épicés et acides.
En général, les mesures de traitement de la leucoplasie de l’œsophage sont locales et générales.
Une condition préalable à une action locale efficace est la neutralisation du facteur dommageable. Par exemple, le patient doit arrêter de fumer et de boire de l'alcool. Sans cela, non seulement la maladie progressera, mais le risque de malignité augmentera également considérablement. D'autres points importants incluent le respect de toutes les règles d'hygiène bucco-dentaire, des mesures de désinfection supplémentaires, la prise de médicaments et, si nécessaire, l'aide d'un chirurgien.
Les spécialistes pratiquent différentes méthodes thérapeutiques sur les zones affectées par la leucoplasie de l'œsophage. Les plus courantes et les plus accessibles sont l'application d'une solution huileuse de vitamine A sur les foyers pathologiques, ainsi que l'administration interne d'Aevit (association de vitamines A et E).
Un traitement radical est prescrit si la leucoplasie de l'œsophage a atteint un stade critique ou dans les cas où l'utilisation de médicaments n'a pas l'effet thérapeutique nécessaire. [ 10 ]
Le traitement chirurgical consiste à exciser les zones affectées à l'aide d'un scalpel, d'un laser (CO2 ou hélium-néon), d'un électrocoagulateur et d'un cryodestructeur. Plusieurs méthodes d'exposition peuvent être utilisées. Cependant, ce traitement présente des inconvénients: des lésions cicatricielles se forment, les tissus sont déformés et la capacité fonctionnelle de l'œsophage est altérée. La cicatrisation tissulaire est généralement longue, la période moyenne d'épithélialisation étant d'environ deux mois. Un œdème séreux se développe dans les zones opérées, une croûte humide se forme et l'activité cellulaire ainsi que le métabolisme des protéines et des glucides sont ralentis. Tous ces éléments ont un impact direct sur la durée de la période de régénération. Autre point important: même une intervention chirurgicale ne garantit pas l'absence de récidive et ne réduit pas le risque de développer une tumeur maligne. [ 11 ]
D'autres techniques radicales sont également utilisées, notamment les ultrasons basse fréquence, le traitement photodynamique basé sur la destruction sélective des tissus altérés par stimulation d'éléments photosensibles.
Il faut tenir compte du fait que les possibilités de traitement chirurgical sont limitées: tout d'abord, cela fait référence aux particularités de l'accès à l'œsophage, au traumatisme de l'intervention, etc. [ 12 ]
Traitement médicamenteux de la leucoplasie œsophagienne
Pour un usage interne, du rétinol, du tocophérol sous forme de solutions huileuses et des vitamines du groupe B (en particulier la riboflavine, 0,25 g deux fois par jour pendant un mois) sont prescrits.
Il est possible d’utiliser des toniques généraux, des stimulants biogènes et des agents kératoplastiques.
Aevit |
Prendre pendant une longue période, environ 1,5 mois, à raison d'une capsule par jour. Répéter le traitement après 3 mois. Effets secondaires possibles: fatigue, troubles du sommeil, perte d'appétit. |
Plasmol |
Administrer par voie sous-cutanée 1 ml par jour ou tous les deux jours. Un traitement nécessite 10 injections. Certains patients peuvent présenter des réactions d'hypersensibilité au médicament (démangeaisons, éruption cutanée, augmentation de la température corporelle). |
Longidaza |
Administré par voie sous-cutanée ou intramusculaire à raison de 3 000 UI. Le traitement nécessite de cinq à 25 injections. L'intervalle entre les injections est de 3 à 10 jours. Un nouveau traitement est possible après 2 à 3 mois. Effets secondaires possibles: douleur au point d'injection, légère rougeur cutanée. |
Lavomax (Tiloron) |
Les deux premiers jours, la dose est de 125 mg une fois par jour, puis de 125 mg tous les deux jours. Le médicament a un effet immunomodulateur et antiviral. Certains patients peuvent développer une allergie à ses composants. |
Solcoséryl |
Utilisé pour les perfusions intraveineuses de solution de chlorure de sodium ou de glucose à 5 %. La posologie et la fréquence d'administration sont déterminées par le médecin traitant. Les effets secondaires sont extrêmement rares, une légère douleur au point d'injection est possible. |
L'intensité du traitement est déterminée par le médecin traitant, en fonction de la forme de leucoplasie œsophagienne, de la taille des lésions et de la vitesse d'évolution de la maladie. La vitamine A est administrée par voie orale sous forme d'une solution huileuse d'acétate de rétinol à 3,4 % ou de palmitate de rétinol à 5,5 %, à raison de 10 gouttes trois fois par jour pendant 6 à 8 semaines. Le traitement est répété tous les 4 à 6 mois.
Traitement de physiothérapie
Les méthodes physiothérapeutiques comprennent l'élimination des zones de leucoplasie œsophagienne par diathermocoagulation ou cryodestruction. La diathermocoagulation est pratiquée de manière intermittente, jusqu'à la coagulation complète des zones d'hyperkératose. Le processus de guérison dure une à une semaine et demie.
La cryodestruction est actuellement activement utilisée dans le traitement complexe des affections précancéreuses. Cette procédure ne présente pratiquement aucune contre-indication et peut également être prescrite aux patients souffrant de pathologies systémiques complexes. La cryodestruction permet d'utiliser la congélation par contact dans les zones difficiles d'accès chirurgical. La température d'exposition est de 160 à 190 °C, la durée de l'intervention étant de 1 à 1,5 minute. La décongélation dure environ trois minutes et la cicatrisation peut aller jusqu'à 10 jours.
Le traitement photodynamique des patients atteints de leucoplasie œsophagienne est considéré comme l'une des méthodes les plus avancées. Il consiste à appliquer des photosensibilisateurs sur des zones pathologiquement altérées. Lors de l'exposition à la lumière, des ondes d'une certaine longueur (conformément à la limite d'absorption du colorant) se produisent, entraînant une concentration moléculaire d'énergie. Libérée, cette énergie influence la transformation de l'oxygène moléculaire de l'environnement extérieur en formes actives instables, notamment en oxygène singulet, capable de détruire les cellules microbiennes. Il s'agit d'une technique physiothérapeutique relativement récente, qui n'est pas encore disponible dans tous les établissements médicaux.
Traitement à base de plantes
Les méthodes traditionnelles de traitement de la leucoplasie de l'œsophage ne sont pas toujours appropriées et efficaces. Leur utilisation n'est autorisée qu'après accord du médecin traitant. En effet, une utilisation intempestive et incorrecte des plantes médicinales peut aggraver l'évolution de la pathologie, aggraver les problèmes gastro-intestinaux existants et entraîner des complications.
Pendant ce temps, les recettes populaires suivantes sont utilisées avec le plus de succès contre la leucoplasie de l'œsophage:
- Ciguë. [ 13 ] Les inflorescences de la plante sont broyées, versées sans serrer dans un bocal d'un demi-litre jusqu'en haut, rempli de vodka et fermé avec un couvercle. Conserver au réfrigérateur pendant trois semaines. La teinture est ensuite filtrée et prise selon le schéma suivant: le premier jour, prendre 2 gouttes de teinture dans 150 ml d'eau, puis la dose est augmentée quotidiennement d'une goutte, jusqu'à 40 gouttes par prise. Ensuite, la quantité de produit est à nouveau réduite, à 2 gouttes.
- Infusion d'aiguilles de pin. Récoltez des aiguilles de pin fraîches, mettez-les dans un thermos et versez de l'eau bouillante dessus (130 g d'aiguilles pour 500 ml d'eau bouillante). Laissez infuser 8 heures (idéalement toute la nuit). Filtrez ensuite le médicament et commencez à le prendre en buvant quelques gorgées par jour, en plusieurs prises. Il est conseillé de préparer une infusion fraîche chaque jour.
- Jus de carotte et de betterave. Préparez et buvez 150 ml de jus de carotte et de betterave fraîchement pressés chaque jour (environ 50/50), à jeun, une heure avant les repas.
La médecine traditionnelle est préférable en complément des traitements traditionnels. Il ne faut pas se fier uniquement aux recettes traditionnelles, surtout en cas de leucoplasie œsophagienne à un stade avancé.
La prévention
La prévention du développement de la leucoplasie de l'œsophage consiste à arrêter de fumer et de boire de l'alcool, à limiter les aliments épicés et acides, à pratiquer régulièrement des gestes d'hygiène bucco-dentaire et à traiter rapidement toute pathologie du tube digestif. Ces mesures sont complétées par l'utilisation prolongée d'une solution huileuse de vitamine A ou d'autres préparations vitaminées:
- Aevit est un complexe de solutions huileuses de vitamines A et E;
- Asepta est une combinaison complexe de vitamines, de calcium de corail, de coenzyme Q10 et d'extraits de plantes.
Les extraits de plantes médicinales et les huiles essentielles d'origine naturelle ont un effet bénéfique sur la cavité buccale et l'organisme tout entier. Il est recommandé d'utiliser des dentifrices antibactériens de haute qualité, qui protègent les muqueuses des bactéries pathogènes et n'affectent pas la microflore bénéfique.
Il est utile de se rincer régulièrement la bouche et de boire des tisanes à base de camomille, de sauge, de calendula et d'autres plantes aux propriétés anti-inflammatoires et régénératrices.
L'extrait d'argousier et l'huile essentielle de géranium sont considérés comme d'excellents remèdes préventifs. Ces produits contribuent au maintien de l'état normal de la muqueuse œsophagienne et possèdent également de puissantes propriétés antiseptiques.
Prévoir
Le traitement de la leucoplasie œsophagienne repose sur diverses méthodes. Dans les cas légers, un traitement conservateur basé sur la prise de vitamines liposolubles (notamment la vitamine A) et le renforcement des défenses naturelles de l'organisme peut être utilisé. L'évolution de la pathologie est imprévisible et propre à chaque patient: certains patients vivent avec le stade initial de la maladie jusqu'à la fin de leur vie, sans ressentir d'inconfort ni de détérioration de leur état. Chez d'autres, un carcinome épidermoïde peut se développer en moins d'un an.
S'il existe une suspicion que le traitement conservateur n'est pas efficace, le médecin prescrit une intervention chirurgicale avec élimination des foyers pathologiques et leur examen histologique approfondi.
Sans traitement, le risque de développer une pathologie maligne augmente considérablement. C'est pourquoi la leucoplasie de l'œsophage est classée comme une affection précancéreuse. La forme ulcéreuse et verruqueuse de la leucoplasie, ainsi que la propagation de la pathologie à la langue, sont particulièrement dangereuses.

