Expert médical de l'article
Nouvelles publications
Keratoglobus
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
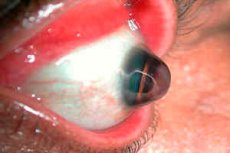
Le kératoglobe est une affection rare caractérisée par une courbure et un amincissement de la cornée. Cette affection appartient au groupe des dystrophies cornéennes et est souvent associée à un bombement (protrusion) progressif de la cornée.
Le kératoglobe est une variante du kératocône, une affection plus fréquente où la cornée est également fine et bombée, mais de forme conique. Dans le cas du kératoglobe, la protrusion est plus diffuse et touche généralement toute la cornée, qui prend alors une forme sphérique. [ 1 ]
Épidémiologie
Le kératoglobe est une maladie cornéenne relativement rare et son épidémiologie exacte n'est donc pas entièrement comprise. Contrairement au kératocône, relativement fréquent et dont le profil épidémiologique est bien défini, les données sur sa prévalence sont limitées.
Fréquence d'occurrence
En raison de la rareté de cette affection, il n'existe pas de statistiques précises sur son incidence, mais il est généralement admis qu'elle est diagnostiquée beaucoup moins fréquemment que le kératocône. Le kératoglobe peut survenir à tout âge, mais il est le plus souvent diagnostiqué durant l'enfance ou l'adolescence.
Répartition par sexe et par âge
Il existe peu de données fiables sur la répartition du kératoglobe selon le sexe et l'âge, mais certaines sources indiquent que la maladie pourrait être répartie de manière égale entre les hommes et les femmes. Elle peut se manifester dès l'enfance et est souvent diagnostiquée à l'adolescence.
Répartition géographique
Les informations sur la répartition géographique du kératoglobe sont également limitées. Il n'existe aucune preuve claire que le kératoglobe soit plus fréquent dans certaines régions du monde ou parmi certains groupes ethniques.
Association avec d'autres maladies
Le kératoglobe est parfois associé à des maladies systémiques rares du tissu conjonctif, telles que le syndrome de Marfan et le syndrome d'Ehlers-Danlos. Dans de tels cas, la distribution et l'épidémiologie du kératoglobe peuvent refléter la prévalence de ces affections sous-jacentes. [ 2 ]
Causes ng keratoglobus
Les causes exactes du kératoglobe ne sont pas entièrement comprises. Cependant, plusieurs théories sur les causes possibles et les facteurs de risque ont été proposées, basées sur l'observation et les études cliniques.
Facteurs génétiques
Une composante génétique est considérée comme l'une des causes possibles du kératoglobe. Cette affection est parfois associée à des maladies systémiques héréditaires du tissu conjonctif, telles que:
- Syndrome d'Ehlers-Danlos.
- syndrome de Marfan
- syndrome de Down
Les patients atteints de ces maladies peuvent présenter des anomalies dans la structure des fibres de collagène et d’élastine, ce qui peut affecter l’intégrité structurelle de la cornée.
Trouble de la biomécanique cornéenne
L'amincissement et le bombement cornéens du kératoglobe peuvent être dus à des anomalies de la stabilité biomécanique de la cornée, notamment des interactions intercellulaires et de la composition de la matrice extracellulaire cornéenne.
Processus inflammatoires
Certains chercheurs envisagent la possibilité d'une inflammation de la cornée comme l'un des mécanismes conduisant au développement du kératoglobe. Cependant, la présence d'une inflammation pourrait être la conséquence d'autres maladies ou affections plutôt que la cause sous-jacente du kératoglobe.
Exposition environnementale
Certains facteurs environnementaux et liés au mode de vie, tels que les rayons ultraviolets ou l’exposition mécanique de l’œil, peuvent contribuer au développement ou à la progression du kératoglobe, bien que leur rôle ne soit pas précisément établi.
Infections et blessures
Un traumatisme oculaire ou une intervention chirurgicale peuvent également être associés au développement d'un kératoglobe. Dans certains cas, le développement d'un kératoglobe est associé à des infections oculaires, pouvant entraîner un amincissement et une fragilisation de la cornée.
Autres maladies
Rarement, le kératoglobe peut être associé à d’autres maladies ophtalmologiques qui affectent la structure et la fonction cornéennes.
Le kératoglobe étant une maladie rare et la recherche étant limitée, de nombreux aspects de cette affection restent mal compris. Des recherches futures pourraient révéler de nouveaux facteurs contribuant au kératoglobe et contribuer à l'élaboration de nouvelles stratégies de traitement et de prévention. [ 3 ]
Pathogénèse
La pathogénèse du kératoglobe n’est pas entièrement comprise, mais il existe des théories basées sur des changements anatomiques et biochimiques dans la cornée qui peuvent jouer un rôle dans le développement de cette affection.
Instabilité biomécanique de la cornée
L’une des principales caractéristiques du kératoglobe est l’instabilité biomécanique de la cornée, qui peut être causée par divers facteurs:
- Faiblesse des fibres de collagène: La quantité et la qualité des fibres de collagène dans la cornée diminuent, ce qui réduit sa résistance et son élasticité.
- Anomalies de la matrice extracellulaire: La cornée contient une matrice extracellulaire qui assure le soutien structurel et la régulation des fonctions cellulaires. Des modifications de la composition et de l'organisation de cette matrice peuvent entraîner un amincissement et un bombement de la cornée.
Facteurs génétiques
La présence de cas familiaux de kératoglobe suggère que des facteurs génétiques pourraient jouer un rôle dans le développement de la maladie. Des mutations de certains gènes régulant la synthèse et la structure du collagène et d'autres composants du tissu conjonctif peuvent entraîner le développement du kératoglobe.
Maladies systémiques associées
Le kératoglobe peut être associé à des maladies systémiques du tissu conjonctif telles que le syndrome de Marfan ou le syndrome d'Ehlers-Danlos. Ces maladies affectent le collagène et peuvent entraîner des anomalies structurelles de la cornée.
Troubles enzymatiques
Certaines études suggèrent que l'activité de certaines enzymes dégradant les composants de la matrice extracellulaire pourrait être augmentée dans la cornée des patients atteints de kératoglobe. Cela entraîne une dégradation des fibres de collagène et d'autres composants structurels de la cornée.
Processus inflammatoires
Bien que l'inflammation ne soit pas toujours présente dans la pathogenèse du kératoglobe, son rôle est étudié comme un facteur contributif possible susceptible d'améliorer les processus dégénératifs cornéens.
Stress oxydatif
L’augmentation du stress oxydatif dans la cornée peut entraîner des dommages cellulaires et matriciels, qui peuvent également contribuer au développement et à la progression du kératoglobe.
Un thème récurrent dans la pathogenèse du kératoglobe est l'amincissement et la fragilité de la cornée, entraînant son bombement anormal. Les mécanismes pathogéniques peuvent inclure des anomalies structurelles et biochimiques de la cornée, d'origine congénitale ou acquise. Cependant, des recherches supplémentaires sont nécessaires pour comprendre pleinement la pathogenèse du kératoglobe. [ 4 ]
Symptômes ng keratoglobus
Le kératoglobe se caractérise par un certain nombre de signes et symptômes cliniques, de légers à graves. Les principaux symptômes de cette maladie sont:
Symptômes visuels:
- Diminution de l’acuité visuelle: la vision peut devenir floue ou déformée en raison de la distorsion de la forme de la cornée.
- Myopie et astigmatisme: un changement pathologique de la courbure cornéenne conduit souvent à l’apparition ou à l’aggravation d’une myopie et d’un astigmatisme irrégulier.
- Photophobie: Sensibilité à la lumière due à la finesse et à la transparence de la cornée.
Symptômes physiques:
- Bombement cornéen: l’apparence de l’œil peut changer en raison du bombement de la cornée vers l’avant.
- Cornée mince: L’examen du patient peut montrer un amincissement des parties centrales et périphériques de la cornée.
- Indication sclérale: La périphérie de la cornée peut devenir si fine que la sclérotique (le blanc de l’œil) peut être vue à travers la cornée.
Autres symptômes:
- Irritation oculaire: les patients peuvent ressentir une irritation constante ou une sensation de corps étranger dans l’œil.
- Conjonctivite fréquente: des processus inflammatoires peuvent survenir en raison d'une irritation constante et d'un traumatisme mécanique de la cornée.
- Risque de rupture cornéenne: Dans de rares cas, une cornée très fine peut entraîner une rupture spontanée ou traumatique.
Des techniques diagnostiques telles que l’ophtalmoscopie, la pachymétrie (mesure de l’épaisseur de la cornée) et la topographie cornéenne peuvent révéler le degré d’amincissement de la cornée et l’étendue de la déformation cornéenne.
Les symptômes du kératoglobe peuvent s’aggraver avec le temps et les patients atteints de cette affection nécessitent souvent une correction de la vue (au moyen de lentilles de contact spéciales ou d’une intervention chirurgicale) et une surveillance médicale continue. [ 5 ]
Étapes
Les stades du kératoglobe ne sont pas toujours aussi bien définis que ceux d'autres maladies oculaires mieux étudiées, comme le kératocône. Cependant, certains stades de progression de la maladie peuvent être distingués en fonction du degré d'amincissement cornéen et de la gravité des symptômes.
Étape initiale:
- Légère bosse cornéenne: une légère distorsion de la vision peut être perceptible, que les patients ignorent souvent ou compensent avec des lunettes ou des lentilles de contact souples.
- Myopie et astigmatisme léger: Apparition ou aggravation d'une myopie et d'un astigmatisme léger.
Étape intermédiaire:
- Amincissement et bombement modérés de la cornée: les changements dans la forme de l’œil deviennent plus visibles et l’acuité visuelle se détériore même avec correction.
- Astigmatisme accru: l’astigmatisme irrégulier devient plus prononcé et difficile à corriger.
Stade tardif:
- Bombement et amincissement importants de la cornée: un amincissement important peut entraîner l'apparition de la sclérotique à travers la cornée (indication sclérale).
- Myopie élevée et astigmatisme sévère: problèmes de vision importants qui ne se prêtent pas à une correction conventionnelle.
- Photophobie, irritation et douleur oculaire: ces symptômes peuvent s’aggraver.
Étape critique:
- Risque de déchirure cornéenne: Les parties les plus fines de la cornée peuvent être exposées à un risque de déchirure même en cas de traumatisme mineur.
- Déficience visuelle brutale et syndrome douloureux: Diminution significative de l’acuité visuelle et augmentation de la douleur.
Complications et conséquences
Le kératoglobe peut entraîner de nombreuses complications qui altèrent la vision et la qualité de vie du patient. Voici quelques-unes des complications potentielles associées au kératoglobe:
- Hydrops cornéen: intrusion intraoculaire soudaine d'humidité provoquant un gonflement et une opacification de la cornée. Cela peut entraîner une baisse soudaine de la vision et des douleurs.
- Déchirures cornéennes spontanées: En raison de l’amincissement et du bombement de la cornée, des déchirures cornéennes spontanées peuvent se produire, ce qui peut causer de graves dommages à la vision et nécessiter une intervention chirurgicale urgente.
- Scléralisation cornéenne: l’amincissement de la cornée peut faire apparaître la sclérotique blanche à travers la cornée.
- Astigmatisme irrégulier élevé: La distorsion de la courbure de la cornée peut entraîner un astigmatisme complexe difficile à corriger avec des lunettes ou des lentilles de contact ordinaires.
- Myopie sévère: la progression de l’amincissement cornéen peut augmenter la myopie.
- Conjonctivite chronique: une irritation oculaire constante peut entraîner une maladie oculaire inflammatoire récurrente.
- Douleur et inconfort: les patients peuvent développer des douleurs chroniques en raison d’une irritation constante et d’une fatigue oculaire.
- Problèmes liés aux lentilles de contact: En raison de la forme inhabituelle de la cornée, il peut être difficile d’adapter et de porter des lentilles de contact.
- Problèmes psychologiques: La déficience visuelle et les déformations visibles de l’œil peuvent entraîner des problèmes émotionnels et psychologiques, notamment une diminution de l’estime de soi et une dépression.
- Nécessité d’une intervention chirurgicale: Dans les cas graves, une kératoplastie (transplantation de cornée) ou d’autres interventions chirurgicales peuvent être nécessaires pour restaurer la fonction cornéenne.
Diagnostics ng keratoglobus
Le diagnostic du kératoglobe implique plusieurs étapes et méthodes d'examen qui aident les ophtalmologistes à identifier les modifications spécifiques de la structure et de la forme de la cornée caractéristiques de cette affection. Voici quelques-unes des principales méthodes de diagnostic:
- Antécédents: Recueillez des antécédents médicaux et familiaux complets, y compris toute plainte de changements de vision, de douleur oculaire, de photophobie ou de maladie oculaire antérieure.
- Examen oculaire externe: examen du globe oculaire à la recherche d’anomalies de forme et de structure.
- Ophtalmoscopie: Utilisée pour évaluer le fond de l’œil et l’état de la rétine et du disque optique.
- Réfractométrie: Mesure des anomalies optiques de l'œil, telles que la myopie et l'astigmatisme, qui sont souvent associées au kératoglobe.
- Biomicroscopie à la lampe à neige: examen détaillé de l’avant de l’œil à l’aide d’un microscope spécialisé pour détecter un amincissement de la cornée et d’autres anomalies.
- Kératométrie: Mesure de la courbure de la cornée permettant de détecter des valeurs anormalement élevées indiquant un bombement cornéen.
- Topographie cornéenne: une méthode d’évaluation avancée qui construit une carte de la courbure et de la forme de la cornée, identifiant les zones inhabituelles d’amincissement et de bombement.
- Pachymétrie: Mesure de l'épaisseur de la cornée qui permet d'évaluer le degré d'amincissement de la cornée, paramètre important dans le diagnostic du kératoglobe.
- Tomographie par cohérence optique (OCT) du segment antérieur: une technique d’imagerie de pointe non invasive qui fournit des coupes détaillées de l’avant de l’œil et de la cornée.
La combinaison de ces méthodes permet aux médecins d'établir un diagnostic précis et de distinguer le kératoglobe d'autres affections similaires, telles que le kératocône ou d'autres dystrophies cornéennes. Lorsque les méthodes d'examen standard ne permettent pas d'obtenir une image complète, des tests complémentaires peuvent être utilisés pour évaluer l'intégrité structurelle de la cornée et le risque de rupture cornéenne. [ 6 ]
Qu'est-ce qu'il faut examiner?
Diagnostic différentiel
Le diagnostic différentiel du kératoglobe consiste à exclure d'autres affections pouvant ressembler au kératoglobe afin d'établir un diagnostic précis. Les principales maladies et affections à prendre en compte sont:
- Kératocône: Il s'agit de l'affection la plus courante, caractérisée par un amincissement et une protrusion de la cornée vers l'avant, en forme de cône. La différence avec le kératoglobe réside dans la répartition de l'amincissement et la forme du renflement, ainsi que dans le fait que le kératocône progresse plus lentement et est plus fréquent chez les personnes jeunes.
- Globus mégalocornée: une affection rare dans laquelle la cornée est agrandie mais non amincie, et sa structure est plus stable que dans le kératoglobe.
- Ptérygion: Excroissance d'un film de tissu conjonctif qui peut déformer la cornée mais qui a une nature et un traitement différents.
- Kératite à Acanthamoeba: Maladie infectieuse de la cornée qui peut provoquer un amincissement et un remodelage de la cornée, mais qui s'accompagne d'une inflammation et de symptômes plus spécifiques.
- Ectasie dilatée (post-LASIK): amincissement et bombement de la cornée suite à une chirurgie de correction de la vue, comme après le LASIK, qui peut ressembler à un kératoglobe en termes de symptomatologie.
- Dystrophies cornéennes: Diverses dystrophies cornéennes héréditaires peuvent provoquer des modifications de la structure et de la transparence de la cornée qui doivent être distinguées du kératoglobe.
- Maladies inflammatoires de la cornée: Par exemple, la kératite d’étiologies diverses peut entraîner un amincissement et un remodelage de la cornée.
- Traumatisme oculaire: Les effets d’un traumatisme entraînant un amincissement ou un remodelage de la cornée doivent également être pris en compte dans le diagnostic différentiel.
Les examens instrumentaux tels que la topographie cornéenne, la pachymétrie et la tomographie par cohérence optique, qui permettent de mesurer avec précision l'épaisseur cornéenne et la forme du renflement, jouent un rôle important dans le diagnostic différentiel. Une anamnèse approfondie doit également être réalisée, en tenant compte notamment de l'âge d'apparition, des antécédents familiaux et des antécédents de chirurgie ou de traumatisme oculaire. [ 7 ]
Qui contacter?
Traitement ng keratoglobus
Le traitement du kératoglobe dépend du stade et de la gravité de la maladie. Les options thérapeutiques comprennent:
- Lunettes ou lentilles de contact: Des lunettes ou des lentilles de contact souples peuvent être utilisées pour corriger les troubles visuels mineurs causés par le kératoglobe. Les courbures cornéennes plus prononcées peuvent nécessiter le port de lentilles de contact rigides perméables au gaz, qui aident à modeler la surface antérieure de l'œil et améliorent ainsi la vision.
- Lentilles sclérales: Il s'agit d'un type particulier de lentilles de contact qui ne touchent pas la cornée, mais reposent sur la sclère (le blanc de l'œil). Elles peuvent être utiles aux patients atteints de kératoglobe, car elles offrent une vision plus stable et un meilleur confort.
- Réticulation du collagène cornéen: cette procédure renforce les fibres de collagène de la cornée, ce qui contribue à prévenir son amincissement et son bombement. Cette méthode peut être efficace dès les premiers stades du kératoglobe.
- Anneaux cornéens intrastromaux (ICR ou INTACS): peuvent être implantés pour améliorer la forme de la cornée et corriger les erreurs de réfraction.
- Transplantation cornéenne: En cas d'amincissement et de bombement sévères de la cornée, lorsque les autres traitements sont inefficaces ou lorsqu'il existe un risque de rupture cornéenne, une transplantation cornéenne partielle (lamellaire) ou totale (pénétrante) peut être indiquée.
- Traitement chirurgical: Dans les rares cas où il existe un risque de perforation de la cornée, une intervention chirurgicale peut être indiquée.
- Traitement médicamenteux: des médicaments peuvent être prescrits pour soulager les symptômes tels que la douleur ou l’inflammation. Il peut s’agir de gouttes hydratantes, d’antibiotiques pour prévenir l’infection ou d’anti-inflammatoires.
- Suivi régulier: Il est recommandé aux patients atteints de kératoglobe d'effectuer un suivi régulier auprès d'un ophtalmologiste pour surveiller les changements de la cornée et ajuster le traitement si nécessaire.
Tous les traitements doivent être individualisés et discutés avec un ophtalmologiste. Le kératoglobe pouvant évoluer, il est important de surveiller constamment l'état de la cornée et d'ajuster le traitement en fonction de son évolution.
La prévention
La prévention du kératoglobe se limite à des mesures visant à prévenir sa progression et à minimiser le risque de complications, car les causes exactes de cette maladie sont inconnues et il n'existe aucun moyen de prévenir son apparition. Voici quelques recommandations générales pour les patients atteints de kératoglobe ou présentant un risque élevé de le développer:
- Suivi médical régulier: Il est important de consulter régulièrement un ophtalmologue pour surveiller l’état de la cornée et de la vision.
- Éviter les blessures aux yeux: Protéger vos yeux des blessures, en particulier pendant la pratique d’un sport ou d’autres activités potentiellement dangereuses, peut aider à prévenir l’aggravation de votre état.
- Contrôle des maladies oculaires inflammatoires: Un traitement rapide des maladies oculaires inflammatoires telles que la conjonctivite et la kératite peut aider à réduire le risque de complications liées au kératoglobe.
- Utilisation de gouttes hydratantes: L’utilisation de larmes artificielles est recommandée pour soulager les symptômes de sécheresse et d’inconfort.
- Contrôle des réactions allergiques: La gestion des affections allergiques peut aider à éviter un frottement excessif des yeux, ce qui est important pour prévenir la progression du kératoglobe.
- Protection UV: le port de lunettes de soleil pour protéger la cornée des rayons UV peut prévenir des dommages supplémentaires.
- Éviter les frottements oculaires actifs: les frottements oculaires peuvent contribuer à un amincissement et à une déformation supplémentaires de la cornée et doivent être évités.
- Nutrition adéquate: Certaines études suggèrent que les carences en certains nutriments peuvent contribuer aux maladies de la cornée. Une alimentation équilibrée peut donc être importante.
- Informez votre ophtalmologiste de tout changement: Au premier signe de changement de vision, d’inconfort ou de tout autre changement au niveau de vos yeux, vous devez contacter immédiatement votre médecin.
Bien que le kératoglobe soit rarement évitable, ces mesures peuvent aider à réduire le risque de progression de la maladie et à améliorer la qualité de vie des patients.
Prévoir
Le pronostic du kératoglobe peut varier et dépend de plusieurs facteurs, notamment du degré d’amincissement et de bombement de la cornée, du taux de progression de la maladie, de la présence de complications et de la rapidité et de l’efficacité du traitement.
Dans les cas légers, lorsque la maladie évolue sans progression rapide ni complications graves, le pronostic est généralement favorable. Une correction de la vue par lunettes ou lentilles de contact peut suffire à mener une vie normale.
Cependant, si la maladie progresse, la vision peut se dégrader, sans que les méthodes conventionnelles puissent la corriger complètement. Dans ce cas, des traitements plus complexes peuvent être nécessaires, notamment une intervention chirurgicale comme l'implantation d'un anneau cornéen intrastromal, la réticulation cornéenne du collagène ou la greffe de cornée.
La transplantation cornéenne peut comporter un risque élevé de rejet et d’autres complications, elle est donc généralement considérée comme un dernier recours pour les formes sévères de kératoglobe.
Dans les cas où le kératoglobe est associé à d’autres maladies ou syndromes systémiques, tels que le syndrome de Marfan ou le syndrome d’Ehlers-Danlos, le pronostic peut être plus complexe et nécessiter une approche thérapeutique intégrée.
Il est important de noter que les méthodes modernes de diagnostic et de traitement ont considérablement amélioré le pronostic de la plupart des patients atteints de kératoglobe. Un suivi régulier par un spécialiste et le respect des recommandations contribuent à contrôler la maladie et à préserver la qualité de la vision.
Littérature utilisée
« Kératocône et kératoglobe » fait partie du livre Cornea, troisième édition, édité par Krachmer JH, Mannis MJ, Holland EJ
« Kératocône et kératoglobe » dans Cornea (troisième édition) - Margaret S. MacDonald, Michael Belenky, Charles Sheffield
"Ophtalmologie" - Auteur: Myron Yanoff, Jay S. Duker, Année de la dernière édition: 2018.
« Ophtalmologie générale de Vaughan et Asbury » - Auteurs: Paul Riordan-Eva, Emmett T. Cunningham, année de la dernière édition: 2017.
« Ophtalmologie clinique: une approche systématique » - Auteur: Jack J. Kanski, Année de la dernière publication: 2019.
« Ophtalmologie: consultation d'experts: en ligne et imprimé » - Auteur: Myron Yanoff, Jay S. Duker, Année de la dernière édition: 2018.

