Expert médical de l'article
Nouvelles publications
grossesse prématurée
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
La grossesse post-terme est l’un des problèmes qui suscite traditionnellement un grand intérêt scientifique et pratique, en raison, tout d’abord, des résultats périnatals défavorables de cette pathologie.
En obstétrique domestique, on considère qu'une grossesse post-terme, durant plus de 287 à 290 jours, s'accompagne de souffrances intra-utérines du fœtus et se termine par la naissance d'un enfant présentant des signes de surmaturité biologique, ce qui détermine le risque élevé de développer un syndrome de détresse anté/intranatale et une adaptation néonatale difficile.
Épidémiologie
L’incidence des grossesses post-terme est d’environ 7 % de toutes les grossesses (Martin et al., 2007).
L'American College of Obstetricians and Gynecologists définit une grossesse post-terme comme une grossesse qui dure plus de 42 semaines (294 jours). Son incidence est en moyenne d'environ 10 %. Dans la plupart des pays européens, une grossesse post-terme est définie comme une grossesse qui dure 294 jours ou plus, à l'exception du Portugal (287 jours ou plus) et de l'Irlande (292 jours ou plus). L'incidence des grossesses post-terme en Europe est d'environ 3,5 à 5,92 %.
Cependant, un enfant présentant des signes de postmaturité ne naît pas toujours postmaturité; au contraire, des signes de postmaturité peuvent être observés chez un fœtus né avant 290 jours de gestation, ce qui est probablement dû au moment de la grossesse et aux particularités individuelles. Cependant, l'état fonctionnel d'un fœtus postmaturité mérite une attention particulière, compte tenu de la fréquence élevée de complications graves telles que le syndrome d'aspiration méconiale, les lésions hypoxiques-ischémiques du système nerveux central, du myocarde, des reins et des intestins, pouvant entraîner la mort fœtale prénatale et intranatale.
La grossesse post-terme est considérée comme un facteur augmentant la fréquence des complications à l'accouchement et entraînant une augmentation de la morbidité et de la mortalité périnatales. Les complications périnatales les plus fréquentes de la grossesse post-terme sont la mortinatalité, l'asphyxie et les traumatismes à la naissance. E. Ya. Karaganova et IA Oreshkova (2003), après avoir mené une analyse approfondie des issues périnatales chez 499 patientes ayant accouché après terme en fonction de l'âge gestationnel, ont constaté qu'à mesure que l'âge gestationnel passe de 41 à 43 semaines, la proportion de morbidité périnatale augmente. Ainsi, à 43 semaines de grossesse, la fréquence des lésions hypoxiques-ischémiques du SNC est multipliée par 2,9, celle de l'asphyxie par 1,5 et celle du syndrome d'aspiration par 2,3, par rapport aux nouveau-nés à terme dont l'âge gestationnel ne dépasse pas 41 semaines. À un terme de grossesse de plus de 41 semaines, des signes de détresse fœtale avant le début du travail ont été détectés chez 67,1 % des fœtus (chez la moitié d'entre eux à un terme de grossesse de 42 à 43 semaines), un mélange de méconium dans le liquide amniotique - chez 31,6 %, un oligohydramnios - chez 50,9 % des patients.
Causes grossesse prématurée
Français La cause la plus fréquente de grossesse post-terme est une datation inexacte (Neilson, 2000; Crowley, 2004). L'utilisation de critères cliniques standard pour déterminer la date estimée d'accouchement (DHA) tend à surestimer l'âge gestationnel et augmente donc l'incidence de grossesse post-terme (Gardosi et al., 1997; Taipale et Hiilermaa, 2001). Les critères cliniques couramment utilisés pour confirmer l'âge gestationnel comprennent les dernières règles (DDR), la taille de l'utérus évaluée par un examen bimanuel au premier trimestre, la perception des mouvements fœtaux, l'auscultation des bruits cardiaques fœtaux et la hauteur utérine. grossesse unique.
Lorsqu’une grossesse post-terme survient, la cause est généralement inconnue.
Facteurs de risque
Lors de l'analyse de l'anamnèse somatique, obstétricale et gynécologique, ainsi que des caractéristiques de la grossesse en cours, des facteurs de risque sont notés qui indiquent la possibilité de développer une grossesse post-terme et prolongée.
Facteurs de risque de grossesse post-terme:
- la femme enceinte a plus de 30 ans;
- antécédents d’infections sexuellement transmissibles (IST) et de maladies inflammatoires chroniques des annexes utérines;
- indication d’un historique de livraison tardive;
- col de l'utérus « immature » ou « insuffisamment mature » à 40 semaines ou plus de gestation.
Facteurs de risque de grossesse prolongée:
- l'âge de la femme enceinte est de 20 à 30 ans;
- dysfonctionnement des ovaires avec cycle menstruel irrégulier ou prolongé (≥ 35 jours);
- écart entre l'âge gestationnel déterminé par le premier jour des dernières règles et l'échographie.
Les facteurs de risque généraux comprennent la primiparité, une grossesse antérieure post-terme (Alfirevic et Walkinshaw, 1994; Mogren et al., 1999; Olesen et al., 1999), un fœtus mâle (Divon et al., 2002), l’obésité (Usha Kiran et al., 2005; Stotland et al., 2007), des facteurs hormonaux et une prédisposition génétique (Laursen et al., 2004).
On ne sait pas comment l'indice de masse corporelle (IMC) affecte la durée de la grossesse et le moment de l'accouchement, mais il est intéressant de noter que les femmes obèses sont plus susceptibles de connaître une grossesse post-terme (Usha Kiran et al., 2005), tandis que les femmes ayant un faible IMC ont un risque plus élevé de grossesse post-terme et d'accouchement prématuré (accouchement avant 37 semaines de gestation) (Hickey et al., 1997). Étant donné que le tissu adipeux est hormonalement actif (Baranova et al., 2006) et que les femmes obèses peuvent avoir un statut métabolique altéré, il est possible que les facteurs endocriniens impliqués dans le déclenchement du travail soient altérés chez les femmes obèses.
Des facteurs génétiques peuvent être associés à la prolongation de la grossesse. Les femmes ayant elles-mêmes mené une grossesse post-terme présentent un risque plus élevé de grossesse post-terme (risque relatif de 1,3) (Mogren et al., 1999). Les femmes ayant déjà mené une grossesse post-terme présentent un risque accru de grossesse post-terme ultérieure (27 % avec une grossesse post-terme antérieure et 39 % avec deux grossesses prolongées antérieures) (Kistka et al., 2007).
Pathogénèse
La pathogénèse de la grossesse post-terme n'est pas entièrement comprise. Comme indiqué précédemment, certains facteurs de risque associés à la grossesse post-terme ont été identifiés et des explications possibles ont été avancées. Cependant, la pathogénèse de cette affection reste encore floue. Malgré les progrès réalisés ces dernières années dans la compréhension du travail, les mécanismes exacts qui le déclenchent et favorisent sa progression restent flous. Pour mieux comprendre la pathogénèse de la grossesse post-terme, il est important de comprendre sa physiopathologie et de tenter de comprendre pourquoi ces mécanismes ne se déclenchent pas en cas de grossesse post-terme ou, au contraire, se déclenchent plus tôt en cas de travail prématuré. Il semble logique qu'il existe un lien commun entre ces trois affections. Les mécanismes du travail impliquent l'interaction de processus hormonaux, mécaniques et inflammatoires, dans lesquels le placenta, la mère et le fœtus jouent un rôle essentiel.
La production placentaire de peptide libérant de la corticotropine (CRH) est associée à la durée de la grossesse (McLean et al., 1995). La synthèse placentaire de CRH augmente de façon exponentielle à mesure que la grossesse progresse et atteint son pic au moment de l'accouchement. Les femmes accouchant prématurément ont un taux de croissance exponentiel plus rapide que celles accouchant à terme, tandis que les femmes accouchant plus tard ont un taux de croissance plus lent (Ellis et al., 2002; Torricelli et al., 2006). Ces données suggèrent que l'accouchement post-terme est dû à une altération des mécanismes biologiques régulant la durée de la grossesse. Cela pourrait être dû à une prédisposition héréditaire résultant de polymorphismes génétiques dans la voie physiologique reliant la CRH à l'accouchement. Il est également possible que le phénotype maternel puisse altérer la réponse des tissus maternels aux signaux hormonaux normaux lors de l'accouchement, comme cela peut se produire chez les femmes obèses.
La CRH peut stimuler directement la glande surrénale fœtale pour produire de la DHEA, un précurseur de la synthèse placentaire d'œstriol (Smith et al., 1998). Les concentrations plasmatiques maternelles de CRH sont corrélées aux concentrations d'œstriol (Smith et al., 2009). L'augmentation de l'œstriol induite par la CRH augmente plus rapidement que les taux d'œstradiol en fin de grossesse, ce qui entraîne une augmentation du rapport œstriol/œstradiol, ce qui créerait un environnement œstrogénique au cours des dernières semaines de grossesse. Parallèlement, l'augmentation de la progestérone plasmatique maternelle qui survient pendant la grossesse ralentit, voire diminue, en fin de grossesse. Cela pourrait être dû à l'inhibition de la synthèse placentaire de progestérone par la CRH (Yang et al., 2006). Ainsi, l'effet de la progestérone sur la grossesse (favorisant la relaxation) diminue à mesure que l'effet de l'œstriol sur le travail (favorisant les contractions utérines) augmente. Ces variations de ratios ont été observées chez les femmes enceintes prématurées, à terme, mononatales et gémellaires (Smith et al., 2009). La situation concernant les grossesses post-terme est inconnue.
Symptômes grossesse prématurée
Le complexe symptomatique d'un fœtus trop mûr a été décrit pour la première fois par Ballantyne (1902) et Runge (1948), d'où son nom de syndrome de Ballantyne-Runge. Il comprend l'absence de graisse fromagère, la sécheresse et la macération de la peau du nouveau-né (pieds et paumes « baignoires »), ainsi que des lésions au niveau de l'aine et des plis axillaires, des ongles longs, des os denses du crâne, des sutures étroites et des fontanelles réduites, une coloration verdâtre ou jaunâtre de la peau, des membranes fœtales et du cordon ombilical. D'autres observations indiquent une grossesse prolongée.
Une grossesse prolongée, d'une durée supérieure à 287 jours, ne s'accompagne pas de souffrance fœtale et se termine par la naissance d'un enfant en bonne santé, sans signes de surmaturité. Elle est donc considérée comme un état physiologique visant la maturation finale du fœtus.
Complications et conséquences
La grossesse post-terme est associée à une mobilité et une morbidité fœtales et néonatales accrues, ainsi qu'à une morbidité maternelle. Ces risques sont plus importants qu'on ne le pensait initialement. Par le passé, ces risques ont été sous-estimés pour deux raisons. Premièrement, les études antérieures sur la grossesse post-terme ont été publiées avant que l'échographie ne devienne une méthode courante pour définir la grossesse. Par conséquent, de nombreuses grossesses incluses dans ces études n'étaient pas réellement post-terme. Deuxièmement, la définition même de la mortinatalité est liée à la définition même de la mortinatalité. Les taux de mortinatalité sont traditionnellement calculés en utilisant les grossesses nées à un âge gestationnel donné, plutôt que les grossesses en cours (à naître). Cela permet de réduire le taux de mortinatalité des grossesses post-terme, car une fois le fœtus né, il ne présente plus de risque de mort fœtale intra-utérine (MFIU). Ainsi, le dénominateur approprié n'est pas l'ensemble des naissances à un âge gestationnel donné, mais les grossesses en cours (à naître) (Rand et al., 2000; Smith, 2001; Caughey et al., 2003).
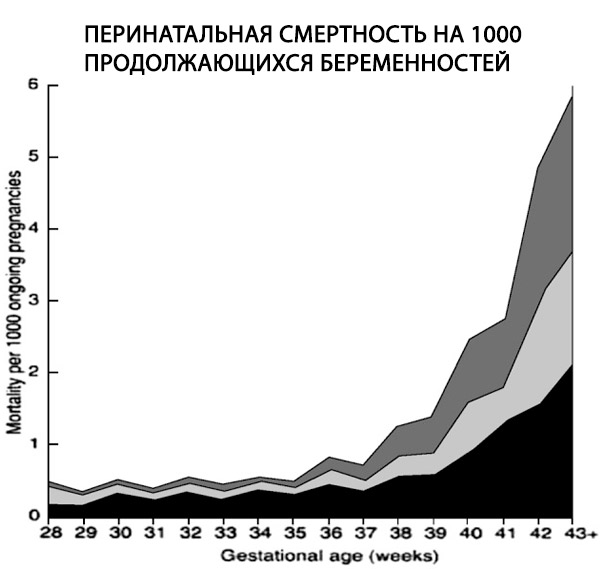
Une étude rétrospective portant sur plus de 170 000 naissances uniques utilisant un dénominateur approprié a démontré une augmentation de 6 fois du taux de mortinatalité dans les grossesses post-terme, passant de 0,35 à 2,12 pour 1 000 grossesses en cours (Hilder et al., 1998).
Complications chez le fœtus et le nouveau-né
Français La mortalité périnatale, définie comme les mortinaissances plus les décès néonatals précoces, est deux fois plus élevée à 42 semaines de gestation qu'à terme (4 à 7 contre 2 à 3 pour 1 000 naissances, respectivement). Elle est multipliée par quatre à 43 semaines et par cinq à sept à 44 semaines (Bakketeig et Bergsjo, 1989; Feldman, 1992; Hilder et al., 1998; Cotzias et al., 1999). Ces données montrent également que, lorsqu'ils sont calculés pour 1 000 grossesses en cours, les taux de mortalité fœtale et néonatale augmentent fortement après 40 semaines (Hilder et al., 1998) (Hilder et al., 1998).
L’insuffisance utéroplacentaire, l’aspiration de méconium et l’infection intra-utérine sont considérées comme les principales raisons de l’augmentation de la mortalité périnatale dans ces cas (Hannah, 1993).
La morbidité fœtale est également accrue lors des grossesses post-terme et des grossesses se poursuivant au-delà de 41 semaines de gestation. Cela inclut le passage du méconium, le syndrome d'aspiration méconiale, la macrosomie et la dysmaturité. Les grossesses post-terme constituent également un facteur de risque indépendant d'hypopH du cordon ombilical (acidémie néonatale), de faibles scores d'Apgar à 5 minutes (Kitlinski et al., 2003), d'encéphalopathie néonatale (Badawi et al., 1998) et de mortalité infantile au cours de la première année de vie (Hilder et al., 1998; Cotzias et al., 1999; Rand et al., 2000). Bien que certains de ces décès infantiles soient clairement le résultat de complications périnatales telles que le syndrome d'aspiration méconiale, la plupart ont une cause inconnue.
Environ 20 % des fœtus post-terme présentent un syndrome de dysmaturité, qui désigne des nouveau-nés présentant des caractéristiques évoquant un retard de croissance intra-utérin chronique dû à une insuffisance utéroplacentaire (Vorherr, 1975; Mannino, 1988). Ces symptômes incluent une peau fine, ridée et squameuse (desquamation excessive), une ossature fine (dénutrition), des cheveux et des ongles longs, un oligohydramnios et une émission fréquente de méconium. Ces femmes enceintes présentent un risque accru de compression du cordon ombilical en raison d'un oligohydramnios, d'une aspiration méconiale et de complications néonatales à court terme telles qu'une hypoglycémie, des convulsions et une insuffisance respiratoire.
Risques maternels
La grossesse après terme comporte des risques importants pour la mère. Ce risque est accru:
- dystocie du travail (9-12 % contre 2-7 % à terme);
- déchirures périnéales sévères (déchirures du 3e et 4e degré) associées à une macrosomie (3,3 % contre 2,6 % à terme);
- accouchement vaginal opératoire; et
- doublement du taux de césarienne (14 % contre 7 % à terme) (Rand et al., 2000; Campbell et al., 1997; Alexander et al., 2000; Treger et al., 2002).
La césarienne est associée à une incidence plus élevée d’endométrite, de saignements et de maladies thromboemboliques (Alexander et al., 2001; Eden et al., 1987).
Tout comme pour les issues néonatales, la morbidité maternelle augmente également avec la grossesse à terme jusqu'à 42 semaines de gestation. Les complications telles que la chorioamnionite, les déchirures périnéales sévères, la césarienne, l'hémorragie post-partum et l'endomyométrite augmentent après 39 semaines de gestation (Yoder et al., 2002; Caughey et Bishop, 2006; Heimstad et al., 2006; Caughey et al., 2007; Bruckner et al., 2008).
Diagnostics grossesse prématurée
Le diagnostic traditionnel de la grossesse post-terme repose sur un calcul précis de l'âge gestationnel. Cependant, les méthodes les plus précises à ce jour incluent des calculs basés sur le premier jour des dernières règles et sur les données échographiques de la 7e à la 20e semaine de grossesse. Plusieurs auteurs considèrent ces deux méthodes comme équivalentes. Cependant, certains chercheurs suggèrent de se fier uniquement aux données biométriques échographiques pour déterminer l'âge gestationnel en cas de grossesse post-terme. Parmi les facteurs de risque de grossesse post-terme, on distingue plusieurs caractéristiques de l'anamnèse somatique, obstétricale et gynécologique, ainsi que le déroulement de la grossesse en cours.
L'anamnèse somatique met en évidence, dans de nombreux cas, un âge des parents supérieur à 30 ans et la présence d'une pathologie extragénitale chez la mère. Parmi les caractéristiques de l'anamnèse obstétricale et gynécologique, il convient de prêter attention aux troubles menstruels, à la présence d'avortements et de fausses couches spontanées, aux maladies inflammatoires des appendices utérins, aux antécédents d'accouchements tardifs et à la probabilité d'au moins trois accouchements à venir.
Diagnostic en laboratoire de la grossesse post-terme
À mesure que le terme de la grossesse post-terme augmente, un épuisement progressif du système kallekréine-kinine se produit, se manifestant par une teneur extrêmement faible en kininogène (0,25–0,2 μg/ml, avec N = 0,5 μg/ml), une faible activité de la kallekréine, de ses inhibiteurs et une activité estérase spontanée du plasma sanguin après 41 semaines de grossesse.
Au cours de la grossesse post-terme, on observe une intensification des processus de peroxydation lipidique tant chez la femme enceinte que chez le fœtus, ce qui contribue à l'inhibition des enzymes de liaison membranaire des structures subcellulaires. Par conséquent, les fonctions de détoxification et de production d'énergie sont considérablement altérées et, par conséquent, des métabolites toxiques exogènes et endogènes s'accumulent. Une endotoxémie se développe, progressant à mesure que la grossesse avance. L'intensité de l'endotoxémie peut être évaluée par la capacité de sorption des érythrocytes et par la concentration en protéines de poids moléculaire moyen. Une augmentation de la peroxydation et de l'intoxication endogène est corrélée à la gravité de l'hypoxie fœtale.
La grossesse post-terme est caractérisée par une faible teneur en prostaglandine F2α, qui est synthétisée dans la caduque et le myomètre et est le principal modulateur du développement du travail.
À plus de 41 semaines de grossesse, on observe une augmentation de la viscosité plasmatique, de la concentration d'acide urique et une diminution de la concentration de fibrinogène, d'antithrombine III et de la numération plaquettaire. Une concentration de fibronectine fœtale > 5 ng/ml dans les sécrétions cervico-vaginales chez les femmes à plus de 41 semaines de grossesse indique une bonne préparation biologique de l'organisme au travail et son déclenchement spontané dans les 3 jours suivants. La sensibilité et la spécificité de cette méthode sont respectivement de 71 et 64 %.
Il est extrêmement important d'étudier les caractéristiques fonctionnelles du complexe fœtoplacentaire et du fœtus en post-terme (échographie, Doppler et cardiotocographie). Lors de l'examen échographique, une fœtométrie est réalisée afin de déterminer le poids estimé du fœtus et d'évaluer son développement anatomique. Dans 12,2 % des cas, un RCIU de degrés I à II est détecté, ce qui ne diffère pas significativement de la fréquence de détection du syndrome en cas de grossesse prolongée. Parallèlement, une forme asymétrique de RCIU a été détectée dans 80 % des cas et une forme symétrique dans 20 % des cas. La grossesse post-terme se caractérise par la détection de signes échographiques de modifications involutives-dystrophiques prononcées (GIII avec pétrifications). La valeur moyenne de l'indice de volume de liquide amniotique dans le groupe de grossesse post-terme était de 7,25 ± 1,48; une diminution du volume de liquide amniotique est typique de la grossesse post-terme.
Étude Doppler
Le facteur le plus important pour prédire les résultats périnatals est la détermination des stades des troubles hémodynamiques fœtaux pendant la grossesse post-terme.
- Stade I: perturbation du flux sanguin intraplacentaire et fœtoplacentaire. À ce stade, l'hémodynamique fœtale artérielle et veineuse est normale. Une augmentation des résistances vasculaires est observée dans l'artère ombilicale et ses branches terminales, ainsi que dans les artères spiralées. Les paramètres de la composition gazeuse et de l'équilibre acido-basique du sang du cordon ombilical sont dans les limites de la normale.
- Stade II: centralisation de la circulation sanguine fœtale. Une hypoxémie est observée dans le sang du nouveau-né à la naissance. À ce stade, on distingue deux stades successifs.
- IIa - signes initiaux de centralisation de la circulation artérielle fœtale avec flux sanguin veineux et intracardiaque inchangés, caractérisés par:
- une diminution de la résistance dans l’ACM (de pas plus de 50 %) ou une augmentation de la résistance vasculaire dans l’aorte;
- réduction du CPC (à 0,9);
- une augmentation de la résistance dans les artères rénales du fœtus de pas plus de 25 % de la norme.
- IIb – Centralisation modérée de la circulation sanguine avec altération du flux sanguin dans le canal veineux et augmentation du débit sanguin sur la valve aortique. À ce stade, les symptômes suivants sont détectés:
- augmentation simultanée de la résistance vasculaire dans l'aorte et diminution dans l'artère cérébrale moyenne;
- diminution du CPC;
- augmentation de la vitesse moyenne du flux sanguin (Tamx) dans le canal veineux;
- augmentation de la vitesse moyenne du flux sanguin linéaire et volumétrique au niveau de la valve aortique.
- IIa - signes initiaux de centralisation de la circulation artérielle fœtale avec flux sanguin veineux et intracardiaque inchangés, caractérisés par:
- Stade III: centralisation marquée de la circulation fœtale avec altération du débit veineux et décompensation de l’hémodynamique centrale et intracardiaque. Une hypoxémie associée à une acidose et une hypercapnie est observée dans le sang du cordon ombilical du nouveau-né à la naissance. Les paramètres dopplerométriques à ce stade sont caractérisés par:
- une diminution de la résistance vasculaire dans l'AMS de plus de 50 % de la norme, une diminution du CPC en dessous de 0,8;
- augmentation progressive de la résistance vasculaire dans l’aorte et les artères rénales de plus de 80 %;
- dans le canal veineux - une augmentation du rapport S/A, PIV (plus de 0,78) et une diminution du Tamx;
- dans la veine cave inférieure - une augmentation du PIV, de l'IPI et du %R (plus de 36,8 %);
- dans les veines jugulaires - une augmentation du rapport S/A, PIV (supérieur à 1,1) et une diminution du Tamx;
- une diminution de la vitesse linéaire et volumétrique moyenne au niveau des valves de l’aorte et du tronc pulmonaire;
- augmentation de la fréquence cardiaque, diminution du volume systolique, des volumes télésystolique et télédiastolique du ventricule gauche et du débit cardiaque.
Les stades identifiés des modifications hémodynamiques fœtales reflètent la progression constante de ses troubles fonctionnels en cas d'hypoxie intra-utérine chronique au cours de la grossesse post-terme. Lorsqu'une hypoxémie associée à une hyperacidémie et une hypercapnie est détectée dans le sang du cordon ombilical d'un nouveau-né, la fréquence des complications périnatales est 4,8 fois plus élevée que dans le groupe présentant une hypoxémie isolée. Par conséquent, l'hyperacidémie et l'hypercapnie reflètent des troubles métaboliques fœtaux prononcés et une détérioration progressive de son état en cas d'hypoxie chronique au cours de la grossesse post-terme.
Cardiotocographie
Lors de la réalisation de cette méthode au stade I, les premiers signes d'hypoxie intra-utérine chronique (20,93 %) et d'hypoxie fœtale modérée (6,97 %) sont détectés. Au stade IIa, la fréquence des premiers signes d'hypoxie fœtale a doublé, en cas d'hypoxie modérée, elle a été multipliée par 4,13. Au stade IIb, la fréquence des hypoxies fœtales modérées et sévères augmente significativement. Au stade III, seules les hypoxies fœtales sévères (65,1 %) et modérées (30,2 %) ont été détectées.
Le programme d’examen de dépistage des femmes enceintes comprend:
- identification des femmes enceintes à risque de grossesse post-terme;
- échographie fœto-maternelle avec évaluation des signes de maturité du nouveau-né;
- évaluation de la quantité et de la qualité du liquide amniotique;
- évaluation du degré de maturité du placenta;
- cardiotocographie;
- évaluation de l'hémodynamique fœtale (artère cérébrale moyenne, aorte, canal veineux, veine cave inférieure);
- évaluation du profil biophysique du fœtus;
- évaluation de la maturité cervicale;
- amnioscopie.
Comment examiner?
Diagnostic différentiel
Lors d'un examen complet des femmes ayant une grossesse prolongée, les éléments suivants sont révélés:
- dans 26,5 % des observations - grade II, dans 51,8 % - grade III de maturité placentaire;
- dans 72,3 % des observations - quantité normale de liquide amniotique;
- dans 89,2 % des observations - indicateurs normaux du flux sanguin fœto-placentaire et dans 91,6 % - rapport cérébroplacentaire normal;
- dans 100 % des observations - indicateurs normaux de l'hémodynamique centrale du fœtus, de son flux sanguin transvalvulaire et veineux;
- une diminution du CPC avec des indicateurs normaux du flux sanguin fœtoplacentaire et fœtal indique la présence d'écarts dans l'état fonctionnel du fœtus et est caractéristique du RCIU, de l'infection intra-utérine et de l'hypoxie fœtale chronique.
Qui contacter?
Traitement grossesse prématurée
Une datation précise de la grossesse est essentielle au diagnostic et à la prise en charge des grossesses post-terme (Mandruzzato et al., 2010). La date des dernières règles est traditionnellement utilisée pour calculer la date prévue d'accouchement (DPA). Cependant, de nombreuses inexactitudes peuvent exister en raison d'irrégularités du cycle, d'une utilisation récente de contraception hormonale ou de saignements en début de grossesse.
Il a été démontré que le dépistage systématique par échographie de la grossesse réduit le taux de faux diagnostics positifs et donc le taux global de grossesse post-terme de 10 à 15 % à environ 2 à 5 %, minimisant ainsi les interventions inutiles (Bennett et al., 2004; Caughey et al., 2008a; 2009).
Les objectifs du traitement de la grossesse post-terme sont: la correction des troubles hémodynamiques fœtaux, la prévention de la progression fœtale pendant le travail, la préparation du canal génital pour le travail, le déclenchement du travail.
Indications d'hospitalisation
Dépassement de l'âge gestationnel de 40 semaines 3 jours avec une date de naissance calculée avec précision, présence de facteurs de risque de grossesse post-terme et filière génitale insuffisamment préparée.
Traitement médicamenteux de la grossesse post-terme
Pour corriger l'état du fœtus pendant la grossesse post-terme, le médicament hesobendin + étamivan + étofilline (instenon) est utilisé - un médicament combiné à effet neuroprotecteur basé sur la potentialisation mutuelle des effets de ses composants.
Indications pour l'administration du médicament hesobendin + etamivan + etofilline:
- altération du flux sanguin dans l'artère ombilicale du fœtus (SDO > 2,7, IR > 0,65);
- diminution du coefficient cérébroplacentaire (CPC < 1,10);
- signes initiaux de centralisation de la circulation fœtale;
- Signes initiaux d'hypoxie fœtale selon les données CTG. Les facteurs énumérés indiquant les premiers signes de détresse fœtale ne nécessitent pas un accouchement d'urgence, mais indiquent la nécessité de corriger l'état du fœtus en augmentant ses capacités d'adaptation cérébrale pendant le travail.
Préparation à l'accouchement en cas de grossesse post-terme
Méthodes mécaniques d’irritation cervicale:
- Décollement du pôle inférieur de la vessie fœtale. Ce décollement peut également entraîner une augmentation de la synthèse des prostaglandines et une maturation du col de l'utérus. Réalisé quotidiennement ou 2 à 3 fois par semaine, ce décollement permet de préparer le col de l'utérus au travail et de déclencher le travail. Cette méthode est très efficace, facile à mettre en œuvre, peu fréquente en termes d'effets secondaires et peu coûteuse. Ses inconvénients incluent une gêne ressentie par la femme enceinte lors de l'examen, de rares saignements et un risque de rupture des membranes fœtales.
- Dilatation du col par ballonnet. Pour la dilatation du col par ballonnet, on utilise une sonde de Foley à ballonnet. Celle-ci est insérée et gonflée dans le canal cervical. Cette méthode dilate mécaniquement le canal cervical et favorise la synthèse des prostaglandines. Grâce à la sonde, il est possible d'introduire une solution saline dans l'espace extra-amniotique, dilatant ainsi le segment inférieur de l'utérus et facilitant le déclenchement du travail.
- Dilatateurs mécaniques d'origine naturelle et synthétique. Pour préparer le col de l'utérus au travail, on utilise des dilatateurs cervicaux d'origine naturelle (laminaria) et synthétiques (dilapan, gipan, lamicel). Ce sont des sondes d'un diamètre de 2 à 4 mm et d'une longueur de 60 à 65 mm. Laminaria est fabriquée à partir de la matière naturelle de l'algue Laminaria japonicum. Les dilatateurs synthétiques sont fabriqués à partir de polymères chimiquement et biologiquement inertes et présentent une bonne hygroscopicité. Les sondes-dilatateurs sont insérées dans le canal cervical en quantité suffisante. Grâce à leur hygroscopicité, elles absorbent le liquide contenu dans le canal cervical, se dilatent considérablement et exercent une pression radiale sur celui-ci. Elles ouvrent mécaniquement le col et facilitent le déclenchement du travail. Les dilatateurs synthétiques du canal cervical ne provoquent pas d'inconfort et sont bien tolérés par les patientes. L'utilisation limitée des dilatateurs synthétiques est recommandée par prudence en raison de leur long séjour dans le canal cervical, augmentant le risque d'infection ascendante. Les mécanismes d'action décrits sur le col de l'utérus provoquent une réaction de synthèse de prostaglandines E2 endogènes, ce qui contribue à la diminution de la quantité et à la déstabilisation du collagène dans sa structure, exerçant un effet relaxant sur les muscles lisses. De plus, les prostaglandines E2 sont considérées comme dominantes au début du travail.
Médicaments
Des préparations du groupe des prostaglandines E2 sont utilisées. Les préparations à base de prostaglandines E2 sont les plus courantes et les plus éprouvées en pratique obstétricale pour préparer et déclencher le travail. Elles sont disponibles sous différentes formes: gels intracervicaux, comprimés vaginaux et ovules. Leur efficacité pour la maturation cervicale et le déclenchement du travail atteint 80 à 83 %. Cependant, leur utilisation peut entraîner un travail non coordonné et violent, ainsi qu'un décollement prématuré du placenta normalement positionné. Par conséquent, les prostaglandines E2 ne doivent être administrées que dans les hôpitaux obstétricaux où une surveillance cardiotocographique de l'activité cardiaque fœtale et de la contractilité utérine est obligatoire.
Éducation des patients
Nécessairement:
- apprendre aux femmes à tenir un calendrier menstruel pour garantir la capacité de calculer avec précision l'âge gestationnel et la date d'accouchement; compter les mouvements du fœtus pour déterminer rapidement le risque d'hypoxie fœtale lorsque son activité motrice diminue ou augmente;
- informer la patiente de la nécessité d'une évaluation approfondie de l'état du fœtus à une période de gestation de plus de 40 semaines 3 jours et d'une éventuelle hospitalisation en présence de facteurs pronostiques défavorables.
Gestion ultérieure
Norme pour l’examen et la prise en charge des femmes dont la grossesse dépasse 40 semaines:
- Réalisation de diagnostics différentiels de grossesses post-terme et prolongées.
Une grossesse post-terme doit être envisagée dans les cas suivants: premier accouchement à venir chez une femme enceinte de plus de 30 ans, cycle menstruel régulier, antécédents d'IST et de maladies inflammatoires chroniques des annexes utérines, indication d'un accouchement tardif, respect de l'âge gestationnel calculé sur la base du premier jour des dernières règles et des données de l'échographie réalisée entre 7 et 20 semaines de gestation, en présence d'un col de l'utérus « immature » ou « insuffisamment mature », détection d'un placenta de maturité de stade GIII ou d'un oligohydramnios lors de l'échographie.
Une grossesse prolongée est indiquée par: l'âge de la femme enceinte de 20 à 30 ans; un dysfonctionnement des ovaires avec un cycle menstruel irrégulier ou prolongé (> 35 jours); une divergence entre l'âge gestationnel déterminé par le premier jour des dernières règles et l'échographie; la détection d'un col de l'utérus « mature »; un placenta de maturité GI et GIII sans pétrifications et une quantité normale de liquide amniotique lors de l'échographie.
- Pour évaluer correctement l’état du fœtus et prévenir les conséquences périnatales défavorables, toutes les femmes enceintes ayant une période de gestation de plus de 40 semaines doivent subir un examen échographique Doppler de l’hémodynamique artérielle du fœtus.
- Si l'hémodynamique fœtale est inchangée, le corps est préparé à l'accouchement à l'aide d'œstrogènes, d'une administration intracervicale de gel de prostaglandine E2 avec contrôle CTG dynamique (quotidien) et d'une surveillance de l'état du flux sanguin fœtal (tous les 3 jours).
- Lorsqu'une centralisation de la circulation sanguine est détectée, une étude du flux sanguin veineux et de l'hémodynamique intracardiaque est indiquée pour clarifier les capacités compensatoires du fœtus et sélectionner la méthode et le moment de l'accouchement.
- Au cours de la grossesse post-terme, l'hémodynamique fœtale change par étapes:
Stade I: troubles du flux sanguin intraplacentaire et fœtoplacentaire. À ce stade, l'hémodynamique fœtale artérielle et veineuse est normale. Une augmentation des résistances vasculaires est observée dans l'artère ombilicale et ses branches terminales, ainsi que dans les artères spiralées. Les paramètres de la composition gazeuse et de l'équilibre acido-basique du sang du cordon ombilical sont dans les limites de la normale.
Stade II – Centralisation de la circulation fœtale. Une hypoxémie est observée dans le sang du nouveau-né à la naissance. À ce stade, deux stades successifs doivent être distingués:
- IIa - signes initiaux de centralisation de la circulation artérielle fœtale avec flux sanguin veineux et intracardiaque inchangés;
- IIb - centralisation modérément prononcée de la circulation sanguine avec altération du flux sanguin dans le canal veineux et augmentation de la vitesse du flux sanguin dans la valve aortique.
Stade III: centralisation marquée de la circulation fœtale avec altération du flux veineux et décompensation de l'hémodynamique centrale et intracardiaque. Dans le sang du cordon ombilical du nouveau-né à la naissance, on observe une hypoxémie associée à une acidose et une hypercapnie.
- Si une CPC diminuée (< 1,1), une centralisation de l'hémodynamique fœtale (centralisation initiale: SDO dans l'ACM < 2,80; dans l'Ao > 8,00) avec une augmentation de la vitesse moyenne du flux sanguin dans le canal veineux (centralisation modérée: SDO dans l'ACM < 2,80; dans l'Ao > 8,00; Tamx dans le VP > 32 cm/s), des signes initiaux d'hypoxie fœtale selon les données CTG sont détectés, l'administration intraveineuse d'hésobendine + étamivan + étofilline est indiquée en termes de préparation prénatale pour augmenter la capacité d'adaptation du cerveau fœtal.
- En cas de centralisation initiale (SDO dans l'ACM < 2,80; ou dans l'aorte fœtale > 8,00), en présence d'une bonne préparation biologique à l'accouchement, d'antécédents obstétricaux et gynécologiques simples et d'une taille fœtale moyenne, un accouchement programmé par voie basse après amniotomie, sous surveillance cardiaque attentive du système cardiovasculaire fœtal, est possible. L'absence de préparation biologique à l'accouchement, des antécédents obstétricaux et gynécologiques aggravés et une taille fœtale importante justifient la nécessité d'une césarienne programmée.
- En cas de centralisation modérément exprimée de l'hémodynamique fœtale (SDO dans l'ACM < 2,80 et dans l'aorte > 8,00; Tamx dans la VP > 32 cm/s) en raison de la tension de tous les mécanismes compensatoires du fœtus et de l'absence de capacités de réserve pour le travail, l'accouchement par césarienne est indiqué de manière planifiée.
- La détection de perturbations dans les canaux artériels et veineux du flux sanguin fœtal (centralisation marquée: SDO dans l'ACM < 2,80 et dans l'aorte > 8,00; dans la VPr S/A > 2,25, PIV > 1,00; dans la VCI %R > 16 %, PIV > 1,2) en combinaison avec une hypoxie fœtale modérée ou sévère selon les données CTG indique une décompensation de l'hémodynamique fœtale et nécessite un accouchement par césarienne d'urgence.
La prévention
- Identification d’un groupe à risque de grossesse post-terme parmi les femmes recherchant des soins prénatals.
- Prévention de l'insuffisance placentaire et du gros fœtus.
- Calcul minutieux de la durée de la grossesse et de la date de naissance, en tenant compte de la date des dernières règles (avec un cycle menstruel régulier) et d'une échographie réalisée avant 20 semaines de grossesse.
- Hospitalisation rapide d'une femme enceinte pour préparer le canal génital à l'accouchement et évaluer l'état du fœtus.
Prévoir
Grâce à une évaluation rapide et approfondie de l'état du fœtus et à des mesures obstétricales adéquates, le pronostic est favorable. Les indicateurs de développement physique et neuropsychique des enfants ne diffèrent pas de ceux observés lors d'accouchements sans complications. Cependant, l'apparition de complications, notamment une hypoxie fœtale sévère, un traumatisme à la naissance ou une aspiration méconiale, rend le pronostic moins favorable. Les pertes périnatales peuvent atteindre 7 % et les lésions hypoxiques-ischémiques du système nerveux central jusqu'à 72,1 %.


 [
[