Expert médical de l'article
Nouvelles publications
Adhérences intestinales et pelviennes après une intervention chirurgicale: quelles sont les causes et comment les traiter?
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
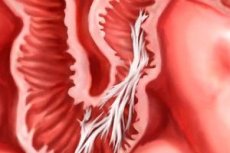
Les fines pellicules de tissu conjonctif entre les organes internes sont des adhérences. Elles surviennent le plus souvent après une intervention chirurgicale. Examinons leurs caractéristiques et leur traitement.
Les organes internes d'une personne sont recouverts extérieurement d'une fine membrane qui les sépare les uns des autres. Une petite quantité de liquide et de tissus lisses assure le déplacement des organes lors des mouvements.
Normalement, après l'opération, l'organe interne est cicatrisé et la période de cicatrisation est appelée processus d'adhérence. Autrement dit, les adhérences du tissu conjonctif (similaires à un film de polyéthylène ou à des bandes fibreuses) sont des phénomènes physiologiques qui disparaissent spontanément et n'interfèrent pas avec le fonctionnement de l'organisme.
À mesure que le processus pathologique se développe, les cordons se collent les uns aux autres, perturbant le mouvement et le fonctionnement normaux des organes. Après une intervention chirurgicale, ils sont le plus souvent diagnostiqués sur les organes suivants:
- Les lésions de l’appendice et de l’intestin entraînent une obstruction des organes et nécessitent un traitement chirurgical supplémentaire.
- Les formations dans le bassin peuvent perturber considérablement la santé d’une femme et sa capacité à concevoir un enfant.
- Inclusions dans les ovaires ou les trompes - surviennent en raison d'une inflammation des appendices ou de lésions infectieuses et peuvent conduire à l'infertilité.
- Sans diagnostic et traitement rapides, cela risque de provoquer de graves complications et de fortes douleurs.
Pourquoi les adhérences sont-elles dangereuses après une intervention chirurgicale?
Très souvent, les patients s'interrogent sur les dangers des adhérences postopératoires. Ainsi, si des filaments apparaissent dans la cavité abdominale, par exemple dans l'intestin grêle, cela affecte le fonctionnement du système digestif. Ces néoplasmes compliquent toute intervention chirurgicale dans la cavité abdominale, augmentant considérablement le risque de perforation et d'hémorragie d'organes.
Les inclusions de tissu conjonctif dans le péritoine sont dangereuses, car elles peuvent provoquer une occlusion intestinale. Les néoplasmes plient et étirent certaines parties de l'intestin ou des organes, perturbant leur fonctionnement. Dans ce cas, l'occlusion intestinale complète est une affection potentiellement mortelle.
La croissance de tissu conjonctif sur les organes respiratoires entraîne une insuffisance respiratoire et cardiovasculaire. La perturbation de l'apport sanguin local peut entraîner une nécrose tissulaire et le développement d'une péritonite. Les formations sur les organes pelviens sont très dangereuses. Ainsi, les adhérences des ovaires, de l'utérus ou des intestins peuvent entraîner une obstruction des trompes de Fallope et une infertilité.
Épidémiologie
Selon les statistiques médicales, l'épidémiologie des adhérences est associée à une intervention chirurgicale dans 98 % des cas. Les affections adhésives touchent plus souvent les femmes (après appendicectomie et opérations sur l'utérus et les appendices) que les hommes (traumatismes abdominaux).
- Après une intervention chirurgicale sur les organes abdominaux, 80 à 85 % des patients développent des adhérences dans l’intestin grêle et le gros intestin.
- La laparotomie répétée entraîne la formation d’adhérences chez 93 à 96 % des patients.
- Après une appendicite, des adhérences intestinales apparaissent chez 23 % des opérés après un an et chez 57 % après trois ans.
- Après des pathologies gynécologiques, dans 70% des cas, des cordons apparaissent sur l'utérus et les ovaires.
La formation des fibres de collagène débute le troisième jour du processus pathologique, et des adhérences de tissu conjonctif apparaissent entre le septième et le vingt et unième jour. Durant cette période, les fibres lâches se transforment en tissu cicatriciel dense, où apparaissent des vaisseaux sanguins et même des terminaisons nerveuses.
Causes adhérences post-opératoires
Plusieurs facteurs influencent la croissance du tissu conjonctif dans les organes internes. Les causes des adhérences postopératoires dépendent largement du professionnalisme du chirurgien. Le plus souvent, l'état pathologique survient lorsque:
- Complications inflammatoires et infectieuses.
- Saignement dans la cavité abdominale.
- Traumatisme de l'abdomen et des organes pelviens.
- Ischémie tissulaire à long terme.
- Corps étrangers dans la plaie.
- Violations de la technique chirurgicale.
Le processus d'adhérence peut être provoqué par le patient lui-même, en cas de non-respect des recommandations du médecin concernant la convalescence postopératoire. Des cordons se forment après une appendicite, une grossesse extra-utérine ou un avortement, en cas d'occlusion intestinale, d'endométriose et de lésions ulcéreuses de l'estomac.
Sur cette base, nous pouvons conclure que les inclusions postopératoires se forment pour de nombreuses raisons. Sans diagnostic et traitement rapides, elles entravent le fonctionnement des organes internes, ce qui entraîne diverses complications.
Facteurs de risque
La prolifération des tissus conjonctifs des organes internes est dans la plupart des cas associée à une intervention chirurgicale, mais d'autres facteurs de risque existent. Cet état pathologique est possible dans les cas suivants:
- Des cordons peuvent se former dans la cavité abdominale suite à des ecchymoses et des traumatismes abdominaux. Les hémorragies rétropéritonéales et les hématomes mésentériques entraînent une lymphostase et une altération de l'écoulement sanguin. Ceci entraîne à son tour une altération de l'exsudation dans la cavité abdominale. Par conséquent, les organes internes, privés de lubrification naturelle, commencent à frotter les uns contre les autres et à fusionner.
- Obésité abdominale: un excès de tissu adipeux au niveau de l'épiploon magnum, c'est-à-dire les plis situés derrière la feuille viscérale du péritoine et la boucle intestinale, peut provoquer des adhérences du tissu conjonctif. Le tissu lâche de l'épiploon est particulièrement sensible à la formation de filaments sous la pression des dépôts graisseux dans la région abdominale.
- Des adhérences peuvent survenir lors de processus inflammatoires. Par exemple, en cas de cholécystite chronique, des adhérences apparaissent non seulement sur la vésicule biliaire, mais aussi sur le foie, l'estomac, le duodénum et l'épiploon. Le plus souvent, elles sont observées après une grippe, une dysenterie ou une maladie de Botkin.
- Les malformations congénitales des organes abdominaux constituent un autre facteur de risque. En règle générale, les adhérences sont diagnostiquées au niveau de l'iléon et du cæcum.
- Certains produits chimiques favorisent la formation de cordons. Par exemple, l'alcool, le Ravinol et l'iode entraînent une inflammation aseptique de la cavité abdominale. Le plus souvent, ces fluides pénètrent dans le péritoine pendant l'intervention chirurgicale.
Outre les facteurs mentionnés ci-dessus, le risque d'adhérences après laparotomie est important. Toute intervention sur les organes abdominaux est associée à un traumatisme mécanique du péritoine. Par ailleurs, plus le chirurgien travaille brutalement, plus le risque d'adhérences pathologiques est élevé. Ce trouble est dû à une altération du système fibrinolytique de l'organisme.
Pathogénèse
Le mécanisme de développement des cordons organiques internes est associé à des processus cellulaires et humoraux. La pathogénèse des adhérences postopératoires repose sur la perturbation de l'équilibre local entre la synthèse de fibrine et la fibinolyse, c'est-à-dire sa dégradation. Les interventions chirurgicales endommagent la couche mésothéliale des tissus et des vaisseaux sanguins. Il en résulte une réaction inflammatoire, l'activation des médiateurs de l'inflammation et la formation de caillots sanguins.
La perméabilité des vaisseaux sanguins augmente progressivement et les tissus endommagés sécrètent un exsudat séreux-hémorragique (contenant des leucocytes, des thrombocytes, des interleukines, des macrophages, du fibrinogène, de l'acide hyaluronique et des protéoglycanes). Dans des conditions normales, la fibrine est lysée, mais l'opération diminue l'activité fibrinolytique et l'excès de fibrinogène se transforme en une sorte de gel qui recouvre les tissus affectés. Progressivement, les fibroblastes se développent et adhèrent les uns aux autres, se transformant en cicatrices internes, c'est-à-dire en adhérences.
Symptômes adhérences post-opératoires
La durée de formation des adhérences du tissu conjonctif dépend directement de l'organe affecté. Les symptômes d'adhérences postopératoires se manifestent le plus souvent par des sensations douloureuses au niveau de la cicatrice chirurgicale.
Les symptômes les plus courants de détresse postopératoire sont:
- Nausées et vomissements.
- Violation de la défécation.
- Manque de selles.
- Constipation régulière.
- Sensations douloureuses lors de la palpation de la suture chirurgicale.
- Augmentation de la température corporelle.
- Difficulté à respirer et essoufflement.
- Rougeur et gonflement de la cicatrice externe.
Au début, il n'y a pas de douleur, mais à mesure que la cicatrice s'épaissit, elle tire. La gêne augmente avec l'effort physique et les mouvements. Par exemple, après une intervention chirurgicale sur le foie, les poumons ou le péricarde, la douleur survient à la respiration profonde. Si des adhérences se forment sur les organes pelviens, des douleurs peuvent survenir lors des rapports sexuels. Le tableau clinique dépend de la localisation des adhérences et de l'état général du corps.
Premiers signes
Très souvent, après une intervention chirurgicale, les patients sont confrontés à des problèmes d'adhérences du tissu conjonctif entre des organes ou des surfaces adjacents. Les premiers signes de ces adhérences se manifestent par des crampes douloureuses au niveau de la cicatrice. La gêne est de nature douloureuse et s'accentue avec l'effort physique.
Cet état pathologique s'accompagne de nausées et de vomissements. Des ballonnements abdominaux et une constipation fréquente sont possibles. Les douleurs paroxystiques s'affaiblissent et réapparaissent. De ce fait, le patient devient irritable et des variations pondérales peuvent survenir en raison du manque d'appétit. À mesure que la maladie progresse, des troubles cardiovasculaires et respiratoires apparaissent.
Douleurs dues aux adhérences après une intervention chirurgicale
Des symptômes tels que des douleurs dues aux adhérences postopératoires surviennent chez de nombreux patients. L'inconfort est paroxystique et coupant. Par ailleurs, la prise d'antispasmodiques et d'analgésiques n'apporte pas de soulagement.
En fonction de la douleur, on distingue les formes suivantes de processus d'adhésion:
- Forme aiguë: les adhérences provoquent des douleurs d'intensité variable, entraînant une forte détérioration de l'état de santé. La température augmente, un essoufflement apparaît et le pouls s'accélère. La palpation de la cicatrice postopératoire provoque une douleur intense. Dans ce contexte, une occlusion intestinale et une insuffisance rénale peuvent se développer.
- Forme chronique: si les cordons se forment dans le bassin, les symptômes de la maladie ressemblent à ceux du syndrome prémenstruel. Des problèmes intestinaux et vésicaux peuvent survenir. Des douleurs surviennent lors des rapports sexuels et des changements de position.
- Forme intermittente – caractérisée par des troubles importants du fonctionnement du tractus gastro-intestinal. La constipation chronique alterne avec des troubles gastriques. La douleur est moins fréquente, mais assez intense.
En plus de la douleur, on observe de fréquentes crises de nausées et de vomissements, une perte d’appétit, une possible perte de capacité de travail, des migraines et des étourdissements.
Adhérences intestinales après chirurgie
Les formations de tissu conjonctif entre les anses intestinales et les organes abdominaux sont appelées adhérences intestinales. Elles apparaissent le plus souvent après une intervention chirurgicale. L'intervention chirurgicale entraîne le collage des membranes séreuses des organes entre elles et entraîne des troubles fonctionnels. Dans ce cas, les brins sont constitués du même tissu que la paroi externe de l'intestin.
Considérez les principales raisons de l’apparition d’adhérences du tissu conjonctif dans l’intestin:
- Intervention chirurgicale: selon les statistiques médicales, après une laparotomie intestinale primaire, des inclusions se forment chez 14 % des patients. Lors de la troisième ou quatrième intervention, des soudures surviennent dans 96 % des cas. La pathologie est aggravée par des processus infectieux et inflammatoires.
- Traumatisme abdominal (ouvert, fermé) – Les lésions mécaniques entraînent très souvent une hémorragie interne. Des hématomes se forment dans les intestins, perturbant le drainage lymphatique et les processus métaboliques des tissus organiques. Une inflammation se développe, provoquant un processus d'adhérence.
En plus des raisons décrites ci-dessus, le trouble peut survenir en raison d'une inflammation des appendices chez la femme, d'anomalies congénitales dans le développement de l'organe, de corps étrangers dans le péritoine ou de l'utilisation de certains médicaments.
Des facteurs de risque supplémentaires d’adhérences après une chirurgie intestinale sont identifiés:
- Ischémie des tissus organiques.
- Application de sutures non résorbables.
- Infections postopératoires.
- Traumatisme peropératoire.
- Sang dans le péritoine après une intervention chirurgicale.
- Prédisposition héréditaire à la formation de cordons.
- Hyperactivité du tissu conjonctif.
- Diminution de l'immunité locale.
Les symptômes de cette pathologie se divisent en plusieurs stades. Le premier symptôme observé est une occlusion intestinale. Des douleurs paroxystiques abdominales sont présentes, accompagnées de nausées et de vomissements abondants. Un ballonnement asymétrique est possible. La palpation de la cavité abdominale provoque une douleur intense. Une occlusion adhésive précoce se forme généralement dans le contexte d'un processus inflammatoire. Sans intervention médicale, cette affection peut entraîner des complications liées à l'intoxication et une parésie organique.
Le diagnostic des pathologies intestinales postopératoires repose sur les symptômes caractéristiques, l'examen visuel du patient et le recueil de l'anamnèse. Pour clarifier le diagnostic, on utilise une radiographie simple de la cavité abdominale, une électrogastroentérographie, une échographie, une IRM et une laparoscopie. Lors de l'examen, il est nécessaire de différencier les cordons d'autres types d'occlusion intestinale aiguë ou de formations tumorales. Le traitement est chirurgical, avec une kinésithérapie pour prévenir la prolifération du tissu conjonctif.
 [ 22 ]
[ 22 ]
Adhérences après chirurgie abdominale
Presque tous les patients sont confrontés à une pathologie telle que les adhérences après une chirurgie abdominale. La prolifération du tissu conjonctif peut entraîner une maladie adhésive, qui s'accompagne de graves perturbations du fonctionnement des organes internes.
Un processus adhésif avec une grande incision dans la paroi abdominale, c'est-à-dire après une laparotomie, peut survenir pour les raisons suivantes:
- Réactions inflammatoires.
- Complications infectieuses de la chirurgie.
- Action anticoagulante.
- Augmentation des niveaux de protéines dans le sang.
- Caractéristiques individuelles de l'organisme.
Si une seule des couches péritonéales est endommagée lors d'un traumatisme péritonéal, et que celle avec laquelle les organes internes sont en contact est intacte, les adhérences ne se forment généralement pas. Si des adhérences apparaissent, elles n'entraînent pas de dysfonctionnement des organes, car les brins sont superficiels et se décollent facilement.
La lésion de deux feuillets en contact déclenche une série de réactions pathologiques. La perturbation de l'intégrité des capillaires sanguins est liée à certaines protéines sanguines, à l'adhésion des organes aux facteurs de coagulation et à l'action des globulines.
Les adhérences du tissu conjonctif sont de petite taille, mais peuvent entraîner une déformation de la structure organique. Les signes cliniques de la maladie dépendent de la localisation et de la taille des adhérences. Le plus souvent, les patients sont confrontés aux problèmes suivants: douleurs abdominales, détérioration de l'état général, constipation, nausées et vomissements. Les sensations douloureuses sont dues à un dysfonctionnement intestinal et sont généralement paroxystiques. Pour diagnostiquer la maladie, une anamnèse est recueillie et le patient est examiné. Le traitement est chirurgical.
Adhérences après hystérectomie
Les adhérences du tissu conjonctif, qui apparaissent lors d'interventions chirurgicales et de processus inflammatoires, sont appelées adhérences. Après une hystérectomie, elles surviennent chez 90 % des femmes. Les adhérences constituent une complication dangereuse, car elles peuvent entraîner des troubles fonctionnels des organes internes, voire une occlusion intestinale sévère.
L'hystérectomie, c'est-à-dire l'ablation de l'utérus, se caractérise par la formation de cicatrices de tissu conjonctif au niveau des incisions et des cicatrices. Si le processus physiologique est compliqué (infection, inflammation), les filaments fibreux continuent de croître et de se propager dans d'autres organes internes.
Les principales raisons de la prolifération du tissu conjonctif après l’ablation de l’utérus dépendent des facteurs suivants:
- Durée de l'opération.
- L’étendue de l’intervention chirurgicale.
- Volume de perte sanguine.
- Endométriose.
- Prédisposition génétique aux maladies adhésives.
- Hémorragie interne et infection de la plaie en période postopératoire.
- Troubles du système immunitaire.
Outre les facteurs mentionnés ci-dessus, le développement d'une pathologie dépend largement des actions du chirurgien. Dans certains cas, le trouble est dû à la présence de corps étrangers dans la cavité abdominale, par exemple si des fibres d'un tampon ou d'une gaze, ou des particules de talc provenant des gants du chirurgien, pénètrent dans la plaie.
Les signes du développement d'un processus pathologique se manifestent par les symptômes suivants:
- Douleur tiraillante et lancinante dans le bas-ventre. L'inconfort est périodique.
- Troubles de la miction et de la défécation.
- Troubles dyspeptiques.
- Une forte augmentation de la température.
- Sensations douloureuses lors des rapports sexuels.
Si plus d'un mois s'est écoulé depuis l'hystérectomie et que les symptômes mentionnés ci-dessus persistent, consultez immédiatement un médecin. Pour diagnostiquer le trouble en période postopératoire, les examens suivants sont prescrits:
- Complexe d'études de laboratoire.
- Examen échographique de la cavité abdominale et des organes pelviens.
- Radiographie de l'intestin avec produit de contraste.
- Diagnostic laparoscopique.
Les adhérences du tissu conjonctif sont traitées chirurgicalement. La dissection et l'ablation des néoplasmes sont réalisées par laser, aquadissection et électrochirurgie. Une prophylaxie médicamenteuse est indiquée en période postopératoire. Le patient se voit prescrire des antibiotiques à large spectre et des anticoagulants. Une kinésithérapie avec électrophorèse des enzymes détruisant la fibrine est également prescrite.
Si les adhérences utérines ne sont pas traitées, la trompe de Fallope se transforme en sac de tissu conjonctif. L'organe perd alors sa capacité à transporter les ovules fécondés. Dans ce cas, même la chirurgie ne parvient pas à restaurer la fonction des trompes de Fallope, ce qui est l'une des causes d'infertilité.
Adhérences après une chirurgie de l'appendicite
L'appendicectomie est l'une des interventions chirurgicales les plus courantes. Malgré sa simplicité, la convalescence est longue. Les adhérences après une opération de l'appendicite sont fréquentes et constituent une complication.
La prolifération du tissu conjonctif est associée à une irritation des organes internes due à un impact mécanique. Des filaments denses se forment progressivement sur les membranes qui recouvrent l'intestin. Ils se développent entre les organes internes, occupant un espace limité. Ce processus pathologique s'accompagne de lésions des vaisseaux sanguins et entraîne une déformation de l'intestin due à la fusion de ses anses.
L'apparition de cordons après traitement de l'appendicite est associée aux facteurs suivants:
- Ablation de l'appendice par voie ouverte plutôt que par laparoscopie.
- Processus inflammatoire prolongé après une intervention chirurgicale (les tissus péritonéaux et intestinaux sont affectés par des micro-organismes pathogènes et leurs toxines).
- Prédisposition génétique à une activité accrue de certaines enzymes qui accélèrent le processus de cicatrisation.
- Développement d'une pathologie due à une erreur médicale (par exemple, une serviette laissée dans la cavité abdominale).
- Coagulation (des cordons peuvent se former lors de la cautérisation des vaisseaux sanguins) ou saignement interne.
Cette affection douloureuse se manifeste par des douleurs persistantes au niveau de la cicatrice postopératoire et plus profondément dans l'abdomen. Dans ce contexte, des symptômes gastro-intestinaux apparaissent: ballonnements, nausées et vomissements. On observe également une baisse de la tension artérielle, des problèmes cardiaques et une faiblesse générale. Pour diagnostiquer les adhérences du tissu conjonctif, une échographie abdominale, un recueil des antécédents médicaux, une série d'examens de laboratoire, une radiographie et une laparoscopie diagnostique sont indiqués.
Le traitement dépend des résultats du diagnostic. Un traitement conservateur est prescrit au patient, qui comprend la prise de médicaments, un régime alimentaire thérapeutique et de la physiothérapie. Dans les cas particulièrement graves, un traitement chirurgical est prescrit. L'intervention est réalisée au laser ou au bistouri électrique. Le médecin dissèque les adhérences et libère les organes.
Si les cordons d'appendicite ne sont pas traités médicalement, cela peut entraîner de graves complications. Il s'agit tout d'abord d'une occlusion intestinale due à la compression des anses. Si les appendices, l'utérus ou les trompes de Fallope sont touchés, une infertilité peut survenir. La complication la plus dangereuse est la nécrose tissulaire. Les adhérences compriment les tissus et compriment les vaisseaux sanguins, ce qui entraîne des troubles circulatoires. La zone exsangue meurt progressivement.
Adhérences dans le nez après une intervention chirurgicale
Les synéchies, ou adhérences, présentes dans le nez après une intervention chirurgicale sont des ponts de tissu conjonctif, cartilagineux ou osseux, entre les parois muqueuses des sinus nasaux. Outre l'intervention chirurgicale, des néoplasies peuvent également apparaître pour les raisons suivantes:
- Troubles du développement intra-utérin et pathologies génétiques.
- Brûlures chimiques ou thermiques de la muqueuse.
- Maladies infectieuses.
- Saignements de nez réguliers.
- Syphilis.
- Sclérome.
Certains patients ne ressentent aucune gêne liée aux cordes vocales, car elles sont souples et fines. Mais le plus souvent, les patients rencontrent les problèmes suivants:
- Difficulté à respirer par le nez.
- Changement de voix.
- Gorge sèche le matin.
- Perception complète ou partielle des odeurs.
- Inflammation des voies respiratoires supérieures.
- Inflammation des sinus paranasaux.
Les synéchies nasales se différencient selon leur localisation et le tissu qui les compose. Si les excroissances se forment dans le vestibule du nez, elles sont antérieures; les inclusions entre les cornets et le septum sont médianes; et celles des choanes sont postérieures. Ce dernier type d'adhérences est le plus dangereux, car il peut bloquer totalement ou partiellement l'apport d'air du nez au pharynx.
On distingue également des tissus conjonctifs, à la texture souple et faciles à disséquer. Les néoplasmes osseux plus denses sont le plus souvent le signe d'une pathologie congénitale et nécessitent un traitement chirurgical. Pour diagnostiquer des adhérences nasales postopératoires, il est conseillé de consulter un ORL. Grâce à une rhinoscopie, le médecin détermine la présence d'une pathologie. Il est également nécessaire de réaliser une série d'examens de laboratoire permettant d'identifier des processus inflammatoires et d'autres troubles.
Le traitement est exclusivement chirurgical, car les néoplasmes ne se résorbent pas spontanément. Une intervention classique peut être prescrite, c'est-à-dire une ablation au scalpel, au laser ou par radiofréquence. Le traitement médicamenteux est utilisé uniquement pour stopper le processus infectieux ou inflammatoire.
Si la pathologie n'est pas traitée, elle peut entraîner diverses affections ORL (pharyngite, otite, pneumonie, bronchite). De plus, une ventilation insuffisante des sinus paranasaux constitue un environnement propice aux infections, susceptibles d'affecter les oreilles et d'altérer la qualité de l'audition.
Adhérences dans le bassin après une intervention chirurgicale
Les adhérences du tissu conjonctif au niveau des organes pelviens sont une pathologie fréquente chez les femmes, pouvant entraîner une infertilité. Après une intervention chirurgicale, les adhérences pelviennes sont dues à un traumatisme tissulaire et à diverses complications inflammatoires. De plus, plus l'opération est longue et traumatisante, plus le risque de formation de bandes est élevé.
Le tableau clinique du processus adhésif présente plusieurs formes:
- Aiguë – le syndrome douloureux est progressif. Des nausées et des vomissements, une élévation de la température corporelle et une accélération du rythme cardiaque apparaissent. La palpation abdominale provoque des douleurs aiguës. Une occlusion intestinale aiguë, une faiblesse générale, une somnolence et des troubles urinaires sont également possibles.
- Forme intermittente – douleurs périodiques, il existe des troubles intestinaux (diarrhée, alternant avec constipation).
- Chronique – les symptômes de cette forme sont cachés. Douleurs lancinantes dans le bas-ventre, constipation. Le plus souvent, ce type de trouble est diagnostiqué fortuitement, lors d'un examen suspectant une infertilité ou une endométriose.
Le diagnostic est difficile. Lors de la première consultation, le médecin recueille les antécédents médicaux du patient et ses symptômes. L'examen bimanuel révèle l'immobilité ou la mobilité réduite des organes. Une échographie, une IRM, des analyses de laboratoire et d'autres examens sont également pratiqués.
Le traitement des cordons pelviens après une intervention chirurgicale comprend des méthodes médicales et chirurgicales. Les méthodes suivantes sont utilisées pour retirer les adhérences et séparer les organes: laser, dissection aquacole et électrochirurgie. Le traitement conservateur vise à éliminer le processus inflammatoire. Un régime alimentaire thérapeutique, des séances de physiothérapie et un ensemble d'autres mesures sont prescrits aux patients pour une guérison normale.
Adhérences après une chirurgie de la vésicule biliaire
La formation de filaments lors d'une cholécystectomie survient chez un patient sur trois. Les adhérences après une chirurgie de la vésicule biliaire sont associées à plusieurs facteurs, examinons-les:
- Traumatismes et contusions du péritoine qui perturbent l’écoulement du sang des tissus tapissant la surface de la cavité abdominale.
- Inflammation aseptique provoquée par l'entrée de certaines substances (alcool, iode ou solution de rivanol) dans le péritoine lors d'une intervention chirurgicale.
- Infiltration inflammatoire dans la zone chirurgicale.
- La cholécystite chronique provoque des modifications cicatricielles de la vésicule biliaire, ce qui complique considérablement le processus de son retrait et de sa récupération après la chirurgie.
- Structure anatomique atypique de l'organe, de ses vaisseaux et de ses voies biliaires.
Les facteurs de risque de développement d'adhérences comprennent l'âge avancé, le surpoids et les maladies chroniques. Cette affection douloureuse peut être associée à du sang ou à un liquide inflammatoire qui ne s'est pas dissous après l'intervention, mais s'est épaissi et a été remplacé par du tissu conjonctif.
Les symptômes ligamentaires après une chirurgie de la vésicule biliaire se manifestent par une baisse de pression, des douleurs aiguës, une constipation, une faiblesse générale et une augmentation de la température. Si la pathologie devient chronique, les symptômes suivants apparaissent: spasmes intestinaux, ballonnements, vomissements avec selles, soif intense, détérioration de l'état général.
Le traitement dépend entièrement de l'état physique du patient et de l'évolution du processus d'adhérence. Les anticoagulants, les enzymes protéolytiques et les fibrinolytiques sont indiqués comme traitement médicamenteux. Dans les cas graves, une intervention chirurgicale est pratiquée. Une attention particulière est portée à la prévention, qui comprend un régime alimentaire adapté et de la physiothérapie.
Adhérences après chirurgie ovarienne
Plusieurs causes peuvent expliquer la formation d'adhérences après une chirurgie ovarienne. Le principal facteur est un processus inflammatoire prolongé, une infection ou des complications chirurgicales. Parmi les causes possibles de ce trouble, on distingue:
- Troubles de l'érosion ou de la cautérisation cervicale.
- Ruptures multiples survenues lors de l'accouchement.
- Endométriose externe et sang pénétrant dans la cavité abdominale.
Le risque d'adhérences postopératoires dépend directement des caractéristiques individuelles de la patiente et du respect des recommandations médicales postopératoires. Ainsi, un traumatisme abdominal, diverses affections pelviennes, des IST, un avortement, une hypothermie et même l'utilisation prolongée d'antibiotiques peuvent provoquer l'apparition d'adhérences après une chirurgie ovarienne.
Le processus pathologique passe par plusieurs étapes dans son développement.
- Les cordons sont localisés autour de l'ovaire, mais n'interfèrent pas avec la capture de l'ovule.
- Du tissu se développe entre l’ovaire et la trompe de Fallope, créant un obstacle pour l’ovule.
- La trompe de Fallope se tord, mais sa perméabilité n’est pas altérée.
Ce trouble se caractérise par des irrégularités menstruelles, des douleurs persistantes dans le bas-ventre et le bas du dos, une gêne lors des rapports sexuels et une incapacité à concevoir pendant une longue période. Ces symptômes pouvant coïncider avec d'autres pathologies gynécologiques ou endocriniennes, il est conseillé de consulter un médecin afin d'obtenir un diagnostic approfondi.
Pour traiter les adhérences du tissu conjonctif, on a recours à la laparoscopie, à la thérapie laser, à l'électrochirurgie ou à l'aquadissection (incision des néoplasmes à l'eau). Le patient se voit prescrire un traitement antibactérien pour supprimer l'infection, des anti-inflammatoires et des fibrinolytiques, des anticoagulants et des vitamines.
Adhérences après chirurgie de la colonne vertébrale
Des cicatrices et des adhérences surviennent chez presque tous les patients après une chirurgie de la colonne vertébrale. Cela entraîne un rétrécissement du canal rachidien. Des processus infectieux et auto-immuns, avec altération de la circulation du liquide céphalorachidien, peuvent se développer au niveau de la lésion. Des filaments fibreux fusionnent les racines vertébrales avec les hernies discales, le tissu épidural et les membranes de la moelle épinière. Les néoplasmes peuvent être légers ou lourds et denses.
Les principales causes d’adhérences dans la colonne vertébrale:
- Hématomes traumatiques.
- Complications infectieuses.
- Administration épidurale de certains médicaments.
- Ablation des hernies discales intervertébrales.
La maladie débute par une inflammation aseptique. Un gonflement apparaît dans la zone chirurgicale, affectant la racine vertébrale et les tissus environnants. Progressivement, le processus inflammatoire évolue vers le stade fibroblastique, formant des adhérences denses.
L'adhérence cicatricielle fixe la racine nerveuse en position, exerçant une pression accrue sur elle. Cela provoque des sensations douloureuses prononcées d'intensité variable. La douleur chronique se dissimule sous diverses pathologies de la colonne vertébrale. Par exemple, les douleurs des cordes vocales lombaires sont similaires à celles d'un lumbago. La gêne peut se propager le long du nerf sciatique, à une ou aux deux jambes. Sans traitement, cette affection entraîne une perturbation de la nutrition tissulaire et des processus atrophiques.
Adhérences après chirurgie pulmonaire
Un problème d'adhérences après une chirurgie pulmonaire survient chez 30 % des patients opérés. Ces adhérences de tissu conjonctif sont le plus souvent localisées entre les membranes séreuses de la cavité pleurale. Elles peuvent occuper toute la plèvre (totale) et des cavités individuelles en raison de l'adhérence des feuillets pleuraux. Ces adhérences se forment partout où il y a du tissu conjonctif.
En plus de la chirurgie thoracique, des inclusions peuvent également survenir pour les raisons suivantes:
- Pleurésie et pneumonie antérieure.
- Bronchite (aiguë, chronique).
- Inflammation ou cancer des poumons.
- Malformations congénitales.
- Infarctus pulmonaire ou infestation parasitaire.
- Hémorragie interne.
- Réactions allergiques, tabagisme, risques professionnels.
Cet état pathologique présente les symptômes suivants: essoufflement, accélération du rythme cardiaque, insuffisance respiratoire, douleurs thoraciques, troubles respiratoires divers dus à une altération de la ventilation naturelle des poumons. Altération de l'état général, toux, expectorations, élévation de la température corporelle, manque d'oxygène et intoxication.
Les cordons perturbent le fonctionnement des organes respiratoires, entravent leur fonctionnement et limitent la mobilité. Dans certains cas, les cavités se développent complètement, provoquant une insuffisance respiratoire aiguë et nécessitant des soins médicaux urgents.
Pour diagnostiquer la maladie, une fluorographie et une radiographie pulmonaires sont réalisées. Le traitement dépend de la gravité de la maladie. Une intervention chirurgicale est indiquée si des inclusions tissulaires ont entraîné une insuffisance pulmonaire et d'autres affections potentiellement mortelles. Dans les autres cas, un traitement médicamenteux et une séance de physiothérapie sont proposés.
Adhérences après une chirurgie de l'estomac
Les organes abdominaux sont les plus sensibles à l'apparition de cordons postopératoires. Les néoplasmes sont localisés entre les anses intestinales, l'estomac et d'autres organes, provoquant une fusion progressive des membranes séreuses.
Les adhérences après une chirurgie de l’estomac peuvent être aggravées par les facteurs suivants:
- Blessures abdominales (ouvertes, fermées).
- Augmentation de la synthèse d’enzymes qui provoquent la prolifération du tissu conjonctif.
- Maladies inflammatoires et infectieuses des organes internes.
- Radiothérapie en oncologie.
Selon les statistiques médicales, 15 % des patients développent des adhérences après une intervention chirurgicale. Le tableau clinique de la pathologie s'accompagne des symptômes suivants: douleurs persistantes, troubles digestifs, occlusion intestinale, troubles de l'appétit, perte de poids soudaine, troubles des selles. Le traitement peut être conservateur ou chirurgical, selon la gravité de la pathologie.
Complications et conséquences
Comme toute pathologie, le processus adhésif, s'il n'est pas traité, peut entraîner de graves conséquences et complications. Les patients sont généralement confrontés aux problèmes suivants:
- Obstruction intestinale aiguë.
- Insuffisance respiratoire.
- Pathologies inflammatoires et infectieuses.
- Obstruction des trompes de Fallope.
- Infertilité.
- Péritonite.
- Nécrose tissulaire.
- Rétroversion utérine.
- Douleur chronique.
Quelle que soit la gravité des complications, le processus adhésif nécessite un traitement chirurgical et une série de mesures préventives.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Diagnostics adhérences post-opératoires
En cas de suspicion d'adhérences postopératoires, le patient se verra prescrire divers examens. Le diagnostic des adhérences postopératoires comprend:
- Recueil d'anamnèse et examen visuel.
- Analyse des plaintes des patients.
- Un ensemble de tests de laboratoire (sang, urine).
- Diagnostic instrumental (échographie, IRM, scanner, radiographie, laparoscopie).
Les résultats d'un examen médical complet permettent de déterminer la présence de cordes vocales, leur localisation, leur épaisseur et même leur forme. Le fonctionnement des organes internes est évalué et les troubles existants sont identifiés. Un plan de traitement est élaboré en fonction des résultats du diagnostic.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Tests
Un diagnostic en laboratoire du processus d'adhésion est nécessaire pour déterminer l'étendue de son impact sur l'organisme. Les examens sont généralement prescrits en fonction des symptômes cliniques. Le plus souvent, les patients se plaignent de douleurs localisées et de troubles intestinaux.
Pour diagnostiquer une affection douloureuse, il est nécessaire de réaliser les tests suivants:
- Une numération formule sanguine complète est un examen standard prescrit à tous les patients, quelle que soit la maladie suspectée. Elle permet d'évaluer l'état général de l'organisme et de tirer des conclusions sur le fonctionnement de tous les organes et systèmes. En cas de maladie adhésive, les anomalies sanguines suivantes peuvent être présentes:
- Leucocytose – un taux élevé de leucocytes indique un processus inflammatoire. De plus, plus il y a de leucocytes, plus l'inflammation est intense.
- Anémie: une diminution du nombre de globules rouges survient lors d'un saignement. Dans le cas de cordons postopératoires, il s'agit d'une anomalie rare qui peut être associée à une activité physique accrue et à la rupture d'adhérences. Cette affection nécessite un traitement, car un faible taux de globules rouges réduit les propriétés protectrices du système immunitaire.
- Analyse biochimique du sang – reflète le fonctionnement des organes internes, notamment du foie et des reins. En cas de pathologie, les troubles suivants sont possibles:
- Augmentation du taux d'urée – due à une rétention urinaire. Elle est observée lorsque les parois de la vessie ou de l'uretère sont déformées par des filaments. Elle indique l'implication des voies urinaires dans le processus d'adhérence.
- Faible taux d’hémoglobine – contenue dans les globules rouges, elle peut donc indiquer une hémorragie interne.
- Protéine C-réactive – indique la phase aiguë de l’inflammation.
Un examen des selles peut également être prescrit, en cas de suspicion d'occlusion intestinale due à des adhérences. En cas d'infertilité concomitante, un bilan hormonal et un spermogramme sont indiqués, permettant de déterminer les troubles de la reproduction et d'identifier d'éventuels adhérences du tissu conjonctif.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Diagnostic instrumental
Une autre méthode de détection des adhérences est le diagnostic instrumental. En cas de suspicion d'adhérences après une intervention chirurgicale, le patient doit subir les examens suivants:
- Échographie – l’examen échographique des organes internes détermine visuellement les adhérences du tissu conjonctif.
- La tomodensitométrie (TDM) permet non seulement d'étudier le processus pathologique, mais aussi les facteurs qui l'ont provoqué. C'est l'une des méthodes de diagnostic les plus efficaces.
- Radiographie avec produit de contraste: avant l'intervention, vous devez boire un verre de sel de baryum à jeun. Les images radiographiques mettront en évidence des troubles intestinaux et d'autres complications douloureuses.
- Laparoscopie – pour réaliser cette méthode diagnostique, une petite ponction est pratiquée dans la cavité abdominale et un tube à fibre optique équipé d'une caméra est inséré. Le dispositif fixe les adhérences et permet leur retrait.
Sur la base des résultats du diagnostic instrumental, le médecin peut prescrire le traitement nécessaire ou des examens complémentaires.
Diagnostic différentiel
Les symptômes du processus d'adhérence sont similaires à ceux de nombreuses maladies. Le diagnostic différentiel permet d'identifier les adhérences du tissu conjonctif et de les distinguer d'autres pathologies. Le syndrome douloureux postopératoire et la présence de cicatrices ne sont pas toujours révélateurs de lésions. Par ailleurs, les adhérences peuvent simuler une atteinte rénale, un ulcère gastroduodénal, une insuffisance respiratoire, une pancréatite, une cholécystite ou un lumbago.
Considérons les signes diagnostiques différentiels des adhérences abdominales et d’autres maladies des organes internes:
- Hernie étranglée – présence d’une protrusion herniaire, douleur et tension dans la zone touchée.
- Pancréatite aiguë ou cholécystite – douleur intense dans l'hypochondre droit ou en ceinture. Augmentation de la température corporelle, nausées et vomissements importants.
- Lésion ulcéreuse de l'estomac ou du duodénum: douleur abdominale paroxystique aiguë, qui s'intensifie au moindre mouvement. L'examen radiographique révèle la présence de gaz dans le péritoine.
- Appendicite aiguë: douleur dans la région iliaque droite, qui s'intensifie avec le mouvement. Température corporelle élevée et numération leucocytaire élevée.
- Torsion d'un kyste ovarien: douleur paroxystique dans le bas-ventre. La palpation abdominale révèle une néoplasie volumétrique.
Le processus de différenciation est réalisé dès la première suspicion d'adhérences postopératoires. À cette fin, des méthodes diagnostiques de laboratoire et instrumentales sont utilisées.
Traitement adhérences post-opératoires
Le traitement des adhérences après une intervention chirurgicale dépend de l'état général du patient. La formation de bandes étant principalement due à une intervention chirurgicale, le traitement doit être le plus doux possible, de préférence thérapeutique. L'ablation chirurgicale des néoplasmes n'est pratiquée que dans les cas extrêmes, lorsque la vie du patient est menacée.
Aux premiers stades du processus d'adhérence, des préparations à base de vitamine E, d'acide folique et d'aloès sont utilisées. Ces produits préviennent la formation de nouvelles adhérences et renforcent l'élasticité des adhérences existantes.
Dans les cas aigus de pathologie, la laparoscopie est indiquée. Elle permet de disséquer les cordons, ce qui permet de rétablir le fonctionnement normal des organes affectés. Une attention particulière est portée à la physiothérapie et à la nutrition thérapeutique, qui soulagent la douleur du patient.
Médicaments
Le traitement des adhérences conjonctives postopératoires peut être chirurgical ou, plus conservateur, médicamenteux. Les médicaments anti-adhérences se divisent en:
- Agents fibrinolytiques – ces médicaments contiennent des substances qui dissolvent la fibrine autour des adhérences tissulaires. Fibrinolysine, urokinase, hyaluronidase, chimiotrypsine, streptokinase, trypsine, ainsi que des activateurs tissulaires du plasminogène.
- Anticoagulants – préviennent la coagulation sanguine. Médicaments du groupe des citrates et des oxalates, héparine.
- Agents antibactériens et anti-inflammatoires – préviennent le développement de complications infectieuses et inflammatoires. Le plus souvent, on prescrit aux patients des médicaments du groupe des tétracyclines, des céphalosporines, des sulfamides, des AINS, des antihistaminiques ou des corticoïdes.
Examinons les médicaments les plus efficaces prescrits aux patients présentant des cordons postopératoires de toute localisation:
- Streptokinase
Agent fibrinolytique qui dissout les caillots sanguins. Il agit sur le système enzymatique et dissout la fibrine dans les caillots sanguins.
- Indications d'utilisation: occlusion de l'artère pulmonaire et de ses branches, thrombose, occlusion vasculaire rétinienne, infarctus aigu du myocarde dans les 10 à 12 premières heures, formation de cordons sur les organes internes.
- Mode d'administration: le médicament est administré par voie intraveineuse en perfusion, et rarement par voie intra-artérielle. La dose initiale est de 250 000 UI (UI) dissoutes dans 50 ml de solution isotonique de chlorure de sodium. En cas d'adhérences sévères, le médicament doit être administré sur une longue période.
- Effets secondaires: maux de tête, nausées, frissons, réactions allergiques, réactions non spécifiques aux protéines.
- Contre-indications: saignements accrus, saignements récents, ulcère gastrique, maladies microbiennes, grossesse, diabète, maladie grave des reins et du foie, tuberculose active, hypertension.
- Chimiotrypsine
L'application locale de ce médicament décompose les tissus nécrotiques et les formations fibrineuses, et favorise la fluidification des sécrétions visqueuses, des exsudats et des caillots sanguins. Contient comme principe actif la chymotrypsine.
- Indications: thrombophlébite, parodontose inflammatoire-dystrophique, otite, trachéite. Utilisé en physiothérapie pour le traitement des adhérences.
- Mode d'administration: 0,0025 g par voie intramusculaire une fois par jour. Pour l'injection, le médicament est dissous dans une solution isotonique de chlorure de sodium. La solution est injectée profondément dans les fesses. La durée du traitement est de 6 à 15 injections.
- Effets secondaires: brûlure au site d'application, réactions allergiques, saignements des zones de cicatrisation.
- Contre-indications: intolérance individuelle aux composants actifs, administration intraveineuse, plaies hémorragiques, néoplasmes malins.
- Hyaluronidase (Lidase)
Agent enzymatique utilisé pour éliminer les contractures articulaires, assouplir les tissus cicatriciels et traiter les hématomes. Contient de l'acide hyaluronique.
- Indications d'utilisation: modifications cicatricielles de la peau d'origines diverses, hématomes, contractures articulaires, ulcères non cicatrisants de longue durée, sclérodermie, lésions traumatiques des plexus nerveux, polyarthrite rhumatoïde.
- Mode d'administration: le médicament est administré par voie sous-cutanée sous les tissus cicatriciels, par voie intramusculaire, par électrophorèse, ou par application sur les muqueuses. En ophtalmologie, le médicament est utilisé par voie sous-conjonctivale et rétrobulbaire. Le traitement est individuel pour chaque patient et dépend de la gravité du processus pathologique.
- Effets secondaires: réactions allergiques cutanées.
- Contre-indications: tumeurs malignes.
- Surdosage: Dans de rares cas, des réactions allergiques cutanées peuvent survenir.
- Urokinase
Fibrinolytique, dissout les caillots sanguins en activant le plasminogène.
- Indications d'utilisation: maladies vasculaires occlusives thromboemboliques, thrombose locale, thrombose coronaire, saignements dans la chambre antérieure de l'œil et du corps vitré, traitement local des adhérences.
- Mode d'administration: dose moyenne de 1000 à 2000 UI/kg/heure, la durée du traitement est déterminée par le médecin traitant.
- Effets secondaires: choc, modifications des tests de la fonction hépatique, nausées et vomissements, perte d’appétit, augmentation de la température corporelle, maux de tête, détérioration de l’état de santé général, réactions cutanées allergiques.
- Contre-indications: accident vasculaire cérébral hémorragique, saignement, biopsie récente, hypertension artérielle, intervention chirurgicale récente, insuffisance rénale ou hépatique sévère, grossesse.
- Fibrinolysine
Affecte le système sanguin et la fibrinolyse. Très souvent utilisé en association avec l'héparine. Son activité repose sur le système anticoagulant naturel de l'organisme et sa capacité à dissoudre les filaments de fibrine.
- Indications d'utilisation: occlusion vasculaire par un caillot sanguin des artères périphériques ou pulmonaires, infarctus du myocarde récent, thrombophlébite aiguë.
- Mode d'administration: par voie intraveineuse (goutte-à-goutte) avec une solution isotonique de chlorure de sodium, localement.
- Effets secondaires: augmentation de la température corporelle, douleur au site d'application, réactions allergiques, frissons.
- Contre-indications: saignements accrus, ulcère gastrique et ulcère duodénal, tuberculose, maladie des rayons, faibles taux de fibrinogène dans le sang.
Si le processus d'adhérence s'accompagne de douleurs intenses, on utilise du paracétamol, du No-shpa ou du Spazmalgon pour les éliminer. En cas d'utilisation locale de médicaments anti-adhérences, on pratique l'électrophorèse, des applications et d'autres procédures de physiothérapie.
Pommades pour les adhérences après une intervention chirurgicale
Pour la résorption des adhérences et des cicatrices du tissu conjonctif, les préparations topiques, comme les pommades, sont largement utilisées. Les remèdes suivants sont efficaces contre les adhérences postopératoires:
- Pommade Vishnevsky
Antiseptique à base d'huile de ricin, de xéroforme et de goudron. Largement utilisé pour traiter les inflammations causées par les abcès ou les furoncles. Restaure les tissus après brûlures, escarres et gelures. Utilisé en gynécologie. Favorise le ramollissement des cicatrices et des adhérences postopératoires.
La pommade est répartie uniformément sur une compresse de gaze et appliquée sur les zones affectées. Les pansements sont changés 2 à 3 fois par jour. Leur faible effet irritant sur les récepteurs tissulaires accélère le processus de régénération. Une utilisation prolongée du produit peut provoquer des réactions allergiques et une irritation cutanée. La principale contre-indication est l'insuffisance rénale.
- Pommade Ziel-T
Agent chondroprotecteur homéopathique à large spectre d'action. Il possède des propriétés protectrices, anti-inflammatoires et analgésiques. Il contient des principes actifs végétaux qui réduisent l'œdème et ont un effet thérapeutique sur le cartilage, les os et les tissus mous. Ce médicament est efficace dans le traitement des adhérences et des cicatrices postopératoires.
La composition du médicament comprend du sulfate de chondroïtine (un élément structurel du tissu cartilagineux), des composants des organes sius qui ralentissent les changements dégénératifs du tissu cartilagineux, améliorent la microcirculation et favorisent l'amélioration des processus plastiques et des biocatalyseurs des réactions d'oxydoréduction du corps.
- Indications d'utilisation: diverses maladies de l'appareil locomoteur (ostéochondrose, tendinopathie, spondylarthrose, arthrose déformante), blessures et interventions chirurgicales ayant entraîné des adhérences et des contractures.
- Mode d'emploi: appliquer une petite quantité de pommade sur la zone affectée 2 à 5 fois par jour. Le produit peut être utilisé en massage et lors de diverses interventions de physiothérapie.
- Effets secondaires: réactions allergiques, démangeaisons cutanées, éruption cutanée. Aucun symptôme de surdosage n'a été signalé. La pommade est contre-indiquée en cas d'intolérance individuelle à ses composants.
- Pommade à l'héparine
Réduit l’inflammation, prévient la coagulation du sang, dilate les vaisseaux superficiels et soulage la douleur.
- Indications d'utilisation: thrombophlébite des extrémités, phlébite, thrombose des veines hémorroïdaires, ulcères des extrémités, cordons postopératoires.
- Mode d'emploi: appliquer la pommade sur la zone affectée 2 à 3 fois par jour. Le produit peut être utilisé sous une compresse de gaze pendant le massage.
- Contre-indications: processus ulcératifs-nécrotiques, diminution de la coagulation sanguine, thrombopénie.
- Pommade à l'hydrocortisone
Lésions cutanées inflammatoires et allergiques d'origine non microbienne, dermatites allergiques et de contact, eczéma, névrodermite, résorption de cicatrices et cordons postopératoires. Le produit s'applique sur la peau en fine couche 2 à 3 fois par jour. La pommade est contre-indiquée en cas de dermatoses infectieuses, de pyodermites, de mycoses, de lésions ulcéreuses et de plaies.
Gels pour adhérences après chirurgie
En complément de la pommade, un gel peut être utilisé pour traiter les adhérences. Cette forme galénique, sans graisses ni huiles, est visqueuse et souple. Composée à 70 % d'épaississants et d'eau, elle pénètre rapidement la plaie.
Examinons les gels populaires pour les adhérences après une intervention chirurgicale:
- Gel Traumeel
Agent homotoxique complexe aux propriétés régénérantes, analgésiques, anti-inflammatoires et anti-exsudatives. Soulage rapidement les gonflements et arrête les saignements. Augmente le tonus vasculaire et réduit leur perméabilité.
- Indications d'utilisation: processus inflammatoires du système musculo-squelettique, ecchymoses, blessures, entorses, fractures, syndrome douloureux sévère, prévention des complications postopératoires, y compris les maladies adhésives, les maladies purulentes-inflammatoires.
- Le gel est appliqué en fine couche sur la zone affectée de la peau 2 à 3 fois par jour; le produit peut être utilisé sous un pansement.
- Les effets secondaires se manifestent par des réactions allergiques locales, des démangeaisons et des rougeurs. La principale contre-indication est l'intolérance aux composants du médicament.
- Intercat
Gel utilisé lors des interventions laparotomiques et laparoscopiques en gynécologie et en chirurgie pour réduire le nombre de brins postopératoires. L'absorbant est un composé d'oxyde de polyéthylène et de carboxyméthylcellulose sodique.
- Indications: interventions chirurgicales ouvertes et fermées de la cavité abdominale et des organes pelviens. Le médicament est administré dans une seringue spéciale, ce qui facilite son utilisation. Facile à appliquer, il dissout les adhérences du tissu conjonctif en quatre semaines.
- Contre-indications: processus infectieux ou complications.
- Contractubex
Préparation antiproliférative, anti-inflammatoire, adoucissante et lissante pour les tissus cicatriciels. Contient un extrait d'oignon, principe actif, qui réduit la libération de médiateurs anti-inflammatoires dans la zone d'application et les réactions allergiques. Il réduit la croissance des fibroblastes et possède des propriétés bactéricides. Le gel contient également de l'héparine et de l'allantoïne, qui accélèrent la cicatrisation, améliorent la perméabilité tissulaire et ralentissent la synthèse du collagène.
- Indications d'utilisation: cicatrices et cordons postopératoires et post-traumatiques, maladie de Dupuytren, chéloïdes, contractures traumatiques.
- Mode d'emploi: appliquer une petite quantité de gel sur la cicatrice postopératoire et masser jusqu'à absorption complète. Le produit peut être utilisé sous un pansement.
- Les effets secondaires se manifestent par des réactions allergiques locales. Le gel est contre-indiqué en cas d'intolérance individuelle à ses composants.
- Mésogel
Agent antiadhésif à base de polymère de carboxyméthylcellulose. Il est utilisé lors d'interventions chirurgicales présentant un risque d'adhérences. Il n'a pas d'effet toxique général, irritant local ou allergène. Il est efficace en présence d'exsudats ou de sang, n'est pas encapsulé et ne constitue pas un milieu propice aux micro-organismes pathogènes.
Le mécanisme d'action du gel repose sur la séparation des surfaces endommagées jusqu'à leur cicatrisation complète. Le médicament crée les conditions nécessaires au glissement normal des organes et réduit le taux de fibrine. Il est disponible en seringues stériles de 5 à 100 ml et en flacons polymères de 200 ml.
- Indications d'utilisation: prévention de la formation de cordons lors d'opérations sur des organes et des tissus avec formation accrue d'adhérences.
- La méthode d'application et le dosage dépendent du conditionnement du médicament et de la méthode opératoire. Le gel est appliqué sur les zones tissulaires susceptibles de se former. Le produit est appliqué en fine couche sur la surface à traiter, créant ainsi un revêtement fiable pendant la cicatrisation des tissus.
- Contre-indications: hypersensibilité aux éthers de cellulose, toute maladie au stade de décompensation, états terminaux, maladies rénales et hépatiques, stade aigu de péritonite purulente.
Après application, Mesogel se dissout progressivement et sa concentration diminue en raison de l'augmentation de volume et de la fragmentation de ses molécules en fragments courts. Si le produit est utilisé dans la cavité abdominale, ses molécules sont absorbées par le réseau capillaire du péritoine et pénètrent dans le système lymphatique à travers la membrane séreuse de l'intestin. La majeure partie du médicament est excrétée dans les urines, le reste étant décomposé en glucose, eau et dioxyde de carbone.
Suppositoires contre les adhérences après une intervention chirurgicale
Pour la prévention et le traitement des adhérences du tissu conjonctif après une intervention chirurgicale (notamment lors de manipulations gynécologiques ou urologiques), des suppositoires anti-adhérences sont recommandés. Après l'intervention, les médicaments suivants peuvent être utilisés:
- Suppositoires d'ichtyol
Ils possèdent des propriétés antiseptiques, anti-inflammatoires et anesthésiques locales. Ils sont utilisés pour les névralgies, les pathologies inflammatoires des organes pelviens et après des interventions chirurgicales récentes. Les suppositoires doivent être administrés après un lavement purgatif. La durée du traitement et la fréquence d'utilisation sont déterminées par le médecin traitant.
- Longidaza
Suppositoires à usage vaginal ou rectal. Ce médicament est un complexe macromoléculaire de l'enzyme protéolytique hyaluronidase et d'un vecteur de haut poids moléculaire. Il possède des propriétés anti-œdémateuses, anti-inflammatoires, immunomodulatrices et antioxydantes prononcées. Il augmente la perméabilité et le trophisme des tissus, résorbe les hématomes et améliore l'élasticité des cicatrices. Il réduit et élimine complètement les adhérences et les contractures, et améliore la mobilité articulaire.
- Indications: maladies accompagnées d'une prolifération du tissu conjonctif. Le plus souvent prescrit en urologie et en gynécologie, en chirurgie, cosmétologie, pneumologie et phtisiologie, après des interventions chirurgicales abdominales et des plaies non cicatrisantes de longue durée.
- Mode d'administration: les suppositoires sont administrés par voie rectale après le lavage intestinal, à raison d'un suppositoire toutes les 48 heures, ou par voie vaginale, à raison d'un suppositoire tous les trois jours. La durée du traitement est déterminée par le médecin traitant. Si nécessaire, un nouveau traitement peut être prescrit, au plus tôt 3 mois après la fin du précédent.
- Effets secondaires: réactions allergiques systémiques ou locales.
- Contre-indications: intolérance aux principes actifs, insuffisance rénale sévère, tumeurs malignes, patients de moins de 12 ans. Il est prescrit avec une prudence particulière en cas d'insuffisance rénale, d'hémorragie récente et de maladies infectieuses aiguës.
En plus des suppositoires décrits ci-dessus, vous pouvez utiliser des tampons avec diverses pommades, par exemple avec de l'héparine ou de la pommade Vishnevsky.
Vitamines
Pour le traitement et la prévention des adhérences après une intervention chirurgicale, il est recommandé aux patients de prendre des vitamines. Le tocophérol (vitamine E) et l'acide folique (vitamine B9) se sont avérés efficaces pour lutter contre les adhérences.
- Tocophérol
La vitamine E est un antioxydant actif qui protège diverses substances de l'oxydation, comme le rétinol ou les acides gras polyinsaturés. Cet antioxydant naturel intervient dans la biosynthèse des protéines, la respiration tissulaire et d'importants processus du métabolisme cellulaire. Sa carence entraîne des modifications dégénératives des cellules nerveuses et des lésions des tissus des organes internes, notamment du parenchyme hépatique.
- Indications d'utilisation: dystrophies musculaires, maladies du système nerveux central, dermatoses, spasmes des vaisseaux périphériques, divers troubles de l'activité motrice, traitement complexe des maladies cardiovasculaires et ophtalmologiques.
- Le mode d'administration et la posologie dépendent de la forme du médicament, des indications d'utilisation et des caractéristiques individuelles du corps du patient.
- Effets secondaires: des doses élevées de vitamine provoquent des troubles gastro-intestinaux, une diminution des performances et une créatininurie.
- Contre-indications: modifications destructrices du muscle cardiaque, infarctus du myocarde, risque élevé de thromboembolie.
Une carence en vitamine E peut être associée à une diminution du nombre de globules rouges. Cette vitamine est disponible sous plusieurs formes: flacons, solution huileuse, gélules pour administration orale, ampoules pour administration intraveineuse ou intramusculaire.
- Acide folique
Appartient au groupe des vitamines B. Elle pénètre dans l'organisme avec l'alimentation et est synthétisée par la microflore intestinale. Elle participe à d'importants processus métaboliques et est nécessaire au métabolisme de la choline. Elle stimule l'hématopoïèse. Elle est disponible sous forme de comprimés.
Après administration orale, il est entièrement absorbé dans le duodénum et la partie proximale de l'intestin grêle. Environ 98 % de la dose absorbée pénètre dans la circulation sanguine en 3 à 6 heures. Il est métabolisé dans le foie, 50 % est excrété dans les urines et le reste dans les selles.
- Indications d'utilisation: anémie hyperchromique macrocytaire et mégaloblastique, normalisation de l'érythropoïèse, anémie et leucopénie, pellagre, anémie pernicieuse, états postopératoires, amélioration de l'épiderme.
- Mode d'emploi: Il est recommandé de prendre les comprimés par voie orale après les repas. Généralement, 3 à 5 gélules par jour. La durée du traitement est de 20 à 30 jours.
- Effets secondaires: dans de rares cas, des réactions allergiques surviennent, qui sont soulagées par des médicaments antiallergiques.
- La principale contre-indication est l'intolérance individuelle à l'acide folique. Aucun cas de surdosage n'a été enregistré.
Pour accélérer la guérison et minimiser le risque d'adhérences, il est conseillé de prendre des vitamines quotidiennement. Une attention particulière doit être portée à une alimentation équilibrée, riche en micro et macro éléments, minéraux et, bien sûr, vitamines.
Traitement de physiothérapie
La physiothérapie est considérée comme l'une des méthodes efficaces pour éliminer les adhérences postopératoires. Elle est le plus souvent prescrite pour les adhérences des organes pelviens.
L'objectif principal des procédures de physiothérapie:
- Activation du métabolisme tissulaire – la physiothérapie améliore la circulation sanguine et le métabolisme des tissus affectés. Cela permet de prévenir la compression et la torsion des organes.
- Assouplissement du tissu conjonctif – sous l'effet de facteurs physiques, le tissu conjonctif devient plus élastique. Cela contribue à minimiser la douleur et le risque d'occlusion intestinale ou d'obstruction des trompes de Fallope.
L'effet le plus notable est observé au cours des premiers mois de la maladie, lorsque les cordons ne sont pas encore suffisamment durs et résistants. Le traitement empêche leur renforcement et la croissance de nouveaux tissus. Pour favoriser l'adhésion, les méthodes suivantes sont utilisées:
- Applications de l'ozokérite et de la paraffine.
- Électrophorèse avec médicaments résorbables et analgésiques.
- Thérapie laser ou magnétique.
- Stimulation électrique.
- Échographie et massage.
- Hirudothérapie.
Examinons de plus près les procédures de physiothérapie les plus efficaces:
- Les applications d'ozokérite et de paraffine visent à réchauffer les organes pelviens. Leur effet est similaire à celui de la thérapie laser et des ultrasons. Elles renforcent l'immunité locale et stimulent la circulation sanguine et lymphatique. Les applications sont contre-indiquées en cas de lésions inflammatoires du bassin et de maladies cutanées.
- L'échographie est une méthode d'action sur les organes et les tissus par ondes ultrasonores. Elle accélère les processus métaboliques au niveau moléculaire. Elle contribue à détruire les micro-organismes pathogènes dans les foyers d'infection chronique. Elle détruit la microstructure des adhérences et augmente leur élasticité.
- Thérapie laser: chauffage des tissus affectés pour stimuler la circulation sanguine et prévenir la formation de collagène (à la base des adhérences et des tissus cicatriciels). Cette méthode est particulièrement efficace aux premiers stades du processus pathologique.
- Stimulation électrique: elle consiste à envoyer des impulsions électriques aux tissus affectés à l'aide d'un appareil spécial. Elle stimule la circulation sanguine et lymphatique, améliore les processus de régénération et soulage la douleur.
- Électrophorèse – cette procédure consiste à exposer le matériel et les médicaments. À l'aide d'un champ électrique, des médicaments contenant l'enzyme hyaluronidase (Lidase, Longidaza et autres) sont injectés dans l'organisme. L'électrophorèse est particulièrement efficace dans les premiers mois suivant l'intervention, car elle prévient la formation de cordons. Elle permet de restaurer le fonctionnement des organes, même en cas de lésions avancées du tissu conjonctif. Cette technique est totalement indolore, mais présente un certain nombre de contre-indications: intoxication grave, maladies du sang, oncologie, cachexie, arythmie cardiaque, intolérance aux médicaments utilisés.
- Traitement par sangsues (hirudothérapie): l'efficacité de cette méthode repose sur l'enzyme hyaluronidase, présente dans les sangsues. Elle ramollit les adhérences, les rend perméables aux médicaments et réduit leur taille. Ce traitement restaure la mobilité des organes et réduit la douleur. Les sangsues sont placées sur les zones à traiter pendant 30 à 40 minutes. La peau ne doit présenter aucune blessure ni autre lésion. En règle générale, 7 à 10 séances sont prescrites. Cette méthode est sans contre-indications ni effets secondaires.
La physiothérapie est également pratiquée lors de processus adhésifs avancés ayant entraîné des déformations organiques et l'apparition de symptômes pathologiques aigus. Cette thérapie permet de minimiser les sensations douloureuses et d'améliorer l'état du patient.
Remèdes populaires
Outre le traitement médicamenteux et chirurgical des cordons postopératoires, des remèdes populaires sont souvent utilisés pour les éliminer. Les thérapies alternatives aident à prévenir la croissance des néoplasmes. Examinons quelques recettes populaires:
- Prenez 50 g de graines de lin, enveloppez-les dans une gaze et plongez-les dans 500 ml d'eau bouillante pendant 5 à 10 minutes. Laissez refroidir et appliquez sur la zone douloureuse pendant 1 à 2 heures, 2 à 3 fois par jour.
- Versez 250 ml d'eau bouillante sur une cuillère à soupe de millepertuis sec et laissez mijoter 10 à 15 minutes. Filtrez la décoction obtenue et consommez ¼ de tasse 3 fois par jour.
- Prenez deux parts de cynorhodon et d'ortie, mélangez-les à une part d'airelle rouge. Versez 250 ml d'eau bouillante sur le mélange obtenu et laissez infuser 2 à 3 heures. Prenez ½ verre deux fois par jour.
- Prenez des quantités égales de mélilot, de centaurée et de tussilage. Versez 250 ml d'eau bouillante et laissez infuser 1h30. Prenez ¼ de tasse 3 à 5 fois par jour.
- L'huile de cumin noir, disponible en pharmacie, possède des propriétés médicinales. Elle contient des phytostérols, des tanins, des caroténoïdes et des acides gras. Elle possède des propriétés antibactériennes, régénérantes et anti-inflammatoires. Elle peut être utilisée pour imbiber les tampons, pour les douches vaginales, en usage externe ou interne.
Le traitement traditionnel des adhérences après une intervention chirurgicale ne doit être effectué qu'après consultation du médecin traitant et uniquement si le processus pathologique est léger.
 [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
[ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
Traitement à base de plantes
Une autre option pour traiter les adhérences est la phytothérapie. Voyons quelques recettes populaires à base de plantes:
- Broyez trois cuillères à soupe de racines de bergenia et versez dessus 300 ml d'eau. Laissez infuser 3 à 4 heures, de préférence dans un thermos ou un récipient hermétique. Filtrez et prenez 2 à 3 cuillères à café une heure avant les repas. La cure dure trois jours, après quoi il est conseillé de faire une pause de 2 à 3 jours, puis de reprendre la thérapie.
- Prenez de l'aloe vera (de moins de 3 ans), coupez quelques feuilles et placez-les au frais pendant 48 heures. Broyez-les, ajoutez 5 cuillères à soupe de miel et 50 ml de lait. Mélangez bien tous les ingrédients et prenez 1 cuillère à soupe 3 fois par jour.
- Versez 200 ml d'eau bouillante sur une cuillère à soupe de graines de chardon-Marie et laissez bouillir 10 minutes. Après refroidissement, filtrez la décoction et prenez 15 ml 3 fois par jour.
- Versez 1 litre de vodka sur 50 g de racine de pivoine broyée et laissez infuser 10 jours à l'abri de la lumière. Prenez 40 gouttes d'infusion pendant un mois, 2 à 3 fois par jour avant les repas. Ensuite, faites une pause de 10 jours et répétez le traitement.
Le traitement à base de plantes doit être effectué avec une extrême prudence et uniquement après avis médical. Une attention particulière doit être portée aux proportions des composants médicinaux.
Homéopathie
Pour le traitement des cordons de différentes localisations, on utilise non seulement la médecine traditionnelle, mais aussi des méthodes alternatives, dont l'homéopathie. En cas d'adhérences postopératoires, les médicaments suivants sont recommandés:
- Arsenicum album – excroissances douloureuses après des blessures.
- Calcarea fluorica – cordons après opérations, plaies profondes et blessures diverses.
- Cundurango – adhérences et ulcérations dans la cavité buccale.
- Dulcamara, Euphrasia, Plumbum, Rhus toxicodendron, Thuja – prolifération de tissu conjonctif dans le nez.
- Ranunculus bulbosus – cordons après une pleurésie.
- Silicea – utilisé pour la cicatrisation après des opérations, des blessures et des plaies. Stimule l'organisme pour accélérer la résorption des formations fibreuses et des tissus cicatriciels.
Les médicaments homéopathiques ne peuvent être pris que sur prescription d'un médecin homéopathe, qui sélectionne le médicament (dosage, traitement) individuellement pour chaque patient.
Traitement chirurgical
Si le processus adhésif est avancé ou aigu, provoquant des symptômes pathologiques au niveau des organes internes, un traitement chirurgical est indiqué. L'objectif principal de ce traitement est l'élimination mécanique des inclusions qui perturbent l'apport sanguin et perturbent le fonctionnement normal du tube digestif et d'autres organes.
Le traitement chirurgical peut être réalisé par laparoscopie et laparotomie. Dans ce cas, il faut tenir compte du risque de formation de nouvelles adhérences conjonctives lors d'une chirurgie abdominale. Par conséquent, lors du choix de la méthode, privilégier la moins traumatisante.
Il s'agit d'interventions chirurgicales peu traumatisantes. Par une ponction dans la cavité abdominale, le médecin insère un tube à fibre optique équipé d'une caméra miniature et d'un éclairage. Des instruments chirurgicaux sont insérés par des incisions supplémentaires, permettant de disséquer les adhérences et de cautériser les vaisseaux sanguins. La dissection peut être réalisée au bistouri électrique, au laser ou par pression hydraulique. Après une telle intervention, la guérison est rapide et les complications sont minimes. Cependant, rien ne garantit l'absence de récidive.
- Laparotomie
Prescrite pour un grand nombre d'adhérences, l'intervention est réalisée par une incision (10-15 cm) dans la paroi abdominale antérieure afin d'obtenir un accès étendu aux organes internes. Cette méthode est traumatisante, la convalescence est longue et nécessite une kinésithérapie anti-adhésive.
Lors du choix de la stratégie chirurgicale, de nombreux facteurs sont pris en compte. Tout d'abord, l'âge du patient. Les patients âgés ne subissent qu'une laparoscopie. Un autre facteur est la présence de pathologies concomitantes et l'état de santé général. La présence de maladies cardiovasculaires ou respiratoires graves constitue une contre-indication à la chirurgie.
Une attention particulière doit être portée à la période postopératoire. Il est nécessaire d'assurer un repos fonctionnel aux intestins jusqu'à la cicatrisation complète des plaies. Pour ce faire, il est conseillé de refuser toute alimentation les premiers jours suivant l'opération et de ne consommer que des liquides. Le deuxième ou le troisième jour, vous pourrez progressivement reprendre une alimentation liquide (bouillons, bouillies, purées de légumes). À mesure que l'état s'améliore, c'est-à-dire après 7 à 10 jours environ, vous pourrez reprendre progressivement votre alimentation.
Après l'opération, il est strictement interdit de consommer de l'alcool, du café et du thé forts, des confiseries, des aliments épicés, salés, gras ou frits. Suivre un régime alimentaire permet une récupération rapide après l'intervention et prévient l'apparition de nouveaux cordons.
Élimination des adhérences après chirurgie abdominale
De nombreux patients développent des cicatrices, c'est-à-dire des bandes, après des interventions chirurgicales ou des processus inflammatoires prolongés. Ces adhérences perturbent le fonctionnement des organes internes et provoquent des douleurs aiguës. C'est la principale indication pour l'ablation des adhérences. Après une intervention abdominale, la méthode laparoscopique est le plus souvent utilisée.
Si le processus pathologique est avancé, une laparotomie est pratiquée. Cette méthode présente les indications suivantes:
- Prolifération du tissu conjonctif dans toute la cavité abdominale.
- L'apparition de formations purulentes dans les intestins.
- Obstruction intestinale sévère.
- Processus inflammatoire aigu dans la cavité abdominale.
Lors d'une laparotomie, l'accès aux organes internes se fait par une incision dans la paroi abdominale, comme lors d'une intervention abdominale complète. La laparoscopie consiste en plusieurs petites incisions par lesquelles est inséré du matériel. Dans les deux cas, l'intervention dure environ une à deux heures. Le patient bénéficiera d'une longue convalescence et de mesures préventives.
Exercices contre les adhérences après une intervention chirurgicale
La gymnastique thérapeutique est une méthode de prévention des adhérences. Les exercices postopératoires visent à activer l'irrigation sanguine locale des tissus affectés et des fibres musculaires internes, augmentant ainsi leur élasticité.
Regardons un ensemble approximatif d’exercices antiadhésifs:
- Asseyez-vous par terre et tendez les jambes. Pliez les genoux et ramenez-les vers votre poitrine, en les redressant lentement jusqu'à la position de départ.
- Allongez-vous sur le sol, les mains derrière la tête, pliez les genoux et reposez-vous au sol. Soulevez lentement les omoplates.
- Allongé sur le sol, pliez les genoux, appuyez vos omoplates au sol, étirez vos bras le long de votre corps. Relevez progressivement votre bassin, en ramenant vos genoux vers votre poitrine, puis revenez à la position de départ.
- Allongez-vous sur le sol, placez vos mains sous vos fesses, tendez les jambes et soulevez-les. Effectuez des mouvements croisés (ciseaux). Une autre variante de cet exercice est le vélo, où les mouvements doivent être amples et dirigés vers l'abdomen et la poitrine.
Le yoga, basé sur la respiration abdominale, possède des vertus thérapeutiques. La gymnastique, associée à une alimentation adaptée, accélère la récupération et soulage les symptômes douloureux.
La prévention
Les méthodes de prévention des adhérences visent à réduire les lésions tissulaires lors de diverses interventions chirurgicales. La prévention consiste à protéger la cavité abdominale des corps étrangers (pansements) et à assainir soigneusement le champ opératoire. Il est également essentiel de minimiser le risque de saignement postopératoire.
Pour prévenir les adhérences, des médicaments antibactériens et anti-inflammatoires, ainsi que des fibrinolytiques, des anticoagulants et des enzymes protéolytiques sont prescrits aux patients. Une attention particulière est portée aux exercices thérapeutiques et à la physiothérapie médicamenteuse (électrophorèse avec Lidase).
La nutrition est importante à des fins préventives et réparatrices. Examinons les principales recommandations diététiques:
- Il ne faut pas mourir de faim ni trop manger, car cela aggrave l’état pathologique et peut entraîner des complications.
- Il est nécessaire de respecter un horaire de repas précis. Les repas doivent être fractionnés, en petites portions, 4 à 6 fois par jour.
- Les aliments lourds et gras, riches en fibres et ceux qui provoquent des flatulences (légumineuses, chou, radis, navet, raisin, maïs) doivent être exclus du régime. Les boissons gazeuses et alcoolisées, les épices et sauces piquantes, ainsi que le lait entier sont interdits.
- Le menu doit inclure des aliments riches en calcium, comme du fromage blanc, du fromage et des produits laitiers fermentés. Ils favorisent le péristaltisme intestinal. Par ailleurs, les aliments doivent être à température ambiante, car une température trop froide ou trop chaude peut provoquer des spasmes.
- Les patients doivent consommer des bouillons allégés, des viandes maigres et du poisson cuits à la vapeur, bouillis ou au four. Ils peuvent consommer des légumes verts, des légumes et des fruits. Cependant, il faut éviter les marinades et les aliments fumés.
Pour prévenir le développement d'adhérences, il est nécessaire de traiter rapidement la constipation et d'éviter les intoxications alimentaires et les processus inflammatoires. Il est essentiel de mener une vie active, tout en évitant les efforts physiques intenses. Les recommandations ci-dessus minimisent le risque de développer une pathologie.
Prévoir
Les adhérences isolées après une intervention chirurgicale ont un pronostic favorable, tandis que les lésions multiples entraînent des complications graves, voire mortelles. Pour prévenir les adhérences, il est nécessaire d'adopter un mode de vie sain, de suivre un régime alimentaire thérapeutique et de suivre toutes les recommandations médicales. De plus, il ne faut pas oublier que l'apparition d'adhérences du tissu conjonctif dépend en grande partie de la compétence médicale, du respect de la technique et des règles opératoires, ainsi que d'une récupération postopératoire adéquate.
 [ 65 ]
[ 65 ]

