Expert médical de l'article
Nouvelles publications
Signes de hernie œsophagienne
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
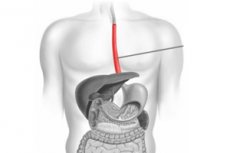
Les maladies du système digestif sont devenues si répandues de nos jours qu'on en parle aussi souvent que les rhumes ou les allergies. On parle alors principalement des maladies de l'estomac et des intestins, et on oublie un organe aussi important que l'œsophage, ce tube musculaire par lequel les aliments passent de la cavité buccale à l'estomac. Il semblerait que rien ne le menace, si ce n'est peut-être les aliments trop épicés ou acides qui passent à proximité. Cependant, pour diverses raisons, même au niveau de cet organe, une hernie peut se former. Non traitée, elle peut évoluer en cancer ou provoquer une inflammation de l'estomac. Il est difficile de se prémunir contre cette pathologie; il est donc utile de connaître les symptômes d'une hernie œsophagienne afin de consulter un médecin à temps, qui contribuera à stopper la progression de la maladie et ses complications.
Qu'est-ce qu'une hernie hiatale?
Avant d'aborder les symptômes de la maladie, rappelons brièvement ce qu'est une hernie hiatale et ses causes. Notre corps est un système structuré, où chaque organe occupe sa place, et tout changement de localisation est considéré comme une pathologie (congénitale ou acquise). Les cavités abdominale et thoracique partagent une frontière commune, le long de laquelle court une plaque musculaire appelée diaphragme.
L'estomac et presque tous les autres organes digestifs, à l'exception de la partie supérieure de l'œsophage, sont situés sous le diaphragme. Pour que les aliments pénètrent dans la lumière de l'estomac par le tube œsophagien, une ouverture de petit diamètre est pratiquée dans la plaque musculaire.
La partie inférieure de l'œsophage, comme l'estomac ou les intestins, est située sous la plaque musculaire et ne fait normalement jamais saillie dans la poitrine. Si la partie inférieure de l'œsophage, certaines parties de l'estomac ou même les intestins se trouvent dans la poitrine, au-dessus du diaphragme, on parle de hernie. Le diagnostic peut ressembler à une « hernie œsophagienne » ou à une « hernie de l'orifice œsophagien du diaphragme ».
Les causes de cette pathologie peuvent être liées à des anomalies du développement de l'enfant pendant la période intra-utérine (œsophage raccourci ou estomac dit « thoracique ») et à des modifications du tonus de l'appareil ligamentaire liées à l'âge, qui ne devraient pas permettre le déplacement des organes (la maladie touche le plus souvent les personnes de plus de 50-60 ans). Cependant, le déplacement d'organes, même avec un appareil ligamentaire sain, peut entraîner une augmentation de la pression intra-abdominale. Une augmentation de la pression abdominale peut être due à une grossesse, à des flatulences chroniques ou à des ballonnements importants dus à une forte libération de gaz dans les intestins, à des blessures et à des tumeurs étendues.
Le déplacement des organes du tractus gastro-intestinal par rapport au diaphragme peut également être causé par certaines pathologies accompagnées de vomissements incontrôlables ou d'une toux sévère et douloureuse (par exemple, une intoxication alimentaire ou une bronchite obstructive). Les maladies inflammatoires et ulcéreuses chroniques du tractus gastro-intestinal se caractérisent souvent par une diminution du péristaltisme de certaines structures du système digestif, et la dyskinésie est considérée comme un facteur de risque de formation d'une hernie, c'est-à-dire d'un déplacement des organes par rapport à leur position normale.
La mauvaise disposition des organes, qui perturbe la digestion et peut entraîner la pénétration du contenu de l'estomac dans l'œsophage, provoque les symptômes caractéristiques de la hernie œsophagienne. Si la hernie est petite, elle peut ne pas être très gênante. Dans ce cas, on parle d'une évolution asymptomatique de la maladie. Cependant, à mesure que la hernie s'agrandit, des sensations désagréables apparaissent, que nous aborderons plus en détail dans la section suivante.
Comment se manifeste une hernie hiatale?
La partie distale de l'œsophage, les parties cardiaques de l'estomac et parfois même les anses intestinales peuvent dépasser de la cavité abdominale par l'ouverture du diaphragme. Dans ces cas, non seulement l'apparence et la taille de la hernie diffèrent, mais aussi ses symptômes. En cas de légère protrusion de la partie inférieure de l'œsophage, il peut n'y avoir aucun symptôme, car cette pathologie n'affecte en rien le processus digestif.
Mais si l'estomac ou les intestins commencent à faire saillie dans la cage thoracique par l'orifice du diaphragme, les symptômes ne tarderont pas à apparaître. En effet, le suc gastrique, la bile et d'autres enzymes digestives peuvent alors être rejetés dans l'œsophage, comme dans le reflux gastro-œsophagien. Or, cet organe n'est pas conçu pour être en contact avec de tels irritants, car il ne dispose d'aucune protection particulière. L'exposition régulière à des substances caustiques aggrave l'état de ses parois, provoquant douleurs et autres symptômes désagréables.
Tout d'abord, le sphincter gastrique est endommagé, ce qui entraîne un reflux du contenu de l'estomac vers l'œsophage. L'irritation des parois de l'œsophage par les enzymes gastriques provoque ensuite leur inflammation. Progressivement, le processus inflammatoire peut se propager à d'autres organes du système digestif.
Douleur et sa nature. L'irritation des parois de l'œsophage, puis de l'estomac, provoque des douleurs. Comment une hernie œsophagienne provoque-t-elle des douleurs? Le syndrome douloureux dépend du type et de la taille de la hernie. Si la hernie est petite (œsophagienne ou cardiaque, lorsque seule la partie inférieure de l'œsophage ou une petite partie de la partie supérieure, cardiaque, de l'estomac fait saillie dans le sternum), il peut n'y avoir aucune douleur, ni d'autres symptômes de la pathologie. Dans ce cas, la maladie est détectée par hasard lors d'une fibrogastroscopie ou d'une échographie, après quoi l'évolution de la hernie est surveillée.
Si la hernie est importante, mais que le sphincter gastrique fonctionne toujours normalement et empêche les aliments de refluer vers l'œsophage, le patient ressentira des douleurs persistantes, qui peuvent s'intensifier après les repas. Le soulagement se fait par une respiration profonde ou l'évacuation de l'air du tube digestif (éructations).
Si les mécanismes de blocage à la frontière entre l'œsophage et l'estomac sont endommagés et qu'un reflux est observé (diagnostic d'insuffisance cardiaque), les douleurs deviennent vives et brûlantes. Elles dépendent directement de la prise alimentaire et de la position du patient. La douleur s'intensifie en position allongée (horizontale) ou en se penchant en avant. Une situation identique est observée après un repas, lorsque le contenu de l'estomac est rejeté dans l'œsophage.
La localisation de la douleur est quelque peu floue. Elle peut se situer dans la région épigastrique ou thoracique. Une douleur sternale peut ressembler à une douleur cardiaque et être soulagée par la même nitroglycérine. Une douleur intercostale et un syndrome douloureux abdominal peuvent évoquer des pathologies de l'estomac et du foie. Parfois, la douleur irradie vers le dos, entre les omoplates, ce qui complique encore le diagnostic.
Lorsque des aliments partiellement digérés contenant des enzymes gastriques sont rejetés dans l'œsophage, ils peuvent remonter jusqu'à la gorge. Dans ce cas, les patients commencent à se plaindre d'une sensation de brûlure et d'un mal de gorge, causés par l'effet irritant du suc gastrique. Certains développent même une légère toux, tandis que la température, en raison d'une inflammation du tractus gastro-intestinal supérieur associée à une hernie œsophagienne, peut atteindre 37 à 37,5 °C, ce qui suggère un rhume.
Dysphagie et boule dans la gorge. L'effet irritant de l'acide gastrique et la douleur causée par la compression de la hernie peuvent entraîner des difficultés à manger. En cas de hernie œsophagienne, les patients ressentent une boule dans la gorge, ou plutôt la sensation d'un obstacle sur le chemin de la nourriture. Il s'agit en fait d'une réaction nerveuse provoquant un spasme de l'œsophage. Cette sensation de boule le long du tube œsophagien provoque une douleur entre les omoplates et dans la région du cœur, irradiant vers l'épaule, comme dans l'angine de poitrine.
Près de la moitié des patients atteints d'une hernie axiale importante souffrent de dysphagie, c'est-à-dire de difficultés à avaler. Il est important de noter qu'il est plus facile pour les patients d'avaler des aliments solides que des aliments liquides ou semi-liquides. La dysphagie peut survenir suite à des expériences nerveuses, à la consommation d'aliments trop froids ou trop chauds, ou à un repas précipité. Une augmentation ou un étranglement de la hernie œsophagienne entraîne des spasmes non ponctuels, mais permanents, qui provoquent une sensation désagréable de boule dans la gorge, même en dehors des repas ou lors de la consommation d'aliments solides nécessitant un apport de liquide.
Dyspepsie. L'un des symptômes les plus fréquents de la hernie œsophagienne est le brûlement d'estomac. La fréquence de ce symptôme dans la hernie axiale, considérée comme la plus fréquente et caractérisée par une protrusion de l'œsophage et de la partie cardiaque de l'estomac, est encore plus élevée que celle de la douleur. L'apparition de ce symptôme est le plus souvent associée à la prise alimentaire, bien qu'avec une activité physique et un changement brusque de position, il puisse se reproduire à jeun.
La nuit, les brûlures d'estomac associées à une hernie œsophagienne sont encore plus fréquentes que le jour ou le matin. Cela est dû à une augmentation du tonus du nerf vague, qui relie le cerveau à la cavité abdominale, et à un relâchement général du corps, en particulier du sphincter situé à la frontière entre l'estomac et l'œsophage, appelé sphincter œsophagien inférieur.
L'intensité du symptôme peut varier. Dans la plupart des cas, il s'agit d'une forme légère, qui peut être traitée efficacement par des antiacides. Mais parfois, les brûlures d'estomac peuvent être si intenses qu'elles privent la personne de sommeil et de repos. Une forte et douloureuse sensation de brûlure dans la poitrine perturbe le travail et nuit au bien-être, à l'humeur et à l'appétit.
La gravité des brûlures d'estomac n'est pas tant déterminée par la taille de la hernie que par les caractéristiques du suc gastrique (acidité élevée, normale ou faible de l'estomac), l'entrée de la bile de la région duodénale dans l'œsophage, la force d'étirement de l'œsophage lors du reflux (la quantité de nourriture rejetée, associée au travail du sphincter œsophagien inférieur).
En cas de brûlures d'estomac, une personne peut ressentir un goût acide ou amer dans la bouche, caractéristique du contenu de l'estomac et du duodénum. Des nausées et des ballonnements peuvent également survenir. Ce dernier symptôme n'est pas directement lié aux brûlures d'estomac, bien qu'il soit souvent associé à celles-ci. Les flatulences sont souvent signalées par les patients qui ne ressentent pas de douleur intense, mais seulement une gêne légère et une sensation de constriction épigastrique.
Un autre problème lié à une hernie œsophagienne est l'éructation, qui peut prendre la forme d'une éructation d'air ou d'une régurgitation alimentaire, voire de vomissements. La sensation de ballonnement n'apparaît pas par hasard. Elle est associée à une augmentation de la pression intra-abdominale due à la compression de l'estomac au niveau de l'ouverture du diaphragme. Des contractions spasmodiques de l'œsophage peuvent parfois survenir et entraîner des éructations, c'est-à-dire une libération involontaire d'air, et parfois de nourriture. Les éructations peuvent survenir pendant et après les repas, accompagnées d'un bruit spécifique, ce qui constitue une autre cause de malaise psychologique chez les patients, d'autant plus que l'utilisation d'antispasmodiques dans ce cas ne donne pas l'effet escompté.
Il faut dire que les éructations elles-mêmes, malgré leur caractère inesthétique, sont bénéfiques pour les patients, soulageant leur état. Après les éructations, la douleur et les brûlures d'estomac diminuent généralement. Il n'est donc pas surprenant que les patients provoquent souvent des éructations spontanément, en avalant une grande quantité d'air et en essayant de l'expulser de force de l'œsophage.
Les éructations alimentaires sont le plus souvent observées immédiatement après un repas ou en position horizontale, et parfois en se penchant brusquement. La quantité de nourriture régurgitée peut varier selon la fonction du sphincter œsophagien. En cas de tonus considérablement réduit, elles peuvent même entraîner un seul vomissement. Dans ce cas, les éructations ne sont pas accompagnées de symptômes tels que les nausées, quelle que soit leur intensité.
Un faible pourcentage de patients se plaint également de hoquet, qui les tourmente pendant plusieurs semaines, voire plusieurs mois. Généralement, ce symptôme est associé à la prise alimentaire et est provoqué par des contractions spasmodiques du diaphragme, irritées par le sac herniaire. Le traitement n'a aucun effet sur la gravité et la fréquence du hoquet.
Tableau clinique de la hernie œsophagienne en fonction du degré et de la nature de la pathologie
La hernie de l'orifice œsophagien du diaphragme est un concept généralisé, car cette pathologie peut évoluer et se développer à différents stades, selon l'évolution du tableau clinique. On distingue donc généralement une hernie œsophagienne flottante et une hernie œsophagienne fixe. Cette dernière est considérée comme une pathologie plus rare, mais aussi plus dangereuse, caractérisée par des complications fréquentes telles que l'étranglement de la hernie, des perforations du tube œsophagien et des saignements gastro-intestinaux, des problèmes cardiaques et un risque accru d'oncologie œsophagienne.
Une hernie œsophagienne flottante (également appelée hernie axiale ou glissante) est une protrusion de la partie distale de l'œsophage et d'une partie de l'estomac dans la cavité thoracique. Parfois, la quasi-totalité de l'estomac peut tomber dans l'ouverture, ce qui indique une hernie volumineuse qui comprime les organes thoraciques (poumons, cœur), entraînant une perturbation de leur fonctionnement et des symptômes associés tels que toux et douleurs cardiaques.
L'étirement de l'ouverture diaphragmatique, par laquelle pénètre l'œsophage, est contrôlé par le ligament œsophago-diaphragmatique. Avec une diminution de son tonus et des processus dégénératifs, se manifestant par un amincissement du tissu conjonctif dense, l'ouverture du diaphragme peut s'élargir. En cas d'augmentation de la pression intra-abdominale, de grossesse, d'obésité, de modifications liées à l'âge ou de malformations congénitales de l'ouverture diaphragmatique, la partie cardiaque de l'estomac peut se déplacer vers le haut par rapport à l'ouverture du diaphragme, formant ainsi une hernie.
Une hernie flottante de l'œsophage survient lorsque, suite à un changement de position et à un effort physique, l'estomac et l'œsophage se déplacent dans l'ouverture du diaphragme. Ainsi, ils font parfois saillie dans la région thoracique, puis reviennent à leur place dans la cavité abdominale. Avec une petite hernie et un fonctionnement normal du sphincter, la variante glissante de la pathologie est asymptomatique. En revanche, en cas de trouble du tonus du sphincter œsophagien inférieur, on observe un reflux du contenu gastrique dans l'œsophage (reflux gastro-œsophagien), accompagné d'éructations, de brûlures d'estomac, de douleurs et d'une sensation de brûlure derrière le sternum. Un lien évident est observé entre les symptômes désagréables apparaissant lors d'une prise alimentaire (particulièrement abondante) et un changement de position, dont dépend le déplacement de l'œsophage et du cardia de l'estomac. On n'observe pas de hernie œsophagienne de cette nature.
En cas de hernie fixe, souvent appelée para-œsophagienne, les parties moyenne et inférieure de l'estomac, voire le duodénum, peuvent faire saillie dans la cavité thoracique, tandis que l'œsophage reste immobile. Autrement dit, la hernie se forme non pas le long de l'œsophage, mais à côté de celui-ci, et sa taille et sa position sont stables. Cependant, lorsque la position du corps change, la hernie peut être comprimée (incarcérée), ce qui entraîne un étirement excessif des parois de la partie prolabée de l'estomac et leur rupture. Dans ce cas, du liquide s'accumule dans la cavité pleurale, provoquant des douleurs aiguës intenses et des signes d'empoisonnement du sang.
Les symptômes les plus caractéristiques de ce type de pathologie sont une douleur pressante au creux de l'estomac et une sensation de lourdeur après un repas copieux, obligeant les patients à limiter leur alimentation, des éructations, des régurgitations et des vomissements. L'interruption du transit intestinal provoque le développement d'un ulcère gastroduodénal, compliqué par une perforation du tissu gastrique et des hémorragies actives. En cas de hernie par glissement, des hémorragies se produisent dans l'œsophage, mais elles sont mineures et invisibles.
En cas de hernie fixe, on n'observe pas de reflux; les brûlures d'estomac sont rares. Cependant, en cas de hernie combinée, l'apparition de tels symptômes n'est pas exclue.
Les symptômes d'une hernie hiatale peuvent varier selon le stade de la maladie, car cette pathologie est considérée comme évolutive, surtout si elle est causée par des changements liés à l'âge qui affectent le tonus des ligaments de l'ouverture diaphragmatique et du sphincter œsophagien inférieur. Chacun des trois stades de la maladie présente ses propres symptômes, mais il est difficile d'établir un diagnostic précis sur la base de ces seuls symptômes sans examen instrumental.
La hernie œsophagienne du premier degré correspond à la phase initiale de la maladie: la partie inférieure du tube œsophagien pénètre dans l'ouverture et l'estomac reste de l'autre côté de la plaque diaphragmatique, étroitement adjacente à celle-ci et formant une sorte de dôme. À ce stade, les patients se plaignent rarement de symptômes de malaise. Une légère gêne et une légère douleur épigastrique peuvent être mentionnées.
Le stade initial du développement d'une hernie est détecté accidentellement lors du diagnostic instrumental d'autres maladies. Il est impossible de le détecter par palpation. Cependant, le traitement de cette pathologie se résume généralement à un régime alimentaire spécifique et à une surveillance du fonctionnement des organes digestifs.
Une hernie œsophagienne de grade 2 se caractérise par une pénétration dans la région thoracique, non seulement de l'œsophage distal, mais aussi du sphincter œsophagien inférieur et d'une petite partie de l'estomac. Les symptômes de la pathologie commencent à se manifester plus clairement. Les patients se plaignent de douleurs derrière le sternum ou dans l'épigastre, d'une gêne (sensation de compression ou de distension), d'éructations et de brûlures thoraciques. Peu après, une sensation de boule alimentaire, des difficultés à avaler et des brûlures d'estomac (en cas de hernie par glissement) apparaissent.
Le traitement du deuxième stade de la maladie, en plus du régime alimentaire, implique un traitement médicamenteux: prise d'antispasmodiques, de préparations enzymatiques, d'antiacides et de médicaments qui réduisent la production d'acide chlorhydrique.
Une hernie œsophagienne du troisième degré est une pathologie non seulement désagréable, mais aussi dangereuse, susceptible de complications diverses. Dans ce cas, une partie importante de l'estomac et parfois des anses intestinales sont déplacées vers le sternum, ce qui perturbe le processus digestif. Outre les symptômes décrits ci-dessus, les patients se plaignent de lourdeurs d'estomac après les repas, d'une boule dans la gorge, de fortes douleurs thoraciques, d'éructations fréquentes et parfois de régurgitations alimentaires. Les patients présentant une hernie combinée de l'orifice œsophagien et du diaphragme se plaignent principalement de brûlures d'estomac.
Le régime alimentaire et le traitement conservateur dans ce cas ne sont pertinents qu'après une intervention chirurgicale (chirurgie laparoscopique pour ramener les organes digestifs dans la cavité abdominale et suturer l'ouverture diaphragmatique, chirurgie antireflux - fundoplication).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Hernie œsophagienne chez les enfants et les femmes enceintes
Beaucoup considèrent la hernie de l'ouverture œsophagienne du diaphragme comme une maladie liée à l'âge, car cette pathologie est diagnostiquée dans la plupart des cas chez les personnes de plus de 50 ans. Certes, une diminution du tonus de l'ouverture œsophagienne peut être favorisée par un trouble métabolique des muscles et des tissus conjonctifs, causé par des maladies accumulées au fil des ans, et par l'évolution chronique de pathologies ulcéreuses et inflammatoires du tractus gastro-intestinal. Cependant, selon les statistiques, un certain pourcentage de morbidité est dû à des anomalies congénitales ou à des affections temporaires entraînant une augmentation de la pression intra-abdominale, déjà supérieure à celle de la poitrine.
Une hernie œsophagienne chez l'enfant, comme chez l'adulte, est une pathologie caractérisée par le déplacement d'une partie du tube digestif de la cavité abdominale vers le thorax. Cependant, contrairement à l'adulte, il s'agit d'une pathologie congénitale et non d'une maladie acquise. Les symptômes d'une hernie œsophagienne chez l'enfant peuvent donc être observés dès les premiers jours de vie.
Cette pathologie est généralement diagnostiquée à un âge précoce et n'est pas typique des adolescents (une pathologie congénitale se manifeste beaucoup plus tôt, tandis qu'une pathologie acquise est encore trop précoce). Une hernie œsophagienne chez un nourrisson peut survenir en raison d'une longueur insuffisante du tube œsophagien ou d'une faiblesse congénitale de l'orifice diaphragmatique, dont les causes se cachent dans la période intra-utérine du développement de l'enfant.
À un âge plus avancé, une hernie de l'œsophage peut être causée par un traumatisme ayant entraîné une augmentation de la pression intra-abdominale, des pleurs fréquents et déchirants, des maladies accompagnées d'une toux douloureuse prolongée, une suralimentation et une obésité, une tendance à la constipation, une activité physique excessive (par exemple, soulever des objets lourds).
Le tableau clinique de la hernie œsophagienne chez le jeune enfant comprend des vomissements et des régurgitations persistants après les repas. En cas de pathologie congénitale, ces symptômes se manifestent dès le premier mois, et souvent même dès la première semaine de vie du bébé. Il n'est pas possible de soulager les symptômes par des médicaments, ce qui laisse suspecter une nature organique des troubles digestifs, indépendante de la nature et de la quantité des aliments.
Dans certains cas, les médecins diagnostiquent un syndrome hémorragique. Ses symptômes sont des vomissements sanglants et la présence de sang dans les selles de l'enfant. La perte de sang entraîne une cyanose des tissus et le développement d'une anémie, signes d'une pathologie chez un nourrisson qui ne peut pas encore identifier de douleur abdominale ou thoracique.
Les médecins associent les douleurs thoraciques dont se plaignent les enfants plus âgés et la cyanose des tissus au développement d'une œsophagite par reflux (irritation et lésion de la muqueuse œsophagienne dues au reflux du contenu acide de l'estomac), ainsi qu'à une strangulation partielle de la hernie.
Chez un enfant, des sensations désagréables après avoir mangé peuvent entraîner une diminution de l'appétit ou un refus de manger, ce qui ne fait qu'aggraver l'anémie. Les vomissements peuvent s'accompagner de troubles de la déglutition et du développement d'une pneumonie par aspiration, c'est-à-dire une inflammation des poumons causée par la pénétration de particules alimentaires dans les voies respiratoires. En cas de hernie importante, même la symétrie thoracique peut être perturbée par l'apparition d'une protubérance inhabituelle.
Les troubles nutritionnels et respiratoires dus à la pneumonie par aspiration entraînent un retard de développement chez l'enfant. Après avoir mangé, ces enfants peuvent ressentir un essoufflement et une accélération du pouls, ce qui indique une compression et une perturbation des systèmes cardiovasculaire et respiratoire.
La gravité des symptômes chez l'enfant peut varier, de sorte que la maladie n'est pas toujours diagnostiquée à un stade précoce. En effet, le reflux et la régurgitation durant les premiers mois de vie sont considérés comme normaux. En l'absence de vomissements et d'éructations fréquentes, les parents et les médecins peuvent ne pas accorder suffisamment d'importance à ces symptômes, d'autant plus que la hernie œsophagienne est très rarement diagnostiquée chez l'enfant. L'anxiété apparaît lorsque l'enfant lui-même constate des brûlures à la gorge et des douleurs à la poitrine. Dans le meilleur des cas, la maladie sera découverte par hasard et sa progression pourra être stoppée à temps.
La hernie œsophagienne pendant la grossesse n'est pas un phénomène rare. Cependant, dans de nombreux cas, elle survient sans symptômes prononcés et peut donc être constatée après l'accouchement. La grossesse elle-même constitue un facteur de risque de développement d'une hernie en raison d'une diminution du tonus de la plaque diaphragmatique et du sphincter œsophagien inférieur (les changements hormonaux influencent le métabolisme et les caractéristiques des tissus), d'une augmentation de la pression intra-abdominale liée au développement du fœtus et à l'augmentation de la taille de l'utérus, ainsi que d'une toxicose gravidique, qui s'accompagne de vomissements et de spasmes œsophagiens réflexes.
Il est vrai que toutes les femmes enceintes et en post-partum ne développent pas de hernie œsophagienne. Le groupe à risque comprend les femmes de plus de 30 ans ayant eu plusieurs grossesses et accouchements.
Les symptômes d'une hernie œsophagienne chez les femmes enceintes ne diffèrent pas de ceux observés chez les autres adultes. Elles peuvent également souffrir de brûlures d'estomac et d'éructations, de douleurs derrière le sternum et dans la partie supérieure de l'abdomen, de difficultés à avaler et de régurgitations alimentaires. Certaines femmes remarquent également une salivation accrue due à l'irritation des récepteurs alimentaires de la bouche par le contenu acide de l'estomac. En cas de hernie œsophagienne et de vomissements fréquents causés par une toxicose précoce, les femmes remarquent un raucité de la voix et des douleurs à la muqueuse de la langue.
La toxicose et les vomissements en début de grossesse ne sont pas nouveaux, et ce symptôme n'a généralement rien à voir avec une hernie œsophagienne. Cependant, des vomissements fréquents au cours du dernier trimestre de la grossesse peuvent être l'un des symptômes évidents d'une hernie. Une anémie après 4 mois peut également indiquer le développement d'une pathologie.
Une hernie axiale de l'œsophage, caractérisée par une évolution bénigne et peu sujette à l'étranglement, est traitée pendant la grossesse par des méthodes conservatrices et ne constitue pas un obstacle à un accouchement autonome. En revanche, une hernie fixe représente un danger pour la vie de la mère et du fœtus, nécessite une surveillance particulière de l'évolution de la maladie et implique une césarienne. En effet, lors de l'accouchement, en cas de forte pression à l'intérieur du péritoine, un étranglement peut survenir, accompagné de douleurs aiguës pouvant aller jusqu'à la perte de connaissance.
Diagnostic de la hernie hiatale
Comme nous l'avons déjà compris, les symptômes d'une hernie œsophagienne ne sont pas particulièrement spécifiques. Les personnes atteintes de maladies telles que la gastrite, la pancréatite, les ulcères d'estomac et autres peuvent affirmer que tous ces symptômes leur sont familiers. De plus, de nombreux patients atteints d'une hernie, sans avoir consulté un gastro-entérologue, qui prescrira d'abord des examens diagnostiques puis établira un diagnostic définitif sur la base de ces résultats, traitent eux-mêmes une pathologie inexistante, après avoir diagnostiqué eux-mêmes la même gastrite ou le même ulcère d'estomac, et parfois même des maladies cardiaques et pulmonaires.
Diagnostiquer une hernie hiatale sur la seule base de manifestations externes est une tâche ingrate, car les symptômes de cette pathologie sont typiques de la plupart des maladies du tube digestif. Interroger le patient et prescrire des analyses sanguines et urinaires standard ne peut qu'orienter le médecin dans la bonne direction.
Le médecin prête attention à l’un des symptômes énumérés ci-dessous, mais s’ils sont présents en combinaison, cela indique clairement une pathologie existante du système digestif:
- Douleur sourde, lancinante ou aiguë dans la partie supérieure de l'abdomen et la poitrine, dont l'intensité varie en fonction des changements de position du corps et de l'apport alimentaire.
- L'apparition de brûlures d'estomac douloureuses, présentes depuis longtemps, une sensation de brûlure derrière le sternum.
- Rots réguliers et répétés d'air et de nourriture, rots après un repas copieux ou se pencher en avant.
- Épisodes fréquents de hoquet durant plusieurs minutes.
- L'apparition de douleurs et de brûlures dans la gorge et la langue, des changements dans le timbre de la voix, de la toux, non associés aux rhumes et aux pathologies cardiaques.
Chacun des symptômes mentionnés peut indiquer une mauvaise santé, mais il est impossible de déterminer précisément de quelle maladie il s'agit, et même si l'ensemble des symptômes est présent, il est impossible d'affirmer avec certitude qu'il s'agit d'une hernie œsophagienne. La cause de l'altération de l'état du patient étant cachée à l'intérieur du corps, les médecins privilégient le diagnostic instrumental, qui leur permet d'examiner les structures internes invisibles à l'œil nu.
La gastroscopie est considérée comme un examen diagnostique standard pour la hernie œsophagienne et de nombreuses autres pathologies gastro-intestinales. La fibrogastroduodénoscopie (FGDS) est une étude de l'intérieur de l'œsophage, de l'estomac et d'une partie du duodénum, par l'insertion d'un tube flexible muni d'une mini-caméra par la bouche du patient. En d'autres termes, il s'agit d'un examen endoscopique peu traumatique qui permet d'observer l'état des surfaces internes des organes digestifs sans pratiquer d'incisions et d'identifier les processus inflammatoires et érosifs-ulcéreux.
Le FGDS permet d'évaluer visuellement l'état de la muqueuse, les modifications de la forme de l'estomac et de l'œsophage, leur taille et leur fonction contractile. Quels signes permettent de suspecter une hernie œsophagienne lors du FGDS?
- Longueur insuffisante de l'œsophage, qui chez l'adulte varie de 23 à 30 cm, diminution de la taille de sa section abdominale et de la distance des incisives inférieures au cardia de l'estomac.
- Présence de foyers de sténose de l'œsophage et de l'estomac et de la cavité herniaire.
- Mauvais fonctionnement du sphincter œsophagien inférieur, qui ne se ferme pas complètement ou se contracte de manière inactive.
- Reflux du contenu de l'estomac dans la lumière de l'œsophage et irrégularité associée de la surface de la muqueuse de la partie inférieure de l'œsophage.
- Modifications de la taille et de la gravité de l'angle entre l'œsophage et la paroi de l'estomac (l'angle de His augmente et s'aplanit).
- Expression légère des plis de l'estomac au point de jonction avec l'œsophage.
- Augmentation de l'acidité du suc gastrique, que les médecins peuvent également mesurer lors des FGDS.
- L'apparition dans la paroi épithéliale de l'œsophage d'un épithélium cylindrique inhabituel, présent dans la muqueuse intestinale (l'œsophage de Barrett ou métaplasie de Barrett est une affection précancéreuse causée par un reflux gastro-œsophagien, qui survient de manière chronique avec une hernie œsophagienne).
Tous les éléments ci-dessus peuvent indiquer indirectement une hernie de l'ouverture diaphragmatique de l'œsophage, mais justifient un examen plus approfondi. Les modifications de la position des organes digestifs par rapport à la plaque diaphragmatique peuvent être observées et évaluées par radiographie.
Les radiographies sont obligatoires pour les patients suspectés d'une hernie œsophagienne, car cette étude permet un diagnostic de haute précision de cette pathologie et une différenciation avec une sténose, un ulcère gastrique, un œsophage court, un reflux gastro-œsophagien, etc.
Les médecins préfèrent généralement la radiographie conventionnelle, mais comme les tissus mous qui composent les organes digestifs sont moins visibles sur une radiographie que les tissus durs, l'examen est réalisé avec un agent de contraste (le sulfate de baryum est généralement utilisé comme agent de contraste).
Une hernie axiale est détectée avec une grande précision lors de la fluoroscopie, car l'image montre clairement le déplacement vers le haut de l'œsophage et de l'estomac, la partie inférieure de l'œsophage, le cardia de l'estomac et parfois l'estomac entier se trouvant au-dessus du diaphragme. Même sur une radiographie thoracique générale, une tache claire dans l'ombre du cœur est visible dans la zone du médiastin postérieur. Après l'introduction du produit de contraste, la fluoroscopie en décubitus dorsal avec augmentation de la pression intra-abdominale en cas de hernie œsophagienne montrera un reflux du composé baryté dans l'œsophage depuis la cavité gastrique, un épaississement de la voûte gastrique, une modification de l'angle de His et un déplacement de l'œsophage de plus de trois centimètres à l'inspiration.
Dans le cas d'une hernie œsophagienne fixe, moins fréquente, la radiographie conventionnelle est peu informative. Dans ce cas, une tomodensitométrie (par ordinateur ou par résonance magnétique) peut être prescrite pour préciser le diagnostic. La TDM d'une hernie œsophagienne permet de reconstruire une image tridimensionnelle du tube digestif à partir des mêmes radiographies et du même produit de contraste. Elle est donc prescrite lorsque le diagnostic est controversé ou que des questions ne peuvent être résolues par la radiographie conventionnelle.
Le plus souvent, une hernie est diagnostiquée par hasard lors d'un scanner thoracique ou abdominal. Ce scanner révèle des protrusions du tube digestif dans le thorax, une ouverture diaphragmatique élargie, la présence d'un épiploon au niveau du sac herniaire avec hernie fixée, et un « estomac inversé » faisant saillie dans le thorax (visible sur une image tridimensionnelle).
L'IRM d'une hernie œsophagienne n'est pas non plus un examen diagnostique courant. Il est parfois inutile de réaliser un diagnostic coûteux si le problème est détecté lors d'examens peu coûteux comme une radiographie de l'œsophage. Cependant, il faut savoir que l'imagerie par résonance magnétique visualise mieux les tissus mous que les radiographies et la tomodensitométrie, et que l'examen lui-même est considéré comme plus sûr.
L'échographie de l'œsophage et de l'estomac en cas de hernie de l'orifice œsophagien du diaphragme n'est pas un examen suffisant, bien qu'elle permette de suspecter cette maladie chez le patient. Le diagnostic définitif ne peut être posé qu'après une radiographie, un scanner ou une IRM de l'estomac et de l'œsophage.
En cas de hernie œsophagienne fixe, une étude telle que la pH-métrie est également nécessaire. Elle permet d'évaluer la fréquence et les caractéristiques du reflux du contenu gastrique dans l'œsophage, de déterminer l'acidité du suc gastrique et les causes de son augmentation. L'examen est réalisé en journée à l'aide d'une sonde insérée par le nez et d'un enregistreur portable fixé à la taille par une ceinture. Pendant l'examen, le patient peut se déplacer librement, consommer des aliments n'affectant pas l'acidité de l'estomac, se reposer, etc.
Une telle étude permet d'évaluer le fonctionnement de l'estomac et du sphincter œsophagien inférieur, et pas seulement d'enregistrer les dimensions et la localisation statiques, comme sur une radiographie. Si une acidité accrue du suc gastrique, causée par une gastrite ou un ulcère de l'estomac, est détectée, ces pathologies concomitantes sont également traitées.
Les symptômes d'une hernie hiatale incluant des difficultés à avaler, un examen appelé œsophagomanométrie peut être prescrit aux patients. Il permet d'évaluer la force de contraction des muscles œsophagiens lors de la déglutition. Cet examen est révélateur de troubles du tractus gastro-intestinal supérieur, car il permet d'évaluer la contractilité et l'état des tissus de différentes sections de l'œsophage et de l'estomac. La manométrie permet de diagnostiquer une défaillance du sphincter œsophagien inférieur, responsable du reflux alimentaire.
Traitement de la hernie œsophagienne
Si l'on prête attention à la pathologie dès l'apparition des premiers symptômes et que l'on effectue les examens nécessaires, le traitement est beaucoup plus simple et donne de bons résultats, même sans intervention chirurgicale. L'alimentation joue un rôle essentiel: elle contribue à maintenir une acidité gastrique normale, à réduire l'irritation des parois de l'œsophage lors du reflux et à réguler la quantité de nourriture consommée, ce qui permet de réduire la fréquence des éructations.
Étant donné que la plupart des symptômes désagréables (douleurs thoraciques et épigastriques, brûlures d'estomac, sensation de brûlure le long de l'œsophage et dans la gorge, fièvre jusqu'à des valeurs subfébriles) sont associés à l'œsophagite par reflux (rejet du contenu gastrique dans l'œsophage et processus inflammatoires et destructeurs associés), le traitement de la hernie œsophagienne est généralement similaire à celui de cette pathologie. L'objectif de ce traitement est de réduire l'effet irritant du contenu gastrique sur l'œsophage en neutralisant ses composants agressifs, en facilitant le passage du bol alimentaire le long de l'œsophage et en augmentant le tonus de l'estomac et du sphincter inférieur de l'œsophage.
Le traitement est réalisé de manière globale à travers:
- médicaments qui augmentent la motilité gastro-intestinale (prokinétiques) et aident à combattre les symptômes tels que le reflux, le hoquet, la régurgitation des aliments, les vomissements,
- médicaments qui réduisent l'acidité gastrique (antiacides),
- médicaments qui réduisent la production d'acide chlorhydrique (inhibiteurs de la pompe à protons),
- bloqueurs des récepteurs de l'histamine utilisés en gastroentérologie (ils agissent de manière similaire aux médicaments précédents et sont prescrits lorsqu'il est impossible de les prendre).
Parfois, pour prévenir la congestion et soulager la lourdeur de l'estomac, il est recommandé de prendre des préparations enzymatiques: Mezim, Festal, Creon, Pancreatin et même Holenzym, qui stimulent la production de bile et son transport vers le duodénum, et accélèrent ainsi le processus de digestion.
Si d'autres préparations enzymatiques sont souvent prescrites pour diverses pathologies de l'estomac afin de faciliter son action, car elles n'aggravent pas la muqueuse, « Cholenzym » est principalement utilisé pour les pathologies du foie, de la vésicule biliaire et du pancréas et provoque la libération de bile, ce qui présente un intérêt douteux en cas de hernie œsophagienne. Surtout en cas de reflux, où des aliments à moitié digérés peuvent être rejetés dans l'œsophage depuis l'estomac et les premières parties de l'intestin, où ils seront généreusement parfumés par la bile.
Il est préférable de choisir des préparations enzymatiques classiques pour l'estomac, plus sûres en cas de pathologies gastriques et œsophagiennes. En cas de constipation, fréquente chez diverses pathologies gastro-intestinales, il est conseillé de surveiller son alimentation et, si nécessaire, de prendre des laxatifs. En effet, forcer en cas de hernie de l'ouverture œsophagienne du diaphragme contribue à une augmentation de la pression intra-abdominale, ce qui est à éviter.
Les lecteurs ont probablement remarqué que les analgésiques ne sont pas indiqués parmi les médicaments prescrits pour le reflux gastro-œsophagien et la hernie œsophagienne. Pourtant, les douleurs thoraciques et épigastriques constituent l'un des principaux symptômes de cette pathologie. Leur similitude avec les douleurs cardiaques explique pourquoi les patients tentent de les soulager avec de la nitroglycérine. Cette méthode est efficace, mais son effet secondaire est de renforcer la croyance du patient en la maladie cardiovasculaire existante et de le distraire de la véritable cause de la détérioration de son état de santé.
Comment soulager la douleur d'une hernie hiatale? La douleur due au reflux et à la hernie hiatale est associée à la stagnation des aliments dans le tube digestif et à leur reflux dans l'œsophage. L'effet irritant des enzymes digestives provoque une irritation et une inflammation des parois des organes, accompagnées de douleurs. Il s'avère que la douleur peut être soulagée par des médicaments qui réduisent l'acidité du suc gastrique et forment un film protecteur sur les parois de l'estomac et de l'œsophage. Il s'agit de médicaments en suspension (Almagel, Phosphalugel, Maalox), qui agissent dès le passage dans l'œsophage, tandis que les comprimés nécessitent une dissolution dans l'estomac. Les médicaments prescrits pour lutter contre l'acidité gastrique sont également analgésiques.
De nombreux remèdes populaires aident également à combattre les symptômes désagréables de la hernie œsophagienne. Ainsi, le miel de fleurs naturel, utilisé dans le traitement de nombreuses maladies, notamment gastro-intestinales, est très bénéfique pour la hernie œsophagienne.
Le miel ne guérit pas l'œsophagite par reflux gastro-œsophagien. En cas d'exacerbation de la maladie, il ne peut qu'aggraver l'irritation de l'œsophage s'il est consommé pur. Cependant, en cas d'inflammation chronique de l'œsophage, associée à une hernie, ce remède naturel possède un effet antibactérien et anti-inflammatoire. Il est toutefois préférable de l'utiliser dans des recettes multi-ingrédients ou dilué dans de l'eau (jusqu'à 50 ml par jour), en privilégiant le miel de tilleul, facile à digérer.
Par exemple, pour lutter contre les brûlures d'estomac, vous pouvez préparer un remède simple et savoureux à base de miel et de noix, à parts égales, préalablement pelées et concassées. Ce mélange doit être consommé après les repas, à raison d'une cuillère à soupe.
Pour traiter les brûlures d’estomac, le miel peut être mélangé à d’autres ingrédients:
- jus d'aloès (proportions 1:1, prendre 1 cuillère à café avant et après les repas),
- lait chaud (1 cuillère à soupe de miel pour 1 verre de lait, à boire une heure avant le repas principal, et également lors des crises douloureuses),
- jus de pomme de terre (1 cuillère à café de miel pour ½ tasse de jus, prendre une heure avant les repas).
Dans une seule recette, vous pouvez combiner les propriétés détoxifiantes et toniques du vinaigre de cidre et les effets antibactériens, réparateurs et anti-inflammatoires du miel. Mélangez 1 cuillère à soupe de vinaigre de cidre naturel avec la même quantité de miel et diluez dans un verre d'eau. Prenez ce remède original régulièrement avant les repas, ce qui aide à prévenir les brûlures d'estomac, les douleurs et autres symptômes de la hernie œsophagienne.
Pour lutter contre les éructations, une préparation à base de miel, de canneberges et de jus d'aloès, consommée en quantités égales, convient. Les baies et les feuilles d'aloès pelées doivent être hachées ou hachées au mixeur, mélangées à du miel et versées dans de l'eau bouillante. Le remède est infusé pendant au moins 6 heures, puis bu progressivement tout au long de la journée.
Le lin est également considéré comme utile pour les hernies œsophagiennes. Une décoction de lin (1 cuillère à soupe pour 0,5 l d'eau, faire bouillir 3 à 5 minutes et laisser infuser au moins 2 heures) formera un film protecteur sur les parois de l'estomac et de l'œsophage, réduisant ainsi le risque d'irritation des muqueuses par les enzymes digestives. Ce même remède est considéré comme un antiacide efficace, car il peut réduire l'acidité du suc gastrique.
Une autre recette à base de graines de lin pour soigner une hernie œsophagienne. Pour 1 cuillère à soupe de graines de lin, prendre 3 cuillères à soupe d'eau froide et laisser infuser toute la nuit. Le matin, porter à ébullition, sans faire bouillir. Utiliser le mélange en entier, en mâchant soigneusement les graines.
Le thé pour la hernie œsophagienne est un remède douteux. Mais tout dépend du type de thé. S'il s'agit d'un thé noir fort et chaud, il est préférable de refuser une telle boisson tonique, car il ne fera que stimuler la production d'enzymes digestives et augmenter l'acidité de l'estomac, surtout chez les personnes déjà atteintes de ce trouble. Cependant, les nutritionnistes incluent même le thé vert chaud dans le menu pour la hernie œsophagienne.
Mais les tisanes sont particulièrement utiles pour cette pathologie. La première boisson bénéfique pour les maladies gastro-intestinales est la tisane de camomille anti-inflammatoire (1 cuillère à soupe par verre d'eau bouillante). Vous pouvez la boire avant et après les repas sans restriction particulière.
Un effet similaire est obtenu avec une tisane de fleurs de calendula, préparée selon le même principe, mais à boire au maximum quatre fois par jour, une heure après les repas. Vous pouvez combiner deux plantes dans une même boisson: le calendula et la camomille.
La tisane de tilleul, que beaucoup de gens boivent en cas de rhume ou de maux de tête, est également efficace contre les hernies œsophagiennes. Elle peut être consommée sans restriction, c'est une boisson saine qui n'augmente pas l'acidité gastrique. La tisane de tilleul au miel est particulièrement savoureuse et saine (1 cuillère à café par verre).
Les patients souffrant d'une hernie œsophagienne peuvent préparer du thé vitaminé à partir de feuilles et de pousses de mûre (50 g de matière végétale broyée pour 1 tasse d'eau bouillante), qui peut également être bu sans restrictions.
Les tisanes à base de menthe, de mélisse, d'achillée millefeuille, de millepertuis et de racine de réglisse aident à lutter contre les brûlures d'estomac et le hoquet. La tisane à base de feuilles et de fruits de framboisier est une boisson vitaminée et savoureuse. Il est très utile de préparer des boissons à partir des plantes mentionnées ci-dessus, en y ajoutant un peu de miel avant de les boire.
Vivre avec une hernie hiatale
Une hernie œsophagienne peut être source d'inconfort pour les patients, mais ce diagnostic ne s'arrête pas là. Un régime alimentaire et un traitement médicamenteux contribuent à réduire la gravité des symptômes. Des exercices respiratoires et des exercices physiques spécifiques pour muscler l'abdomen et la poitrine aident à rétablir la position normale de l'estomac en cas de hernie par glissement, à éliminer les symptômes dyspeptiques et à réduire le risque de reflux. Si ces mesures restent inefficaces et que les symptômes de la hernie œsophagienne persistent, le patient est préparé à une intervention chirurgicale.
Toute maladie laisse des traces dans notre vie. Une hernie œsophagienne impose donc certaines restrictions. Cela concerne non seulement l'alimentation, mais aussi l'activité physique et le repos nocturne.
Une hernie de l'orifice œsophagien du diaphragme est une pathologie caractérisée par une localisation anormale de l'œsophage et de l'estomac. Il n'est donc pas surprenant que les symptômes s'intensifient avec un changement de position. Ainsi, lorsque le patient se met en position horizontale, la douleur s'intensifie. Mais cela signifie-t-il qu'il faut dormir en position assise? Et sinon, de quel côté peut-on dormir avec une hernie œsophagienne?
Il n'est pas nécessaire de dormir debout ou assis avec cette maladie, car un repos adéquat est nécessaire pour maintenir la force et l'énergie du corps. Cependant, les médecins recommandent de choisir une position allongée sur le côté droit, ce qui réduit la charge sur le tube digestif grâce à sa position anatomique et le risque de pincement. De plus, cette position ne provoque généralement pas de reflux, ce qui signifie qu'elle est indolore.
Quelle que soit la position dans laquelle on s'endort, il est conseillé de ne pas se coucher moins de deux heures après avoir mangé. Ceci s'applique aux personnes en bonne santé, et est particulièrement important pour les patients souffrant d'une hernie hiatale.
Mauvaise nouvelle également pour les amateurs de boissons alcoolisées. Hernie œsophagienne et alcool sont incompatibles. En effet, les boissons alcoolisées, comme le café ou le thé noir, stimulent la sécrétion de suc gastrique, et une production accrue d'acide chlorhydrique provoque des brûlures d'estomac. En cas de reflux, cela peut provoquer une grave irritation des parois de l'œsophage, voire leur perforation. L'alcool lui-même est irritant; ce n'est pas pour rien qu'après en avoir ingéré, on ressent une sensation de brûlure dans tout l'œsophage.
Une autre raison pour laquelle vous devrez renoncer à la consommation régulière d'alcool est le risque accru de développer des pathologies inflammatoires du foie et du pancréas, qui deviennent des facteurs de risque d'augmentation de la pression intra-abdominale, poussant les organes digestifs à travers l'ouverture du diaphragme dans la cavité thoracique.
Les lecteurs se posent également de nombreuses questions sur le thème « hernie œsophagienne et armée ». La plupart des conscrits considèrent la présence d'une hernie de l'orifice œsophagien du diaphragme comme un motif suffisant d'exemption du service militaire, et lorsque ce n'est pas le cas, ils sont très surpris. En réalité, seuls les hommes présentant le troisième degré le plus grave de la maladie sont soumis à une exemption obligatoire du service militaire (une carte d'identité militaire leur est délivrée en fonction de leur état de santé), tandis que ceux présentant le premier degré ne sont soumis à aucune restriction: ils effectuent leur service militaire de manière générale.
Cependant, une hernie œsophagienne de deuxième degré peut poser problème. Conformément à la loi, un conscrit présentant une telle pathologie doit être exempté du service militaire. Il est enrôlé dans la réserve et se voit délivrer une carte militaire pour raisons de santé (article 60 du Tableau des maladies, paragraphe « b »). Or, pour obtenir une telle conclusion, il est nécessaire de prouver la présence d'une hernie de deuxième degré, c'est-à-dire de réaliser une radiographie avec produit de contraste, considérée comme la référence absolue pour le diagnostic d'une hernie œsophagienne. En l'absence de résultats radiographiques, il ne sera pas possible d'obtenir une exemption du service militaire.
Concernant l'activité physique et le sport, la hernie œsophagienne est une pathologie qui ne nécessite pas d'inactivité physique. Au contraire, pour que le système digestif fonctionne normalement, il est nécessaire de bouger, sans quoi la stagnation gastrique et la constipation sont inévitables, deux phénomènes très dangereux en cas de hernie œsophagienne. L'effort augmente la pression intra-abdominale, ce qui ne fait que compliquer la situation et favoriser la progression de la maladie.
En cas de hernie de l'ouverture œsophagienne du diaphragme, les promenades au grand air, une activité physique modérée, des exercices de rééducation spécifiques, le yoga, le Pilates et des exercices de respiration seront utiles. Cependant, la pratique d'un sport en cas de hernie de l'œsophage n'est pas totalement accessible. Par exemple, l'entraînement des muscles du développé couché, la course à pied et la natation ne causeront pas de dommages en cas de protrusion herniaire, contrairement à l'haltérophilie et à d'autres sports sollicitant les muscles abdominaux.
Il est clair qu'en lien avec ce qui précède, la question de la possibilité de pomper la presse en cas de hernie œsophagienne disparaît d'elle-même. Une telle charge augmente la pression intra-abdominale, ce qui provoque un reflux et une protrusion accrue des organes dans la poitrine. Pour renforcer le tonus des muscles abdominaux, le complexe DFC comprend des exercices spécifiques qui n'entraînent pas de complications.
Pour la même raison, il est déconseillé aux patients de porter des bandages, des bandes élastiques serrées dans les pantalons ou des ceintures et sangles trop serrées.
Peut-on faire des squats avec une hernie œsophagienne? C'est une question controversée. En général, selon les gastro-entérologues, les squats, le vélo et l'entraînement sur vélo stationnaire ne sont pas interdits s'ils sont pratiqués dans des limites raisonnables. En revanche, les squats avec charge (en mains) sont une toute autre affaire. Ces exercices, comme la musculation, augmentent la pression abdominale, ce qui est à proscrire en cas de hernie. Aucun exercice ne doit provoquer d'augmentation de la pression intra-abdominale; c'est une exigence importante pour tous les sportifs et adeptes d'un mode de vie sain.
Si une personne souhaite continuer à faire du sport après avoir reçu un diagnostic, elle doit d’abord consulter un médecin qui l’aidera à élaborer un programme d’entraînement sécuritaire et à déterminer les types de sports autorisés pour cette pathologie.
Autre question importante: une hernie œsophagienne peut-elle entraîner une invalidité? D’une part, si la hernie n’est pas traitée, elle peut progresser avec le temps et entraîner de graves perturbations de l’alimentation. L’irritation et l’inflammation prolongées de l’œsophage entraînent l’apparition de sténoses œsophagiennes, qui entravent le passage du bol alimentaire. D’autre part, tant que cela n’affecte pas la capacité de la personne à travailler, aucune invalidité ne lui sera accordée.
L'invalidité n'est possible qu'en cas de sténose œsophagienne, qui limite les fonctions vitales et la capacité de travail. Par exemple, la nécessité de fractionner les repas en cas de hernie œsophagienne compliquée par une sténose de l'organe peut justifier l'attribution d'une invalidité de groupe 3, considérée comme une activité professionnelle. Les personnes ayant reçu un diagnostic de sténose œsophagienne de grade 2 ou ayant subi une chirurgie de reconstruction organique (pour la période d'adaptation) peuvent bénéficier d'une invalidité de groupe 2.
Pour le premier groupe de handicap, il est nécessaire de limiter non seulement les activités quotidiennes, mais aussi les soins personnels, ce qui est extrêmement rare en cas de hernie œsophagienne. La cause peut être un fort rétrécissement de l'œsophage et un épuisement extrême dû à un trouble nutritionnel, ainsi qu'une intervention chirurgicale consistant à réaliser deux stomies dans le cou et l'estomac, nécessaires à la communication entre les organes et au passage des aliments.
En général, avec un traitement et un régime alimentaire appropriés, le pronostic de la hernie axiale est favorable. Les symptômes de la hernie œsophagienne s'atténuent après un traitement et la maladie n'affecte pas réellement la qualité de vie des patients. Cependant, le risque de complications de la hernie para-œsophagienne persiste même avec un traitement conservateur actif; il est donc recommandé de recourir à une intervention chirurgicale.
Complications de la hernie hiatale
Une hernie de l'orifice œsophagien du diaphragme est une pathologie évolutive, dont les symptômes s'accentuent lorsque la maladie se complique. Le déplacement des organes péritonéaux dans la cavité thoracique n'est pas en soi une cause de douleur intense; la plupart des patients ressentent donc une gêne épigastrique et une douleur sourde et lancinante derrière le sternum. En revanche, l'apparition d'une douleur vive et coupante indique une inflammation de la hernie œsophagienne et le développement de processus érosifs et ulcéreux.
L'inflammation des parois de l'œsophage est associée à l'œsophagite par reflux gastro-œsophagien. Le rejet régulier du contenu acide de l'estomac et du duodénum dans la lumière du tube œsophagien provoque une irritation des parois de l'œsophage et une inflammation des tissus. Un processus inflammatoire prolongé devient un facteur de risque de formation et d'augmentation du volume de tissu fibreux, provoquant un rétrécissement de la lumière de l'œsophage. Ceci devient un obstacle à la consommation d'aliments solides.
L'acide chlorhydrique et la pepsine présents dans le suc gastrique peuvent corroder les parois non protégées de l'œsophage, provoquant des érosions et des ulcères (ulcère gastroduodénal). L'effet irritant de ces substances entraîne à son tour un rétrécissement de l'œsophage (sténoses peptiques).
Les lésions érosives et ulcéreuses des parois de l'œsophage peuvent entraîner leur perforation, et des symptômes de hernie œsophagienne tels que des vomissements sanglants et des selles couleur chocolat apparaissent. Des saignements fréquents, dans le contexte d'une évolution chronique de la maladie, favorisent le développement d'une anémie ferriprive.
Les modifications inflammatoires et érosives chroniques de l'œsophage augmentent le risque de dégénérescence des cellules de la paroi de l'organe et peuvent provoquer un cancer de l'œsophage. L'étranglement d'une hernie est tout aussi dangereux: le patient ressent une douleur intense causée par une perturbation de l'apport de nutriments et d'oxygène à l'organe et par des lésions des fibres nerveuses.
Lors d'une strangulation, la circulation des aliments le long de l'œsophage est limitée, ce qui rend difficile le passage des aliments à travers la lumière réduite de l'organe ou les empêche d'atteindre l'estomac comprimé par le diaphragme. Cela augmente la douleur, provoque des nausées et des vomissements, et empêche la personne de manger normalement. En cas de strangulation complète de l'œsophage ou de l'estomac dans l'ouverture du diaphragme, le patient ne peut même pas boire, bien que cela soit extrêmement rare et nécessite des soins d'urgence.
Lors des examens diagnostiques, une modification de la couleur de la hernie peut être observée. Elle devient plus foncée ou grisâtre en raison de processus nécrotiques, causés par une privation tissulaire et une intoxication de l'organisme par des produits de dégradation cellulaire. Les modifications nécrotiques des tissus de l'œsophage et de l'estomac entraînent une altération de leur fonctionnalité et peuvent provoquer une affection grave, provoquée par un sepsis.
Le traitement chirurgical de la maladie donne de bons résultats, mais ne permet pas d'exclure totalement la récidive de la hernie œsophagienne, qui, selon diverses données, survient dans 12 à 30 % des cas à un stade avancé de la chirurgie. La chirurgie plastique de l'orifice diaphragmatique permet de prévenir une telle complication.
De nombreux patients, constatant l'absence de symptômes observés précédemment, peuvent penser que la maladie est passée. On trouve donc parfois sur Internet des questions sur la possibilité de guérison spontanée d'une hernie œsophagienne. Il ne faut pas y compter. La disparition et l'apparition périodiques des symptômes de la hernie sont caractéristiques de la pathologie axiale, où l'estomac et l'œsophage peuvent se déplacer dans l'ouverture du diaphragme. En fonction de cela, les symptômes peuvent apparaître et disparaître, ce qui ne signifie pas pour autant que la maladie est guérie.
Aucun médicament ne peut restaurer la taille et la tonicité initiales de l'ouverture diaphragmatique; ils préviennent seulement les complications causées par le reflux et les spasmes de l'œsophage. Sans traitement et sans respect du régime alimentaire, la hernie non seulement ne disparaîtra pas, mais continuera de progresser.

