Expert médical de l'article
Nouvelles publications
Bruchina
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Le péritoine est une fine membrane séreuse qui tapisse la cavité abdominale et recouvre de nombreux organes situés à l’intérieur.
Le péritoine adjacent aux organes internes, recouvrant partiellement ou totalement la plupart d'entre eux, est appelé péritoine viscéral. Le péritoine tapissant les parois de l'abdomen est appelé péritoine pariétal.
L'espace abdominal délimité par le péritoine – un espace étroit entre les couches péritonéales – est appelé cavité péritonéale (cavitas peritonei). À sa base, la cavité péritonéale descend dans la cavité pelvienne. Chez l'homme, la cavité péritonéale est fermée; chez la femme, elle communique avec l'environnement extérieur par les orifices abdominaux des trompes de Fallope, de la cavité utérine et du vagin. La cavité péritonéale contient une petite quantité de liquide séreux qui humidifie le péritoine et assure le libre glissement des organes en contact.
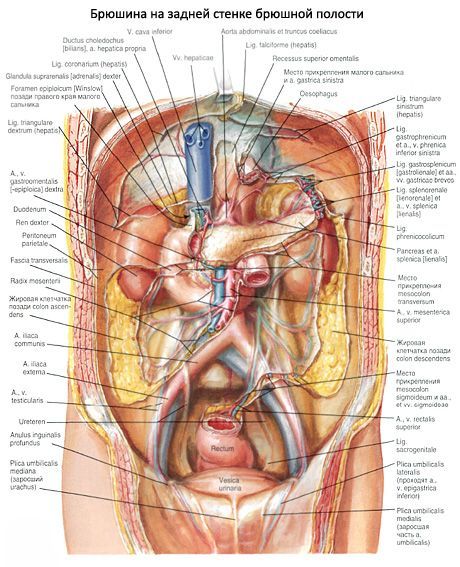
Le péritoine, passant d'un organe à l'autre, forme des ligaments (plis). Deux feuillets péritonéaux, allant de la paroi postérieure de la cavité péritonéale à l'organe, forment le mésentère de cet organe.
Entre les couches mésentériques se trouvent des vaisseaux et des nerfs. La ligne qui marque le début du mésentère sur la paroi postérieure de la cavité abdominale est appelée racine du mésentère.
Le péritoine est formé de plusieurs couches alternées de collagène et de fibres élastiques, recouvertes sur les côtés de la cavité péritonéale par des cellules plates (mésothéliales). Sa surface est de 1,7 m². Il assure des fonctions de couverture et de protection, contient des structures immunitaires (nodules lymphoïdes) et du tissu adipeux (dépôt graisseux). Il fixe les organes internes par l'intermédiaire de ligaments et de mésentères.
La relation du péritoine avec les organes internes n'est pas la même. Les reins, les glandes surrénales, les uretères, la majeure partie du duodénum, le pancréas, l'aorte abdominale et la veine cave inférieure sont situés en position rétropéritonéale (rétro- ou extrapéritonéale). Ces organes sont recouverts par le péritoine d'un côté (en avant). Les organes recouverts par le péritoine sur trois côtés sont situés en position mésopéritonéale par rapport à lui (côlon ascendant et descendant, tiers moyen du rectum). Les organes recouverts par le péritoine de tous les côtés occupent une position intrapéritonéale (intrapéritonéale). Ce groupe d'organes comprend l'estomac, le jéjunum et l'iléon, le côlon transverse et le côlon sigmoïde, la partie supérieure du rectum, la rate et le foie.
Recouvrant la paroi abdominale antérieure, le péritoine pariétal s'étend sur le diaphragme en haut, sur les parois latérales de la cavité abdominale sur les côtés et sur la paroi inférieure de la cavité pelvienne en bas. La paroi abdominale antérieure présente cinq plis. Le pli ombilical médian (plica umbilicalis mediana), non apparié, s'étend de l'apex de la vessie au nombril et contient un ouraque proéminent recouvert de péritoine. Le pli ombilical médial (plica umbilicalis medialis), apparié à sa base, contient une artère ombilicale proéminente. Le pli ombilical latéral (plica umbilicalis lateralis), apparié, est formé par l'artère épigastrique inférieure, également recouverte par le péritoine pariétal. Entre ces plis se trouvent des creux, des points faibles de la paroi abdominale antérieure (zones de formation possible de hernies inguinales). Au-dessus de la vessie, de part et d'autre du pli ombilical médian, se trouvent les fosses supravésicales droite et gauche (fossae supravesicales dextra et sinistra). Aucune hernie ne se forme à cet endroit. Entre les plis ombilicaux médial et latéral, se trouve une fosse inguinale médiale (fossa inguinalis medialis) de chaque côté. Chaque fosse correspond à l'anneau superficiel du canal inguinal. À l'extérieur du pli ombilical latéral se trouve une fosse inguinale latérale (fossa inguinalis lateralis). Dans la fosse inguinale latérale se trouve un anneau profond du canal inguinal.
Le péritoine pariétal de la paroi abdominale antérieure, au-dessus du nombril, forme un pli: le ligament falciforme du foie (lig. falciforme, s. hepatis). De la paroi abdominale et du diaphragme, ce ligament descend jusqu'à la surface diaphragmatique du foie, où ses deux feuillets se fondent dans le péritoine viscéral du foie. Le bord inférieur libre (antérieur) du ligament falciforme abrite le ligament rond du foie, une veine ombilicale proliférante. Les feuillets du ligament falciforme divergent latéralement à l'arrière et se fondent dans le ligament coronaire du foie. Le ligament coronaire (lig. coronarium) est situé frontalement et représente la transition entre le péritoine viscéral de la surface diaphragmatique du foie et le péritoine pariétal de la paroi postérieure de la cavité péritonéale. Sur les bords, le ligament coronaire se dilate et forme les ligaments triangulaires droit et gauche (ligg.triangularia dextra et sinistra). Le péritoine viscéral de la face inférieure du foie recouvre la vésicule biliaire par en dessous. De la face inférieure du foie, au niveau de ses portes, le péritoine viscéral, sous forme de deux feuillets, rejoint la petite courbure de l'estomac et la partie initiale du duodénum. Ces deux feuillets du péritoine forment le ligament hépato-gastrique (lig.hepatogastricum), situé à gauche, et le ligament hépato-duodénal (lig.hepatoduodenale), situé à droite. Dans l'épaisseur du ligament hépato-duodénal, de droite à gauche, se trouvent le canal cholédoque, la veine porte (légèrement en arrière) et l'artère hépatique propre, ainsi que les vaisseaux et ganglions lymphatiques et les nerfs. Les ligaments hépatogastrique et hépatoduodénal forment ensemble le petit épiploon (épiploon moins).
Les feuillets du péritoine viscéral des parois antérieure et postérieure de l'estomac, dans la zone de sa grande courbure, continuent (pendent) jusqu'au niveau de l'ouverture supérieure du petit bassin (ou légèrement plus haut), puis se replient et remontent vers le haut, jusqu'à la paroi postérieure de l'abdomen (au niveau du pancréas). Les quatre feuillets du péritoine viscéral formés sous la grande courbure de l'estomac forment le grand épiploon (omentum majus). Au niveau du côlon transverse, les quatre feuillets du grand épiploon fusionnent avec la bande omentale de la paroi antérieure du côlon transverse. Les feuillets postérieurs du grand épiploon reposent ensuite sur le mésentère du côlon transverse, rejoignent la paroi abdominale postérieure et pénètrent dans le péritoine pariétal de la paroi postérieure de la cavité abdominale. En approchant du bord antérieur du pancréas, un feuillet du péritoine (la lame postérieure du grand épiploon) passe sur la face antérieure du pancréas, tandis que l'autre descend et rejoint le feuillet supérieur du mésentère du côlon transverse. La partie du grand épiploon située entre la grande courbure de l'estomac et le côlon transverse est appelée ligament gastrocolique (lig.gastrocolicum). Le grand épiploon recouvre l'intestin grêle et une partie antérieure du côlon. Deux feuillets du péritoine, allant de la grande courbure de l'estomac au hile de la rate, forment le ligament gastrosplénique (lig.gastrolienale). Les feuillets, allant de la partie cardiaque de l'estomac au diaphragme, forment le ligament gastro-splénique (lig.gastrophrenicum). Le ligament phrénico-splénique (lig.phrenicolienale) est une duplication du péritoine, allant du diaphragme à l'extrémité postérieure de la rate.
La cavité péritonéale est divisée en deux étages, supérieur et inférieur, délimités par le côlon transverse et son mésentère. L'étage supérieur de la cavité péritonéale est limité en haut par le diaphragme, latéralement par les parois latérales de la cavité péritonéale (abdominale) et en bas par le côlon transverse et son mésentère. Le mésentère du côlon transverse rejoint la paroi postérieure de la cavité abdominale, au niveau des extrémités postérieures des dixièmes côtes. L'estomac, le foie et la rate se situent à l'étage supérieur de la cavité péritonéale. Au niveau de cet étage se trouvent le pancréas rétropéritonéal et les parties supérieures du duodénum (dont la partie initiale, le bulbe, est intrapéritonéale). À l'étage supérieur de la cavité péritonéale, on distingue trois réceptacles relativement limités: les bourses: hépatique, pré-estomacale et omentale.
La bourse hépatique (bursa hepatica) est située dans l'hypochondre droit et contient le lobe droit du foie. Elle présente une scissure sus-hépatique (espace sous-diaphragmatique) et une scissure sous-hépatique (espace sous-hépatique). Elle est délimitée par le diaphragme en haut, par le côlon transverse et son mésentère en bas, par le ligament falciforme du foie à gauche et par le ligament coronaire en arrière (dans les parties supérieures). La bourse hépatique communique avec la bourse pré-estomacale et le canal latéral droit.
La bourse prégastrique (bursa pregastrica) est située dans le plan frontal, en avant de l'estomac et du petit épiploon. Son bord droit est le ligament falciforme du foie, son bord gauche le ligament phrénico-colique. La paroi supérieure de la bourse prégastrique est formée par le diaphragme, la paroi inférieure par le côlon transverse et la paroi antérieure par la paroi abdominale antérieure. À droite, la bourse prégastrique communique avec la scissure sous-hépatique et la bourse omentale, et à gauche avec le canal latéral gauche.
La bourse omentale (bursa omentalis) est située derrière l'estomac, le petit épiploon et le ligament gastro-colique. Elle est délimitée en haut par le lobe caudé du foie et en bas par la lame postérieure du grand épiploon, fusionnée avec le mésentère du côlon transverse. En arrière, elle est délimitée par le péritoine pariétal recouvrant l'aorte, la veine cave inférieure, le pôle supérieur du rein gauche, la glande surrénale gauche et le pancréas. La cavité de la bourse omentale est une fente frontale percée de trois poches. Le récessus omental supérieur (recessus superior omentalis) est situé entre la partie lombaire du diaphragme en arrière et la face postérieure du lobe caudé du foie en avant. Le récessus splénique (recessus splenius lienalis) est limité en avant par le ligament gastro-splénique, en arrière par le ligament phrénico-splénique et à gauche par le hile splénique. Le récessus omental inférieur (recessus inferior omentalis) est situé entre le ligament gastro-colique en haut et en avant et la lame postérieure du grand épiploon, fusionnée avec le mésentère du côlon transverse, en arrière. La bourse omentale communique avec la bourse hépatique (scissure sous-hépatique) par le foramen omental (foramen epiploicum, s.omentale), ou foramen de Vinsloy. Cette ouverture, de 3 à 4 cm de diamètre, est limitée en avant par le ligament hépato-duodénal, contenant la veine porte, l'artère hépatique et le canal hépatique commun. La paroi postérieure de l'ouverture est formée par le péritoine pariétal recouvrant la veine cave inférieure. En haut, le foramen omental est limité par le lobe caudé du foie, en bas par la partie supérieure du duodénum.
L'étage inférieur de la cavité péritonéale est situé sous le côlon transverse et son mésentère. En dessous, il est limité par le péritoine pariétal qui tapisse la partie inférieure du petit bassin. Dans cet étage se trouvent deux sillons paracoliques (deux canaux latéraux) et deux sinus mésentériques. Le sillon paracolique droit (sulcus paracolicus dexter), ou canal latéral droit, est situé entre la paroi abdominale droite et le côlon ascendant. Le sillon paracolique gauche (sulcus paracolicus sinister), ou canal latéral gauche, est limité par la paroi abdominale gauche et le côlon descendant. Sur la paroi postérieure de la cavité péritonéale, entre le côlon ascendant droit et le côlon descendant gauche, se trouvent deux sinus mésentériques, dont la limite est formée par la racine du mésentère de l'intestin grêle. La racine du mésentère s'étend de la jonction duodéno-jéjunale, à gauche, sur la paroi postérieure de la cavité péritonéale, jusqu'à l'articulation sacro-iliaque, à droite. Le sinus mésentérique droit (sinus mesentericus dexter) est limité à droite par le côlon ascendant, en haut par la racine du mésentère du côlon transverse, et à gauche par la racine du mésentère du jéjunum et de l'iléon. Il abrite la partie terminale rétropéritonéale de la partie descendante du duodénum et sa partie horizontale, la partie inférieure de la tête du pancréas, une partie de la veine cave inférieure, de la racine du mésentère de l'intestin grêle en bas jusqu'au duodénum en haut, ainsi que l'uretère droit, des vaisseaux, des nerfs et des ganglions lymphatiques. Il contient une partie des anses iléales. Le sinus mésentérique gauche (sinus mesentericus sinister) est limité à gauche par le côlon descendant et le mésentère du côlon sigmoïde, et à droite par la racine du mésentère de l'intestin grêle. En dessous, ce sinus communique largement avec la cavité pelvienne. À l'intérieur du sinus mésentérique gauche, la partie ascendante du duodénum, la moitié inférieure du rein gauche, la partie terminale de l'aorte abdominale, l'uretère gauche, des vaisseaux, des nerfs et des ganglions lymphatiques sont situés rétropéritonéalement; le sinus contient principalement les anses du jéjunum.
Le péritoine pariétal, qui tapisse la paroi postérieure de la cavité péritonéale, présente des dépressions (fosses), sites possibles de formation de hernies rétropéritonéales. Les récessus duodénaux supérieur et inférieur (recessus duodenales superior et inferior) sont situés au-dessus et au-dessous de l'angle duodéno-jéjunal.
Les récessus iléo-cæcaux supérieur et inférieur (recessus ileocaecalis superior et inferior) sont situés au-dessus et au-dessous de la jonction iléo-cæcale. Sous le dôme du cæcum se trouve un récessus rétrocæcal (recessus retrocaecalis). À gauche de la racine du mésentère sigmoïde se trouve un récessus intersigmoïde (recessus intersygmoideus).
Dans la cavité pelvienne, le péritoine, en passant sur ses organes, forme également des dépressions. Chez l'homme, le péritoine recouvre la face antérieure de la partie supérieure du rectum, puis la paroi postérieure, puis supérieure, de la vessie, et se poursuit dans le péritoine pariétal de la paroi abdominale antérieure. Entre la vessie et le rectum se trouve un récessus recto-vésical (exavacio recto vesicalis) tapissé de péritoine. Il est délimité latéralement par des replis recto-vésicaux (plicae recto vesicales), s'étendant antéro-postérieurement des faces latérales du rectum jusqu'à la vessie. Chez la femme, le péritoine de la face antérieure du rectum passe sur la paroi postérieure de la partie supérieure du vagin, remonte plus haut, recouvre l'utérus et les trompes de Fallope par l'arrière, puis par l'avant, et rejoint la vessie. Entre l'utérus et la vessie se trouve le récessus vésico-utérin (exavacio vesicoutenna). Le cul-de-sac recto-utérin (exavacio rectouterina), plus profond, ou cul-de-sac de Douglas, est situé entre l'utérus et le rectum. Il est également tapissé de péritoine et délimité latéralement par les plis recto-utérins (plicae rectouterinae).
La paroi péritonéale de l'intestin est largement associée à la transformation des mésentères de l'intestin primaire. Au cours du premier mois d'embryogenèse, le tronc intestinal (sous le diaphragme) est suspendu aux parois antérieure et postérieure de l'embryon par les mésentères ventral et dorsal, dérivés de la splanchnopleure. Le mésentère ventral, situé sous l'orifice ombilical, disparaît prématurément et sa partie supérieure se transforme en petit épiploon et en ligament falciforme du foie. Le mésentère dorsal change de position suite à la croissance accrue (expansion) de la grande courbure de l'estomac et à sa rotation vers le bas et la droite. Suite à la rotation de l'estomac de la position sagittale à la position transversale et à la croissance accrue de son mésentère dorsal, ce dernier émerge de sous la grande courbure de l'estomac, formant une protubérance en forme de poche (le grand épiploon). La partie postérieure du mésentère dorsal se prolonge sur la paroi postérieure de la cavité abdominale et donne également naissance aux mésentères de l'intestin grêle et du gros intestin.
Depuis la paroi antérieure du duodénum en formation, des protubérances ectodermiques appariées se développent dans l'épaisseur du mésentère ventral, rudiments du foie et de la vésicule biliaire. Le pancréas se forme à partir de la fusion des protubérances ventrales et dorsales de l'endoderme du futur duodénum, qui se développent dans le mésentère dorsal. Suite à la rotation de l'estomac et à la croissance du foie, le duodénum et le pancréas perdent leur mobilité et acquièrent une position rétropéritonéale.
Caractéristiques du péritoine liées à l'âge
Le péritoine du nouveau-né est fin et transparent. Le tissu adipeux sous-péritonéal est peu développé. Par conséquent, les vaisseaux sanguins et les ganglions lymphatiques sont visibles à travers le péritoine.
Le petit épiploon est relativement bien formé et l'ouverture épiploonnelle du nouveau-né est large. À cet âge, le grand épiploon est court et fin. Il ne recouvre que partiellement les anses de l'intestin grêle. Avec l'âge, le grand épiploon s'allonge, s'épaissit et une grande quantité de tissu adipeux et de nodules lymphoïdes apparaît dans son épaisseur. Les dépressions, les plis et les creux du péritoine pariétal sont peu prononcés. Leur profondeur augmente avec l'âge. Souvent, avec l'âge, en particulier chez les personnes âgées, des adhérences se forment entre les couches viscérale et pariétale du péritoine, ce qui affecte l'état fonctionnel des organes internes.
Qu'est-ce qu'il faut examiner?
Comment examiner?


 [
[