Expert médical de l'article
Nouvelles publications
Osteophytes ng kasukasuan ng tuhod
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
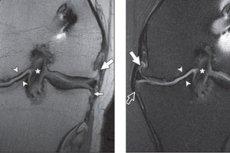
Les excroissances osseuses au niveau de la surface articulaire, souvent sous forme de pointes et de protubérances acérées, sont appelées ostéophytes. Les ostéophytes de l'articulation du genou provoquent une douleur intense au genou, presque insensible à la prise d'analgésiques. La formation d'ostéophytes est associée à des modifications pathologiques du tissu osseux. Les ostéophytes marginaux sont un signe fréquent d'arthrose du genou et d'autres articulations diarthrodiales. Ces excroissances osseuses se forment dans le périoste, à la jonction du cartilage et de l'os, recouvert de synovie dans les articulations diarthrodiales. [ 1 ], [ 2 ] Le traitement est long et parfois assez complexe, combiné.
Épidémiologie
Selon les statistiques de l'Organisation mondiale de la santé, les ostéophytes du genou touchent plus souvent les patients de 35 ans et plus. Les spécialistes expliquent cette tendance par une charge excessive sur les genoux et une activité physique accrue.
La prévalence de cette pathologie dans les pays industrialisés est d’environ 30 à 60 %.
Le symptôme le plus frappant et le plus fréquent de la maladie, avec lequel les patients se tournent vers les médecins, est une douleur aiguë lors du mouvement du genou.
Chez environ 20 à 30 % des personnes, les ostéophytes peuvent être présents sans aucun symptôme. Selon certaines études, les ostéophytes sont présents chez plus de 80 % des personnes de plus de 79 ans, et seulement 13 % d'entre elles sont diagnostiquées.
Les hommes sont plus susceptibles de présenter des symptômes associés aux ostéophytes du genou à un âge précoce. Cependant, le tableau clinique est plus prononcé chez les femmes.
La présence d'ostéophytes est l'un des critères diagnostiques d'une affection telle que la gonarthrose (arthrose du genou). Environ 13 % des femmes et 10 % des hommes de 60 ans et plus souffrent d'arthrose symptomatique du genou. La proportion de personnes atteintes d'arthrose symptomatique du genou est susceptible d'augmenter en raison du vieillissement de la population et du taux d'obésité ou de surpoids dans la population générale. [ 3 ]
Causes ng mga osteophytes ng joint ng tuhod
Les ostéophytes de l'articulation du genou apparaissent suite au remodelage osseux au cours d'un processus pathologique. L'arthrose et les modifications qui en découlent endommagent le cartilage sous lequel se trouve l'os. Cela affecte la protection du tissu osseux. En conséquence, la pression exercée sur l'os augmente, ce qui entraîne des modifications pathologiques. Des mécanismes compensatoires se déclenchent, le tissu osseux s'épaissit et des ostéophytes apparaissent sous l'effet de la charge.
Accélérer l’évolution de la pathologie:
- Gonarthrose avancée;
- L’âge avancé et les changements qui y sont associés;
- Hyperminéralisation osseuse.
Cependant, les ostéophytes de l'articulation du genou ne sont pas toujours dus à des processus pathologiques et peuvent agir comme l'un des signes de changements liés à l'âge dans l'appareil osseux et articulaire.
Des facteurs d'impact général et spécifique interviennent dans la formation et la progression de la maladie. Ainsi, les articulations du genou sont le plus souvent touchées par un excès de poids, une synovite ou des lésions sous-chondrales du tibia.
Facteurs de risque
Des charges régulières sur l'articulation du genou entraînent progressivement des processus dégénératifs et une usure du cartilage articulaire. Si des facteurs tels qu'un âge supérieur à 30 ans, des blessures articulaires, des pathologies du pied (déformations, etc.) et le port de chaussures inconfortables sont associés, l'impact négatif sur les structures osseuses du genou est considérablement accru.
Au cours du processus d'usure des tissus articulaires, la charge directement sur l'articulation du genou et l'appareil ligamentaire augmente, ce qui entraîne un épaississement des ligaments, une augmentation des frottements et, par conséquent, la croissance des ostéophytes.
Les changements dégénératifs apparaissent relativement tôt. Dans la plupart des cas, il s'agit d'une pathologie à évolution lente qui ne se manifeste que lorsque les excroissances commencent à affecter les structures nerveuses.
Les facteurs qui peuvent accélérer les processus dégénératifs peuvent être les suivants:
- Caractéristiques congénitales du système musculo-squelettique;
- Caractéristiques nutritionnelles;
- Mode de vie, mauvaises habitudes;
- Blessures traumatiques, y compris surcharges sportives, accidents de la circulation, etc.
Parmi les facteurs les plus fréquents dans l’apparition d’ostéophytes de l’articulation du genou figure l’arthrose, contribuant souvent à la pathologie chez les patients de plus de 55 ans.
Pathogénèse
La formation d'ostéophytes marginaux débute par une dysrégulation de la chondrogenèse impliquant la différenciation des cellules chondrogéniques situées dans le périoste, ce qui entraîne la formation d'une structure cartilagineuse appelée chondrophyte. Le chondrophyte subit ensuite une ossification pour former un chondroostéophyte, et la structure entière se transforme finalement en os pour former un ostéophyte. [ 4 ], [ 5 ] Les excroissances osseuses pathologiques apparaissent dans le contexte des processus d'ossification de la couche périostée, de l'appareil ligamentaire et d'autres tissus adjacents à l'articulation du genou. Dans l'état normal du système squelettique, les ostéophytes ne se développent pas.
Le problème touche principalement les grosses articulations, comme les coudes, les épaules, les chevilles, les genoux et les hanches. Les vertèbres, les articulations costales et les clavicules peuvent également être touchées.
Selon les directions pathogéniques, les ostéophytes sont classés dans les types suivants:
- Post-traumatique – se forme après un traumatisme avec décollement du périoste ou fracture osseuse. Ce processus est particulièrement activé lorsque des agents infectieux pénètrent dans les tissus, notamment lors de fractures ouvertes.
- Dégénérative-dystrophique: elle se développe dans un contexte de destruction intensive du cartilage articulaire avec atteinte de l'os sous-cartilagineux. L'arthrose déformante du genou, avec limitation de l'amplitude des mouvements, en est un exemple.
- Post-inflammatoire - survient en raison de réactions inflammatoires, notamment dans le contexte de la tuberculose, de l'ostéomyélite, de la polyarthrite rhumatoïde, de la brucellose, etc.
- Systémique, endocrinien – associé à certaines modifications squelettiques et troubles endocriniens. La formation d'ostéophytes chez les patients atteints d'acromégalie en est un exemple.
- Ostéophytes dus à des lésions du système nerveux central - surviennent lorsque l'innervation nerveuse des tissus articulaires est perturbée.
- Postcharge - formée en raison d'une surcharge physique dans la zone d'exposition du périoste aux contractions de la musculature attachée.
- Ostéophytes qui se forment en raison de microlésions de la capsule articulaire ou de son impact entre les surfaces articulaires pendant les périodes d'activité de mouvement brusque.
Bien que les ostéophytes marginaux aient été identifiés comme un signe sensible et précoce de lésions cartilagineuses chez les patients souffrant d'arthrose, leur pathogénèse exacte commence seulement à être comprise. Les observations cytomorphologiques et les profils d'expression génique au cours de la formation des ostéophytes ressemblent à ceux de la cicatrisation de la moelle osseuse après fracture et de l'ossification du cartilage de croissance endochondral. [ 6 ] Il a récemment été démontré que la formation des ostéophytes et la présence de lésions cartilagineuses sont des phénomènes physiquement indépendants. [ 7 ] Des études publiées antérieurement ont montré que la croissance des ostéophytes est due à la libération de cytokines par le cartilage endommagé plutôt qu'à des actions mécaniques sur la capsule articulaire, que le tissu synovial joue un rôle important dans la régulation de la formation des ostéophytes et que des cytokines administrées de manière exogène peuvent induire ou inhiber la formation des ostéophytes. [ 8 ], [ 9 ], [ 10 ]
Deux cytokines jouent un rôle central dans l'initiation de la chondrogenèse, première étape de la formation des ostéophytes. Il s'agit du facteur de croissance transformant bêta (TGF-β) et de la protéine morphogénétique osseuse 2 (BMP-2). Le TGF-β et la BMP-2 sont présents en concentrations élevées dans les ostéophytes obtenus chez des patients atteints d'arthrose du genou et de la hanche, [ 11 ], [ 12 ], ainsi que dans le liquide synovial d'animaux après une lésion cartilagineuse aiguë. [ 13 ] Il a également été démontré que le TGF-β et la BMP-2 induisent la chondrogenèse in vivo par injection directe dans l'articulation du genou d'animaux et in vitro par injection exogène dans des cellules mésenchymateuses en culture, tandis que les inhibiteurs de ces cytokines préviennent la chondrogenèse. [ 14 ], [ 15 ]
Symptômes ng mga osteophytes ng joint ng tuhod
Les premiers signes d'ostéophytes sont des douleurs et des craquements articulaires réguliers. Il est à noter que la gravité de la maladie sur la radiographie ne correspond pas toujours à l'intensité de la symptomatologie. Il existe des cas où l'articulation du genou a été fortement endommagée, mais où les manifestations cliniques sont pratiquement absentes. Il existe également des situations inverses, où les modifications pathologiques sur la radiographie sont légères et la symptomatologie est marquée et multiforme.
La taille des ostéophytes eux-mêmes est plus importante que la taille de l’espace articulaire.
Chez les patients souffrant d’arthrose de l’articulation du genou:
- Les excroissances osseuses augmentent considérablement le risque de syndrome de douleur chronique;
- La taille et le nombre des ostéophytes influencent tous deux la force des manifestations douloureuses;
- La présence d’ostéophytes augmente le risque de lésions ligamentaires.
Autres symptômes possibles:
- Douleur sourde irradiant vers le talon, la cuisse;
- Engourdissement ou picotements dans la jambe affectée;
- Faiblesse progressive du membre;
- Changements de démarche, boiterie.
La symptomatologie augmente avec l’activité physique et diminue après une période de calme.
Étant donné que le tableau clinique des ostéophytes de l’articulation du genou est similaire à celui de certaines autres maladies articulaires, il est nécessaire d’examiner complètement les patients pour clarifier le diagnostic.
Des signes spécifiques conditionnels de croissances pathologiques dans l'articulation du genou peuvent être envisagés:
- Douleur dite « de démarrage », qui apparaît au moment de commencer à marcher ou à descendre des escaliers, avec localisation sur la face antéro-interne du genou (parfois « va » vers le bas de la jambe ou la cuisse);
- Augmentation de la douleur au moment de la flexion de l'articulation;
- Parfois - affaiblissement et modifications atrophiques du muscle quadriceps, sensations douloureuses au sondage dans la zone de projection de l'espace articulaire ou des zones périarticulaires.
De nombreux patients présentent une courbure externe du genou ainsi qu’une instabilité articulaire.
Étapes
On distingue les quatre principaux stades d’ostéophytes de l’articulation du genou:
- La première étape se caractérise par une gêne et une légère douleur au genou associées à une faible activité physique.
- Le deuxième stade se caractérise par une douleur plus longue et plus intense, qui ne disparaît qu'après une longue période de repos. Certains mouvements actifs peuvent être limités, et la douleur au sondage du genou est quasi constante.
- Le troisième stade se caractérise par une augmentation significative de l'intensité de la douleur. Une raideur des mouvements apparaît le matin.
- Le quatrième stade s'accompagne d'une douleur constante au genou, qui s'accentue avec la charge. Les muscles périarticulaires s'atrophient et l'activité motrice est limitée.
Formes
Les ostéophytes augmentent significativement le risque de syndrome douloureux chronique du genou. Si les excroissances sont volumineuses ou pointues, elles peuvent endommager les ligaments et les ménisques. Cependant, le pronostic et l'intensité des manifestations cliniques dépendent largement du type de formation osseuse.
Les ostéophytes marginaux de l'articulation du genou se développent aux bords des segments osseux. Ces excroissances sont le plus souvent causées par des modifications dégénératives liées à l'âge, des sollicitations intenses et fréquentes sur le genou, un excès de poids et un mode de vie sédentaire.
Les grosses tumeurs menacent directement la mobilité du membre affecté. Parallèlement, de petits ostéophytes du genou peuvent être découverts fortuitement lors d'un examen radiologique ou tomographique et ne présenter aucun symptôme.
Complications et conséquences
Les ostéophytes du genou peuvent entraîner des complications, qui dépendent principalement de la taille des excroissances, de leur nombre, de leur localisation et de leur stade de développement. Les complications peuvent être modérées ou graves, affectant l'état de santé général du patient.
Parmi les effets indésirables les plus courants, on trouve:
- Compression des terminaisons nerveuses, entraînant une douleur intense, une faiblesse, une position forcée et une mobilité restreinte du membre affecté;
- Immobilisation complète du genou;
- Processus dégénératifs, atrophie musculaire;
- Déformation des membres.
Avec le temps, une personne atteinte d'ostéophytes du genou perd sa capacité à maintenir une activité physique prolongée. Au début, elle éprouve des difficultés à marcher sur de longues distances, puis sur de courtes distances. Le recours à divers dispositifs d'assistance (cannes, béquilles, etc.) devient alors nécessaire.
L'évolution de la pathologie devient particulièrement grave aux stades avancés, lorsqu'une courbure de l'articulation et une altération de sa fonction apparaissent. La longueur du membre se modifie et des difficultés à la marche apparaissent. Le rétrécissement progressif de l'espace articulaire entraîne un blocage du genou. Parallèlement, une arthrite, une synovite réactive, etc., se développent. Dans les cas les plus défavorables, une ankylose se forme: perte totale de mobilité due à la fusion des surfaces articulaires et à la croissance de tissu fibreux inélastique. La circulation sanguine est perturbée, l'apport de nutriments et d'oxygène aux tissus est réduit, ce qui aggrave la situation.
À mesure que la fonction articulaire se détériore, la charge sur l'ensemble du système musculo-squelettique est inégalement répartie. Les segments surchargés subissent également des modifications pathologiques, aggravant encore l'état du patient. Des déformations des pieds et de la colonne vertébrale, ainsi qu'un désalignement du bassin, peuvent se développer.
De plus, en l'absence de traitement, des bursites, des myosites, des ostéonécroses, etc. surviennent. Presque toutes les structures du système musculo-squelettique en souffrent et la personne devient handicapée.
Diagnostics ng mga osteophytes ng joint ng tuhod
Il n'existe pas de valeurs biologiques spécifiques aux ostéophytes du genou. Cependant, des examens sont toujours prescrits, notamment:
- Dans le diagnostic différentiel (il faut noter l'absence de modifications inflammatoires dans le test sanguin général, l'absence d'anticorps contre le peptide cyclique citrulliné, une teneur normale en acide urique dans le sang);
- Pour déterminer les contre-indications probables à une méthode de traitement particulière (analyses cliniques de sang et d’urine, chimie du sang);
- Pour exclure une réaction inflammatoire (évaluation de la vitesse de sédimentation érythrocytaire et de la protéine C-réactive).
L'analyse du liquide synovial est réalisée en cas de synovite ou de suspicion d'arthrite. En général, chez les ostéophytes non inflammatoires, le liquide synovial est clair, stérile et modérément visqueux.
Dans ce cas, le diagnostic instrumental est plus révélateur. Dans ce cas, la radiographie est considérée comme la méthode la plus accessible et la plus informative, permettant de détecter un rétrécissement de l'espace articulaire, la présence directe d'ostéophytes et une sclérose sous-chondrale.
La largeur de l'espace articulaire est mesurée dans la zone la plus étroite. La norme pour l'articulation du genou est de 6 à 8 mm. En fonction du degré de rétrécissement et de l'étendue des ostéophytes, le médecin détermine le stade radiologique du processus pathologique:
- Manifestations radiologiques douteuses (pas ou peu de rétrécissement, les ostéophytes apparaissent comme de petites acuminations superficielles).
- Les manifestations sont minimes (le rétrécissement est faible, les ostéophytes sont uniques au niveau des marges articulaires).
- Les manifestations sont modérées (rétrécissement modéré, les excroissances ne sont pas isolées petites, il existe des signes d'ostéosclérose sous-chondrale et une légère courbure des surfaces articulaires).
- Les manifestations sont intenses (le rétrécissement est prononcé, les excroissances sont multiples et volumineuses, il existe des signes d'ostéosclérose sous-chondrale et de distorsion des épiphyses osseuses).
La radiographie des articulations du genou est réalisée selon la technique standard, en projection rectiligne/postérieure et en flexion passive (les deux genoux doivent être en contact avec la cassette et dans le même plan que les articulations de la hanche, la rotule et l'extrémité des gros orteils). Un seul examen radiologique suffit généralement. Des radiographies répétées sont nécessaires si le médecin suspecte une autre pathologie ou si une intervention chirurgicale est prévue au niveau de l'articulation.
D’autres études instrumentales possibles incluent:
- IRM;
- tomodensitométrie;
- Ultrason;
- Densitométrie radiologique.
Si une synovite de l'articulation du genou est détectée, une ponction articulaire est réalisée avec prélèvement du liquide synovial et analyse plus approfondie pour déterminer la présence de processus cristallins inflammatoires.
L'arthroscopie est plus sensible que l'IRM pour détecter les lésions cartilagineuses superficielles. [ 16 ], [ 17 ] Cependant, il existe des zones importantes dans les condyles fémoraux postérieurs qui sont cachées à l'arthroscopie et donc mieux évaluées par IRM. [ 18 ]
Le taux de faux positifs pour les ostéophytes marginaux détectés sur les radiographies atteint 53 % pour la rotule fémorale, 44 % pour la médiale et 33 % pour la latérale, avec l'arthroscopie utilisée comme norme de référence [ 19 ] et atteint 41 % pour la rotule fémorale et 17 % pour la tibio-fémorale, avec l'IRM utilisée comme norme de référence. [ 20 ], [ 21 ]
Diagnostic différentiel
Habituellement, les ostéophytes de l'articulation du genou sont diagnostiqués sans grande difficulté lors d'un examen radiologique.
Dans le cadre du diagnostic différentiel, des critères tels que la détection de capacités motrices limitées, de douleurs lors de l'extension et de la flexion passives du genou, ainsi que la nature des modifications radiologiques sont utilisés:
- Rétrécissement de l'espace articulaire;
- Particularités de la forme et de la localisation des ostéophytes;
- Présence de sclérose sous-chondrale, de kystes, etc.
L'articulation du genou peut présenter non seulement des excroissances ostéophytiques, mais aussi des protubérances enthésophytiques, très similaires. Les enthésophytes sont des zones d'ossification isolées situées au niveau de l'attache de l'appareil ligamentaire, des tendons et de la capsule articulaire au tissu osseux. Dans l'articulation du genou, les enthésophytes se trouvent plus souvent au niveau de la rotule, à l'endroit de l'attache du ligament rotulien et du tendon du muscle quadri-coronaire de la cuisse. Les ostéophytes et les enthésophytes peuvent tous deux provoquer un syndrome douloureux assez intense.
En général, le diagnostic différentiel est posé avec d’autres maladies articulaires connues.
Qui contacter?
Traitement ng mga osteophytes ng joint ng tuhod
Comment se débarrasser des ostéophytes du genou? Les traitements sont toujours combinés, utilisant des méthodes pharmacologiques et non pharmacologiques. Il est impossible d'éliminer complètement les excroissances de cette manière, mais le traitement contribue efficacement à soulager la douleur, à améliorer la fonction articulaire et à prévenir la progression de la maladie.
Les patients se voient prescrire une thérapie physique thérapeutique: les exercices aquatiques et les exercices aérobiques sont particulièrement recommandés, car ils réduisent avec succès l'intensité de la douleur dans l'articulation du genou.
Pour soulager le genou aux stades avancés du processus pathologique, il est nécessaire d'utiliser une canne de soutien dans la main opposée au genou affecté. Dans les cas avancés, il est recommandé de marcher avec des béquilles ou un déambulateur.
En cas de perturbation de la biomécanique articulaire, le port de supinateurs, de semelles, de genouillères, d'orthèses, qui déchargent l'articulation, est prescrit.
La physiothérapie joue un rôle important, activement utilisée, notamment aux premiers stades de la pathologie. Des médicaments sont également utilisés. Il s'agit principalement de traitements de fond prolongés, notamment le sulfate de chondroïtine, la glucosamine (g/h) ou le sulfate, leurs associations, ainsi que la diacéréine, le Rumalon, les préparations à base d'avocat ou de soja, l'alflutop et le chondrogard. Ces médicaments ont un effet cumulatif, anesthésient, stoppent le développement de l'inflammation et, de manière générale, ralentissent la progression des ostéophytes et de l'arthrose. Ces médicaments doivent être pris à long terme, une fois par an pendant au moins six mois. L'effet apparaît après environ 1,5 à 3 mois et se maintient pendant 1 à 2 mois après l'arrêt du traitement. Un autre avantage de ces médicaments est la réduction de la consommation d'anti-inflammatoires non stéroïdiens, ce qui réduit considérablement le risque d'effets secondaires indésirables.
Afin d'améliorer la biodisponibilité du médicament, ces préparations à action prolongée peuvent être administrées par injection (voie intramusculaire). Hondrogard, par exemple, est un médicament destiné à une administration intramusculaire ou intra-articulaire. Son principe actif est la chondroïtine s/n à raison de 100 mg/ml. Hondrogard est efficace et sûr, et les injections intra-articulaires et intramusculaires peuvent être alternées, ce qui contribue à un soulagement persistant de la douleur.
En cas de douleurs légères et de contre-indications à l'utilisation d'anti-inflammatoires non stéroïdiens, le paracétamol est utilisé avec succès à une dose ne dépassant pas 3 g par jour. En l'absence d'effets indésirables, le médicament est prescrit sur une longue durée. En cas d'inefficacité du traitement, d'effets secondaires, d'augmentation de la douleur et de développement d'une inflammation, des anti-inflammatoires non stéroïdiens sont alors prescrits.
Il est important de prendre en compte que ces médicaments, pris pendant une longue période, peuvent entraîner de nombreux effets secondaires indésirables, notamment au niveau du système digestif, du système cardiovasculaire, du foie et des reins. Par conséquent, le choix du médicament et l'ajustement de la posologie sont effectués au cas par cas.
Pour les ostéophytes des articulations du genou, le type de traitement local suivant est le plus pertinent:
- La première étape - application de la pommade (gel) au diclofénac pendant 1 à 1,5 mois;
- Deuxième étape - Pommade au kétoprofène pendant 1,5 à 3 mois;
- Troisième étape - à nouveau du Diclofénac pendant 1,5 à 3 mois.
La forme topique des anti-inflammatoires non stéroïdiens provoque rarement des effets indésirables digestifs, rénaux et cardiovasculaires. Elle est donc plus sûre que la forme orale, bien qu'elle puisse entraîner des effets secondaires dermatologiques. Il est recommandé d'appliquer jusqu'à 10 cm d'agent topique à la fois sur l'articulation du genou. [ 22 ]
Si le problème persiste et que la sensation ne s'améliore pas, une thérapie intra-articulaire est utilisée – un traitement des ostéophytes du genou sans chirurgie. Des corticostéroïdes sont injectés dans l'articulation touchée, pas plus de 1 à 2 fois par an, dans une même articulation. On utilise de la triamcinolone (20 à 40 mg), de la méthylprednisolone (20 à 40 mg) et de la bétaméthasone (2 à 4 mg). En l'absence de processus inflammatoire dans l'articulation, des préparations à base d'acide hyaluronique sont administrées. Leur effet est également cumulatif, mais persiste de six mois à un an.
Si ce traitement est inefficace, il est remplacé par des analgésiques opioïdes ou des antidépresseurs. Le tramadol est utilisé pendant une courte période pour les douleurs intenses. La dose initiale est de 50 mg par jour, puis augmentée si nécessaire (jusqu'à 200-300 mg par jour).
Parmi les antidépresseurs, la duloxétine est la plus appropriée, car elle soulage avec succès la douleur, élimine la raideur et améliore quelque peu la qualité de vie des patients atteints d'ostéophytes du genou.
Si la thérapie ci-dessus s’avère également inefficace, une intervention chirurgicale est envisagée.
Traitement de physiothérapie
Tous les patients présentant des ostéophytes de l'articulation du genou (s'il n'y a pas de contre-indications) bénéficient d'une physiothérapie:
- Cryothérapie (surtout s’il y a des signes de réaction inflammatoire);
- Traitement thermique;
- Électroneurostimulation percutanée;
- Thérapie par ultrasons;
- Thérapie au laser;
- Acupuncture, massage, bains thérapeutiques (traitement de boue, radon, bains de sulfure).
Traitement à base de plantes
La phytothérapie est activement utilisée chez les ostéophytes, en complément d'un traitement conservateur général. Il est important de garder à l'esprit qu'il est impossible de remplacer complètement la pharmacothérapie par un traitement à base de plantes. De plus, même les plantes médicinales ont leurs contre-indications; l'utilisation de certaines préparations doit donc être coordonnée avec votre médecin.
Nous vous recommandons de prêter attention aux recettes de médecine populaire suivantes:
- Décoction à base de bourgeons de bouleau. Versez une cuillère à soupe de bourgeons de bouleau séchés dans 1 litre d'eau bouillante et laissez mijoter 30 minutes. Retirez ensuite la décoction du feu, couvrez et laissez refroidir. Prenez 200 ml du remède trois fois par jour.
- Bains de conifères. Les bourgeons verts de jeunes pins sont mis à bouillir dans de l'eau bouillante, puis portés à ébullition à feu doux pendant une demi-heure. Infusés jusqu'à refroidissement, ils sont filtrés et le bouillon est ajouté au bain (environ 2 à 3 litres par bain).
- Bains à la camomille. Infuser 100 g de fleurs et de feuilles séchées de camomille pendant 60 minutes dans 2 litres d'eau bouillante. L'infusion est ensuite ajoutée au bain.
- Teinture de châtaigne. Fruits séchés de marronnier d'Inde broyés, 20 g de matière première broyée, versés dans 0,4 litre d'alcool. Infuser une semaine, filtrer. Utiliser en frictions et compresses sur l'articulation du genou affectée.
- Compresse de radis noir. Pelez le légume-racine, frottez-le sur une râpe grossière, déposez-le sur une gaze et appliquez-le sur le genou affecté sous forme de compresse. Enveloppez-le. Laissez agir plusieurs heures (efficacement utilisé le soir).
- Décoction de sureau. Versez 30 g de sureau dans 200 ml d'eau, portez à ébullition et retirez du feu. Conservez à couvert jusqu'à refroidissement, puis filtrez. Divisez le mélange obtenu en trois portions et buvez-le trois fois par jour.
Comme mentionné précédemment, pour un traitement efficace, les plantes médicinales sont utilisées en association avec les médicaments et la physiothérapie prescrits par le médecin traitant. Ce n'est que dans ce cas qu'une amélioration progressive de la santé est possible. Il est important de noter qu'un tel effet peut prendre du temps. Il est donc essentiel de faire preuve de patience et de suivre scrupuleusement les recommandations des médecins.
Traitement chirurgical
L'ablation des ostéophytes de l'articulation du genou est possible grâce au débridement arthroscopique. Le chirurgien pratique quelques ponctions dans la zone de l'articulation affectée, introduit de fins cathéters équipés d'une caméra, d'un éclairage et d'instruments. À l'aide de l'instrument nécessaire, le spécialiste « meule » la surface de l'articulation.
Il est important de noter qu'une telle intervention n'est pas toujours indiquée et que ses résultats sont souvent de courte durée. Le débridement est pratiqué:
- En arthrose de stade 1 ou 2 (pas plus);
- Avec une fonction du genou préservée;
- Lorsque l'axe du membre inférieur est normal ou dévié de moins de 5';
- En l'absence d'indications d'endoprothèse ou d'ostéotomie correctrice.
Dans les cas avancés, lorsqu'il existe un risque d'invalidité, une arthroplastie et une endoprothèse sont réalisées.
Lors d'une endoprothèse, le chirurgien reconstitue les segments endommagés de l'articulation à l'aide d'éléments artificiels, les implants. L'axe du membre est ainsi restauré et l'amplitude de mouvement améliorée.
La prévention
Le risque de formation d'ostéophytes du genou est considérablement réduit par des facteurs tels que:
- Modération de l’activité physique, évitement de charges articulaires excessives;
- Organisation adéquate des lieux de travail, exercice régulier, marche, natation;
- Orientation rapide vers les médecins pour les maladies infectieuses et autres;
- Contrôle du poids;
- Éviter les traumatismes aux membres inférieurs.
Si des signes suspects d'ostéophytes sont détectés, le traitement doit être instauré le plus tôt possible. Il est important de consulter immédiatement un médecin, de se faire examiner et de suivre tout le programme de traitement nécessaire.
Il ne faut pas oublier qu'une alimentation équilibrée est la meilleure source de bienfaits pour la santé des articulations. L'appareil locomoteur doit recevoir des quantités suffisantes de tous les nutriments nécessaires. De plus, les plats doivent être bien cuits, sans cuisson prolongée ni friture. Il est recommandé de privilégier les légumes frais, les plats cuits à la vapeur ou au four, ainsi que les plats mijotés avec un peu de liquide.
Un autre principe fondamental pour prévenir la formation d'ostéophytes est le respect d'un régime alimentaire. Un adulte devrait boire environ un litre et demi d'eau potable par jour, hors thé, café et autres boissons. Buvez de l'eau le matin au réveil, une demi-heure avant les repas et avant toute activité physique.
Les aliments « ennemis » des articulations: le café et le thé fort, l'oseille et les épinards, les graisses et les abats animaux, les sucreries et l'alcool, les additifs artificiels (stabilisants, exhausteurs de goût, etc.), les gras trans et les aliments raffinés.
Prévoir
De nombreuses études cliniques ont montré que les ostéophytes marginaux détectés à la radiographie sont le signe le plus sensible mais le moins spécifique pour prédire la présence de lésions cartilagineuses dans la même région de l'articulation du genou. [ 23 ]
En l'absence de traitement, les excroissances de l'articulation du genou peuvent entraîner diverses complications, qui dépendent de la rapidité et de l'ampleur de la formation des modifications pathologiques, ainsi que des caractéristiques de la localisation des ostéophytes. Ces complications peuvent être modérées ou prononcées, affectant diverses fonctions et affections.
Le plus souvent, l'absence de traitement conduit à une limitation progressive de la fonction articulaire jusqu'à l'immobilisation du genou, à l'apparition de douleurs intenses résultant de la compression des terminaisons nerveuses, à la restriction des mouvements (mobilité).
En général, le pronostic des patients n'est pas toujours univoque et uniforme. Il dépend en grande partie de la rapidité et de la compétence des mesures thérapeutiques, ainsi que des caractéristiques individuelles de chaque patient. Le pronostic est plus favorable si le patient consulte un médecin dès les premiers stades de la pathologie et suit toutes les recommandations des médecins, notamment en adaptant son mode de vie et son alimentation. Dans le cas contraire, les ostéophytes du genou progressent et l'état du patient se détériore progressivement, jusqu'à l'invalidité. La principale mesure à prendre pour préserver la santé du système musculo-squelettique est la réalisation d'examens médicaux réguliers, qui permettent d'identifier d'éventuels troubles dès les premiers stades de développement.
Les ostéophytes du genou et l'armée
Les ostéophytes sont généralement secondaires et résultent d'un autre processus pathologique, notamment l'arthrose. Si le diagnostic révèle des modifications dégénératives des structures articulaires, les médecins prescrivent des mesures thérapeutiques adaptées. En fonction du degré de destruction et des modifications tissulaires, de l'intensité du tableau clinique et de l'impact de la pathologie sur l'état général du patient, la commission médicale statue sur la possibilité ou l'impossibilité de son service militaire.
Il est possible de reconnaître une personne comme inapte au service:
- Si les ostéophytes de l'articulation du genou sont multiples, accompagnés d'un syndrome douloureux sévère sans réponse au traitement;
- En cas de limitation sévère des mouvements, de gonflement des articulations, de courbure des articulations, nécessitant le port d'appareils et de chaussures spéciaux.
Si les changements pathologiques persistent pendant une longue période et que le traitement n'apporte pas de résultat positif, le conscrit peut bénéficier d'une exemption pour raisons de santé.
Afin que les représentants de la commission militaire puissent prendre la décision appropriée, le conscrit doit fournir toute la documentation médicale nécessaire, y compris les résultats de diagnostic (radiographies, IRM), les transcriptions, les feuilles d'observation, les déclarations, etc., ainsi que les documents confirmant le traitement régulier du conscrit dans les hôpitaux.
Le plus souvent, en cas d'ostéophytes de l'articulation du genou, le service militaire devient impossible:
- En cas de destruction importante du cartilage, rétrécissement maximal de l'espace articulaire avec limitation de la fonctionnalité articulaire;
- Si une arthrose déformante progressive d’autres articulations est détectée.
En l'absence de symptômes et de fonction normale du genou affecté, le conscrit se voit attribuer le statut « d'apte au service militaire ».
Si, au cours de la période de passage de la commission médicale, on découvre que le conscrit présente un stade aigu de maladie inflammatoire, on lui prescrit un traitement approprié et on lui accorde un sursis temporaire, y compris l'étape ultérieure de réadaptation.

